Легочная регургитация 1 степени — что это такое и каковы причины возникновения этого заболевания сердечно-сосудистой системы? Так называют отклонение, при котором ток крови идет в обратную сторону, из одного отдела сердечной системы в другой. Этой патологией страдают как дети, так и взрослые.
Также стоит отметить, что она не возникает сама по себе, поэтому самостоятельным диагнозом рассматриваемый термин в медицине не считается.
Регургитация является одним из симптомов других сложных заболеваний сердечно-сосудистой системы (например, симптомом сердечной недостаточности).
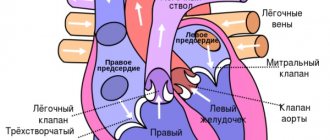
1.Что такое регургитация митрального клапана?
Регургитация митрального клапана
характеризуется неестественным потоком крови из левого желудочка в левое предсердие во время
систолы
– сокращения сердечной мышцы.
При правильной работе сердечного клапана кровь движется из предсердия в желудочек. На фоне ревматической лихорадки, расширения кольца митрального клапана, ишемической дисфункции сосочковых мышц и других неблагоприятных факторов направление движения крови меняется в обратную сторону.
Согласно статистическим данным, митральной регургитации подвержены около 70% населения земного шара. Незначительные проявления этого патологического процесса могут встречаться даже у абсолютно здоровых людей.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Краткое описание
Как известно, основная работа сердечной мышцы заключается в непрерывной транспортировке крови по телу человека и в насыщении ее кислородом.
В самом сердце кровь в определенном порядке перемещается из одного отдела в другой, после чего продолжает свое движение по венам в большом круге кровообращения.
При регургитации возникает обратное движение крови в различных объемах, и именно от показателей последних зависит степень выраженности симптомов.
Регургитация — патологический процесс, свидетельствующий о неправильной работе сердечной мышцы в связи с серьезным заболеванием. Данное состояние имеет 5 стадий развития. Необходимо рассмотреть каждую из них:
- Регургитация 1 степени. Именно эта стадия называется легкой и в этот момент представляет больший интерес. Описать патологический процесс, происходящий в сердце при первой стадии, можно следующим образом: кровь, поступающая в сердечный желудочек, вытекает из него в предсердие через створки клапана.
- Регургитацию 2 степени нельзя игнорировать, ее необходимо лечить. Струя притока крови из клапанов превышает 25 мм.
- Регургитацию 3 степени диагностируют, если струя крови превышает 2 см. Такое явление ни в коем случае нельзя оставлять без внимания, больного ставят на учет.
- 4 степень болезни — поток кровяной струи превышает 2,5 см.
- 5 степень считают физиологической особенностью человека. То есть если патология не развивается, угрозы для человеческой жизни она не представляет.
2.Почему возникает митральная регургитация?
Митральный клапан представляет собой своеобразные створки, отделяющие левое предсердие от желудочка. Из-за различных факторов, ухудшающих его функционирование, клапан недостаточно плотно прилегает к стенкам желудочка. В результате две соединительные пластинки – составляющие клапана — не могут эффективно блокировать обратный ток крови, возлагая на сердце дополнительную нагрузку по нормализации циркуляции кровяного потока. Это явление не проходит бесследно для организма человека. Последствиями регургитации митрального клапана могут стать такие заболевания, как аритмия, сердечная недостаточность и эндокардит.
Выделяют две основные формы митральной регургитации: хроническую и острую. Рассмотрим более подробно их различия и особенности протекания.
- Острая митральная регургитация.
Острая регургитации митрального клапана возникает на фоне различных сердечных патологий: дисфункции или разрыва сосочковых мышц, острой ревматической лихорадки, инфекционного эндокардита, отрывов створок митрального клапана, расширения левого желудочка. Острая регургитация развивается мгновенно. Из-за возможных сильных кровотечений, вызванных разрывом сердечных тканей, она может быть опасна для жизни человека. - Хроническая митральная регургитация.
Причины возникновения хронической регургитации митрального клапана также связаны с заболеваниями сердца — пролапсом митрального клапана, расширении его кольца. Хроническая форма регургитации встречается гораздо чаще, чем острая. Для нее характерно медленное и постепенное развитие, поэтому заболевание чаще всего диагностируется у пожилых людей.
Посетите нашу страницу Кардиология
Симптомы
ПМК 1 степени с регургитацией 1 степени сопровождается группой проявления неврогенного, кардиального, дыхательного происхождения. Клиническая картина разнится в зависимости от количества выходящей обратно крови. На ранней стадии признаков много, но они едва различимы.
- Боли в грудной клетке. Незначительной интенсивности. Дискомфорт продолжается от пары секунд до 10-20 минут в крайне редких случаях. Неприятное ощущение может указывать на коронарную недостаточность или быть следствием отклонений формирования митрального клапана. Определить с ходу причину невозможно, требуется диагностика.
- Одышка. На первой стадии, когда объем нарушений минимален, дискомфорта практически нет. Чтобы начались проблемы подобного рода, нужна интенсивная физическая нагрузка. Обычно требуется пробежка около километра, подъем на 4-5 этаж пешком, перенос значительного веса. Длительность симптома — около 3-10 минут. После прекращения интенсивной деятельности все возвращается в норму.
- Нарушения сердечного ритма. Обычно по типу тахикардии. Митральная недостаточность 1 степени не дает существенных отклонений вроде фибрилляции или экстрасистолии. Потому опасности как таковой нет.
- Повышенная потливость или гипергидроз. Обнаруживается в ночное время или после длительной физической активности. Симптом сопровождает пациента последующий период. Коррекция пролапса митрального клапана не приводят к тотальному излечению, но симптоматика частично сглаживается, самочувствие улучшается.
- Бледность кожных покровов. Пациент становится похож на восковую фигуру. Сквозь толщу мраморного дермального слоя видны сосуды.
- Цианоз носогубного треугольника. Посинение области вокруг рта. Особенно в момент повышенной физической активности. Затем все сходит на нет.
- Головокружение. Вертиго может привести к невозможности нормальной ориентации в пространстве.
- Цефалгия. Боли локализуются в затылке, теменной области. Вызываются падением артериального давления. Опасных последствий нет в большинстве случаев.
- Редко возможны обмороки.
Клиническая картина не сопровождается тяжелыми симптомами, пока болезнь не прогрессирует до 2-3 стадий. В некоторых ситуациях проявлений может и вовсе не быть.
Оценке подлежит объем регургитации, а не степень прогиба створки. Это основной критерий тяжести текущего патологического процесса. Подробнее о регургитации читайте в этой статье.
3.Симптомы заболевания
Для хронической митральной регургитации характерно отсутствие симптомов на протяжении многих лет. Как правило, больные долгое время не знают о заболевании сердца, признаки которого проявляются постепенно. Острая форма регургитации гораздо серьезнее и сопровождается такими же симптомами, как кардиогенный шок и острая сердечная недостаточность.
Перечислим основные симптомы регургитации митрального клапана:
- постоянная одышка;
- слабость и повышенная утомляемость;
- головокружение;
- болевые ощущения в груди;
- спутанность сознания;
- отечность нижних конечностей.
При обнаружении хотя бы двух вышеотмеченных симптомов обязательно обратитесь к хорошему кардиологу. Возможно, вам требуется немедленного лечения.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Что делать при определении патологии?
При выявлении регургитации на аортальном клапане, особенно у ребенка, следует проанализировать с помощью врача степень риска и определить необходимость оперативного лечения.
Хирургическое лечение обязательно при:
- недостаточности аортального клапана, сопровождающейся тяжелыми симптомами (даже если систолическая функция ЛЖ удовлетворительна);
- бессимптомном течении регургитации с тяжелой дисфункцией ЛЖ (фракция выброса 50% и меньше);
- планировании операции реваскуляризации миокарда, хирургического вмешательства на других клапанах у пациента с аортальной регургитацией.
Оперативное лечение рекомендовано при выраженной дилатации левого желудочка (конечно-систолический размер больше 50 мм).
Если симптомы не беспокоят, а показатели инструментального исследования находятся в рамках таких значений, хирургическое лечение не нужно:
- фракция выброса ЛЖ >50%;
- конечный диастолический размер меньше 70 мм;
- конечный систолический размер меньше 50 мм.
Необходимо только наблюдение и регулярный инструментальный контроль степени аортальной регургитации.
4.Диагностика и лечение регургитации митрального клапана
Диагностика регургитации митрального клапана может включать в себя:
- осмотр врача;
- эхокардиограмму – процедуру, основанную на использовании звуковых волн для определения формы, размера и структуры сердечной ткани;
- рентген грудной клетки;
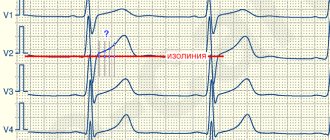
- электрокардиограмму сердца, позволяющую выявить нарушения в сердечном ритме;
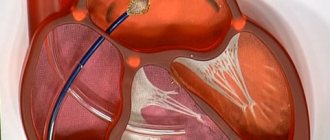
- катетеризацию сердца – исследование полостей сердца, а также близлежащих кровеносных сосудов с помощью полой гибкой трубки.
Эти тесты позволяют не только выявить митральную регургитацию, но и определить степень митральной недостаточности. Полученная в ходе исследования информация является основой, на которой базируется дальнейшее лечение.
Выбор способа лечения регургитации митрального клапана зависит в первую очередь от формы заболевания, а также от степени его прогрессирования.
К примеру, в хронических случаях врачи чаще всего назначают постоянное наблюдение за состоянием сердца больного и прием специальных медикаментозных средств для устранения симптомов болезни. К таким препаратам можно отнести:
- вазодилататоры – группу сосудорасширяющих лекарственных средств;
- диуретики и мочегонные средства;
- антикоагулянты – препараты, препятствующие образованию тромбов.
При необходимости врач может рекомендовать операцию для восстановления или замены митрального клапана. Пациентам с митральной регургитацией необходимо кардинально изменить свой образ жизни для того, чтобы уменьшить нагрузку на сердце. Врачи рекомендуют избегать сильных физических нагрузок и эмоциональных переживаний, вести здоровый образ жизни и правильно питаться.
Анализы и диагностика
ЭКГ. При незначительном или умеренно выраженном пороке ЭКГ не изменяется, а при выраженной патологии отмечается гипертрофия левого предсердия. При развитии легочной гипертензии появляется гипертрофия правого желудочка и правого предсердия. Фибрилляция предсердий возникает при длительной митральной недостаточности и увеличения левого предсердия.
Трансторакальная и трансэзофагеальная (чрезпищеводная) эхокардиография. При 3D эхокардиографии определяется функция выброса ЛЖ — это самый важный показатель для врача. Это исследование оценивает также выраженность порока и возможность проведения клапан сберегающей операции. Чреспищеводную ЭхоКГ выполняют при дисфункции протеза, подозрении на тромбы или при инфекционном эндокардите. Также чреспищеводная ЭхоКГ может понадобиться перед оперативным лечением для более точного определения повреждений клапана.
Магнитно-резонансная томография. Позволяет определить функцию сердца и объем обратного потока. Компьютерная томография. Устанавливает выраженность кальциноза клапанов.
Рентгенография грудной клетки. Диагностирует кальциноз клапана и его структур. При рентгенологическом исследовании выявляется увеличение сердца в размерах, талия у него отсутствует из-за увеличения левого предсердия. Предсердие может достигать гигантских размеров. Увеличение левого желудочка преобладает над правым. Рентгенологически определяется венозный застой в легких.
Бактериологическое исследование крови при ревматизме и инфекционном эндокардите. Однако отмечается низкий уровень выделения значимых возбудителей, что связано с проведением антибиотикотерапии.
Лечение и прогноз
Начинать лечение регургитации легочной артерии необходимо только после устранения ее основной причины. Его схема должна учитывать наличие у пациента других хронических заболеваний и патологий сердечно-сосудистой системы, в частности, сердечной недостаточности и врожденных пороков сердца. Первое, что необходимо для больных с любой степенью течения болезни — постоянный контроль врача-кардиолога.
Физиологические стадии патологии требуют медикаментозного лечения, действие которого направлено на нормализацию кровотока и излечение аритмии и недостаточности кровообращения. В перечень необходимых препаратов для предупреждения развития и лечения тяжелых и острых форм заболевания включают:
- Мочегонные средства и диуретики —для выведения лишней жидкости и предупреждения развития осложнений путем снижения нагрузки на организм («Фуросемид», «Лазикс», «Трифас»).
- Ингибиторы АПФ —для нормализации кровяного давления («Каптоприл», «Моноприл», «Лизиноприл»).
- Антагонисты ангиотензина-2— применяют только при наличии противопоказаний к приему ингибиторов АПФ («Кандесартан», «Ирбесартан», «Диован»).
- Нитраты, вазодилататоры и сердечные гликозиды —для снижения нагрузки на правый желудочек сердца («Кардикс», «Оликард», «Нитроминт»).
- Антиаритмические препараты —для снижения или повышения частоты сердечных сокращений («Лидокаин», «Хинидин», «Ритмонорм»).
- Метаболические средства —для инициации репаративных и энергообменных процессов в волокнах миокарда («Апилак», «Глицин», «Милайф»).
- Бета-адреноблокаторы —применяют при гипертонии («Карведилол», «Надолол», «Лабеталол»).
СПРАВКА! Курс и продолжительность приема препаратов назначает врач. При наличии сопутствующих инфекций и заболеваний в терапевтический курс включают прием препаратов для симптоматического лечения. Для 1-й степени заболевания консервативного лечения достаточно.
Действенный и необходимый метод терапии при наличии стремительно развивающейся регургитации 2–4-й стадий — хирургическое вмешательство. Операции разделяют на 2 типа:
- Восстановление работоспособности сердечного клапана.
- Пластика и замена сердечного клапана при невозможности восстановления его функциональности.
В случае крайней стадии регургитации артерии легких с сопутствующими нарушениями гемодинамики врачи могут прибегнуть к пересадке сердца и легких.
Прогноз жизни при патологии в большинстве случаев благоприятный при проведении своевременной диагностики и лечения. Также рекомендуется вести здоровый образ жизни.
Врожденные случаи регургитации без оперативного вмешательства часто имеют неблагоприятный прогноз, ведут к летальному исходу.