Общее описание
Врожденные пороки сердца (пороки сердца) – аномальное строение камер сердца, крупных сосудов или клапанов (нередки и сочетания) вследствие генетической предрасположенности, нарушений внутриутробного развития, инфекционных, аутоиммунных, метаболических и других заболеваний, травм, полученных матерью во время беременности.
Поражения клапанов могут быть врожденными (из-за нарушений внутриутробного развития) и приобретенными, то есть возникающими в течение жизни под воздействием заболеваний, инфекций или травм. В большинстве случаев, сложные врожденные пороки требуют хирургической коррекции как у детей, так и взрослых.
Какие причины приводят к ВПС и можно ли их избежать
К возникновению ВПС приводит целый ряд причин: некоторые из них, к слову, оказывают негативное влияние и на здоровье матери, которой может понадобиться лечение аритмии, тахикардии или гипотонии.
- Хромосомный фактор. В 5 % случаев недуг развивается по причине нарушения хромосомного аппарата. По статистике, более 40 % детей с синдромом Дауна имеют в анамнезе и ВПС.
- Мутация генов. Исследования неоднократно подтверждали, что достаточно мутировать всего одному гену, чтобы это сказалось на работе сердечно-сосудистой системы именно так. Как и в предыдущем случае, оказать влияние на эту причину невозможно.
- Инфекции. Опасными для плода считаются различные инфекции и вирусные эпидемии, в первую очередь краснуха, грипп, ветряная оспа, сывороточный гепатит, микоплазмоз, туберкулез, сифилис. Задача будущих родителей – оградить себя от потенциальных контактов с носителями: это им вполне по силам.
- Интоксикация. Токсические вещества отрицательно влияют на формирование органов ребенка, включая сердце. Поэтому беременным запрещено работать в фармацевтических цехах и химических лабораториях. Особенно опасна алкогольная интоксикация, на фоне которой нарушается нормальное формирование сердечных клапанов. Очень важно оградить женщину от этого особенно в первом триместре, а также избегать приема тератогенных препаратов.
- Наследственность. Статистика утверждает, что генетическая предрасположенность присутствует в 90 % случаев ВПС.
- Сахарный диабет у матери. Около 5 % ВПС развиваются именно на фоне этой патологии обмена веществ.
- Физические воздействия. К пороку сердца могут приводить излучения – рентгеновские, ионизирующие, а также высокое атмосферное давление. Предупрежден значит вооружен!
Родители, которые серьезно относятся к здоровью будущего ребенка, проходят консультации у генетика, чтобы исключить риски, а также не пропускают плановые осмотры. Если же диагноз подтверждается, специалисты порекомендуют и обоснуют, как быть – сохранять беременность или прерывать.
Какие существуют врожденные пороки сердца
- стеноз клапана легочной артерии
- стеноз аортального клапана, устья аорты, подклапанный стеноз;
- митральный стеноз — сужение двухстворчатого предсердно-желудочкового клапана;
- недостаточность митрального клапана — неполное смыкание двухстворчатого предсердно-желудочкового клапана;
- пролапс митрального клапана — избыточная длина одного или двух створок клапана;
- недостаточность аортального клапана;
- трикуспидальный стеноз;
- трискупидальная недостаточность;
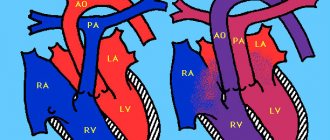
- деффекты межпредсердной и межжелудочковой перегородки;
- аномалии развития полостей сердца: аномалия Эбштейна, единое предсердие, единый желудочек;
- транспозиция крупных сосудов — аорты и легочной артерии;
- тетрада Фалло;
- открытый артериальный (Боталлов) проток;
- коарктация аорты;
- Наиболее частым врожденным пороком сердца является аномальное сообщение между предсердиями — дефект межпредсердной перегородки.
Возможные причины возникновения
Среди причин приобретенных пороков наиболее частыми являются:
- Ревматизм, а точнее, хроническая ревматическая болезнь сердца – воспаление его внутренней оболочки (в том числе и клапанного аппарата), развивающаяся после перенесенной (главным образом в детстве) стрептококковой инфекции (ангины).
- Инфекционный эндокардит – постепенное разрушение сердечных клапанов вследствие размножения на них бактерий. Занос инфекции может произойти при удалении кариозного зуба, при плохой антисептической обработке кожи во время укола или использовании нестерильных шприцов.
- Атеросклероз и дегенеративные изменения клапанов — типичны для людей пожилого возраста.
Из более редких причин можно выделить сифилис и системные патологии – ревматоидный артрит, красная волчанка, склеродермия.
Конкретный этиологический фактор врожденных пороков трудно установить. Это могут быть:
- наследственные мутации – синдром Дауна, Патау;
- заболевания матери — сахарный диабет, тромбофилия, системные васкулиты;
- внутриутробные вирусные инфекции – краснуха, цитомегаловирус, ветрянка;
- вредные привычки — курение, употребление алкоголя во время беременности;
- воздействие ионизирующего излучения;
- применение лекарственных препаратов, пагубно влияющих на развитие плода — противоопухолевые средства, сульфаниламиды, тетрациклины.
Диагностика и лечение порока сердца
Своевременно распознать и устранить деффект могут кардиохирурги. В большинстве случаев, закрывают деффект рентгенохирурги с использованием катетерной техники, не прибегая к разрезу.
- Деффект может появиться между желудочками сердца — деффект межжелудочковой перегородки.
- Нередко деффекты сочетаются с аномалиями клпанного аппарата серодца или крупных сосудов.
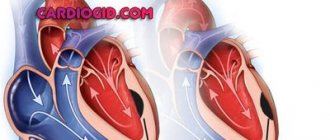
Клапанный аппарат сердца состоит из четырех клапанов: митрального (двустворчатого), трикуспидального (трехстворчатого), аортального и клапана легочной артерии. От слаженной и правильной работы этих структур зависит работа сердца.Существует два основных типа поражения клапана: недостаточность и стеноз.
При недостаточности створки клапана смыкаются не до конца, оставляя щель, через которую кровь забрасывается в противоположном нормальному направлении. А при стенозе створки раскрываются не полностью, препятствуя нормальному току крови. Изолированные поражения клапанов сердца относительно редки, очень часто они наблюдаются при других врожденных пороках сердца. Например, двухсворчатый акортальный клапан, нередко обнаруживают у людей с открытым артериальным протоком. При этом пороке часть крови (богатой килородом) через незакрытый после рождения ребенка проток из аорты попадаеет в легочную артерию, вызывывая перегрузку правых отделов сердца. У детей и подростков такое аномальное сообщение чаще всего устранается также без хирургического вмешательства, установкой «заглушки» через катетр.
- Еще один врожденный порок развития — стеноз нисходлящей аорты.
В грудном сегменте аорта прикрепляется к задней стенке, ближе к позвоночнику. В этом месте порой аорта значително сужена, внутренние органы не получают достаточного количества артериальной крови. Раньше это состояние, называемое коарктацией аорты, устранялось только хирургическим путем. Но сегодня, в большинстве случаев, сужение при корактации аорты устраняют баллонной диллятацией и установкой каркаса-стента. Следует подчеркнуть, что если стеноз клапана является изолированным поражением, то это часто устранается баллонным расширением, минимально травматичным путем.
Порок сердца. Лечение без операции
В некоторых случаях это оказывается возможным. В этих случаях медикаментозная терапия направлена на предотвращение развития осложнений (отека легких, фибрилляции предсердий, внезапной остановки сердца и др.), снижение проявлений сердечной и легочной недостаточности и улучшение качества жизни. Хороший профилактический и поддерживающий эффект дают диетотерапия и лечебная физкультура. Конкретные рекомендации может дать только специалист.
В до и после операционном периоде, а также в случае отсутствия показаний к хирургическому вмешательству помощь человеку могут оказать холистические методы лечения: классическая и резонансная гомеопатия, остеопатия, иглорефлексотерапия, цигун-терапия, фитотерапия.
Записаться на приём
Как проявляются заболевания клапанов сердца
Чаще всего жалобы пациентов неспецифичны: одышка, учащенный пульс, аритмия, быстрая утомляемость, синюшность, головокружение.
Выраженность и характер симптомов зависят от расположения пораженного клапана. При пороках клапанов левой половины сердца (митральный и аортальный) в первую очередь страдают легкие, т.к. в их сосудах застаивается кровь, что проявляется одышкой. Так же возникают признаки недостаточного кровоснабжения всех органов и систем, в первую очередь, головного мозга и самого сердца. Возникает головокружение, обмороки, стенокардия. При нарушении работы клапанов правой половины сердца (трикуспидальный и клапан легочной артерии), происходит застой крови в сосудах большого круга кровообращения, т.е. страдают все органы, кроме легких. Развиваются отеки голеней и стоп, асцит (жидкость в брюшной полости), увеличение печени и т.д (УВЕЛИЧИВАЕТСЯ ПЕЧЕНЬ И Т.Д.).
Пороки клапанов сердца опасны своими осложнениями и влиянием на организм, поэтому главная профилактика патологических состояний – это регулярные обследования и лечение заболеваний, ведущих к формированию клапанных дефектов.
Как определить порок сердца?
По собственным ощущениям, ознакомившись с тематической литературой, точно установить, что есть поражение миокарда невозможно. Постановка диагноза осуществляется компетентным медиком. Только специалист, имеющий опыт, знания, использующий инновационные диагностические методики, способен озвучить название болезни, если таковая имеется.
Симптоматика, внешние признаки
Клиническая картина неоднозначна для пациентов разных возрастных категорий. Для малышей, которые появились на свет относительно недавно, характерны такие признаки:
- синюшность в зоне носогубного треугольника;
- низкая физическая активность, заторможенность движений;
- маленькая масса тела, не соответствующая возрасту.
У взрослых симптоматика специфична. Может беспокоить:
- отечность нижних конечностей, других тканей (особенно в вечернее время);
- стенокардические приступы, случающиеся достаточно часто;
- тяжелое дыхание в положении лежа;
- нарушения сна, отдышка, боли между лопатками;
- быстрая утомляемость, головокружения, обморочные состояния;
- дискомфорт под ребрами с правой стороны (проблемы с печенью, желчным пузырем).
У порока сердца симптомы могут быть особенными, отражающими конкретную патологию:
- когда на лице бледные кожные покровы, а румянец выражен ярко, предполагают митральный стеноз;
- при ложном атлетизме, когда мышечные ткани нижней части тела не достаточно физически развиты, возможно, сужение аорты;
- выпячивание грудины характерно для кардиопатологии перегородки.
Просто так прочесть список признаков и установить тип болезни миокарда не выйдет. Многие из вышеупомянутых моментов подходят и для описания иных заболеваний, сбоев в организме. Поэтому нецелесообразно пытаться самостоятельно делать прогнозы.
Диагностика в клинике
Существует базовый набор манипуляций, рекомендуемых при подозрении на простой, сложный, комбинированный порок сердца:
- на первой стадии общения собирается анамнез, уточняются жалобы, учитывается возраст, пол обратившегося, наличие хронических проблем;
- осуществляется визуальный осмотр, пальпация, выслушивание ритмов;
- рентген грудины, электрокардиограмма, УЗИ.
Поставить диагноз на основании опроса, результатов тестов, ультразвукового исследования вправе только доктор. Никакая расшифровка анализов в сети не даст 100% результат по точности. Обращайтесь к медикам в успешный медицинский центр, чтобы не ставить эксперименты с собственным здоровьем.
Последствия патологии
У пациента с пороком сердца, как врожденным, так и приобретенным, есть большой риск развития острой сердечной недостаточности (отек легких, кардиогенный шок), которая без быстрого медицинского вмешательства ведет к гибели человека.
Также у людей с пороками сердца намного раньше развивается ишемическая болезнь, а значит, у них в несколько раз выше вероятность возникновения инфаркта миокарда.
Практически любой порок сердца сопровождается нарушениями ритма. Наиболее опасные из них – желудочковые тахиаритмии и атриовентрикулярные блокады.
При некоторых пороках из-за выраженной перегрузки малого круга кровообращения и рефлекторного сужения сосудов легких возникает легочная гипертензия – очень тяжелое состояние, трудно поддающееся лекарственной терапии, требующее хирургического вмешательства.
По причине длительного выраженного кислородного голодания (гипоксии) всего организма страдает иммунная система, из-за чего пациенты с пороками сердца постоянно болеют инфекционными заболеваниями, особенно бронхитами и пневмониями.
При любом пороке сердца, а также наличии протезированных клапанов в несколько раз возрастает риск инфекционного (бактериального) эндокардита – опасной болезни, поражающей клапаны сердца, нередко оканчивающейся летально.
Как лечат пороки сердца
К сожалению, не существует лекарства, способного вылечить человека от порока сердца. А все ВПС лечатся только хирургическим путем. Исключением является открытый артериальный проток – врожденный порок, от которого можно полностью избавиться фармакологическим способом. Но это эффективно лишь в первые сутки жизни человека. Для этого я назначаю внутривенное введение нестероидного противовоспалительного препарата (Ибупрофен, Индометацин) в течение 3 дней.
При наличии цианоза и признаков тяжелой сердечной недостаточности операция выполняется немедленно. Зачастую хирургам приходится оперировать даже грудничков и годовалых детей. Если же порок был обнаружен при инструментальных методах исследования, и пациента ничего не беспокоит, или имеются незначительные симптомы, операцию можно отложить.
Традиционно оперативные вмешательства для устранения ВПС проводятся под общей анестезией, на открытом сердце, с подключением к аппарату искусственного кровообращения. Дефект либо ушивается, либо закрывается заплаткой из перикарда или синтетической ткани. Открытый проток перевязывается или пересекается.
В последнее время в специализированных кардиологических центрах, имеющих соответствующее оборудование, возможно выполнение малоинвазивных эндоваскулярных вмешательств. При таких операциях под контролем УЗИ и рентгена через бедренную вену вводится катетер, который достигает правого предсердия. Через катетер вставляется окклюдер, представляющий собой соединенные диски из никель-титановой проволоки. Этим окклюдером и закрывается дефект.
Основным противопоказанием к таким операциям является запущенная легочная гипертензия с выраженным склерозированием сосудов. В этих случаях выполняются так называемые паллиативные вмешательства, которые устраняют не сам порок, а его последствия. Искусственно создаются сообщения (анастомозы) между крупными сосудами, чтобы кровь шла в обход перегруженных отделов сердца.
Теперь разберем лечение приобретенных пороков. С ними дела обстоят немного иначе.
Если ППС развился на фоне ревматизма, то, согласно протоколу, я обязательно применяю антибактериальную терапию пенициллиновыми антибиотиками. Этот момент очень важен, так как присутствие в организме стрептококковой бактерии способно вызвать развитие новых пороков сердца.
Также я всегда назначаю лекарственную терапию, которая поможет стабилизировать состояние пациента.
В первую очередь используются медикаменты, замедляющие прогрессирование сердечной недостаточности:
- ингибиторы АПФ – Периндоприл, Рамиприл;
- бета-адреноблокаторы – Бисопролол, Метопролол;
- диуретики — Торасемид;
- антагонисты альдостерона – Спиронолактон, Эплеренон;
В случае возникновения нарушений ритма сердца я использую антиаритмические препараты – Соталол, Амиодарон.
Немаловажно проведение антикоагулянтной терапии, так как часть ППС, особенно митральный стеноз, нередко сопровождается фибрилляцией предсердий, при которой в полости левого предсердия формируются тромбы, приводящие к кардиоэмболическому инсульту. Чтобы это предотвратить, я назначаю Варфарин или низкомолекулярные гепарины.
При тяжелом состоянии пациента, когда лекарства уже не помогают, я направляю больных на хирургическое лечение.
Существует 2 основных вида операций при ППС:
- протезирование клапана;
- реконструктивные операции — пластика клапана, комиссуротомия, баллонная вальвулотомия.
Протезы клапанов бывают механические (искусственные) и биологические. Их ключевое отличие заключается в следующем. При установке биологического клапана пациент должен получать антикоагулянтную терапию первые 3 месяца после операции, а при имплантации механического – пожизненно. Вопрос о выборе вида клапана каждый раз решается в индивидуальном порядке.
Единственный антикоагулянт, разрешенный для длительного применения при искусственном клапане сердца, это Варфарин.
Механические клапаны более долговечны, но их стоимость гораздо выше по сравнению с биологическими.
Советы специалиста: жизнь с пороком сердца
Хочу привести несколько рекомендаций, которые помогут избежать большинства негативных последствий и увеличить эффективность лечения:
- спорт – профессиональные тренировки придется прекратить. Небольшие физические нагрузки разрешаются;
- регулярное обследование – неважно, успешно вас прооперировали еще в детстве или только недавно установили диагноз легкой митральной недостаточности. При пороке сердца необходимо хотя бы раз в полгода-год посещать кардиолога, делать ЭКГ и Эхо-КГ для проверки состояния функций сердца, а также с целью отслеживания возникновения возможных осложнений;
- поваренная соль – если у вас были обнаружены признаки хронической сердечной недостаточности и вам прописали для ее лечения медикаменты, для большей их эффективности нужно ограничить употребление поваренной соли с пищей до 2-3 грамм в сутки;
- Варфарин – для профилактики тромбообразования пациентам с пороками сердца часто назначают этот препарат. Для того чтобы его прием был эффективным и одновременно безопасным, нужно регулярно делать анализ крови (коагулограмму). Показатель МНО в этом исследовании должен быть больше 2, но меньше 3;
- посещение оториноларинголога – если у вас диагностировали ППС ревматического происхождения, обязательно сходите на консультацию к ЛОР-врачу, так как основная причина ревматизма – тонзиллит (ангина). При наличии хронического тонзиллита необходимо лечение миндалин (промывание, антибиотики), а возможно, и их удаление. Это нужно для предотвращения рецидива ревматизма и появления нового порока сердца.
- профилактика инфекционного эндокардита – все люди с пороками сердца и протезированными клапанами имеют повышенный риск развития инфекционного эндокардита. Поэтому для его предупреждения они должны принимать пенициллиновые антибиотики (Амоксициллин, Ампициллин) однократно, примерно за 30 минут/ 1 час до медицинских манипуляций (удаление зуба, бронхоскопия, цистоскопия и т.д.).
Рекомендации женщинам, страдающим пороками сердца
Помните, что основной причиной неблагоприятного исхода беременности и родов у тех женщин с пороками сердца, которым беременность в принципе не противопоказана, является недостаточное или нерегулярное обследование в женской консультации, отсутствие комплексного ведения беременности акушероми кардиологом и, как следствие, недостаточная эффективность лечебных мероприятий и ошибки в ведении родов и послеродового периода.
Рекомендуется:
- постарайтесь не допускать внеплановой беременности;
- проконсультируйтесь с наблюдающим вас кардиологом до беременности; выясните, в состоянии ли вы выносить ребенка и к какому способу родоразрешения вам следует готовиться;
- если вы страдаете врожденным пороком сердца, непременно (лучше до беременности) проконсультируйтесь с генетиком;
- узнайте, какого режима вам следует придерживаться, чтобы не подвергать риску себя и будущего ребенка, как правильно питаться, какие лечебно-физкультурные упражнения могли бы помочь вам выносить и родить ребенка;
- не пропускайте назначенных вам посещений женской консультации и приемов у врача-кардиолога, вовремя проходите все предписанные обследования;
- не отказывайтесь от госпитализации и приема лекарств — ведь от того, насколько эффективно поддерживается работа вашего сердца, зависит не только ваше самочувствие, но и здоровье и жизнь вашего малыша.
От чего зависит прогноз: сколько живут пациенты
Меня часто спрашивают – «сколько живут с пороком сердца?»
Это зависит от множества факторов, таких, как:
- вид порока;
- его тяжесть;
- степень сердечной недостаточности;
- наличие осложнений;
- своевременность диагностирования и лечения;
- выполнение рекомендаций врача (правильный прием препаратов с соблюдением всех дозировок и т.д.);
- качество проведенной операции.
Без хирургического вмешательства больные со многими ВПС погибают еще в раннем детстве (до 2-5 лет). К ВПС, при которых человек может дожить до взрослых лет без операции, относятся коарктация аорты, дефект межпредсердной перегородки.
Наиболее благоприятные ППС в плане прогноза – митральная, трикуспидальная регургитация. Серьезные осложнения при них развиваются редко и через продолжительное время. При других ППС (митральный, аортальный стеноз) пациенты погибают примерно через 5-10 лет после первого появления симптомов.
Современные возможности лечения, как фармакологические, так и кардиохирургические, позволяют продлить жизнь таким людям до 60-70 лет.