Аллергический васкулит — что это за болезнь? Симптомы, причины и лечение
Аллергические васкулиты кожи – разнородная группа заболеваний, которая характеризуется поражением мелких сосудов кожи. Выделяют такие разновидности нарушений – аллергический васкулит кожи, лейкокластический васкулит, а также васкулиты с преимущественными поражениями кожи.
До сих пор ученые не пришли к единому выводу на счет механизма развития, поскольку такой антиген практически никогда найти не удается. С другой стороны остальные формы васкулитов, скорее всего, также связаны с аллергическими проявлениями, но на антигены, которые пока не установлены.
Что это такое?
Аллергический васкулит — болезнь, поражающая стенки сосуды вследствие аллергической реакции. Аллергический васкулит (далее АЛ) объединяет под собой несколько самостоятельный заболеваний, которые, по сути, являются его формами.
Болезнь может поражать людей любых возрастов и полов, однако, признаки аллергического васкулита у детей и взрослых могут отличаться.
- Так, в детском возрасте пятна имеют геморрагический характер и расплывчатые границы, ярко-красный оттенок. Местами пятна могут сливаться.
- У взрослых пятна, наоборот, чёткие.
Статистика показывает, что разные формы заболевания в большей степени проявляются у определённых групп. Так, геморрагический васкулит часто поражает детей до 14 лет.
Васкулит аллергический: общая характеристика и патогенетическая основа
Классификация аллергических васкулитов включает следующие морфологические группы:
- Геморрагический васкулит;
- Полиморфно-узелковый тип васкулита;
- Узелково-некротический тип васкулита;
- Неклассифицированные варианты васкулита.
Наиболее часто при такой патологии как васкулит аллергический поражаются мелкие артерии организма. В них происходит агрегация тромбоцитов и активация системы свертывания крови, потому как контакт поврежденной эндотелиальной выстилки сосудов с тромбоцитами приводит к их прикреплению и образованию микротромбов. В результате расхода тромбоцитов крови развивается тромбопения, что проявляется нестабильностью сосудистой стенки в других местах. Это приводит к образованию зон кровоподтеков, локализованных на коже и в области внутренних органов. При этом заметить кровоизлияния внутри пищевода или кишечника зачастую проблематично, поэтому ведущим симптомом является кожное поражение.
Повреждения внутренних органов
При такой патологии как васкулит аллергический наблюдается микротромбообразование внутри артериол и мелких артерий, капилляров. Такие сосуды имеются в разных участках тела, а потому, в теории, повреждаться могут все ткани. Наиболее часто наряду с кожей, клинические проявления локализованы в суставах, почках, миокарде, кишечнике, брыжейке кишечника. Потому развивается аллергический васкулит кожи, сопряженный с внутренним поражениям. При этом массивных кровотечений не наблюдается, а основные клинические проявления зависят от интенсивности воспаления в конкретном органе.
При такой патологии как аллергический васкулит — лечение зависит от показателей работы органов, интенсивности суставного синдрома, а также от нарушений в работе внутренних органов. Почки испытывают сильную нагрузку из-за того, что в крови постоянно циркулируют иммунные комплексы, которые ими должны выводиться. Однако при поражении артерий нефронов этот процесс осложняется, а потому эффективность почечной фильтрации снижается. Этим обуславливается почечный синдром. При этом признаки васкулита проявляются в этот момент и на коже: она испытывает механические раздражения, что в условиях тромбопении приводит к разрыву мелких сосудов и петехиальным кровоизлияниям.
Аллергический васкулит у детей входит в состав группы заболеваний, которая называется диатезами. Их провоцируют различные факторы, среди которых наибольшее влияние оказывают:
- Инфекционные агенты;
- Пищевые компоненты;
- Лекарственные средства;
При выявлении зависимости васкулита от инфекции выставляется такая форма как инфекционный васкулит. Она характеризуется тем, что клинические признаки проявляются уже в течение 1,5-2 недель с момента излечения от инфекционной патологии, к примеру, ОРЗ, ОРВИ, корь и другие.
При такой патологии как васкулит — причины очень разнообразны. При этом практически все они укладываются в три категории, указанные выше. Это значит, что прием лекарственных препаратов, аллергенной пищи или инфекционная патология провоцируют васкулит: симптомы могут зависеть от конкретного типа патологии, а также от причины и индивидуальных особенностей конституции ребенка.
Наибольшую опасность для здоровья представляет геморрагический васкулит: лечение данной патологии является длительным и включает несколько групп препаратов. В стандартные терапевтические схемы входят глюкокортикоиды, антиагреганты, антикоагулянты. При этом для такой патологии как васкулит — лечение не всегда является полностью необходимым, особенно с применением гормонов и цитостатиков, так как некоторая часть заболеваний излечивается самостоятельно в течение нескольких недель. Необходимо лишь тщательно следить за состоянием пациента, а также применять реологические средства и антиагреганты.
Какие факторы риска возникновения заболевания?
Причиной проявления аллергического васкулита легко могут стать опасные инфекции, которые вызваны одним из следующих возбудителей или факторов:
- стрептококк;
- недостаточность α1-антитрипсина;
- лепра;
- ВИЧ-инфекция;
- гепатит А, и ;
- стафилококк;
- вирус гриппа;
- первичный билиарный цирроз печени;
- сахарный диабет 2 типа;
- палочка Коха (туберкулёз);
- подагра;
- воздействие радиации;
- регулярные простуды, гайморит и ОРВИ;
- фиброз забрюшинного пространства;
- вирус герпеса;
- рецидивирующий полихондрит;
- лишний вес.
В зоне риска люди с пищевой аллергией, пациенты, принимающие антибиотики, контрацептивы (из категории оральных) и большие дозы витаминов. Опасна болезнь и для тех, кто работает с продуктами химической промышленности – моющими средствами, антисептиками, бензином и другими нефтепродуктами.
Стоимость лечения васкулита:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием ревматолога 1 ступени | 1850 | — |
| Повторный прием ревматолога 1 ступени | 1650 | — |
| Первичный прием ревматолога, ведущего специалиста | 2500 | 2000 |
| Повторный прием ревматолога, ведущего специалиста | 2300 | 1800 |
| МАНИПУЛЯЦИИ | ||
| Капилляроскопия | 1500 | — |
Механизм развития
Как и при любой аллергии, отправной точкой развития заболевания является встреча организма с каким-либо веществом, которое распознается клетками иммунной системы как аллерген и провоцирует образование специфических антител – иммуноглобулинов. Далее процесс развивается следующим образом:
- Вырабатываемые иммунными клетками антитела находятся в плазме крови в свободном состоянии до тех пор, пока не произойдет повторная встреча организма с тем же аллергеном. Когда аллерген повторно попадает в кровеносное русло, с ним связываются уже имеющиеся в плазме антитела – образуются иммунные комплексы.
- Иммунные комплексы связываются с мембранами клеток, выстилающих внутреннюю поверхность кровеносных сосудов (клетки эндотелия).
- Иммунные комплексы активизируют аллергическое воспаление, которое приводит к повреждению сосудистой стенки и ее постепенному разрушению. От распространенности и выраженности воспаления зависит глубина поражения стенки кровеносного сосуда.
- Поврежденная стенка сосуда становится проницаемой не только для жидкой части крови, но и для клеточных элементов – лейкоцитов, эритроцитов. То есть, по сути, образуются околососудистые кровоизлияния разных размеров.
- Кровоизлияния вокруг сосудов вызывают развитие дальнейшего воспаления и появление различных симптомов, которые зависят от того, сосуды какой области оказались поражены.
Аллергическое поражение может развиться в стенках и артериальных, и венозных сосудов. Чем меньше диаметр кровеносного сосуда, тем тоньше его стенка и тем скорее происходит ее разрушение. Поэтому большинство геморрагических васкулитов проявляются симптомами поражения капилляров и мелких вен и артерий. Наиболее подвержены аллергическому поражению кровеносные сосуды кожи. Часто поражения кожи сочетаются с поражением различных внутренних органов – почек, кишечника, желудка, сердца, суставов и т.д.
Геморрагический васкулит у детей
В 1837 г. Шенлейн описал заболевание, характеризовавшееся высыпаниями на коже ног (пурпура), а также болями и припухлостью суставов. Автор отметил, что высыпания небольших геморрагических пятен и боли в суставах носят волнообразный характер, и назвал этот симптомокомплекс purpura rheumatics. В 1868 г. Генох сообщил о 4 больных детях, у которых наряду с болями в суставах и кожной пурпурой отмечались коликообразные боли в животе, рвота с кровью, кишечное кровотечение. Он описал этот синдром под названием purpura abdominalis. Несколько позднее Генох обратил внимание на поражение почек при этом страдании. В 1887 г. Генох описал еще одну форму — purpura fulminans. При этой форме кожные высыпания, суставной и абдоминальный синдромы были выражены особенно остро. Бурно развиваясь, они давали грозную клиническую картину, которая почти всегда заканчивалась смертью. До 1890 г. purpura rheumatics, purpura abdominalis и purpura fulminans рассматривались как самостоятельные различные заболевания. Объяснялось это разнообразием клинической картины, отсутствием обобщенного материала. Только в 1890 г. фон Душ и Гохе обобщили случаи этого заболевания и пришли к выводу, что это одна болезнь с различными клиническими симптомами и назвали ее болезнью Шенлейна — Геноха (БШГ).
БШГ — наиболее частое в детском возрасте заболевание из группы системных васкулитов. Оно распространено во Франции, Великобритании, Японии, Финляндии, Сингапуре и на о.Тайвань. Реже болеют лица негроидной расы и южно-американское население. В России встречается у 23-26 человек на 10 тыс. детского населения. Заболевание может начаться в любом возрасте. Однако до 3 лет дети болеют редко. Максимальное число случаев БШГ приходится на возраст 4-12 лет.
Этиология. БШГ остается невыясненной. Одни авторы связывают возникновение заболевания с различными инфекциями (вирусными или бактериальными), другие большее значение придают аллергической настроенности организма, что при наличии очагов хронических инфекций (хронический тонзиллит, кариес, тубинфицированность и др.) приводит к снижению реактивности организма ребенка. Начало БШГ возможно через 1-4 недели после ангины, ОРВИ, скарлатины или другого инфекционного заболевания. У ряда больных развитию болезни предшествуют вакцинация, лекарственная непереносимость, пищевая аллергия, травма, охлаждение. Перечисленные факторы скорее являются разрешающими, чем этиологическими.
В основе заболевания лежат гиперпродукция низкомолекулярных циркулирующих иммунных комплексов, активация системы комплемента, повышение проницаемости сосудов, повреждение эндотелия сосудов микроциркуляторного русла с последующим вовлечением в процесс системы гемостаза, приводящим к гиперагрегации тромбоцитов и гиперкоагуляции, то есть развитие системного микротромбоваскулита.
Как правило, заболевание начинается остро. Клиническая картина БШГ характеризуется различным сочетанием типичных синдромов: кожного геморрагического, суставного, абдоминального и почечного, редко — патологией других органов. Около 50% заболевших в дебюте дают повышение температуры до субфебрильных цифр, более высокая лихорадка возможна у больных с абдоминальным синдромом. Начало болезни чаще полисиндромное, реже моносиндромное (поражение кожи). Причем моносиндромное начало не означает, что в последующем процесс не будет носить системного характера.
У большинства детей БШГ начинается с типичных кожных высыпаний — это мелкопятнистые или пятнисто-папулезные, симметрично расположенные геморрагические элементы, не исчезающие при надавливании. Сыпь локализуется на разгибательных поверхностях конечностей, вокруг суставов, на ягодицах. Высыпания на коже лица, туловища, ладонях и стопах бывают реже. Интенсивность сыпи различна — от единичных до множественных элементов с тенденцией к слиянию. При тяжелом течении заболевания с выраженным экссудативным компонентом возможно появление отдельных элементов с некрозом. В зависимости от течения заболевания сыпь может рецидивировать. При угасании ее остается пигментация, на месте которой при частых рецидивах появляется шелушение. Типичная геморрагическая сыпь — патогномоничный, обязательный симптом БШГ. В ряде случаев у больных отмечаются ангионевротические отеки (чаще на лице, кистях, стопах).
Поражение суставов — второй характерный симптом БШГ, наблюдающийся у 2/3 больных. Обычно он появляется одновременно с геморрагической сыпью на 1-й неделе болезни, либо в более поздние сроки. Характер поражения суставов варьирует от кратковременных артралгий до артритов. Поражаются преимущественно крупные суставы, особенно коленные и голеностопные. Развивается периартикулярный отек с дефигурацией суставов и болезненностью; боли в суставах держатся от нескольких часов до нескольких дней. Стойкой деформации суставов с нарушением их функции не бывает.
Абдоминальный — третий по частоте клинический синдром БШГ. Он может появиться одновременно с поражением кожи и суставов, а может предшествовать кожно-суставным изменениям, и тогда ранняя диагностика БШГ затруднительна. Клиника абдоминального синдрома различна. Одни больные жалуются на умеренные боли в животе, которые не сопровождаются диспептическими расстройствами, не причиняют особых страданий и купируются самостоятельно или в первые 2-3 дня от начала лечения. У других абдоминалгии носят приступообразный характер, возникают внезапно по типу кишечной колики, не имеют четкой локализации. Болевые приступы могут повторяться многократно в течение суток и продолжаться до нескольких дней. Дети жалуются на тошноту, рвоту, неустойчивый стул, иногда повышение температуры. В редких случаях на фоне указанной клинической картины отмечаются эпизоды кишечных и желудочных кровотечений. При абдоминальном синдроме возможны осложнения в виде инвагинации, кишечной непроходимости и перфорации кишечника с развитием перитонита, требующие хирургического вмешательства. В настоящее время, при своевременном использовании комплексной терапии, указанные осложнения встречаются редко. Тем не менее дети с абдоминальным синдромом должны наблюдаться одновременно педиатром и хирургом, чтобы не пропустить жизнеугрожающих осложнений.
Поражение почек при БШГ наблюдается реже, чем остальные клинические проявления болезни, однако именно вовлечение в патологический процесс почек определяет прогноз заболевания и ставит под сомнение возможность полного выздоровления ребенка. Почечный синдром чаще выявляется у тех детей, у которых БШГ дебютировала полисиндромно и в начальный период болезни отмечался абдоминальный синдром разной степени тяжести. Он развивается в дебюте заболевания либо присоединяется на последующих этапах рецидивирования. Поражение почек может быть различным — от транзиторной микроэритроцитурии и следовой протеинурии, которые быстро исчезают на фоне терапии, до выраженной картины гломерулонефрита (нефрит Шенлейна — Геноха). При развитии последнего у большинства детей диагностируют гематурическую форму гломерулонефрита, реже — нефротический вариант гломерулонефрита с гематурией. Наиболее тяжела в прогностическом отношении смешанная форма нефрита, поскольку именно она приводит к раннему развитию хронической почечной недостаточности. При наблюдении за больными создается впечатление, что в ряде случаев длительная, персистирующая гематурия обусловлена не только изменениями, свойственными БШГ, но и фоном, на котором она развивается, — дисплазия почечной ткани, аномалия сосудов почек. В связи с этим у отдельных больных, особенно у детей с повышением артериального давления, в плане обследования с целью уточнения причины гематурии целесообразно использовать морфологическое исследование ткани почки, допплерографию внутрипочечных сосудов.
Значительно реже при БШГ выявляется поражение других органов. Легочный синдром может возникнуть на фоне манифестации клинических симптомов заболевания в виде кашля с небольшим количеством мокроты и прожилками крови, иногда одышкой. Аускультативно могут выслушиваться влажные хрипы, крепитация. Изменения сердца при БШГ редки. Описаны геморрагический перикардит, кровоизлияния в эндокард. Как правило, эти изменения обратимы. Чаще у детей на фоне среднетяжелого и тяжелого течения заболевания появляется систолический шум функционального характера. Поражение центральной нервной системы обусловлено васкулитом сосудов головного мозга, мозговых оболочек и обычно появляется на высоте кожных изменений. Дети жалуются на головную боль, головокружения, раздражительность. Менингеальные симптомы редки. В ряде случаев у мальчиков с БШГ наблюдается поражение тестикул — отечность, болезненность; нередко двухстороннее.
Изменения лабораторных показателей неспецифичны. В острый период болезни возможны нейтрофильный лейкоцитоз, повышение СОЭ, диспротеинемия с повышением уровня альфа-2-глобулинов, повышение неспецифических показателей, характеризующих воспаление, — ДФА, серомукоида, С-реактивного белка, титров антистрептолизина О и антигиалуронидазы. Иммунологические изменения в виде повышения уровня иммуноглобулина А, повышения циркулирующих иммунных комплексов и криоглобулинов, снижения уровня иммуноглобулина G, активности комплемента, в редких случаях — положительного антинуклеарного фактора, латекс-теста могут быть выявлены у пациентов с хроническими рецидивирующими формами заболевания и нефритом Шенлейна — Геноха. Лабораторные проявления гиперкоагуляции (повышение уровня фибриногена, растворимых комплексов фибринмономеров, индуцированной агрегации тромбоцитов, угнетение фибринолиза) максимально выражены при тяжелом течении заболевания.
Диагноз БШГ не представляет трудностей в случаях, когда заболевание начинается с типичного кожного синдрома. Затруднения возникают при дебюте болезни с суставного, абдоминального или почечного синдромов.
В дебюте заболевания, как бы оно ни начиналось — с моносиндрома или полисиндромно, трудно бывает решить, какое течение оно примет. Течение болезни может быть острым, затяжным и хроническим рецидивирующим. При остром течении на протяжении 2 месяцев отмечается обратное развитие всех симптомов. При затяжном — отдельные симптомы сохраняются до 6 месяцев, принимая волнообразное течение. При хроническом рецидивирующем течении заболевание продолжается неопределенно длительное время, иногда годами, рецидивируя одним, чаще кожным синдромом или несколькими. Возможна ситуация, когда сохраняется только нефрит Шенлейна — Геноха.
Особенностью современного течения БШГ является более частое вовлечение в патологический процесс почек. Тем не менее на фоне использования патогенетической терапии в последние десятилетия достигнут несомненный успех в лечении: уменьшилась в целом продолжительность болезни, снизились процент крайне тяжелых молниеносных форм, число осложнений и летальных исходов.
Цели терапии БШГ: 1) ликвидация клинических проявлений; 2) предотвращение угрожающих жизни состояний (инвагинация, тромбоз брыжейки, некроз кишки, почечная недостаточность); 3) нормализация лабораторных показателей; 4) восстановление качества жизни, соответствующего возрасту.
Характер терапии при БШГ различается в зависимости от фазы болезни — дебют, рецидив, период ремиссии; клинической формы — простая (кожная), смешанная, с поражением почек; степени тяжести клинических проявлений — легкая (удовлетворительное самочувствие, необильные высыпания, возможны артралгии), среднетяжелая (множественные высыпания, артралгии или артрит, периодические боли в животе, микрогематурия, следовая протеинурия), тяжелая (сливные высыпания, элементы некроза, рецидивирующие ангионевротические отеки, упорные боли в животе, желудочно-кишечное кровотечение, макрогематурия, нефротический синдром, острая почечная недостаточность); характера течения болезни — острое (до 2 месяцев), затяжное (до 6 месяцев), хроническое (рецидивирующее или развитие нефрита Шенлейна — Геноха).
Лечение дебюта или рецидива БШГ можно разделить на патогенетическое, с применением интенсивной терапии в тяжелых случаях и симптоматическое. Особое место уделяют санации сопутствующей инфекции, которая может являться разрешающим или поддерживающим рецидивирующее течение фактором.
ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ в принципе предполагает воздействие на основные механизмы патогенеза путем: 1) элиминации циркулирующих иммунных комплексов (плазмаферез, инфузионная терапия) 2) подавления иммунокомплексного воспаления (глюкокортикостероиды, нестероидные противовоспалительные средства, цитостатики); 3) коррекции гемостаза (антикоагулянты прямого и непрямого действия, антиагреганты, активаторы фибринолиза). Однако на практике лечение направляют прежде всего на ликвидацию тех клинических проявлений, которые имеют место у конкретного больного. Характер терапии индивидуален, но общим является использование антикоагулянтов и/или антиагрегантов, воздействующих на конечный этап патогенеза.
Антиагреганты используют при всех формах заболевания. Курантил (дипиридамол, персантин) 5-8 мг/кг в сутки в 4 приема; трентал (пентоксифиллин, агапурин) 5-10 мг/кг в сутки в 3 приема; тиклопидин (тиклид) по 250 мг 2 раза в день. При тяжелом течении для усиления антиагрегационного эффекта назначают два препарата одновременно. Длительность лечения зависит от клинической формы и степени тяжести: 2-3 месяца — при легком течении; 4-6 месяцев — при среднетяжелом; до 12 месяцев — при тяжелом рецидивирующем течении и нефрите Шенлейна — Геноха; при хроническом течении проводят лечение повторными курсами в течение 3-6 месяцев.
Антикоагулянты показаны при среднетяжелом и тяжелом течении в дебюте или в активном периоде при последующих обострениях; при легком течении, как правило, достаточно монотерапии антиагрегантами. Применяют гепарин или его низкомолекулярный аналог фраксипарин. Дозу антикоагулянтов подбирают индивидуально, ориентируясь на положительную клиническую динамику симптомов (стабилизация кожных высыпаний, купирование болей в животе, уменьшение степени гематурии), а также на лабораторные параметры (удлинение времени свертывания крови или активированного времени рекальцификации в 2-3 раза по сравнению с исходным, перевод положительных паракоагуляционных тестов в отрицательные). При отсутствии должного клинического и лабораторного эффекта дозу увеличивают по 50-100 ЕД/кг/сут. Наш опыт свидетельствует, что при среднетяжелом течении не требуется увеличения дозы свыше 300-400 ЕД/кг/сут, а при тяжелом течении болезни в 40% случаев эффект достигается на фоне 500-800 ЕД/кг/сут. У последней группы больных слабое антикоагулянтное действие препарата обусловлено высоким содержанием белков острой фазы, связывающих гепарин, и истощением уровня антитромбина III, в связи с чем показано дополнительное введение свежезамороженной плазмы в дозе 10-20 мл/кг за сутки в качестве донатора антитромбина III. Используют подкожное введение гепарина в клетчатку живота 3-4 раза в сутки (фраксипарина — 2 раза) или внутривенное. При среднетяжелом течении БШГ курс лечения обычно длится до 25-30 дней; при тяжелом до стойкого купирования клинических синдромов необходимо 45-60 дней гепаринотерапии; при развившемся нефрите Шенлейна — Геноха он удлиняется. Отмену препаратов осуществляют постепенно по 100 ЕД/кг/сут каждые 1-3 дня.
Активаторы фибринолиза — никотиновая кислота и ее производные (ксантинола никотинат, теоникол, компламин) — являются вазоактивными препаратами, которые способствуют высвобождению в кровоток сосудистых активаторов плазминогена и используются при угнетении фибринолиза. Дозу подбирают с учетом индивидуальной чувствительности, обычно она составляет 0,3-0,6 г в сутки.
Глюкокортикостероиды эффективны при тяжелом течении заболевания с волнообразным рецидивированием кожной пурпуры с выраженным экссудативным компонентом, некрозами, стойким суставным синдромом; длительно не купируемом абдоминальном синдроме; почечных изменениях с макрогематурией или высокой степенью эритроцитурии; нефротическом синдроме, что всегда сопровождается высокой воспалительной активностью при лабораторном исследовании. Лечение глюкокортикостероидами необходимо проводить на фоне антикоагулянтно-антиагрегантной терапии. При среднетяжелом и легком течении их использование не оправдано. При простой и смешанной форме без поражения почек пероральная доза преднизолона составляет 0,7-1,5 мг/кг в сутки и используется коротким курсом 7-20 дней. При развитии нефрита Шенлейна — Геноха назначают 2 мг/кг в сутки на протяжении 1-2 месяцев с последующим снижением по 2,5-5,0 мг 1 раз в 5-7 дней до полной отмены.
Цитостатики целесообразны при тяжелых формах нефрита Шенлейна — Геноха — нефрита (нефротический синдром с гематурией, смешанная форма, быстропрогрессирующий нефрит) или гематурической форме нефрита с рецидивами макрогематурии при отсутствии положительной динамики лечения глюкокортикостероидами, а также при наличии тяжелого кожного синдрома с некрозами на фоне высокой иммунологической активности. Для перорального приема используют азатиоприн 2 мг/кг/сут, циклофосфан 2 мг/кг/сут длительностью до 4-6 месяцев. Лечение проводят под контролем состава периферической крови: при развитии лейкопении цитостатики отменяют; на фоне интеркуррентных заболеваний дозу уменьшают в 2 раза до выздоровления.
4-аминохинолиновые производные: назначают при стихании активности тяжелых форм болезни на фоне снижения дозы преднизолона или после его отмены, а также при рецидивирующем течении кожной пурпуры. Препараты этой группы (плаквенил, делагил) оказывают слабое иммуносупрессивное, противовоспалительное, антиагрегантное действие. Суточная доза составляет 4-6 мг/кг, длительность применения — 6 месяцев. Лечение также проводят под контролем общего анализа крови (возможность лейкопении) и наблюдения окулиста (возможность снижения остроты зрения, отложение пигмента в роговице).
ИНТЕНСИВНАЯ ТЕРАПИЯ. По характеру используемых средств и методов лечения является составляющим звеном патогенетической терапии и используется у больных с наиболее тяжелым течением заболевания: при молниеносном развитии симптомов, при развитии критических состояний (желудочно-кишечное кровотечение, длительная макрогематурия, острая почечная недостаточность).
Внутривенная перманентная гепаринизация: применение постоянного круглосуточного внутривенного введения гепарина в индивидуально подобранной дозе (400-800 ЕД/кг/сут) на протяжении 7-15 дней у пациентов с тяжелыми смешанными формами способствует более быстрому купированию основных клинических проявлений по сравнению с подкожным введением препарата 4 раза в сутки. После окончания перманентной гепаринизации переходят на подкожное введение гепарина.
Трансфузионная терапия: проводится у детей с тяжелым течением БШГ на протяжении 5-15 дней в острый период заболевания, когда максимально выражены клинические проявления, гиперкоагуляция, гемодинамические расстройства, одновременно с другой патогенетической терапией. Трансфузионная терапия направлена на улучшение периферической микроциркуляции, реологических свойств крови, снятие интоксикации. В состав трансфузионной терапии входят: низкомолекулярные плазмозаменяющие растворы (реополиглюкин, реоглюман, реомакродекс) из расчета 10-20 мл/кг/сут; глюкозо-новокаиновая смесь (5% раствор глюкозы и 0,25% раствор новокаина в соотношении 2:1 или 3:1) в количестве 10 мл на 1 кг массы тела, но не более 100 мл; спазмолитики — эуфиллин (5 мг/кг/сут), но-шпа (2 мл 2% раствора) в 150-250 мл изотонического раствора хлорида натрия; ингибиторы протеолитических ферментов (контрикал 20 000 — 40 000 ЕД/кг/сут, трасилол 50 000 — 100 000 ЕД/сут). Введение препаратов осуществляют капельно со скоростью 10-15 капель в минуту.
Плазмаферез направлен на удаление из циркуляции токсинов, бактерий, воспалительных субстанций, антител, иммунных комплексов, криоглобулинов и показан при тяжелом течении БШГ, непрерывном или волнообразном рецидивировании симптомов. Плазмаферез способствует нормализации реологических свойств крови, снимает спазм сосудов, улучшает микроциркуляцию, повышает функциональную активность иммунокомпетентных клеток, повышает чувствительность больных к препаратам. Объем эксфузируемой плазмы составляет 10-30 мл на 1 кг массы тела ребенка (за курс лечения, состоящий из 3-8 сеансов плазмафереза, удаляют от 2 до 5 объемов циркулирующей плазмы). Первые 3-4 сеанса проводят ежедневно, а последующие — 1 раз в 3 дня. Скорость эксфузии 50 мл в минуту. Для предотвращения тромбирования применяют гепарин из расчета 100-300 ЕД/кг. В качестве замещающих растворов используют низкомолекулярные декстраны, растворы альбумина, глюкозы, физиологический раствор.
Использование «чистого» плазмафереза неэффективно у детей с хроническим рецидивирующим течением БШГ, так как через 1-3 месяца в 100% случаев возобновлялись рецидивы. Проведение плазмафереза не влияет также на предотвращение и течение почечного процесса. Значительно лучшие результаты, особенно у больных с нефритом Шенлейна — Геноха, получены при проведении плазмафереза синхронно с пульс-терапией иммуносупрессантами.
Синхронная терапия: оправдана у пациентов с тяжелым течением нефрита Шенлейна — Геноха или в случае длительно и упорно рецидивирующего течения других симптомов БШГ при наличии иммунологической активности. Проводят плазмаферез в сочетании с внутривенным введением метипреда из расчета 15-20 мг/кг и/или циклофосфана из расчета 5-12 мг/кг ежедневно в течение 3 дней, затем 2 раза в неделю на протяжении 2-4 недель.
Симптоматическая терапия. В острый период для улучшения кровообращения и микроциркуляции необходим постельный режим до момента исчезновения геморрагической сыпи и болевых симптомов с последующим постепенным его расширением. Нарушение постельного режима часто приводит к усилению или повторным высыпаниям.
Гипоаллергенная диета с исключением облигатных аллергенов показана всем больным в острый период. При выраженных болях в животе, диспептических расстройствах, кишечном кровотечении назначают стол № 1 (противоязвенный). При нефротическом варианте гломерулонефрита используют бессолевую диету с ограничением белка.
Антигистаминные препараты эффективны у детей, имеющих в анамнезе пищевую, лекарственную или бытовую аллергию, проявления экссудативно-катарального диатеза, аллергические заболевания (полиноз, отеки Квинке, обструктивный бронхит, бронхиальную астму). Используют тавегил, супрастин, диазолин, фенкарол и другие препараты в возрастных дозировках в течение 7-10 дней.
Энтеросорбенты необходимы больным с отягощенным аллергологическим анамнезом, при наличии абдоминального синдрома с диспептическими проявлениями, в случаях, когда пищевые агенты являлись провоцирующим фактором заболевания. Энтеросорбенты связывают в просвете кишечника токсины и биологически активные вещества, тем самым препятствуя их проникновению в системный кровоток. С этой целью назначают полифепан, смекту, энтеросорб, активированный уголь 3-4 раза в сутки на протяжении 5-10 дней.
Показанием к использованию нестероидных противовоспалительных препаратов могут являться высокая лабораторная воспалительная активность (лейкоцитоз, СОЭ, фибриноген, серомукоид), рецидивирующая кожная пурпура, стойкий суставной синдром при отсутствии необходимости назначения глюкокортикостероидов. Длительность лечения составляет 4-8 недель. Применяют ортофен (вольтарен) в суточной дозе 1-2 мг/кг, индометацин 3-4 мг/кг, ибупрофен (бруфен) 15-20 мг/кг в 3 приема после еды. Необходимо осторожное использование указанных препаратов при поражении почек в связи с вероятностью усиления гематурии.
Мембраностабилизаторы назначают повторными курсами при нефрите Шенлейна — Геноха или рецидивирующем течении кожного синдрома. Препараты этой группы способствуют уменьшению проницаемости сосудистой стенки, улучшают трофические процессы, обладают иммуномодулирующим действием. Наиболее широко используют ретинол, токоферол (витамин Е), рутин, димефосфон в течение 1 месяца.
ЛЕЧЕНИЕ СОПУТСТВУЮЩИХ ИНФЕКЦИЙ. Острые и хронические бактериальные и вирусные инфекции, по мнению большинства клиницистов, занимают ведущее место среди факторов, непосредственно предшествующих развитию БШГ и провоцирующих последующие рецидивы. Лечение интеркуррентных инфекций проводят одновременно с патогенетической и симптоматической терапией. Нередко своевременная санация сопутствующих инфекционных проявлений определяет исход БШГ.
Антибиотики показаны только при наличии острых или обострении хронических очагов инфекции. Наиболее часто БШГ сопутствуют бактериальные инфекции верхних дыхательных путей, что с учетом чувствительности микрофлоры определяет использование антибиотиков пенициллинового ряда (ампициллин, ампиокс, феноксиметилпенициллин) и макролидов (эритромицин, сумамед, рулид). В большинстве случаев достаточно одного курса антибактериальной терапии, при необходимости лечение может быть продолжено до 3-4 недель с последовательной сменой препаратов.
Поскольку практически у всех пациентов интеркуррентные инфекции провоцируют обострения БШГ или нефрита Шенлейна — Геноха применение иммуномодуляторов в группе часто болеющих детей способствует снижению заболеваемости и, как следствие, уменьшению обострений основного заболевания. Наряду с традиционно применяемыми препаратами — дибазол (1-2 мг/кг в 2 приема, в течение 4-5 недель), левамизол (2 мг/кг в сутки в течение 3 дней с перерывами между курсами 5 дней; всего 3-4 курса), в настоящее время используют иммунал (10-20 капель 3 раза в сутки — 8 недель), тонзильгон (15 капель 3 раза в сутки — 6 недель).
В последние годы у небольшой группы детей одновременно с патогенетической терапией мы использовали внутривенный иммуноглобулин в курсовой дозе 200-400 мг/кг IgG; у 4 детей — повторными курсами. Это были больные с непрерывным рецидивированием БШГ и с нефритом Шенлейна — Геноха, протекающим с частыми рецидивами макрогематурии или нефротического синдрома на фоне обострения хронических персистирующих вирусных инфекций (герпетическая, цитомегаловирусная) или острых вирусных заболеваний. Введение иммуноглобулина позволило добиться полной клинико-лабораторной ремиссии или значительного уменьшения количества кожных высыпаний, предотвратить рецидив макрогематурии или нефротического синдрома на фоне ОРВИ, как это постоянно наблюдалось у больных до начала использования внутривенного иммуноглобулина. Поэтому мы полагаем, что данный вид лечения, с успехом применяемый у пациентов с другими системными заболеваниями, может быть рекомендован к использованию при БШГ при наличии соответствующих показаний.
На фоне своевременной комплексной терапии большинство заболевших выздоравливают. Трудности возникают при лечении упорно рецидивирующих форм. В этих случаях важны поиск и воздействие на возможные факторы, поддерживающие патологический процесс. Это тонзиллэктомия, аденотомия, консервативное лечение хронических заболеваний носоглотки, лечение хронического периодонтита, рецидивирующей пиодермии, рецидивирующей герпетической инфекции, дисбактериоза кишечника, вирусного гепатита, неспецифическая противотуберкулезная химиопрофилактика, дегельминтизация, иммуномодулирующая терапия и т.д.
В период клинико-лабораторной ремиссии все дети подлежат регулярному диспансерному наблюдению педиатром раз в квартал не менее 5 лет с момента ее наступления; при развитии нефрита Шенлейна — Геноха нефрологом. При любой клинической форме заболевания необходим контроль за анализами мочи раз в месяц и на фоне интеркуррентных заболеваний длительностью до 5 лет, при нефрите Шенлейна — Геноха контроль артериального давления раз в месяц. Каждые полгода следует проводить обследование у стоматолога, отоларинголога и других специалистов по показаниям с целью выявления и своевременной санации очагов инфекции. Рекомендуется отвод от профилактических прививок на 3-5 лет (кроме реакции Манту). Показан домашний режим в течение 6-12 месяцев. Противопоказаны занятия спортом; занятия физкультурой приводятся в специальной группе при остром течении до 2 лет, при хроническом — постоянно. Назначается диета с исключением облигатных аллергенов в течение года.
Исход БШГ у детей в целом благоприятный. Выздоровление после дебюта отмечается более чем у половины больных. Возможно длительно рецидивирующее течение заболевания, при этом частота рецидивов колеблется от однократных за несколько лет до ежемесячных. Однако со временем, как правило, заболевание приобретает характер моносиндромного: только кожная пурпура (реже — с суставным синдромом) или развивается хронический нефрит Шенлейна — Геноха, чаще гематурической формы. При этом функция почек длительное время остается сохранной. Исход в хроническую почечную недостаточность наблюдается крайне редко, при смешанной форме гломерулонефрита или быстро прогрессирующем варианте.
Профессор Галина ЛЫСКИНА. Галина ЗИНОВЬЕВА, доцент. Елена КИКИНСКАЯ, кандидат медицинских наук. Московская медицинская академия им. И.М.Сеченова.
Классификация
На сегодня единой классификации васкулитов кожи не существует. К ним относят несколько десятков дерматозов, имеющих клиническое сходство. Самое простое деление связано с источником заболевания.
- Первичный васкулит – является самостоятельным заболеваниям, вызванным непосредственным действием аллергена: лекарство, интоксикация, продукт питания, переохлаждение или, наоборот, длительное нахождение на солнце. Например, токсико аллергический васкулит, проявляющийся как реакция на действие вещества. Лечение в таких случаях сводится к прекращению контактов с аллергеном.
- Вторичный – возникает вследствие каких-то заболеваний, например, ревматических.
Следующий вид классификации – по степени, глубине поражения сосудов в тканях и органах:
| Дермальная форма, или васкулит кожных покровов | Затрагивает преимущественно мелкие сосуды, расположенные в верхних слоях дермы. Самая легкая форма, практически не вызывающая осложнений при своевременном лечении. |
| Дермо-гиподермальная форма | Поражение сосудов дермы, доходящее до глубоких слоев. Иногда затрагиваются мелкие сосуды мягких тканей. |
| Гиподермальная форма | Характеризуется поражением крупных сосудов – вен и артерий. Один из самых опасных вариантов заболевания, требующий стационарного лечения. |
Если речь идёт о поражениях кожи, то выделяют следующие виды:
- ревматический (системный) – напрямую связан с волчанкой и артритом;
- геморрагический (синонимы, используемые в медицинской сфере – анафилактическая пурпура, болезнь Шёнлейна-Геноха, иногда его называют капилляротоксикоз);
- полиморфный васкулит (доктора называют его аллергический артериолит Руитера);
- лейкоцитокластический – распад ядер лейкоцитов, выявляется при гистологическом исследовании;
- уртикарный васкулит (в медицинских кругах известен, как некротический уртикароподобный васкулит);
- васкулит папуло-некротический (недуг, аналогичный синдрому Вертера-Дюмлинга);
- гиганотоклеточный – приводит к тяжелому поражению крупных артерий;
- гранулематозный – внутри сосудов образуются гранулы, замедляющие или останавливающие проток крови;
- узловатый васкулит (узловатая эритема, редко появляется из-за медикаментов);
- узловато-язвенный васкулит (втрое название – хроническая узловатая эритема).
Диагностика васкулитов основана не столько на регистрации симптомов, сколько на оценке скорости изменений. Обязательны проведение гистологического обследования пораженного участка и консультация с необходимыми специалистами.
1.Что такое васкулит и его возможные причины
Васкулит
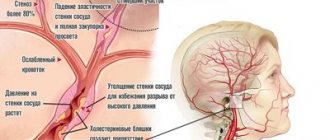
– это общий термин, описывающий группу заболеваний, характерной чертой которых является воспаление стенок кровеносных сосудов с последующим их разрушением. В основе этого болезненного состояния лежит нарушение работы иммунной системы, которая без каких-либо причин начинает видеть «опасность» в собственных кровеносных сосудах. Возникающие на фоне подобных сбоев воспалительные процессы способствуют ослабеванию сосудов, ухудшению эластичности их стенок, из-за чего они могут, как растянуться, так и сузиться вплоть до полного смыкания.
Васкулит может возникать у людей разных возрастных групп. Как правило, его появление обусловлено рядом аутоиммунных заболеваний соединительной ткани. Согласно статистическим исследованиям, у 5% больных васкулит появился из-за основного заболевания – хронического артрита. Еще чаще васкулит возникает на фоне синдрома Фелти – осложнения ревматоидного артрита.
С чем связано появление васкулита?
К сожалению, нельзя назвать точную причину васкулита. Однако в некоторых случаях удается установить взаимосвязь этого заболевания с ранее перенесенной или до сих пор присутствующей в организме человека вирусной инфекцией. В медицинской практике были зафиксированы случаи, когда васкулит являлся следствием серьезных аллергических реакций на медикаментозное лечение. Перечислим и другие факторы, провоцирующие образование васкулита:
- инфекционные заболевания;
- аллергические проявления на различные раздражители;
- генетическая предрасположенность;
- заболевания соединительной ткани;
- ожоги и травмы;
- ионизирующая радиация;
- повышенная вязкость крови и многое другое.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Симптомы аллергического васкулита
Проявление реакции на зараженном участке зависит от степени и глубины его поражения, изменений в тканях и цикличности процесса.
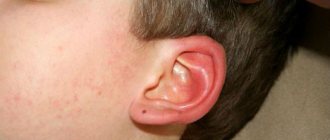
В большинстве случаев можно наблюдать следующие признаки (см. фото):
- обнаружение пузырей на коже;
- появление сыпи;
- пятна на теле окрашиваются в темно-фиолетовый цвет;
- сильные, непрекращающиеся зуд и жжение;
- язвы, окруженные отмершими участками тканей;
- повышение температуры тела и общая слабость.
Места покраснений имеют вид узелков, также возможно появление гнойных пузырьков. Чаще всего реакция наблюдается на ногах и руках, нередки случаи поражения кожного покрова туловища.
Симптомы при поражении внутренних органов:
- поражение ЦНС, связанное с внутренним кровоизлиянием.
- нарушение функции сердечной мышцы, приводящее к аритмии, стенокардии и даже инфаркту.
- боли в животе и органах пищеварения, приводящие в тошноте и рвотным реакциям.
- появление элементов крови в кале, особенно этот симптом распространен среди детей до 16 лет.
- болезненные ощущения в области припухлости, появление гематом.
- снижение аппетита, озноб и общая слабость.
3.Симптомы и диагностика
Различают четыре клинических типа васкулита Рейтера:
- геморрагический;
- нодулярно-геморрагический;
- папулонекротический;
- полиморфно-нодулярный.
На начальных этапах больные отмечают умеренное и внешне беспричинное общее недомогание, утомляемость, постоянную усталость, затем легкие суставные боли, иногда абдоминальные боли, изредка гематурию (примесь крови в моче, обычно при геморрагической форме).
Наиболее типичными и специфическими проявлениями выступают патологические изменения кожи, чаще всего на нижних конечностях: разного рода пятна, изъязвления, узелки, пузырьковая сыпь и т.п. Появляясь поначалу бессистемно, такие поражения приобретают затем симметричный характер и, кроме того, обнаруживаются также на внутренних органах. В зависимости от конкретной формы заболевания, они могут шелушиться и нагнаиваться, заживать быстро или персистировать. В некоторых случаях язвочки на коже оказываются достаточно глубокими, чтобы после заживления остались рубцовые дефекты. Течение обычно волнообразное, продолжительность широко варьирует.
Диагноз устанавливается анамнестически и клинически (по хронологии, динамике появления и внешнему виду волдырей, пузырьков, нагноений, некротических участков на коже, пленок, шелушащихся участков и т.п.), подтверждается же микроскопическим исследованием вовлеченных в воспалительный процесс тканей.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Диагностика
Поскольку у каждого пациента болезнь может проходить индивидуально, разнообразие клинических симптомов требует сбора детального анамнеза, лабораторных исследований, иногда необходимы гистологические анализы элементов сыпи и кожных покровов. Важно вовремя заметить и повышение иммуноглобулина E (IgE) в связи с образованием иммунных комплексов на стенке сосудов.
После расчесывания аллергической сыпи и лопания пузырьков возможно присоединение сопутствующих патогенных бактерий. Чтобы определить их вид, используется метод посева на чашку Петри, а также устанавливается уровень чувствительности к разным антибиотикам.
Лечение аллергического васкулита
При появлении аллергического васкулита проводится лечение десенсибилизирующими и антигистаминными средствами, препаратами кальция. Широко применяются сосудистые препараты, направленные на улучшение сосудистого тонуса, снижение проницаемости сосуда и тромбообразования в его просвете. К ним относятся: гидроксиэтилрутозид, этамзилат, аскорбиновая кислота+рутозид, пирикарбат, аминокапроновая кислота, экстракт каштана конского и пр.
В тяжелых случаях аллергического васкулита показано применение глюкокортикостероидов и цитостатиков, экстракорпоральная гемокоррекция (гемосорбция, мембранный плазмаферез и др.). При наличии инфекционных очагов необходима их санация и системная антибактериальная терапия.
В лечении аллергического васкулита могут применяться и наружные средства, в основном это кремы и мази, содержащие троксерутин, клостридиопептидазу, хлорамфеникол, экстракт крови крупного рогатого скота и др. Если аллергический васкулит сопровождается суставным синдромом, местно назначают противовоспалительные мази, повязки с диметилсульфоксидом, ультрафонофорез и магнитотерапию.
2.Чем опасен васкулит?
Опасность васкулита заключается в возможности развития серьезных осложнений. В особо тяжелых случаях, когда часть кровеносного сосуда вытягивается и расширяется, увеличивается вероятность образования аневризмы
– выпяченного участка стенок. Опасность этого патологического процесса заключается в разрыве аневризмы, который может вызвать множество необратимых последствий: от нарушений кровообращения до летального исхода.
В случае противоположного поведения сосудов при васкулите, когда воспаление способствует их сужению, есть вероятность прекращения кровоснабжения отдельных органов и тканей. Если альтернативные кровеносные сосуды не смогут обеспечить поступление к ним крови в необходимом количестве, то может произойти омертвение пораженных тканей или органов.
Посетите нашу страницу Ревматология