ХВН – причины хронической венозной недостаточности
ХВН – это симптомокомплекс, при котором есть проблемы с просветом вен. Обычно сосуды имеют нормальный просвет. При нарушениях пропускная способность вен значительно уменьшается. Перегрузки венозной системы приводят к нарушению возврата крови, что проявляется появлением симптомов хронической венозной недостаточности.
Нарушение возврата венозной крови приводит к появлению симптомов ХВН
Опасна ли ХВН? Википедия утверждает, что ХВН активно развивается и прогрессирует у женщин 30-50 лет, особенно имеющих наследственную предрасположенность. Зачастую симптомы ХВН проявляются в период беременности – когда масса тела значительно увеличивается.
Среди факторов, приводящих к ХВН, называют слабую физическую активность.
Появление ХВН провоцируют:
- проездки в транспорте без смены положении;
- долгое статическое положение на рабочем месте;
- избыток веса;
- склонность запорам;
- пребывание на жаре в течение долгого времени;
- натуживание при поднятии тяжестей.
Кроме того, ХВН может возникнуть при систематических занятиях спортом и приеме гормональных контрацептивов, часто возникает ХВН при беременности.
Диагностика и лечение ХВН
На приеме у врача — флеболога в Центре амбулаторной хирургии, пациенту ставится диагноз на основании анамнеза, жалоб пациента, а также результатов исследования. Основной способ инструментального обследования — дуплексное ультразвуковое сканирование. В нашей клинике врачи функциональной диагностики во время проведения исследования не только подтверждают наличие ХВН, но и помогают хирургам определиться с объемом поражения венозной системы и выбором тактики дальнейших действий. В отдельных случаях может лечащим врачом может быть назначено дуплексное ангиосканирование или рентгенконтрастное исследование (флебография).
Лечение хронической венозной недостаточности — это комплекс мероприятий, целью которых является восстановление работоспособности венозной и лимфатической системы, устранение возникших на их фоне патологий и предупреждение рецидивов. Метод терапии подбирается индивидуального для каждого пациента с учетом степени патологических изменений, анамнеза, возраста и сопутствующих заболеваний.
Консервативное лечение
Назначается курсовое лечение, длительностью в среднем 2 — 3 месяца, затем через определенный период оно возобновляется. Курс обычно включает в себя:
- медикаменты (флеботробные препараты);
- местное использование антисептических мазей;
- кортикостероидные препараты;
- эластическую компрессию (повязки и компрессионный трикотаж);
- лечение присоединенных вторичных инфекций;
- возвышенное положение ног в положении лежа.
В некоторых случаях назначают антибиотики и мочегонные средства для уменьшения отечности. Наибольшую роль в рутинном лечении ХВН играют эластичная компрессия, в том числе аппаратная, пневматическая, и подъем ног. Компрессия показана всем пациентам, даже имеющим язвы. В этом случае использую эластическое бинтование, а после ношение специальных чулок. Они должны создавать дистальное давление 20–30 мм рт.ст. для больных первой стадии, 30–40 мм рт.ст. – второй и до 60 мм рт.ст. при третьей.
Эффективность терапии напрямую зависит от активного участия пациента. Ему необходимо четко соблюдать рекомендации врача, строить свою жизнь таким образом, чтобы не создавались условия, отягчающие течение заболевания.
Хирургическое лечение
Оперативное вмешательство проводят только у 10% пациентов, имеющих:
- тяжелые сопутствующие болезни;
- трофические нарушения;
- трансформированные притоки большой (малой) подкожных вен;
- рецидив варикоза и в других подобных случаях.
Выбирают для этого методику малоинвазивной хирургии — минифлебэктомию
. Операция проводится под местной анестезией. Через небольшие проколы сосудистый хирург получает доступ к пораженным участкам вен для выполнения лигирования (перевязка сосуда), удаления вены и реконструкции клапана. В задачи сосудистого хирурга входит устранение патологического сброса крови и усечение варикозно расширенных вен. После проведение операции, спустя час, пациент может уехать домой, пребывание в стационаре не требуется.
ХВН — симптомы
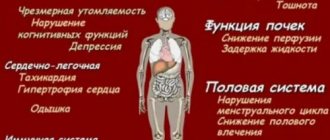
ХВН может долго не проявляться, но проявившиеся симптомы существенно влияют на качество жизни больного. Первые симптомы – это чувство тяжести в ногах, очень часто появляются отеки голени, стопы. Далее – распирающие боли. Икроножные мышцы по ночам может сводить судорога, больной испытывает ощущение жара в нижних конечностях.
Запущенные формы венозной недостаточности — трофическая экзема и язва
Сквозь кожу начинают просвечиваться сосудистые «звездочки» и вены, которые при варикозе становятся значительно видны в форме сплетений, похожих гроздья винограда. Кожа становится более сухой, покрывается коричневыми «островками», разрастающимися по мере развития болезни. В конце концов, в их центре формируется трофическая язва.
Механизм зарождения и развития болезни
Под воздействие силы тяжести кровь в сосудах спускается в нижние конечности, организму приходится прилагать усилия для ее подъема. Препятствуют оттоку крови вниз венозные клапаны, которым активно помогает в этом физическая активность, сокращение мышц и сгибание колен. Совокупность этих факторов обеспечивает нормальный кровоток.
Поддержание постоянного сопротивления силы тяжести возможно из-за физиологического изменения просвета сосудов при смене положения тела, работе клапанного аппарата и тонусу (эластичности) венозной стенки. Если один из этих составляющих механизмов нарушается, патологические процессы начинают затрагивать всю систему в целом. Потеря эластичности участка вены ниже клапана, и ее расширение приводит к клапанной несостоятельности, невозможности удерживать кровоток для последующего подъема. Застой жидкости приводит к повышению давления для продвижения крови вверх. Но, с течением времени повышенное давление увеличивает объем части вены, потерявшей эластичность.
К патологическому процессу может присоединиться венозный рефлюкс (обратный ток крови сверху вниз). Жидкость начинает застаиваться, давить на стенки сосуда. В результате плазма крови просачивается в окружающие ткани, вызывая отек. Аналогично ситуация развивается при изначальной клапанной недостаточности.
Одновременно с недостаточностью кровообращения перегружается и лимфатическая система. Нарушения трофики способствуют образованию трофических язв. Трофические язвы — это долго незаживающие раны (от 6 месяцев и более) затрагивающие кожу и ткани. Образуются на голени, окружены зоной воспаления, имеют высокий риск инфицирования.
ХВН — стадии хронической венозной недостаточности
Заболевание имеет несколько стадий:
- сначала изменяется венозная стенка;
- перестают функционировать клапаны;
- возникает извращенный кровоток, приводящий к венозной гипертензии;
- появляется варикозное расширение вен;
- изменяется пигментация кожи;
- может появиться варикозная экзема;
- на этой стадии часто развивается тромбоз, поражающий глубокие вены;
- среди осложнений – тромбофлебит, тромбоэмболия легочной артерии.
Стенки вен становятся более проницаемыми, в кровь попадает лимфа, нарушается трофика и возникает воспаление (10-15% случаев). Последней стадией ХВН является венозная трофическая язва (4% случаев)
Что происходит с сосудами?
Из вен кровь течет по направлению к сердцу, то есть снизу вверх. Преодоление силы тяжести достигается в том числе за счет венозных клапанов – эти клапаны смыкаются и препятствуют движению крови в обратном направлении. Во время физической активности или сдавлении вен (во время массажа, при ношении компрессионных чулок) мышцы нижних конечностей сокращаются, улучшая отток жидкости. Патология сопровождается нарушением оттока крови из сосудов ног. Это происходит при нарушении физиологических механизмов, в частности, патологии клапанного аппарата поверхностных или глубоких сосудов вен ног и дисфункции сосудистой стенки. В результате в указанных венах повышается давление, то есть развивается венозная гипертензия (2, англ.). Это, в свою очередь, приводит к характерным для болезни симптомам.
Слева — нормальная работа клапанного аппарата, справа — работа с нарушениями. На фоне патологии появляется усталость в ногах, болевой синдром к вечеру. Заболевание может развиваться и при нормальных внутренних и поверхностных сосудах нижних конечностей: причиной патологии служит повышенное давление в системе нижней полой вены, куда осуществляется отток крови из сосудов ног. Варикозное расширение вен не приравнивается к понятию хроническая венозная недостаточность (3, англ.). При поражении глубокой венозной сети видимые узловые изменения на ногах отсутствуют, но наблюдаются другие проявления патологии. Патология характеризуется прогрессирующей венозной гипертензией, анатомической и патофизиологической дисфункцией вен (клапанов и венозной стенки), патологическим рефлюксом крови в поверхностных и глубоких венах и вторичными изменениями кожи как с наличием варикоза, так и без него (4, англ.).
ХВН — Диагностика
Обычно к флебологу больные обращаются, когда явные признаки ХВН видны невооруженным глазом, и диагноз поставить легко. Специализированные клиники для диагностики ХВН применяют ультразвуковые методы:
- изучается состояние сосудов;
- оценивается, как по ним идет кровоток;
- рассматриваются нарушения в работе венозных клапанов.
УЗДС дает полную картину причин ХВН
При УЗДС-обследовании врач получает трехмерное изображение сосуда, достоверную информацию о его функционировании, и может поставить объективный диагноз.
Прогноз после вальвулопластики
Основной целью вмешательства является улучшение венозной гемодинамики в конечности, что в конечном итоге должно привести к заживлению трофических язв, уменьшению отеков и затвердения тканей.
Результат лечения зависит прежде всего от правильного определения показаний к операции. Такое сложное вмешательство, как вальвулопластика, должно выполняться только после исчерпания всех менее сложных методов коррекции венозного оттока — устранения рефлюкса по подкожным венам и перфорантам, неэффективности компрессионного трикотажа и венотонических препаратов.
ХВН – осложнения хронической венозной недостаточности
У многих больных распространено мнение, что ХВН не слишком опасна, что это всего лишь косметика. На самом деле нарушения в венозном кровотоке ног провоцируют образование тромбов. Поэтому ХВН имеет два основных осложнения: тромбоз и тромбофлебит. При первом заболевании страдают глубокие вены:
- пораженный участок приобретает синеватый оттенок,
- ткани отекают,
- движения сопровождаются болью.
При тромбофлебите тромбы образуются в поверхностных венах. При этом
- кожа краснеет;
- под кожей образуются болезненные уплотнения
- при ходьбе больном испытывает резкую боль в ногах.
Оторвавшийся тромб способен закупорить крупный сосуд и стать причиной смерти. Острые проявления этих болезней лечатся только в хирургическом стационаре. Можете убедиться в опасности ХВН – фото, результаты есть на сайтах в Интернете.
Хроническая ЛИМФОВЕНОЗНАЯ НЕДОСТАТОЧНОСТЬ нижних конечностей и лимфосцинтиграфия
Отеки нижних конечностей наблюдаются при посттромбофлебитическом синдроме у 80-100% больных в зависимости от формы заболевания. Согласно классификации В. С. Савельева, различают отечную, отечно-варикозную, варикозно-трофическую или трофическую формы заболевания. Главное внимание при изучении отеков у больных с посттромбофлебитическим синдромом уделялось венозной гипертензии нижних конечностей. С этой позиции рассматривались клапанная недостаточность вен [3], диффузия воды и протеинов в тканях на микроциркуляторном уровне [1, 8], венозная гипертензионная микроангиопатия [14].
Нарушения лимфооттока в нижних конечностях при тромбофлебитическом синдроме изучены в меньшей степени. Основные работы выполнены с помощью рентгенолимфографии. Показано, что на лимфограмме у больного с этим синдромом наблюдаются расширение или, наоборот, сужение и извитость магистральных лимфатических сосудов, плохое контрастирование или отсутствие клапанного аппарата в лимфатических сосудах, их сегментарная облитерация, выраженная сеть патологических коллатералей, множественные анастомозы между лимфатическими сосудами, расширенная сеть лимфатических сосудов кожи, депонирование контрастного вещества с образованием лакун, особенно в области язв и тромбов, регургитация лимфы по лимфатическим сосудам, увеличение или, наоборот, уменьшение размеров паховых лимфатических узлов [2, 4, 9]. Выявлено также замедление эвакуации и изменение характера ресорбции радионуклидных препаратов на стопе.
В настоящей работе представлены результаты дальнейшего изучения основных форм отеков при посттромбофлебитическом синдроме. Наряду с изменениями в венах исследовались нарушения лимфооттока из нижних конечностей с помощью радионуклидной лимфосцинтиграфии.
Всего обследовано 218 больных (190 женщин и 28 мужчин) в возрасте 21 — 75 лет.
Стойкий лимфостаз нижних конечностей имел место у 50% больных с посттромбофлебитическим синдромом, как правило, при отечной и отечно-варикозной формах заболевания. При варикозно-трофической форме синдрома выраженный лимфостаз голеней и стоп встречался крайне редко. Лимфостаза нижних конечностей у больных трофической формой синдрома не наблюдалось. Все больные были прооперированы. У всех установлена реканализованная форма посттромбофлебитического синдрома.
Изучение состояния просвета вен и состоятельности клапанного аппарата поверхностных и глубоких вен нижних конечностей мы выполняли с помощью ультразвукового исследования, используя цветное допплеровское картирование потока крови и анализ спектра допплеровского сдвига частот.
Лимфоотток из нижних конечностей изучался с помощью функциональной радионуклидной лимфосцинтиграфии. Большинство авторов [15, 16] применяли этот метод для обследования больных с лимфедемой нижних конечностей. Лимфостазы при заболеваниях вен нижних конечностей изучены недостаточно.
Метод функциональной радионуклидной лимфосцинтиграфии основан на способности меченых коллоидных частиц после их подкожного введения в ткани поступать в лимфатические сосуды и узлы, которые являются региональными для зон инъекции радиофармакологического препарата. Для исследования применяли препарат лимфоцис, меченый 99m Tc (фирмы “Sorin”, Франция) в количестве 185 МБк в объеме 0,2-0,5 мл. Исследования проводили в гамма-камере. При положении больного лежа на спине радиофармакологический препарат вводили подкожно в первые межпальцевые промежутки стоп. В течение 5 мин после введения препарата больной находился в состоянии мышечного покоя. В это время наблюдали прохождение препарата по лимфатической системе голеней. Через 5 мин проводили трехминутную нагрузку (сгибание-разгибание стоп). После физической нагрузки у части больных отмечалось изменение характера продвижения радиофармакологического препарата на уровне коленных суставов и бедер. После достижения препаратом уровня паховых складок пациенту предлагали походить в течение 40 мин, после чего делали статические снимки области голеней, бедер, таза, печени.
Полученные данные свидетельствуют о том, что при отечных формах посттромбофлебитического синдрома отеки далеко не у всех больных можно объяснить регургитацией крови по магистральным венам, как считалось ранее [4].
При анализе результатов функциональной радионуклидной сцинтиграфии использовались следующие показатели.
1. Тип движения радиофармакологического препарата на сцинтиграмме. При этом различали: магистральное движение по лимфатическим коллекторам (у 25% больных); диффузное движение препарата по интерстицию мягких тканей (15%); смешанное заполнение, при котором отмечали продвижение препарата по магистральным лимфатическим сосудам и диффузную его эвакуацию (60%).
Диффузное движение радиофармакологического препарата на функциональной радионуклидной лимфосцинтиграмме — значимый симптом для определения отека мягких тканей. Он может быть использован, в частности, для диагностики скрытых отеков (латентная стадия лимфостаза), когда клинические данные вызывают сомнение.
2. Скорость движения радиофармакологического препарата (визуализация лимфатических путей голеней по всей длине продолжается в среднем 10 — 15 мин).
3. Характер контрастирования при функциональной радионуклидной лимфосцинтиграфии паховых и подвздошных лимфатических узлов.
Увеличение лимфатических узлов, уменьшение или отсутствие их изображения давали информацию о морфологических изменениях лимфатической системы как на преимущественно пораженной, так и на относительно здоровой конечности.
Исследования показали, что патогенез отеков при выраженном лимфостазе у больных с отечными формами посттромбофлебитического синдрома не может быть полностью объяснен рефлюксом крови по магистральным венам нижних конечностей. Так, у 70 из 81 больного с отечной формой заболевания при одностороннем поражении недостаточность клапанов глубоких вен была выражена в одинаковой степени как на больной, так и на относительно здоровой конечности. При отечно-варикозной форме синдрома недостаточность клапанов глубоких вен была одинаковой на больной и на здоровой конечностях у 38 из 77 больных, а при варикозно-трофической форме у 40 из 60. Следовательно, при отечных формах посттромбофлебитического синдрома рефлюкс крови по магистральным венам далеко не во всех случаях играет ведущую роль при стойких лимфатических отеках. Это нашло подтверждение и в других исследованиях [11]. С помощью ретроградной подколенной флебографии среди больных, страдавших обычным варикозным расширением вен, авторы выявили рефлюкс в системе подколенной вены у 71,1%, из них резко выраженный у 12%, причем лимфостаз у этих больных отсутствовал. Аналогичная закономерность наблюдается также у многих больных с варикозно-трофической формой посттромбофлебитического синдрома, у которых, несмотря на грубые анатомические изменения клапанного аппарата магистральных вен, выраженный лимфостаз нижних конечностей отсутствует.
Основное значение в патогенезе лимфостаза принадлежит нарушению лимфооттока, которое при посттромбофлебитическом синдроме осложняет заболевания периферических вен [10].
Из 218 больных лишь у 44 сохранился естественный для человека чисто магистральный тип движения радиофармакологического препарата, причем во всех случаях контрастирование лимфатических сосудов и регионарных лимфатических узлов было усилено вследствие хронического динамического застоя лимфы. У 121 больного наряду с движением препарата по магистральным лимфатическим путям отмечалось его диффузное перемещение по интерстицию. Предполагается, что диффузное заполнение происходит вследствие распространения радиофармакологического препарата по расширенной сети мельчайших лимфатических сосудов. Не исключено также прямое диффундирование радиофармакологического препарата при отеках по интерстицию из депо препарата на стопе (эффект растекания чернильного пятна по промокательной бумаге).
Наряду с характером продвижения радиофармакологического препарата на голенях, важное значение имела также скорость его распространения в проксимальном направлении. Оказалось, что этот параметр имел определенное прогностическое значение. У 62 больных с ускоренным движением препарата (3-6 мин) после операции на венах с лимфодренирующим вмешательством отмечался стойкий хороший результат. Рецидивов отека у этих больных не было на протяжении всего периода наблюдения (3-4 лет). Наоборот, при замедленной скорости движения препарата (20 мин и более) наблюдался хороший эффект в ближайшем послеоперационном периоде и рецидив отека в отдаленные сроки.
У больных со средней скоростью движения радиофармакологического препарата по голени (10-15 мин) непосредственные результаты после операции не были столь отчетливы, как у пациентов с ускоренным движением препарата. У 56% больных были отмечены рецидивы отеков разной интенсивности. Сложилось предварительное мнение, что скорость движения препарата определяется состоянием насосной функции лимфатических капилляров больной конечности.
Наиболее важным показателем анатомической проходимости путей лимфооттока было изображение подвздошных лимфатических узлов. У всех больных контрастирование подвздошных лимфатических узлов преимущественно на больной конечности было в разной степени снижено по сравнению с относительно здоровой конечностью. У 50 больных контрастирование подвздошных лимфатических узлов на стороне больной конечности отсутствовало, а на стороне здоровой конечности было удовлетворительным. Менее показательной оказалась функциональная радионуклидная лимфосцинтиграфия паховых лимфатических узлов. Из 218 больных у 143 включение радиофармакологического препарата в паховые лимфатические узлы на стороне поражения было снижено по сравнению со здоровой стороной. У 26 больных накопление препарата в паховых лимфатических узлах на стороне больной конечности было интенсивнее, чем на здоровой. У 49 больных паховые лимфатические узлы контрастировались симметрично на больной и здоровой стороне.
Клинически отеки классифицировали как проходящие, частично проходящие и не проходящие. При проходящих отеках избыточная величина окружности на уровне лодыжек по сравнению с относительно здоровой конечностью не превышала 1,5–2,5 см. При этой форме отеки возникали к концу рабочего дня и за ночь исчезали. Отечная жидкость у таких больных содержала относительно мало белка, по нашим данным, не более 15-20 г/л, что соответствует норме содержания белка в лимфе нижних конечностей [12].
Проходящие отеки хорошо поддавались лечению с помощью регулярной эластичной компрессии (бинты, чулки, колготы) и после операции на венах уменьшались, у большинства больных исчезая полностью. Проходящие отеки наблюдались преимущественно при варикозно-трофической форме посттромбофлебитического синдрома. Больные с проходящими, то есть преимущественно флебогенными, отеками в данное исследование не вошли. Частично проходящие отеки характерны для отечной и отечно-варикозной форм заболевания. При варикозно-трофической форме отеки этого типа встречались редко. У таких больных избыточная окружность голени в дистальных отделах достигала 4-5 см и более. Достаточно длительный постельный режим (до трех суток и более) приводил к частичному уменьшению отека: рассасывалась лишь так называемая “подвижная” водянистая часть отека. При этом периметр голени в относительно легких случаях уменьшался на 50-60%, в более тяжелых лишь на 10-15%. Основная, “стойкая”, не проходящая часть отека оставалась, несмотря на соблюдение больными постельного режима, компрессионную терапию и наружное дренирование. Содержание белка в тканевой жидкости после рассасывания проходящей части отека составляло 32-35 г/л, что соответствует данным литературы [12, 13].
Полученные результаты подтвердили, что при посттромбофлебитическом синдроме частично проходящие отеки образуются не только из-за венозной гипертензии, но и в результате затруднения лимфооттока, вызванного нарушением проходимости магистральных лимфатических сосудов и регионарных лимфатических узлов. Лимфостаз все более осложняет венозную недостаточность при посттромбофлебитическом синдроме нижних конечностей. Чем больше содержится в тканевой жидкости белка, тем более нарастает отек вследствие задержки воды в мягких тканях. При нарастании отека слабеет насосная функция лимфатических капилляров, одновременно снижается резорбционная способность кровеносных капилляров [17]. Отеки постепенно приобретают стойкий характер. Декомпенсация оттока тканевой жидкости развивается на протяжении ряда лет, иногда десятилетий.
При несвоевременном лечении отеки становятся постоянными. Клинически отеки приобретают черты лимфедемы (слоновости). У таких больных во время операций на конечностях отмечали гипертрофию подкожного жирового слоя (толщина его до 6-7 см). Избыточный жир располагался циркулярно, главным образом в дистальных сегментах голени. Жировые дольки патологически увеличивались до 3-3,5 см в диаметре.
В особенно тяжелых случаях в области лодыжечного сегмента наблюдали прогрессирующий фиброз межтканевых перегородок; у таких больных жировая ткань приобретала мелкодольчатое строение и крошилась, когда до нее дотрагивались. При отсутствии своевременного лечения к 50-60 годам у больных возникали тяжелые инвалидизирующие осложнения: грубо нарушался внешний вид голени и стопы, у некоторых пациентов возникала чрезкожная лимфорея, хронический дерматоз, вспышки рожистого воспаления, на голени появлялись обширные глубокие трофические язвы.
При хирургическом лечении отечных форм посттромбофлебитического синдрома одновременно производили операции на венах и лимфодренирующее вмешательство: формирование лимфовенозных анастомозов, фенестрацию фасции голени, наружное дренирование и липосакцию.
Итак, при посттромбофлебитическом синдроме имеют место три формы отека нижних конечностей: проходящие, частично проходящие и не проходящие. Проходящие отеки возникают в результате флебостаза. Они исчезают после операций на венах и последующей консервативной терапии. Причиной частично проходящих и непроходящих отеков является венозная недостаточность, осложненная нарастающим лимфостазом в результате нарушения проходимости магистральных лимфатических путей, паховых и, особенно, подвздошных лимфатических узлов, угнетения насосной функции лимфатических капилляров.
Полученные с помощью лимфосцинтиграфии данные помогают уточнить диагноз лимфостаза, установить уровень и протяженность блока лимфатической системы, степень нарушения ее функции, определить показания к проведению лимфодренирующих вмешательств при операциях на венах, выбрать наиболее целесообразный способ дренирования лимфы и прогнозировать результаты хирургического лечения.
Литература 1. Васютков В. Я., Чикалин В. И. Пусковые механизмы в генезе варикозных и посттромбофлебитических язв голени // Вестник хирургии. 1978. № 2. С. 73 – 78. 2. Вахидов В. В., Кадыров Р. Ю. Изменения поверхностных лимфатических сосудов при поражении вен нижних конечностей // Хирургия. 1977. № 12. С. 41 – 45. 3. Веденский А. Н. Посттромботическая болезнь. Л.: Медицина. 1986. 4. Жуков Б. Н., Борисов В. К. О нарушениях и коррекции лимфооттока при хронической венозной недостаточности нижних конечностей // Вестник хирургии. 1976. № 2. С. 89 – 92. 5. Жуков Б. Н., Мышенцев П. Н., Мусиенко С. Н. и др. Непрямая функциональная динамическая лимфография нижних конечностей во флебологической практике // Вестник хирургии. 1983. № 8. С. 45 – 47. 6. Золоторевский В. Я., Алиев М. М., Зеленцова М. В. и др. // Ангиология и сосудистая хирургия. 1996. № 2. С. 44 – 51. 7. Константинова Г. Д., Буянова Н. Н., Костенко И. Г. и др. Механизмы микроциркуляторных изменений при варикозной болезни нижних конечностей // Хирургия. 1977. № 5. С. 56 – 61. 8. Кузин М. И., Аничков М. И., Золоторевский В. Я. и др. Патогенез и лечение незаживающих язв при заболеваниях сосудов конечностей // Хирургия. 1979. № 3. С. 24 – 31. 9. Покровский А. В., Клионер Л. И., Тарапон Ю. Г., и др. Патогенез и хирургическое лечение посттромбофлебитических и варикозных язв голеней // Хирургия. 1974. № 11. С. 73 – 77. 10. Савельев В. С., Яблоков В. Г. Посттромботическая болезнь. В кн.: Болезни сердца и сосудов // Под ред. Е. И. Чазова. М.: Медицина. 1992. Т. 3. С. 417 – 442. 11. Суковатых Б. С., Назаренко П. М., Беликов Л. Н. Механизмы формирования вертикального рефлюкса крови по глубоким венам при варикозной болезни // Вестн. хирургии. 1992. № 11-12. С. 330 – 335. 12. Ярема И. В., Уртаев Б. М. Трансфузия лимфы и ее компонентов. М., 1995. 13. Bates D. O., Levick J. R., Mortimer P. S. Cyange in macromolecular composition of instrstitional fluid from swolen arms after breast cancer treatmtnt fnd its implication // Clin. Sci. Cjlch. 1993, Dec. 85(6). P. 737 – 746. 14. Belgaro G., Christopoulos D., Nicolaides A. N. Skin flow and swelling in post-pyltbitic limds // Vasa. 1989. 18 (2). P. 136 – 139. 15. Mandell G. A., Alexander M. A., Harcke Y.T . Amultiscintigrahyic approach to imagin of lymphedema and other causes of the congenially tnlarged extremity // Clin. Nucr. Vtd. 1993, Aug. 18(8). P. 646 – 654. 16. Ter S. E., Alavi A., Rim C. K., Merli G. Lymphosscintigrahye. A reliable test for the diagnosis of lymphedema // Clin. Nuck. Med. 1993, Aug. 18 (8). P. 646 – 654. 17. Zaugg V. B., Dorffer M. J., Spiecel M. et al. Lymphatic capi llary pressure in patients with primary lymphedema // Microvaasc. Res. 1993, Sep. 46 (2). P. 128 – 134.
ХВН. Как лечить болезнь кремами?
Лечение всевозможными мазями очень распространено на бытовом уровне. Многие больные на этом и останавливают лечение. Большинство мазей лишь временно снимают отечность и болевые ощущения. ХВН – чем лечить? Этот вопрос задают все пациенты. Такие популярные средства, как гепариновая мазь, венорутон, венитан, гепатромбин хорошо справляются с внешними проявлениями ХВН на ранней стадии, однако его причину устранить не могут. Для эффективного лечения, которое даст долговременный результат, посещение флеболога или сосудистого хирурга обязательно.
ХВН — как вылечить без последствий?
Сделать это можно даже в сложных случаях, лечение ХВН в Москве можно провести на высоком уровне. Правда, тогда для восстановления кровотока в венах понадобится операция. А вот на ранних стадиях достаточно консервативного лечения ХВН без операции. В частности, применяется эластическая компрессия. Для этого используются специальный медицинский трикотаж в виде чулок, гольф, колготок (консервативное лечение).
При лечении ХВН очень важно не терять времени на применение различных мазей, дающих локальный и кратковременный эффект, а обратиться за помощью к квалифицированному специалисту.
Трансплантация (пересадка) нормального венозного сегмента
С целью восстановления клапанного аппарата в венах, не подходящих для прямой вальвулопластики может быть использована замена венозного сегмента участком подмышечной или плечевой вены с клапанами. С помощью разреза на плече забирается участок здоровой вены с клапанами, который вшивается в бедренную вену. Таким образом, восстанавливается полноценный клапанный аппарат.
Недостатком данной технологии является возможность развития вторичного расширения или наоборот рубцевания пересаженного сегмента, так как вены несколько отличаются по своей структуре.
ХВН – лечение в домашних условиях
Не страшитесь, если у Вас диагностирована ХВН. Лечение народными средствами облегчит ситуацию. Например, помогут венотонизирующие препараты. Они укрепляют стенки сосудов, стимулируют микроциркуляцию, быстро снимают ощущение усталости ног, отечность. Также пациенты проходят курс лечения разжижающими кровь препаратами.
Надо облегчить боль при ХВН? Лечение народными методами:
- Яблочный уксус. Дважды в день на 30 мин. накладывают на ноги марлю, пропитанную уксусом, в течение 30 минут. Ноги держат повыше. Отзывы о средстве противоречивы, но большинство отмечает положительный слабый эффект.
- Стручковый перец. В стакане горячей воды разводят чайную ложку порошка перца и пьют три раза в день. Средство останавливает боль в ногах и улучшает кровоток. Но так просто не проходит ХВН, лечение, результаты все равно не такие, как при лечении у профессионального врача флеболога.
Симптоматика заболевания
Сначала рассмотрим общие симптомы. Следует помнить, что на начальных стадиях болезни они проявляются по одному и часто «смазаны». Чем более прогрессирует заболевание, тем ярче выражены симптомы, и проявляются они чаще всего группами. Итак:
- боль в ногах, ощущение тяжести, распирания;
- сосудистые «звездочки»;
- отеки – сначала проходящие после отдыха, потом постоянные;
- ночные судороги в голенях;
- сухость, нездоровый блеск кожи, пигментные пятна или участки обесцвечивания;
- трофические язвы на запущенной стадии.
Консультация хирурга: когда обращаться, как проходит приём?
Симптомы ХВН по стадиям
| Стадия | Описание |
| 0 | Человек трудоспособен, симптомов нет, они не появляются после занятий спортом и других нагрузок. |
| 1 | Небольшая боль, тяжесть в ногах и отеки в конце дня, которые проходят к утру, легкие судороги. Человек не ограничен в двигательной активности, может работать в прежнем темпе. |
| 2 | Проявления венозной недостаточности становятся выраженными. Это пигментация кожи, дерматологические заболевания, сильные отеки, некроз кожи на некоторых участках. Человеку становится сложно работать физически, заниматься спортом. |
| 3 | Появляются трофические язвы, в тканях полностью нарушен обмен веществ. Человек теряют трудоспособность. |
Симптомы ОВН
Признаки болезни более выражены и проявляются гораздо быстрее, по сравнению с ХВН:
- усиливающиеся при движении боли в ногах;
- чуть ниже места закупорки вены – большой отек;
- трудности при любых физических действиях;
- бледность либо синюшность кожного покрова;
- в месте патологии температура кожи снижается на 2-3℃;
- температура тела может подниматься до 40℃;
- усиление боли до нестерпимой;
- «отдавание» боли в область паха и малого таза.
Важно! Чтобы снизить вероятность отрыва тромба с последующей тромбоэмболией, пациенту нужно ограничить движения. Рекомендован постельный режим до 10 дней, больная нога при этом должна находиться выше тела.
Профилактика хронической венозной недостаточности
Если ежедневно выполнять несложные мероприятия, то риск развития ХВН снижается в разы. Если же даже обнаружат ХВН, лечение не станет таким серьезным, особенно на ранних стадиях.
- Следует вести здоровый образ жизни, заниматься спортом.
- Соблюдать диету.
- Носить удобную обувь, использовать ортопедические стельки.
- Использовать эластическую компрессию.
Если первые признаки ХВН все же появились, откладывать визит к флебологу нельзя. Он диагностирует степень ХВН. Любое затягивание времени чревато осложнениями. Некоторые из них приводят к летальному исходу. Если заболевание все же развилось до сложной стадии, отчаиваться не стоит. Даже сложные случаи излечимы методами современной эндоваскулярной хирургии, убедитесь на фото на сайте нашей клиники.
Возможные осложнения после вальвулопластики
Как после любой большой хирургической операции после вальвулопластики встречаются осложнения связанные с самим вмешательством:
- Кровотечение
- Повреждение лимфатических протоков (лимфоррея)
- Повреждения кожных и глубоких нервов
- Нагноение послеоперационной раны
В нашей клинике подобные осложнения являются исключительной редкостью.
Специфическими осложнениями данного вмешательства являются:
- Тромбоз реконструированного сегмента
- Восходящий венозный тромбоз
- Легочная тромбоэмболия
К счастью эти осложнения являются редкими, их частота не превышает 1% от всех выполненных операций.
Часто задаваемые вопросы наших пациентов в интернете
У меня постоянно отёчные ноги, как восстановить кровообращение в ногах? Спрашивает Мария из Архангельска :
Уважаемая Мария! Чтобы восстановить кровообращение в ногах, сначала необходимо выяснить причину отёчности. Как правило, с современных позиций, начать нужно с ультразвукового дуплексного сканирования вен и консультации флеболога.
Как определить тромбы в ногах? Интересуется Оксана из Владимира :
Уважаемая Оксана! Если у Вас возникли малейшие подозрения на тромбоз, необходимо срочно обратиться за медицинской помощью. Хорошая диагностика начинается и всегда включает ультразвуковое исследование сосудов. Эта методика позволяет достаточно точно определить не только тромбы в ногах, но и причину их возникновения. Однако метод имеет выраженную оператор зависимость, и лучше доверяться профессионалам своего дела.
Как понять, что есть тромбы в венах? Интересуется Максим из Екатеринбурга :
Уважаемый Максим! Достоверно понять, что есть тромбы в венах, или исключить данную ситуацию может только специалист. Предположить тромбоз можно по следующим признакам:
- Отёк конечности.
- Боль и (или) покраснение.
- Ощущение тяжести и распирания в конечности.
- Тромбоз в венах уже был ранее диагностирован, так как тромбы в венах часто рецидивируют.
Лучшим решением будет проконсультироваться у флеболога с ультразвуковым сканированием венозных сосудов. В наш центр Вы можете записаться на консультацию в любое удобное для Вас время по телефону.
Как проверить вены на наличие тромбов на ногах? Спрашивает Валентина из Смоленска :
Уважаемая Валентина! Проверить вены на наличие тромбов на ногах можно при помощи ультразвукового дуплексного или триплексного сканирования вен нижних конечностей на приёме у флеболога.
Чем лечить хроническую венозную недостаточность в домашних условиях? Спрашивает Зинаида из Тамбова :
Уважаемая Зинаида! Лечить хроническую венозную недостаточность в домашних условиях нужно только после хорошей консультации специалиста, который проведёт диагностику и даст рекомендации. В противном случае, вы имеете хорошие шансы получить осложнения заболевания. Попадая на сайты, где красочно расписано, как и чем лечиться в домашних условиях, помните, чаще всего профессиональные врачи к таким рекомендациям не имеют ни малейшего отношения.
Как бороться с симптомами хронической венозной недостаточности? Спрашивает Нелли из Уфы :
Уважаемая Нелли! Начинать бороться с симптомами хронической венозной недостаточности на ногах лучше до появления этих симптомов, то есть с профилактики: регулярная физиологическая нагрузка, сбалансированное питание, использование компрессионного трикотажа при чрезмерных нагрузках, авиаперелётах. При появлении признаков ХВН: отёчность, тяжесть, варикозные вены необходимо проконсультироваться у хорошего специалиста. Только так Вы можете рассчитывать на успех.
P.S. Лечить симптомы ХВН в домашних условиях по интернету я Вам не советую.
Как снять боль при хронической венозной недостаточности в домашних условиях быстро? Спрашивает Александра из Тюмени :
Уважаемая Александра! Появление боли при варикозе вен, чаще всего, это симптом развившегося осложнения, варикотромбофлебита или тромбоза глубоких вен. Если появилась боль при варикозе вен, купировать её в домашних условиях крайне опасное мероприятие. Необходимо быстро обратиться за медпомощью, возможно вызвать бригаду скорой помощи. Снять же боль быстро можно при помощи любого НПВС, например, кетопрофен или мелоксикам (мовалис). Но это, исключительно, временная мера.
Начался варикоз, что делать? Спрашивает Мария из Нижнего Новгорода :
Уважаемая Мария! Если у Вас начался варикоз, появились выраженные признаки варикозной болезни, необходимо обратиться к профессионалам. Наиболее грамотную диагностику и последующее лечение Вам могут предоставить специализированные центры по лечению венозной патологии. После исследования, специалист центра Вам подробно объяснит, что и как делать.
Какая есть хорошая профилактика варикоза вен на ногах? Интересуется Надежда из Оренбурга :
Уважаемая Надежда! Профилактика варикоза вен на ногах включает следующие аспекты:
- Наиболее приближенная к физиологической нагрузка на нижние конечности, задействование икроножных мышц, уменьшение времени статической нагрузки.
- Полноценное, сбалансированное питание.
- При длительной статике, авиаперелётах — ношение компрессионного трикотажа I-II класса компрессии.
Постановка диагноза
Часто ХВН приравнивают болезнь к варикозу, что не является правильным. Варикозная болезнь – это одно из проявлений патологии. Постановка диагноза основана на сборе анамнеза, осмотре и дополнительных методах диагностики. В задачу специалиста входит определение наличия хронической венозной недостаточности, диагноз по классификации CEAP, формирование тактики лечения. Обязательно проводится УЗИ вен – только ультразвуковое исследование позволяет изучить состояние венозного аппарата и поставить точный диагноз. К основным ультразвуковым методам диагностики относится допплерография и ангиосканирование.
Ультразвуковая допплерография
Используется для исследования тока крови, диагностики рефлюкса. Информативен для исследования поверхностных вен с наличием телеангиэктазий и ретикулярного варикоза (класс С1). У пациентов с подозрением на повреждение глубоких вен конечностей, при трофических язвах метод часто малоинформативен.
Ультразвуковое ангиосканирование
Визуализация глубоких и поверхностных вен, оценка кровотока. По результатам УЗДС определяются непораженные вены, сосуды с признаками рефлюкса не посттромботического генеза и измененные в результате предшествующих тромбозов. Метод дает полное представление о состоянии поверхностных, глубоких вен нижних конечностей, хорошо визуализирует измененные сосуды. При беременности, остром тромбозе, хронической артериальной недостаточности, патологиях почек и печени и многих других заболеваниях ультразвуковое ангиосканирование – важный инструмент дифференциальной диагностики ХВН, с высокой точностью выявляет патологии, что позволяет назначить корректное лечение.
Рентгеноконтрастная флебография (венография)
Введение контрастного вещества в сосудистое русло с последующим выполнением серии рентгеновских снимков. В настоящее время методика проводится редко, так как ультразвуковые методы исследования стали намного информативнее и доступнее.