Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
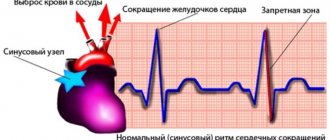
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Факторы, влияющие на учащение и урежение пульса
Ритм сердца непостоянен. Тахикардия или брадикардия у детей зависит от целого ряда причин:
- маленькое сердечко стучит чаще, поэтому у новорожденных пульс максимален, а у подростков практически сравнивается с показателями взрослых;
- в жарком, душном помещении ритм сердца из-за несовершенства терморегуляции у детей выше;
- если малыш болен, гипертермия вызывает учащение сердцебиения;
- эмоциональное состояние влияет на ЧСС;
- прием пищи меняет сердцебиение;
- сон или бодрствование отражаются на ритме сердца;
- положение тела корректирует частоту сердечных сокращений: если ребенок сидит, она учащается на 10%, если стоит – на 20%.
Однако в любом случае учащение или урежение пульса – признак патологических изменений в организме, требует тщательного обследования.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
- Синусовая – наиболее распространенная. При ней увеличивается ЧСС в синусовом узле. Чаще всего появляется во время физических нагрузок. Однако может быть первым признаком вегетососудистой дистонии по гипертоническому типу и других болезней сердечно-сосудистой системы.
- Пароксизмальная (эктопическая) – резкое увеличение числа сердечных сокращений в два или три раза. Проявляется одышкой, болью в животе, синюшностью кожи и слизистых оболочек. Источник: Е.Л. Бокерия Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19
- Хроническая – состояние, при котором у ребенка снижается артериальное давление, бывают судороги, удушье, боль в грудной клетке. Лечение обычно представляет собой изменение образа жизни. Родители должны оберегать ребенка от психоэмоциональных и физических нагрузок, следить за его режимом дня, обеспечить правильное питание и общее закаливание организма.
О чем свидетельствует учащенное сердцебиение?
Особенности и показатели нормы пульса у детей говорят о состоянии здоровья. Если при подсчете сердечных сокращений на протяжении пары дней наблюдается учащенное биение, то это может быть связано с:
- инфекционным заболеванием;
- перенапряжением;
- анемией;
- нарушением в работе эндокринной системы;
- нарушением работы ССС.
Высокий пульс характерен при занятиях спортом и некоторое время после – это нормально. Но если учащенный ритм наблюдается в состоянии покоя, то это признак, с которым нужно идти к врачу.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
- гипоксия плода во время родов;
- анемия;
- обезвоживание организма;
- лихорадка;
- перегрев;
- простудные заболевания;
- врожденные пороки сердца, которые диагностируются еще до рождения и требуют постоянного наблюдения. Источник: А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2022 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Сердце ребенка имеет ряд анатомо-физиологических особенностей
У новорожденных сердце относительно большое и составляет 0,8 % от массы тела (около 22 г), а у взрослых — 0,4 %. Правый и левый желудочки примерно равны, толщина их стенок составляет 5 мм. С возрастом происходит нарастание массы сердца: к 8 мес. масса удваивается, к 3 годам — утраивается, к 6 годам увеличивается в 11 раз.
Особенно интенсивно в связи с большей нагрузкой на него растет левое сердце, толщина стенки левого желудочка достигает к 14 годам почти 10 мм (правого — 6 мм). Оба предсердия большие, толщина их стенок 2 мм. Одновременно происходит тканевая дифференцировка. Миокард новорожденного имеет очень тонкие мышечные волокна, слабо развиты соединительная ткань, продольная фибриллярность и поперечная исчерченность. Ядра представлены в большом количестве, но они мелкие, малодифференцированные. Хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы. Магистральные сосуды имеют относительно большие размеры. До 10-12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавливается обратное взаимоотношение. Суммарные просветы артерий и вен большого круга кровообращения в раннем возрасте близки между собой (1:1), у детей старшего возраста это соотношение равно 1:3, у взрослых — 1:5. Система капилляров у детей относительно и абсолютно шире, чем у взрослых, что вызывает затруднения в поддержании температурного гомеостаза.
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
- неопределенный дискомфорт в области сердца;
- ощущение сердцебиения, стук сердца в ушах;
- нехватка воздуха, одышка;
- бледность или посинение кожи и слизистых (в тяжелых случаях);
- слабость, быстрая утомляемость, вялое сосание у новорожденных;
- тошнота на фоне головокружений;
- плач, беспокойство;
- эмоциональное возбуждение;
- предобморочное состояние, потеря сознания;
- потливость.
Возрастные показатели ЧД и ЧСС
| Возраст | ЧД в мин | ЧСС уд/мин |
| Новорожденный | 40-60 | 120-140 |
| 1-2 мес | 35-48 | 130-135 |
| 6 мес | 35 | 130 |
| 1 год | 30 | 120 |
| 5 лет | 25 | 100 |
| 8 лет | 90 | |
| 10 лет | 20 | 80 |
| 14 лет | 20 | 70 |
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Что влияет на частоту ударов
Если у организма отсутствуют патологии, то отклонения от нормы пульса у детей 11 лет допускаются на 10 ударов в сторону повышения и снижения показателя. На это могут влиять такие факторы:
- пол ребенка;
- физическая нагрузка;
- половое созревание;
- тренировки аэробной направленности.
Если ребенок находится в одном из таких состояний, то отклонения от нормы допускаются, но если вас как родителя что-то смущает в состоянии ребенка, лучше обратиться к врачу.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
О чем может говорить пониженный пульс
Снижение пульса ниже нормы говорит о брадикардии. При таком заболевании часто наблюдаются головокружения, бледность кожи, высокая утомляемость. Вместе с низким пульсом не исключено развитие гипотонии. Здесь можно спросить: «Какое должно быть давление и пульс у ребенка?» Показатели пульса приведены в таблице выше, а давление у ребенка возраста 11 лет должно быть в пределах 70-82 мм рт. ст. — диастолическое; 110-126 мм рт. ст. — систолическое.
Отсутствие лечения может привести к сердечной недостаточности. Чтобы этого не произошло, нужно знать, какова норма пульса у детей 11 лет.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник: Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
ЧСС во сне
В состоянии покоя во сне организм замедляет работу всех систем, тем самым снижая потребность в питательных веществах. У ребенка возрастом от года пульс может снизиться до 60-70 уд./мин. У младенцев до года ЧСС составит 80 уд./мин. Чем старше организм, тем ниже будет пульс во сне. Если человек не занимается спортом на регулярной основе и в период его сна ЧСС составляет ниже 50 уд./мин., то нужно записаться к врачу. Только у спортсменов, которые регулярно ходят на тренировки, состояние ЧСС ниже 50 уд./мин. в состоянии покоя является нормой, так как у них сердце перекачивает за минуту больше крови, чем у нетренированного организма. Выше можно было ознакомиться с нормой ЧСС пульса у детей по возрастам.
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Источники:
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson. Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2022 Jun; 35(3): 494–498.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Норма при физических нагрузках
Чтобы иметь полноценную информацию о работе сердца, нужно проводить измерения при физических нагрузках. Также можно вычислить оптимальную физическую нагрузку и снизить ее для данного ребенка, если она завышена.
Тренер или учитель должны измерять пульс у каждого ребенка на каждом занятии и тренировке, а данные вносить в журнал контроля. Такой подход поможет снизить развитие болезней из-за высокой нагрузки и развить тренируемые навыки путем использования правильной нагрузки.
Определить оптимальный уровень ЧСС можно по простой формуле: 220 – возраст. Полученная цифра говорит о предельно допустимом уровне пульса ребенка при физической нагрузке. Если показатель выше, то нагрузку нужно снижать, если ниже, то можно слегка повысить.
Высокая нагрузка влияет на работу сердечной мышцы. Подсчет нужно осуществлять перед тренировкой, в середине и по ее окончании. При отсутствии патологий ЧСС должно вернутся в норму спустя 4 минуты после завершения тренировки. Более длительный период восстановления может говорить о нарушении, с которым нужно обратиться к врачу. При нормальном состоянии здорового ребенка пульсометрия должна выглядеть таким образом: первые две трети занятия пульс повышается и доходит до своего пика чуть позже середины тренировки, после чего идет на спад. Пульс сразу после занятия всегда будет выше на 10-20 ударов, чем перед занятием, это нормально, но спустя 3-5 минут он возвращается в исходное состояние.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-кардиолога первичный, лечебно-диагностический, амбулаторный | 1950 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Электрокардиография (ЭКГ) | 1400 руб. |
| Эхокардиография (УЗИ сердца) | 3500 руб. |
Что делать при брадикардии
Без предпосылок брадикардия у ребенка не возникнет. При появлении патологии нужно провести полное обследование, по его результатам назначается лечение. График прививок в таком случае формируется индивидуально под ребенка.
В будущем пульс должен контролироваться минимум несколько раз в день. На его состояние могут влиять многие факторы, которые нужно учитывать при определении показателя. Регулярное фиксирование отклонения от нормы требует обязательного посещения профильного врача. У ребенка 11-12 лет норма пульса должна быть 80 +-10 ударов в минуту.
Температура тела
Молодых родителей часто волнует вопрос, какую температуру у ребенка можно считать нормой?
К увеличению показаний на градуснике всегда нужно относиться серьезно, а тем более, когда это касается малыша. По статистике, 20% звонков и обращений, которые педиатры получают от родителей вне приема, вызваны опасениями из-за повышения температуры тела.
Мы подготовили для вас картинку, которая поможет адекватно воспринимать цифры на градуснике. Важен и способ измерения температуры. Не забывайте, что у детей (даже у грудных) к вечеру температура может подниматься до 37,3 – 37,5 °C. Так что причин для беспокойства быть не должно. Но если цифры при измерении достигли 38 °C и больше, то это уже повод задуматься и попытаться разобраться в причинах возникновения жара.
Иммунная система
Иммунная система физиологически незрелого ребенка уже способна дать ответ при встрече с чужеродными микроорганизмами, но также и этот ответ может протекать неадекватно, бурно, или же, наоборот, с замедленной реакцией. В последующие периоды развития ребенка отмечается повышенная аллергическая настроенность организма, у таких детей возникают различные виды диатезов. Имеется также сниженная способность к выработке веществ, обеспечивающих защиту слизистых оболочек, поэтому инфекционные агенты легче, по сравнению с доношенным ребенком, повреждают эти оболочки, вызывая очаговые инфекции. Высока чувствительность к вирусным инфекциям. Они в 60-80% случаев протекают по малосимптомному варианту.