Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов — обращайтесь к врачу.
Гипоксемия – это снижение уровня кислорода в крови. Гиперкапния – это накопление углекислого газа в крови. Оба этих состояния развиваются при условии, что во вдыхаемом воздухе содержится недостаточное количество кислорода. Если его уровень не восстановить до нормы, то гипоксемия и гиперкапния спровоцируют гипоксию. Именно эти два состояния считают основными симптомами, которые указывают на развитие дыхательной недостаточности.
В острой форме дыхательная недостаточность может быть гиперкапнической и гипоксемической. В первом случае дыхательная недостаточность развивается при повышении в крови уровня углекислого газа, а во втором случае к ней приводит недостаточное снабжение крови кислородом. Зачастую у человека с острой дыхательной недостаточностью наблюдается и гиперкапния, и гипоксемия, но для врача важно определить, какое именно состояние превалирует, так как от этого зависит тактика ведения пациента.
Патогенез гиперкапнии и гипоксемии
Итак, если уровень углекислого газа в крови повышен, то у человека диагностируется гиперкапния. При понижении содержания кислорода в крови говорят о гипоксемии.
Кислород, который поступает в легкие вместе с вдыхаемым воздухом, разносится с током крови по организму с помощью эритроцитов, связываясь с гемоглобином. Гемоглобин, который несет кислород к тканям, носит название оксигемоглобина. Когда он доходит до пункта назначения, оксигемоглобин отдает кислород, после чего становится дезоксигемоглобином, который может вновь присоединить к себе кислород, либо углекислый газ, либо воду. Однако, в норме, в тканях, куда гемоглобин доставил кислород, его уже ждет углекислый газ. Он подхватывает его и выводит из тканей в легкие, которые во время выдоха избавляют тело от углекислого газа. Гемоглобин, который переносит углекислый газ, носит название карбогемоглобина.
Если рассматривать этот процесс в виде схемы, то он будет выглядеть следующим образом:
- Hb, находящийся в эритроцитах + О2 из воздуха = HbO2 (эта реакция происходит в легких, из которых обогащенный кислородом гемоглобин отправляется в ткани).
- HbO2> Hb + O2, при этом оксигемоглобин отдает кислород тканям.
- Hb + СО2 (дезоксигемоглобин забирает углекислоту из тканей) = HbСО2 (этот карогемоглобин отправляется обратно в легкие, чтобы избавиться от углекислого газа).
- HbСО2 из тканей распадается в легких на Hb и СО2. При этом СО2 выводится, а Hb берет новую молекулу О2, чтобы вновь доставить кислород в ткани.
- Цикл повторяется вновь.
В этой формуле:
- Hb – гемоглобин.
- HbО2 – нестабильный оксигемоглобин.
- О2 – кислород.
- СО2 – углекислый газ.
- HbО2 – нестабильный карбогемоглобин.
Такая реакция обмена кислорода и углекислого газа происходит при условии, что человек вдыхает чистый воздух, в этом случае, ткани не испытывают кислородного голодания. Однако известно, что восстановленный гемоглобин может присоединить к себе любую молекулу, так как не имеет прочных связей. Говоря простым языком, он присоединяет любой компонент, который ему попадается. Если в легких будет мало молекул кислорода, то гемоглобин заберет молекулы углекислого газа и отправит их к тканям вместе с артериальной кровью. В результате у человека развивается гипоксия, то есть кислородное голодание.
Гипоксия, гипоксемия и гиперкапния – это три симптома, которые характерны для острой дыхательной недостаточности.
Причины кислородного голодания организма
Спровоцировать гипоксию могут множество факторов.
Однако, в зависимости от природы ее происхождения, выделяют два вида гипоксических реакций:
- Гипоксия экзогенная. При этом гипоксия развивается в результате того, что уровень кислорода во вдыхаемом воздухе становится низким. Поэтому кровь человека не насыщается О2, что приводит к кислородному голоданию тканей. Экзогенная гипоксия развивается у людей, которые летают на больших высотах, у скалолазов, покорителей горных вершин, аквалангистов. Также экзогенная гипоксия развивается у любого человека, который вдыхает воздух с вредными включениями.
- Гипоксия, которая развивается на фоне различных патологий органов дыхания или кровеносной системы.
Такая гипоксия делится на 4 подвида:
- Респираторная гипоксия, которая манифестирует при нарушении функции внешнего дыхания. При этом реальный объем вентиляции альвеол за единицу времени ниже, чем необходимо организму. К респираторной гипоксии приводят травмы грудной клетки, нарушение проходимости дыхательных путей, уменьшение рабочей поверхности легочной ткани, угнетение работы дыхательного центра (на фоне приема лекарственных препаратов, при отеке легких, при воспалении тканей легких). Респираторная гипоксия может являться следствием таких заболеваний, как пневмония, эмфизема, пневмосклероз, хроническая обструктивная болезнь легких. Также она способна развиваться на фоне отравления организма ядовитыми веществами.
- Циркуляторная форма гипоксии, которая развивается на фоне острой или хронической недостаточности системы кровообращения. К таким нарушениям могут приводить врожденные пороки сердца, например, открытое овальное окно.
- Тканевая гипоксия развивается при отравлениях. В этом случае ткани просто отказываются принимать поступающий с кровью кислород.
- Кровяная гипоксия, которая развивается на фоне падения уровня эритроцитов или гемоглобина в крови. Чаще всего причиной выступает анемия, которая является следствием острой потери крови или иных патологических состояний.
На тяжелую гипоксию указывают такие симптомы, как: цианоз кожных покровов, тахикардия, падение уровня артериального давления, судороги, обморочное состояние. При тяжелой гипоксии у больного быстро нарастают симптомы сердечной недостаточности. Если пострадавшему не оказать экстренной помощи, то он погибнет.
Причины и симптомы гиперкапнии
При гиперкапнии происходит накопление в тканях организма и в крови углекислого газа. Показатель такого накопления РаСО2. Уровень этого показателя не должен превышать 45 мм. рт. ст.
Причины гиперкапнии могут быть следующими:
- Нарушение вентиляции легких на фоне обструкции дыхательных путей. Иногда человек сознательно делает вдох менее глубоким, например, если во время дыхания он испытывает боль (при травме грудной клетки, при перенесенных операциях на органах брюшины и пр.).
- Нарушения в функционировании дыхательного центра, что сказывается на регуляции функции дыхания. Это может происходить при травме головного мозга, при его деструктивных поражениях, при отравлениях лекарственными препаратами.
- Слабый мышечный тонус грудной клетки, что случается при различных патологических состояниях.
Итак, основными патологиями, которые способны вызвать гиперкапнию, являются:
- Ацидоз.
- Хроническая обструктивная болезнь легких.
- Атеросклероз.
- Инфекционные заболевания органов дыхания.
Также стать причиной гиперкапнии могут особенности профессиональной деятельности человека. Так, от нее часто страдают пекари, водолазы, сталевары. Привести к чрезмерному накоплению углекислоты в тканях и в крови может неблагополучная экологическая обстановка в зоне проживания человека, вдыхание табачного дыма и длительное время препровождения в непроветриваемых помещениях.
На гиперкапнию указывают следующие симптомы:
- Учащение сердцебиения.
- Трудности во время засыпания. Дневная сонливость.
- Головокружение, головные боли.
- Повышение внутричерепного давления, вплоть до отека головного мозга.
- Повышение артериального давления.
- Одышка.
- Болезненные ощущения в области грудной клетки.
Если уровень углекислого газа в крови значительно превышает допустимые границы нормы, то возможно развитие гиперкапнической комы. Она опасна остановкой сердца и дыхания.
Как проявляется гипоксемия?
Клинические симптомы гипоксемии могут быть ранними и поздними. Ранние отражают компенсацию со стороны сердечно-сосудистой системы, то есть ее попытки приспособиться к этому нарушению: учащенное сердцебиение, артериальная гипертензия и бледность кожи.
Поздние клинические признаки недостатка кислорода свидетельствуют о декомпенсации сердечно-сосудистой, дыхательной и центральной нервной систем – появлении серьезных сбоев в их работе. У пациента появляется синюшный оттенок кожи, липкий пот, двигательное и психическое беспокойство или заторможенность. Неврологические расстройства возникают при давлении кислорода ниже 45 мм рт. ст.
Причины и симптомы гипоксемии
Гипоксемия развивается при условии, что артериальная кровь не насыщается кислородом в легких. На уровень кислорода в крови указывает такой показатель, как PaO2. Его нормальный уровень составляет 80 мм. рт. ст., но не менее.
Причины гипоксемии:
- Альвеолярная гиповентиляция, которая чаще всего развивается при недостаточном содержании в воздухе кислорода. Однако приводить к ней могут и иные причины.
- Нарушения вентиляционно-перфузионных связей, что наблюдается при различных заболеваниях легких.
- Шунтирование справа налево, когда венозная кровь попадает в левое предсердие, минуя легкие. Причиной такого состояния часто становится тот или иной порок сердца.
- Нарушение диффузии в альвеолярно-капиллярной мембране.
Причины нарушения вентиляционно-перфузионных связей в легких и диффузионной способности альвеолярно-капиллярной мембраны
Газообмен в легких обеспечивается вентиляцией легких и током крови по малому кругу. Но перфузия и вентиляция происходят в разных соотношениях. Так, некоторые участки легких вентилируются лучше, но не снабжаются кровью. В некоторых зонах, напротив, кровь активно прибывает, но вентиляция отсутствует, например, это наблюдается в альвеолах верхушек легких. Если таких областей, которые принимают участие в газообмене, но недостаточно омываются кровью, становится много, то это влечет за собой сперва гипоксемию, а затем гиперкапнию. Такие отношения носят название вентиляционно-перфузионных.
Нарушение этого соотношения может наблюдаться в следующих случаях:
- Легочная гипертензия.
- Резкая потеря крови в больших объемах.
- Шок различного генеза.
- ДВС-синдром с формированием небольших тромбов в кровеносном русле.
- Тромбоэмболия легочной артерии.
- Васкулит.
Диффузная способность альвеолярно-капиллярной мембраны может увеличиваться и уменьшаться, что зависит от конкретных обстоятельств. Например, какова интенсивность компенсаторно-приспособительных механизмов у конкретного человека во время физической нагрузки, при перемене положения тела и пр. Снижаться диффузная способность альвеолярно-капиллярной мембраны начинает у людей после 20 лет, что является физиологической нормой для каждого человека. Ее значительное снижение наблюдается при патологиях органов дыхания, например, при воспалении легких, при эмфиземе или обструктивной болезни легких. Все это становится предпосылками для развития гипоксемии, гиперкапнии и гипоксии.
Признаки гипоксемии
Гипоксемия может нарастать быстро, либо постепенно.
Ее симптомами являются:
- Цианоз кожных покровов. Чем он интенсивнее, тем ниже уровень кислорода в крови. Если гипоксемия слабая, то цианоз кожи не развивается, просто человек выглядит бледнее, чем обычно.
- Тахикардия или учащенное сердцебиение – это компенсаторный механизм организма, который пытается таким образом компенсировать нехватку кислорода.
- Падение уровня артериального давления.
- Обморок, который развивается при снижении показателя РаО2 до 30 мм. рт. ст.
Недостаточное содержание кислорода в крови влечет за собой развитие синдрома хронической усталости, ухудшение памяти и внимания, нарушение сна, появление ночного храпа и пр.
Лечение
Грамотно разработанная терапевтическая программа включает как неотложную помощь, так и устранение первопричин, что вызывают болезнь.
- При легких нарушениях, что появились от дефицита кислорода в помещении, комната проветривается, делается ингаляция или пациента выводят на улицу.
- Пациенты со средней тяжестью требуют немедленной госпитализации и диагностирования причин.
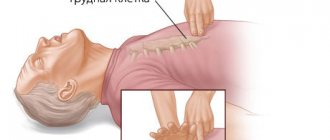
- Если остановилось дыхание, то больному проводят искусственную вентиляцию легких и отправляют в реанимацию.
Неотложная помощь предполагает освобождение рта от слизи и устранение западения языка, непрямой массаж сердца и подключение к системе ИВЛ.
Медикаментозная помощь включает антигипоксическую и антикоагулянтную терапию, инфузионные препараты и лекарства от сердечной недостаточности.
Важную роль играет ингаляция кислородом. Проводится она до уровня сатурации не ниже 85%. Также показана ингаляционная терапия, что быстро создает необходимую степень концентрации медикаментов.