Показатели АД (средние величины) у детей (мм рт. ст.)
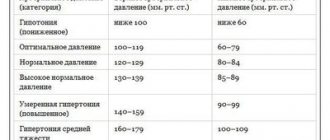
| Возраст | АД (мм рт.ст.) |
| 1 месяц | 80/40 мм рт.ст. |
| 6 месяцев | 85/45 мм рт.ст. |
| 1 год | 90/50 мм рт.ст. |
| 5 лет | 100/50 мм рт.ст. |
| 10 лет | 110/65 мм рт.ст. |
| 14 лет | 120/70 мм рт.ст. |
NB! Показатели АД могут быть ошибочными, если размер резиновой манжетки не соответствует размеру руки пациента. Если у ребенка используется взрослая манжетка, то результаты бывают значительно более низкие – ошибка при измерении АД от 5 до 15 мм рт.ст.
Критические цифры систолического АД у детей, ниже которых гемодинамика считается нестабильной
| До 1 года | 60-50 мм рт.ст. |
| 1-5 лет | 70 мм рт.ст. |
| 6-10 лет | 80 мм рт.ст. |
| 11-12 лет | 90 мм рт.ст. |
| 15 лет и старше | 100 мм рт.ст. |
NB! Если нет возможности измерить АД у детей, помните, что наличие пульса на периферических сосудах примерно равно САД 70 мм рт.ст., на подмышечной артерии – примерно 50 мм рт.ст., если нет на сонной артерии – диастолическое АД меньше 50 мм рт.ст.!!!
Частота дыхательных движений
Подсчет дыхательных движений – одно из действий, осуществляемых педиатром при осмотре ребенка. Не стоит недооценивать этот, казалось бы, простой показатель. Частота дыхательных движений (ЧДД) в минуту способна дать важную информацию о состоянии всего организма в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Хотите самостоятельно подсчитать ЧДД у ребенка? Для этого потребуется секундомер (имеется практически в каждом мобильном телефоне) и соблюдение простых правил. Ребенок должен находиться в удобной позе и спокойном состоянии (у грудничков рекомендуем считать частоту дыхания во время сна). Можно наблюдать за дыханием визуально либо положив руку на живот малыша. Обязательно проводите подсчет дыхательных движений в течение целой минуты. Для наиболее точного результата рекомендуется провести три подсчета и вычислить среднее значение.
Полученные данные вас удивили? Действительно, ЧДД в минуту у детей в несколько раз превышает тот же показатель у взрослых. Чем младше ребенок, тем выше частота дыхательных движений. По мере взросления их количество уменьшается, а к 15 годам сравнивается с нормой для взрослых.
Смотрите таблицу норм по возрасту. ЧДД для мальчиков и для девочек не различается.
Возрастные показатели ЧД и ЧСС
| Возраст | ЧД в мин | ЧСС уд/мин |
| Новорожденный | 40-60 | 120-140 |
| 1-2 мес | 35-48 | 130-135 |
| 6 мес | 35 | 130 |
| 1 год | 30 | 120 |
| 5 лет | 25 | 100 |
| 8 лет | 90 | |
| 10 лет | 20 | 80 |
| 14 лет | 20 | 70 |
Важность показателей у детей
ЧДД и ЧСС у детей (норма количества актов дыхания и ритмических сокращений сердца более высокая у новорожденных) — это важный биологический маркер общего состояния здоровья ребенка. Любые отклонения от физиологически нормальных показателей могут указывать на заболевания сердечно-сосудистой или дыхательной системы.
Патологии бронхов, легочной ткани, сердечной мышцы и кровеносных сосудов способны иметь острую и хроническую форму течения. Ранняя диагностика позволяет начать своевременное лечение болезней на начальных стадиях их развития. Соблюдение данного подхода минимизирует риск тяжёлых осложнений и возникновения негативных последствий для детского организма.
Суточное количество мочи и частота мочеиспусканий в зависимости от возраста
| Возраст | Средние количественные показатели | ||
| Количество мочи в сутки, мл | Количество мочеиспусканий за сутки | Разовое количество мочи, мл | |
| До 6 мес | 300-500 | 20-25 | 20-35 |
| 6 мес-1 год | 300-600 | 15-16 | 25-45 |
| 1-3 года | 760-820 | 10-12 | 60-90 |
| 3-5 лет | 900-1070 | 7-9 | 70-90 |
| 5-7 лет | 1070-1300 | 7-9 | 100-150 |
| 7-9 лет | 1240-1520 | 7-8 | 145-190 |
| 9-11 лет | 1520-1670 | 7-8 | 220-260 |
| 11-14 лет | 1600-1900 | 6-7 | 250-270 |
Методы измерения и алгоритм подсчета пульса у детей
Можно выделить 3 метода измерения пульса у детей:
- Самостоятельное. Установите таймер секундомера на 1 минуту. Приложите большой палец к месту, где находится артерия (запястье, шея, локоть, висок). Часть тела, наиболее удобная для наблюдения за сердцебиением, для каждого индивидуальна.
- Использование специального браслета. Такой пульсометр можно купить в аптеке или любом магазине спортивных принадлежностей. По сравнению с первым, этот метод менее точен, т.к. качественные экземпляры найти тяжело.
- Медицинское обследование. Выполняется врачом с определенной периодичностью. Для фиксации пульса у новорожденных врачи используют стетоскоп. Не лишним будет измерение АД с помощью тонометра.
К прочтению: Причины и коррекция фонетико-фонематического недоразвития речи у детей (ФФНР)
Оптимальным моментом для самостоятельного обследования является время сна или момент сразу после пробуждения. Во сне малыш спокоен, и его пульс не сильно искажен. Поза лежа более предпочтительна, чем остальные. Удары следует считать внимательно. Лучше проверить себя и пройти весь алгоритм действий несколько раз — ЧСС не должна сильно колебаться в пределах одного показателя.
Расчет массы тела (М) у детей
| У детей первого года жизни | М тела при рождении + 800 г (за 1-й мес.) + 600 г на каждый последующий месяц жизни до 6 мес. и + 400 г на каждый последующий месяц после 6 мес. |
| У детей старше года | М тела 5-летнего ребенка = 19 кг До 5 лет: М = 19 – 2 на каждый недостающий год 5-11 лет: М= 19 + 3 на каждый год, превышающий 5 лет Старше 11 лет: М= 3 возраста в годах |
Типы характера дыхания у детей, ребенка
Принято различать следующие типы характера дыхания.
Эупноэ — спокойное нормальное дыхание. Диспноэ — затрудненное, напряженное дыхание с одышкой, иногда с цианозом. Ортопноэ — затрудненное дыхание, при котором ребенок сидит, опираясь на руки (вынужденное положение сидя с упором на руки). Это положение принимают больные для облегчения работы дыхательной мускулатуры. Олигопноэ — ослабление дыхательных движений, сопровождающееся уменьшением объема вдоха. Тахипноэ — учащенное быстрое дыхание. Частота дыхания возрастает при таких состояниях и обстоятельствах, как высокая окружающая температура, усиленная мышечная работа, возбуждение, лихорадка, заболевания легких с ограничением их поверхности и снижением газообмена, выпадение функции части дыхательной мускулатуры (в результате чего оставшиеся мышцы функционируют с повышенной нагрузкой), заболевания сердца, уменьшение кровотока через легкие при пороках сердца с шунтированием (консультации детского кардиолога — поликлиника «Маркушка»), гиповолемический шок (недостаточность кровообращения), анемия (чем острее она развивается, тем более выражено тахипноэ в покое и при нагрузке). Брадипноэ — редкое медленное дыхание. Характерно для стеноза дыхательных путей, вызванного крупом, аспирацией инородных тел, сдавлением трахеи опухолью или зобом, для уремии, диабетической комы (дыхание Куссмауля), для тяжелого ацидоза различной природы. Апноэ — остановка дыхания. Гиперпноэ — увеличенная амплитуда дыхания при нормальной частоте. Глубокое дыхание характерно для тяжелой анемии, метаболического ацидоза (например, отравление салицилатами, передозировка ингибитора карбоангидразы — диакарба), респираторного алкалоза. Глубокое ацидотическое дыхание Куссмауля является результатом наступившего ацидоза чаще всего метаболического происхождения. Во всех случаях ацидокетоза посредством дыхания выделяется и ацетон, вследствие чего изо рта больного ребенка исходит запах гнилых фруктов. Гипопноэ — уменьшенная амплитуда дыхания при нормальной частоте. Для констатации поверхностного дыхания желательно оценить и величину дыхательного объема по данным аускультации или по ощущению выдоха ладонью изо рта и носа ребенка. Оно характерно прежде всего для состояний алкалоза, при котором дыхательный центр возбуждается недостаточно. На практике это наблюдается у грудных детей, больных гипертрофическим пилоростенозом, когда они теряют соляную кислоту вследствие упорной рвоты. Кроме того, поверхностное дыхание можно наблюдать и у детей с тяжелыми заболеваниями нервной системы (приводящими к угнетению дыхательного центра), опухолями мозга, энцефалитами, туберкулезным менингитом, гидроцефалией, отравлением барбитуратами. Поверхностные респираторные движения при состояниях церебральной комы могут продолжаться целую минуту и дольше. Периодическое дыхание — периоды апноэ длительностью до 15 с (у недоношенных детей, при респираторном дисстресс-синдроме). Нерегулярное дыхание — изменяющиеся амплитуда и частота дыхания (при болях, повышении внутричерепного давления).
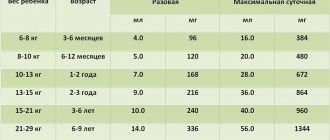
Объем жидкости для промывания желудка
| Возраст | Разовый (мл) | Общий (мл) |
| Новорожденный | 15-20 | 100 |
| 1 – 6 месяцев | 60-100 | 500 |
| 7-12 месяцев | 110-150 | 1000 |
| 2-5 лет | 200-350 | 3000-5000 |
| 6-10 лет | 350-450 | 6000-8000 |
| 11-15 лет | 450-600 | 6000-10000 |
| Взрослые | 5-10 мл/кг | 2-5-10-кратный |
О чем свидетельствует учащенный или замедленный пульс?
Замедленный или учащенный пульс не всегда является признаком патологии. При наличии подобных показателей работы сердца и кровеносных сосудов учитываются сопутствующие факторы, которые присутствуют в жизни ребенка.
Учащенный пульс
К физиологическим причинам возникновения учащенного пульса относят чрезмерную физическую нагрузку, которая присутствует в жизни ребенка. Также подобную симптоматику могут вызвать стрессовые ситуации и слишком высокая температура воздуха.
Если ребенок постоянно находится в комфортных условиях, не проявляет гиперактивности, а его пульс все равно остается учащенным, то возможно наличие патологических факторов. В первую очередь рассматриваются версии чрезмерного переутомления, сопутствующих болезней сердца и кровеносных сосудов, а также нарушение функций дыхания. Ребенок с учащенным пульсом должен быть незамедлительно осмотрен врачом-педиатром или детским кардиологом.
Замедленный пульс
Слишком медленный пульс у новорожденного ребенка практически всегда указывает на сопутствующие патологии сердца, кровеносных сосудов или бронхолегочной ткани. У детей старшего возраста с низкой ЧСС, которые чувствуют себя удовлетворительно, подобные признаки указывают на хорошую натренированность сердечной мышцы.
Патологическими считаются случаи, если замедленный пульс у ребенка сопровождается следующей симптоматикой:
- головокружение;
- физическая слабость;
- нарушение координации движений;
- сухой лающий кашель, возникающий внезапно, когда отсутствуют признаки инфекционного или воспалительного заболевания организма;
- нестабильное артериальное давление с его периодическим повышением и снижением;
- приступы головного боли;
- синюшность кожных покровов;
- потеря сознания или предобморочное состояние;
- тошнота и выделение рвотных масс;
- спазм органов дыхания.
Вышеперечисленные симптомы, сочетающиеся с замедленным пульсом, являются признаками болезненного состояния сердца и кровеносных сосудов. Ребенок с подобной симптоматикой должен быть госпитализирован в стационар детского отделения для проведения комплексной диагностики с назначением дальнейшего лечения.
Количество воды для очищения кишечника
| Возраст | Количество воды для очистительной клизмы (мл) | Количество воды для сифонной клизмы (мл) |
| 1-2 месяца | 30-40 | — |
| 2-4 месяца | 60 | 800-1000 |
| 6-9 месяцев | 100-200 | 1000-1500 |
| 2-5 лет | 200 | 1000-1500 |
| 6-10 лет | 300 | 2000-3000 |
| Взрослые | 400-500 | 5000-8000 |
Причины патологических нарушений ЧДД и ЧСС у ребенка
Наиболее опасными считаются патологические причины, нарушающие ЧДД и ЧСС у детей разных возрастных групп.
Это заболевания с острой и хронической формой, которые могут переходить в латентное состояние, либо же прогрессируют в течение очень короткого промежутка времени. Большинство патологий сердца, кровеносных сосудов и органов дыхания являются опасными для жизни и здоровья ребенка.
Учащенное дыхание
Учащенное дыхание у ребенка любого возраста возникает под воздействием следующих болезненных состояний организма:
- спазм мелких бронхов, когда происходит резкое сокращение их просвета (в данном случае наблюдается частое, но поверхностное дыхание);
- диффузное воспаление, которое поразило слизистую оболочку бронхиального дерева (эта патология также известна под определением бронхиолит);
- недостаточное насыщение альвеол необходимым объемом воздуха;
- вирусная пневмония с крупозным поражением легочной ткани;
- спадение правого или левого легкого, когда происходит уменьшение дыхательного потенциала;
- плеврит с выделением большого количества экссудативной жидкости, которая сдавливает органы дыхательной системы;
- локальный или обширный инфаркт легкого;
- гидроторакс;
- тромбоз артериального сосуда, который осуществляет кровеносное питание легочных тканей;
- пневмоторакс;
- эмфизема легкого;
- приступ бронхиальной астмы аллергической природы происхождения;
- доброкачественная или злокачественная опухоль, которая находится в области средостения;
- сопутствующие патологии сердечно-сосудистой системы, вызывающие отек легких, а также переполнение их сосудов избыточным объемом крови;
- межреберная невралгия различной этиологии;
- сухой плеврит, когда воспаление плевральной оболочки протекает без выделения серозного экссудата;
- метастазирование раковой опухоли из других отделов организма в структуру бронхолегочной ткани;
- травмы грудной клетки и ребер;
- резкое повышение давления внутри брюшной полости;
- острая форма миозита;
- метеоризм, вызванный различными причинами;
- обострение неврологических расстройств, спровоцированных приступом истерии.
Учащенное дыхание может возникнуть у ребёнка, который пережил стрессовую ситуацию. Наличие патологически высокой ЧДД является основанием для госпитализации ребенка и проведения комплексного обследования. Промедление с оказанием медицинской помощи может привести к летальному исходу.
Задержка дыхания
Брадипноэ (задержка дыхания) является результатом следующих патологических состояний детского организма:
- инсульт головного мозга;
- высокое внутричерепное давление;
- состояние, близкое к диабетической или печеночной коме;
- почечная недостаточность;
- интоксикация организма биологическими ядами или химическими веществами токсической этиологии;
- последствия острых инфекционных заболеваний с сохранением высокой температуры тела и обширным воспалительным процессом (при наличии подобного симптома существует вероятность септического шока);
- опухолевые новообразования в тех участках мозга, которые отвечают за функцию дыхания;
- менингит;
- отек оболочки мозга различной этиологии.
У ребенка со здоровыми бронхами и легкими наблюдается синхронный подъем правой и левой части грудной клетки. Дисфункция определенного участка грудины является признаком патологии.
Высокий пульс
Слишком высокий пульс у детей может быть вызван следующими патологическими факторами:
- приступ панической атаки или негативные последствия стрессовой ситуации;
- интоксикация организма;
- гиперфункция тканей щитовидной железы, при которой в кровь ребенка поступает избыточное количество гормонов тиреоидной группы;
- острая нехватка магния и калия;
- побочные эффекты от приема лекарственных препаратов;
- ишемия тканей миокарда;
- эндокринные нарушения с одномоментным выбросом слишком большого количества норадреналина и адреналина в состав общего кровотока.
Дети, у которых слишком высокий пульс, могут жаловаться на чувство сдавливающей боли в груди, головокружение, физическую слабость, мигрень. В 80% случаев подобные состояния сопровождаются нестабильным артериальным давлением в сторону его повышения.
Замедленная ЧСС
Возникновение замедленной ЧСС связано с негативным воздействием следующих патологий:
- кардиомиопатия;
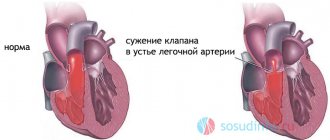
- врожденные пороки сердца и магистральных сосудов;
- блокада сердечной мышцы;
- слабость синусового узла;
- миокардит;
- брадикардия;
- стенокардия.
В медицинской практике периодически встречаются случаи, когда замедление ЧСС у детей вызывает сердечная недостаточность. Склонность к возникновению большинства вышеперечисленных патологий может передаваться от родителей к ребенку вместе с генетической информацией.
Максимальный объем инфузии коллоидов на догоспитальном этапе
| Возраст | Количество раствора в мл |
| до 1 года | 200 |
| 1-5 лет | 200-400 |
| 6-10 лет | 400-600 |
| 11-15 лет | 600-800 |
| 15 лет и старше | 1000 |
Что такое ЧСС и ЧДД?
Частота сердечных сокращений — подсчет числа ударов, которые делает сердце за минуту. Частота дыхательных движений — количество вдохов и выдохов за минуту. Эти показатели дают возможность определить насколько дыхание глубокое и ритмичное, а также возможность анализа работоспособности грудной клетки. Характеристики сердцебиения в разные периоды роста отличаются.
- Алгоритмы измерения частоты дыхания, пульса артериального давления у детей
Укажите своё давлениеДвигайте ползунки120 на80Вернуться к оглавлению
Клинические симптомы отравлений
| Вещество | Симптомы |
| Атропин (красавка, белена, дурман) | Расширенные зрачки, не реагирующие на свет. Гиперемия, сухость кожи и слизистых. Тахикардия. Гипертермия. Галлюцинации, судороги. |
| Пары бензина, керосина, скипидара | Иктеричность кожи. Одышка, кровохарканье. Цианоз. Судороги. |
| ФОС | Сужение зрачков. Бледность, гипотермия. Гиперсаливация, бронхорея. Нарушение дыхания. Боли в животе. Брадикардия, артериальная гипотензия. Судороги. |
| Селитра, нитраты | Разлитой цианоз, не уменьшающийся после оксигенотерапии. Одышка. Тахикардия. Судороги. |
| Угарный газ | Головная боль, головокружение. Боль в груди. Кашель. Рвота. Гипертермия, затем бледность. Судороги, парезы и параличи. Отек легких. |
| Грибы: | Латентный период от 6 до 24 час. Боли в животе. Рвота. Холероподобный энтероколит. Бред, адинамия. Коллапс. Кома. |
| Бледная поганка (фаллоин, фаллоидин, аманит) | |
| Мухомор (мускарин, мускаридин и др.) | Латентный период 1-2 часа. Слюнотечение, тошнота, боли в животе, рвота, диарея. Сужение зрачков, затруднение дыхания. Расстройство зрения, бред, галлюцинации. Кома. |
| Строчок, сморчок (гальвеоловая кислота) | Латентный период 1/2-2 часа до 6 часов. Гастроэнтерит. Гемолитическая анемия, желтуха. Гематурия. |
Расстройства ритма дыхания у ребенка, детей
К расстройствам ритма дыхания относятся патологические типы дыхания.
Дыхание Чейна-Стокса — дыхательные циклы постепенно нарастают, а по достижении максимальной для данного периода глубины дыхания происходит постепенное снижение ее до минимальной глубины и переход в паузу, в период паузы больной может терять сознание. Наблюдается при нарушениях кровообращения, кровоизлияниях в мозг, менингитах, опухолях головного мозга, тяжелых интоксикациях, вызванных химическими отравлениями, и др. Дыхание Биота — чередование равномерных дыхательных движений и продолжительных пауз, строгая закономерность числа дыханий и продолжительность пауз отсутствуют. Наблюдается при опухолях мозга, менингитах, менингоэнцефалитах, диабетической коме. Диссоциированное дыхание Грокко — нарушение координационной функции нервно-регуляторного аппарата, обеспечивающего гармоническую и последовательную работу отдельных групп дыхательной мускулатуры. Этот тип дыхания наблюдается при тяжелых состояниях: нарушениях мозгового кровообращения, абсцессах мозга, базальном менингите, реже — при диабетической коме, уремии. Дыхание Куссмауля характеризуется медленными или быстрыми глубокими дыхательными движениями с вовлечением вспомогательной дыхательной мускулатуры. Основным патологическим процессом, вызывающим этот тип дыхания, является ацидоз: диабетическая кома, ацетонемическая рвота, метаболический ацидоз любого происхождения.
Дифференциальная диагностика отравлений, сопровождающихся миозом
| Симпто-матика | Психоактивные вещества | |||
| Опиаты | Этанол | Барбитураты | Бензодиазепины | |
| Зрачок | Миоз | Миоз | Миоз | Миоз |
| Уровень сознания | Угнетено, до комы | Возбуждение сме-няется угнетением | Сонливость, кома | Сонливость, кома |
| Кожа и слизистые | Бледные, влажные, липкие | Гиперемия сменя-ется бледностью. Обильный пот, гиперсаливация. | «Барбитуратовый ожог» — пузыри в месте давления | Потливость |
| Судороги | Есть | Возможны (опасный предвестник комы) | Нет, миорелаксация | Нет, миорелаксация |
| ЧСС, пульс | Брадикардия, затем нитевид-ный пульс | Тахикардия сменяется брадикардией | Не изменена | Не изменена |
| АД | Гипотония | Гипертензия, затем гипотония | Гипотония | Гипотония |
| Дыхание | Угнетено вплоть до апноэ | Тахигипопноэ | Угнетено | Угнетено |
| Отек легких | Возможен | Нет | Есть | Есть |
| Бронхорея | Нет | Нет | Нет | Нет |
| Т тела | Понижена | Не изменена | Не изменена | Не изменена |
| Боль в животе | Нет | Нет | Нет | Нет |
| Диспепсия | Рвота | Нет | Тошнота, рвота | Тошнота, рвота |
Дифференциальная диагностика отравлений, сопровождающихся мидриазом
| Симптоматика | Психоактивные вещества | ||||||
| Трициклические антидепрессанты | Кокаин | Экстази | Амфетамины | Гашиш | ЛСД | Грибы – галлюциногены | |
| Зрачок | Мидриаз | Мидриаз | Мидриаз | Мидриаз | Мидриаз | Мидриаз | Мидриаз |
| Уровень сознания | Зрительные галлюцинации, угнетение сознания вплоть до комы | Возбуждение слуховые галлюцинации | Возбуждение паника, бред | Возбуждение психозы | Возбуждение возможны галлюцинации бред | Возбуждение паника, галлюцинации бред | Зрительные и слуховые галлюцинации |
| Кожа и слизистые | Сухость слизистых | Потливость, бледность, следы расчесов, «кокаиновые клопы» | Потливость | Обычные | Инъецирован-ные сосуды склер | Потливость | Потливость, гиперсаливация |
| Судороги | Возможны | Нет | Сведение челюстей | Нет | Сведение мышц | Нет | Нет |
| ЧСС, пульс | Тахикардия, внезапная остановка сердца | Тахикардия | Тахикардия | Тахикардия | Тахикардия | Тахикардия | Брадикардия переходит в тахикардию |
| АД | Не изменено | Гипертония | Не изменено | Гипертония, затем гипотония | Гипертензия | Гипертензия | Гипертензия |
| Дыхание | Угнетено | Кокаиновый насморк | Не изменено | Бронходилятация | Не изменено | Не изменено | Не изменено |
| Отек легких | Нет | Нет | Нет | Нет | Нет | Нет | Нет |
| Бронхорея | Нет | Нет | Нет | Нет | Нет | Нет | Нет |
| Т тела | Гипертермия | Гипертермия | Гипертермия | Гипертермия | Не изменена | Лихорадка | Лихорадка |
| Боль в животе | Парез кишечника | Нет | Нет | Нет | Нет | Нет | Есть |
| Диспепсия | Нет | Нет | Нет | Тошнота, рвота | Нет | Тошнота | Тошнота, рвота, диарея |
| Эксикоз | Нет | Нет | Есть | Нет | Нет | Нет | Есть |
| Зрение | Спазм аккомодации | Не изменено | Не изменено | Не изменено | Не изменено | Не изменено | Диплопия |
Формы одышки у детей, ребенка: инспираторная, экспираторная и смешанная
Выделяются следующие формы одышки: инспираторная, экспираторная и смешанная.
Инспираторная одышка наблюдается при обструкции верхних дыхательных путей: крупе, врожденном сужении гортани, инородном теле и др. Консультации детского отоларинголога — клиника «Маркушка».
При экспираторной одышке грудная клетка приподнята кверху и почти не участвует в акте дыхания. Выдох совершается медленно, иногда со свистом. Наблюдается при бронхиальной астме.
Смешанная одышка (экспираторно-инспираторная) свойственна бронхиолиту и пневмонии. В это определение включены все виды вентиляционных отклонений от нормы, все степени дыхательной недостаточности и другие дыхательные нарушения.