Общие сведения
Внезапная остановка сердца — это ненасильственная внезапная смерть, обусловленная различными причинами, манифестировавшая внезапной потерей сознания и остановкой кровообращения.
Чрезвычайно важно различать понятие «внезапная сердечная смерть» и понятие «внезапная смерть». Основным диагностическим критерием последней является причинный фактор: внезапная смерть развивается в результате причин не кардиального характера (разрыв аневризмы крупных сосудов, утопление, тромбоэмболия легочной артерии или сосудов головного мозга, обструкция дыхательных путей, поражение электрическим током, шок различной этиологии, эмболии, передозировка лекарственных веществ, экзогенные отравления и др.), в то время как внезапная сердечная смерть (ВСС) обусловлена заболеваниями со стороны сердца, развившаяся моментально или в течение часа с момента возникновения острых изменений вследствие нарушения сердечной деятельности. При этом информация о заболевании сердца может быть или отсутствовать.
Под остановкой сердца подразумевается прекращение его механической активности, приводящей к прекращению циркуляции кровотока, что, в свою очередь, приводит к кислородному голоданию жизненно важных органов и при отсутствии/неэффективности срочных реанимационных мер приводит к летальному исходу. Внезапная сердечная смерть представляет собой групповое понятие, включающую широкий спектр обусловливающих её патологий (различные нозологические единицы из групп ИБС, миокардитов, кардиомиопатий, удлинения интервала Q-т, пороков развития сердца/сосудов, синдромы Бругада, Вольфа-Паркинсона-Уайта и др.).
То есть, это понятие, для которого характерен единый механизм летального исхода, а именно, желудочковые нарушения ритма сердца, приводящие к хаотичному и разрозненному (асинхронному) сокращению отдельных мышечных волокон сердца, в результате чего сердце перестает выполнять насосную функцию — подавать кровь органам и тканям. К наиболее часто встречаемой разновидности внезапной сердечной смерти относится внезапная коронарная смерть (код МКБ 10: I24.8 Другие формы острой ишемической болезни сердца). То есть, коронарная смерть является самостоятельной нозологической формой ИБС, соответственно, случаи внезапной смерти у пациентов с ИБС формулируются как «внезапная коронарная смерть», а в остальных случаях внезапной смерти кардиального характера — как «внезапная сердечная смерть» (I46.1).
Несмотря на значительное снижение смертности от сердечно-сосудистых заболеваний в развитых странах за последние 15-20 лет она продолжает оставаться высокой и является причиной смерти около 15 миллионов человек ежегодно. На долю ВСС в общей структуре смертности в мире приходится около 15% случаев, а от заболеваний сердца и системы кровообращения – около 40% (38 случаев/100 000 населения).
В России удельный вес сердечно-сосудистых заболеваний в общей смертности составляет 57%, что составляет 200-250 тыс. человек в год. При этом на долю ИБС приходится 50,1%. Почти в 15% случаев причиной остановки сердца являются кардиомиопатии, у 5% больных имелись воспалительные заболевания сердца и лишь у 2-3% пациентов — генетические аномалии.
Около 40% людей умирает от ВВС в трудоспособном возрасте. Частота ВСС у лиц трудоспособного возраста (25-65 лет) составляет 25,4 случаев/100 тысяч населения. Этот показатель значительно выше среди лиц мужского пола (46,1 случаев/100 тыс. населения в год), в то время как у женщин он составляет 7,5 /100 тыс. населения, т. е. соотношение случаев ВСС у мужчин/женщин составляет 6,1:1,0. В 80% случаев ВСС наступает в домашних условиях, в том числе остановка сердца во сне и около 15% — в публичном месте/на улице.
Удельный вес остановки сердца во сне выше, чем во время бодрствования. Внезапная и непредсказуемая природа остановки сердца, и высокая частота летальных случаев наряду с крайне низким уровнем эффективных и успешно проведенных реанимационных мероприятий делают проблему ВСС в клинической кардиологии чрезвычайно сложной и трудно разрешаемой проблемой не только неотложной медицины в России, но и в целом во всех странах.
Сложность реанимационных мероприятий обусловлена тем фактом, что только кратковременная остановка сердца (не более 5-6 минут) обеспечивает возможность восстановить физиологически нормальную деятельность высших отделов головного мозга в условиях гипоксии. Сколько живет мозг после прекращения работы сердца? Принято считать, что в условиях кислородного голодания (клинической смерти) происходит нарушение барьерной функции мембран клеток головного мозга, заключающееся в увеличение проницаемости для электролитов и воды.
Уже в первые 1-2 мин в клетки коры и структур мозга попадают одно-двухвалентные ионы (H+, Na+, Cl–) и высокомолекулярные белковые соединения. Снижение АТФ и прекращение энергообмена нарушает процессы синтеза белков и их физико-химические свойства, обмен жиров и электролитный состав, что и обуславливает комплексные внутриклеточные изменения. Быстрое перемещение ионов калия и натрия приводит к резкому повышению осмотического давления и развитию «осмотического шока» и отеку тканей структур головного мозга. То есть, мозг умирает (биологическая смерть) через 5 минут после остановки кровообращения.
Учитывая достаточно высокую распространенность ВСС среди общей человеческой популяции и то, что остановка сердца в присутствии медицинских работников с относительно высокими шансами на успешные реанимационные мероприятия происходит редко, особую значимость приобретает раннее выявление лиц с повышенным риском развития остановки сердца.
Неотложная помощь и лечение
Оказание первой медицинской помощи при остановке сердца
Первичные реанимационные мероприятия направлены на восстановление деятельности сердца и легких, и на предупреждение гипоксии (нехватки кислорода) головного мозга. Эффективность их тем выше, чем раньше они начаты. В связи с тем, что головной мозг способен выдержать острую гипоксию в течение 5-8 минут (так называемая клиническая смерть), следует «запустить» сердце именно в эти сроки, так как через несколько минут неминуемо развивается смерть мозга (биологическая смерть).
Неотложная помощь оказывается согласно алгоритму АВС.
Первое, с чего следует начинать – это укладывание пострадавшего на твердую поверхность (кушетка, пол, земля), так как реанимационные мероприятия на мягкой поверхности неэффективны. Далее начинается непосредственно реанимация пострадавшего:
«А» (Air open the way) – восстановление проходимости дыхательных путей. Необходимо запрокинуть голову пострадавшего вверх для обеспечения доступа к ротовой полости и провести её ревизию пальцем, обернутым тканью (платок, салфетка) с целью освобождения ротоглотки от рвотных масс, крови, инородных тел и др.
«В» (Breath support) – искусственная вентиляция легких. Осуществляется, если после выполнения пункта «А» у пострадавшего не появилось самостоятельное дыхание и сердцебиение. Проводится следующим образом: оказывающий помощь (реаниматор) в положении на коленях производит глубокий вдох, и, склоняясь над больным, осуществляет глубокий выдох в нос или в рот пациента. Если в нос, то рот пациента должен быть закрыт, если в рот, то, соответственно, ноздри зажать пальцами свободной руки. Эффективность мероприятия оценивается по подъему ребер пациента при каждом вдувании и по появлению самостоятельного дыхания.
Согласно последним изменениям законодательства в сфере здравоохранения, реаниматор имеет право не проводить искусственное дыхание в том случае, если он считает, что данное пособие может нести угрозу его здоровью. Например, если у пациента может оказаться туберкулез или имеется нарушение целостности кожного покрова и слизистых оболочек с наличием крови в ротовой полости как вероятного источника вирусных гепатитов или ВИЧ-инфекции. В таком случае сразу начинают проводить следующий пункт алгоритма.
«С» (Circulation support) – непрямой массаж сердца (закрытый). Массаж сердца осуществляется следующим образом – реаниматор также, стоя на коленях, производит нажатия на грудную клетку пациента двумя ладонями, расположенными одна сверху другой, при этом руки должны быть выпрямлены в локтевых суставах для большей эффективности массажа. Движения должны быть быстрыми и четкими. Силу нажатий следует рассчитать таким образом, чтобы она была достаточной для «запуска» сердца, но в то же время не настолько сильной, чтобы получить перелом ребер. Через каждые несколько минут следует оценивать появление самостоятельного сердцебиения и пульса на сонной артерии.
Частота и соотношение искусственного дыхания и непрямого массажа сердца составляет 2 вдувания воздуха через каждые 15 нажатий на грудину в течение одной минуты при оказании помощи одним реаниматором и 1 вдувание воздуха через каждые 5 нажатий на грудину при оказании помощи двумя реаниматорами (15:2 и 5:1 соответственно).
Видео: первая помощь при остановке сердца
Оказание врачебной помощи
Профессиональная медицинская помощь начинается по приезду бригады скорой медицинской помощи, продолжается в машине скорой и в реанимационном отделении больницы, в которую будет доставлен пострадавший. Медиками осуществляется внутривенное введение адреналина, допамина и других поддерживающих сердечные сокращения препаратов, а также дефибрилляция – электрическая «перезагрузка» сердца с помощью электрического тока.
Если самостоятельное сердцебиение и дыхание отсутствует по истечению 30 минут, констатируется биологическая смерть.
Образ жизни для выживших после остановки сердца
Пациент, переживший остановку сердечной деятельности, должен щепетильно относиться к своему здоровью. Для этого необходимо обследоваться и выяснить причину, вызвавшую такое тяжелое состояние.
После постановки диагноза пациент должен соблюдать основы здорового образа жизни и рационального питания, искоренить вредные привычки, а также ограничивать значимые физические нагрузки. Кроме этого, необходимо регулярно принимать назначенные врачом препараты и своевременно проходить обследование сердечно-сосудистой системы, предлагаемые лечащим врачом.
В некоторых случаях, например, при наличии тяжелых жизнеугрожающих нарушений ритма, или при пороках, послуживших причиной остановки сердца, может потребоваться хирургическое лечение – имплантация искусственного водителя ритма (кардиостимулятора) или оперативная коррекция порока.
Патогенез
В основе остановки сердца лежат сдвиги в газовом составе крови и кислотно-щелочном равновесии в сторону окисления, что приводит к нарушению метаболических процессов, угнетению проводимости, изменению возбудимости в сердечной мышце и как следствие — нарушению сократительной функции миокарда. Широкий спектр патологий, разные причины и виды способствующих факторов формируют различные механизмы остановки сердца. В основе прекращения сердечной деятельности могут лежать разные виды остановки сердца, основными из которых являются: асистолия сердца и фибрилляция желудочков.
Что такое асистолия сердца? Под асистолией подразумевается полное прекращение сокращений мышц предсердий и желудочков в генезе которой полное прекращение процесса передачи возбуждения с синусового узла при отсутствии импульсов во второстепенных очагах автоматии. Сюда относится:
- асистолия всего сердца при нарушении/полной блокаде проводимости между синусовым узлом и предсердиями;
- асистолия желудочков при наличии полной поперечной блокады;
- выраженная желудочковая брадикардия на фоне неполной блокады проводимости между желудочками и предсердиями.
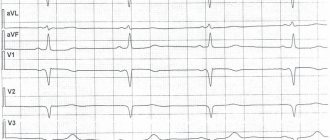
Асистолия может произойти рефлекторно (внезапно) при еще сохранившемся тонусе миокарда или постепенно (при сохранившемся тонусе миокарда или при его атонии). Остановка сердца чаще всего происходит в диастоле и значительно реже встречается в систоле. На рис. ниже на ЭКГ показан агональный ритм, переходящий в асистолию.
Под фибрилляцией желудочков понимают асинхронное (хаотичное и разрозненное) сокращение мышечных волокон сердца, приводящее к нарушению функции подачи крови к органам и тканям. При этом наблюдаются энергичные фибриллярные сокращения (при нормальном тонусе миокарда) или вялые (при его атонии).
Основным механизмом прекращения кровообращения в большинстве случаев (85%) является фибрилляция желудочков, развитию которой способствуют факторы, снижающие электрическую стабильность миокарда: снижение сердечного выброса, увеличение размеров сердца (аневризма, гипертрофия, дилатация), повышение симпатической активности.
Причиной фибрилляции желудочков являются нарушения проведения возбуждения в проводящей системе желудочков. Предварительными стадиями фибрилляции сердца являются:
- фибрилляция и трепетание желудочков;
- пароксизмальная тахикардия, которая обусловлена нарушением внутрижелудочковой/внутрипредсердной проводимости.
На рис. ниже приведена ЭКГ при крупноволновой и мелковолновой фибрилляции желудочков.
Существует несколько теорий объяснения механизмов нарушений сердечного ритма при фибрилляции, наиболее значимыми из которых являются:
- Теория гетеротопного автоматизма, в основе которой появление многочисленных очагов автоматизма, возникающих в результате «перевозбуждения» сердца.
- Теория «кольцевого» ритма. Согласно ее положениям возбуждение непрерывно циркулирует по миокарду, что приводит к сокращению отдельных волокон вместо одновременного сокращения всей мышцы.
Важным механизмом возникновения фибрилляции желудочков является и ускорение пробега волны возбуждения. При этом сокращаются лишь мышечные волокна, которые к тому моменту вышли из рефракторной фазы, что и обуславливает хаотическое сокращение миокарда.
Также, большую значимость в развитии патологии имеют нарушения электролитного баланса (калия и кальция). В условиях гипоксического состояния развивается внутриклеточная гипокалиемия, которая сама по себе повышает возбудимость сердечной мышцы, что чревато развитием пароксизмов срыва синусного ритма. Также, на фоне внутриклеточной гипокалиемии снижается тонус миокарда. Однако сердечная деятельность расстраивается не только при развитии внутриклеточной гипокалиемии, но также и при изменении соотношения/концентрации катионов К+ и Са++. Такие нарушения приводят к возникновению изменения клеточно-внеклеточного градиента с расстройством процессов возбуждения/сокращения миокарда. Кроме того, быстрое увеличение в плазме крови концентрации калия на фоне его сниженного уровня в клетках может вызвать фибрилляцию. Внутриклеточная гипокальциемия также может способствовать потере способности миокарда к полноценному сокращению.
В целом, независимо от генеза ВСС в основе остановки сердца должен присутствовать фактор, приводящий к возникновению ВСС и инвалидизация сердечной мышцы. Формула ВСС может быть представлена в виде: ВСС = субстрат + триггерный фактор.
Где под субстратом подразумеваются анатомические/электрические отклонения, обусловленные заболеваниями сердца, а под триггерным фактором — метаболические, механические и ишемические воздействия.
Примеры конкретных ситуаций и алгоритм диагностики и действий
Чтобы разобрать случаи, с которыми приходится сталкиваться медицинским работникам и людям, далеким от медицины, рассмотрим примеры ситуаций, позволяющие подумать о своей роли в проведении реанимации.
Ситуация первая
Молодой мужчина упал на глазах у сотрудников, даже не успел выпустить из рук портфель с документами. Вокруг собралось много народу, позвонили в «Скорую». Ожидая врачей, все охают и вспоминают разные случаи болезней из своего опыта. Результат — пациент умер, а врач «Скорой» смог только констатировать признаки биологической смерти.
К сожалению, подобная ситуация часто возникает в любом месте. Когда люди вместо активных доврачебных действий впадают в панику, теряются, упускают время для реанимации.
А некоторые даже пускаются в рассуждения о «запрете подходить к трупу до приезда полиции». Кто сказал, что пострадавший уже труп? Хоть кто-нибудь осмелился проверить пульс и зрачки? Подобная смерть остается на совести толпы.
Представьте, что в аналогичной ситуации можете оказаться вы или ваши близкие
Ситуация вторая
На улице замечена лежащая женщина с редкими дыхательными движениями, без сознания, пульс определить не удается. Прохожие позвонили в «Скорую». Начали делать непрямой массаж сердца и вспомогательное дыхание.
Результат — до приезда бригады удалось поддерживать кровообращение «вручную», что замедлило необратимые изменения, сократило гипоксию.
Часто люди начинают сомневаться в необходимости непрямого массажа из-за предположений об обмороке или инсульте. Для сомнений остается очень мало времени. При обмороке пульс сохранен, зрачки реагируют на свет. При инсульте возможна асимметрия лица, изменение тонуса конечностей с одной стороны, разные по ширине зрачки. Пульсация также сохранена.
Ситуация третья
Врачи «Скорой помощи» получили вызов для кардиологической бригады, поскольку звонивший правильно рассказал о симптомах пострадавшей.
Перегрузив пациентку на каталку, ее вкатили в салон машины, в реанимобиле имеется техническое оснащение для всех мероприятий
Алгоритм действий отработан практикой:
- язык прижит к нижней челюсти специальной изогнутой трубкой воздуховода, к ней присоединен мешок Амбу для ручного искусственного дыхания;
- внутрисердечно введен раствор Адреналина длинной иглой;
- при отсутствии пульсации на сонных и бедренных артериях, если сердечные тоны не прослушиваются, показана дефибрилляция;
- непрямой массаж и искусственное дыхание продолжаются 20 минут.
За это время машина доезжает до стационара и решается вопрос о целесообразности продолжения реанимационных мероприятий.
Ситуация четвертая
Остановка сердца возникла во время операции на кишечнике. Анестезиолог заметил внезапное падение артериального давления у пациента под наркозом, на мониторе прекратилась сердечная деятельность. Хирурги отмечают побледнение внутренних органов, брыжейки.
Алгоритм действий:
- оперативное вмешательство прекращается;
- в подключичную вену вводится раствор Адреналина;
- проводится дефибрилляция;
- при отсутствии восстановления сокращений сердца повторяется разряд;
- между разрядами струйно вводится содовый раствор для предупреждения ацидоза;
- хирург вскрывает диафрагму, вводит руку в грудную полость и вручную массирует сердце, сжимая и разжимая его.
Техника называется прямым массажем сердца, возможна при вскрытой грудной клетке или из брюшной полости
Об успешности мер судят по возобновлению ритма на мониторе, повышению давления.
Хирурги замечают начало кровотечения в ране. Операция заканчивается с минимальными механическими повреждениями после перерыва. Диафрагма ушивается.
Классификация
Различают остановку сердца по:
- причине заболеваний со стороны сердца (внезапная сердечная смерть) среди которой выделяют в зависимости от временного интервала между началом сердечного приступа и наступлением смерти мгновенную (практически мгновенно) и быструю сердечную смерть (в течение 1 часа).
- причинам не кардиального характера (разрыв аневризмы крупных сосудов, утопление, тромбоэмболия легочной артерии или сосудов головного мозга, обструкция дыхательных путей, поражение электрическим током, шок различной этиологии, эмболии, передозировка лекарственных веществ, экзогенные отравления и др.).
Причины остановки сердца
Основные причины прекращения сердечной деятельности при внезапной сердечной смерти:
- Фибрилляция желудочков (удельный вес в числе случаев остановки сердца составляет 75-80%);
- Асистолия желудочков (в 10-25% случаев);
- Желудочковая пароксизмальная тахикардия (до 5% случаев);
- Электромеханическая диссоциация (в 2-3% случаев) — наличие электрической деятельности сердца при отсутствии механической.
Ведущими этиологическими факторами высокого риска внезапной сердечной смерти являются:
- Перенесенный инфаркт миокарда.
- Ишемическая болезнь сердца.
- Неишемические кардиомиопатии (гипертрофическая, дилатационная и аритмогенная правожелудочковая кардиомиопатия).
- Заболевания клапанного аппарата сердца (митральный, аортальный стеноз, недостаточность аортального клапана).
- Аномалии грудной аорты, расслоение или разрыв аневризмы аорты.
- Синдром удлиненного интервала QT.
- Синдром слабости синусового узла.
- Артериальная гипертензия.
- Нарушения сердечного ритма и проводимости.
К второстепенным факторам риска относятся:
- Гиперлипидемия/атеросклероз (высокий уровень холестерина).
- Экстремальное физическое перенапряжение.
- Злоупотребление крепкими алкогольными напитками и прием наркотиков.
- Курение.
- Выраженные электролитные нарушения.
- Избыточная масса тела/ожирение.
Экстракардиальным причинами остановки сердца могут быть:
- Шоковые состояния различного генеза.
- Преграды в дыхательных путях.
- Эмболии.
- Рефлекторная остановка сердца.
- Травмы сердца.
- Поражение электрическим током. Передозировка препаратов, вызывающих остановку сердца. Прежде всего, следует не просто икать, какие таблетки вызывают остановку сердечной деятельности, а понимать, что это возможно лишь в случаях передозировки или самостоятельного приема медикаментов без назначения врача.
- К препаратам, которые могут вызвать остановку сердца относятся: трициклические антидепрессанты (Амитриптилин, Тианептин, Сертралин, Пиразидол, Кломипрамин и др.), способные вызывать замедление проведения возбуждения; антиаритмические препараты: Соталол, Апринидин, Дизопирамид, Дофетилид, Энкаинид, Кордарон, Бепридил, Бретилиум, Сематилид и др.; препараты для лечения гипертонии и стенокардии — Нифедипин в высоких дозах (выше 60 мг в день), что повышает риск желудочковой фибрилляции.
Необходимо отметить, что лекарства, вызывающие остановку сердца свое негативное действие могут оказывать лишь при их значительной передозировке или нарушениях условий их безопасного приема, например, прием с алкоголем или перед/после приема алкогольсодержащих напитков или на фоне приема наркотических веществ.
После доставки больного в стационар
При успешном восстановлении сердечного ритма проводятся срочные меры для стабилизации сокращений, уничтожения метаболических последствий клинической смерти.
Пациент помещается в реанимационный блок.
Его подключают к мониторному наблюдению за сердечным ритмом. Это важно, поскольку восстановленные сердечные сокращения склонны к перемене ритма, разным нарушениям. Компенсировать их помогают антиаритмические средства.
Обязательно капельно вводится щелочной раствор для устранения ацидоза.
В стационаре имеется возможность провести обследование и выявить причину остановки сердца.
При сдавлении жидкостью и сердечной тампонаде немедленно проводится перикардиоцентез с откачиванием экссудата. Если выявлен пневмоторакс, помогает установка дренажа для расправления легкого.
Если самостоятельное дыхание поверхностное и в нижних отделах легких прослушиваются застойные хрипы, больного интубируют и переводят на искусственную аппаратную вентиляцию с усиленной подачей кислорода
Симптомы остановки сердца
Рассмотрим каковы симптомы, по которым можно определить остановку сердца. Основные признаки остановки сердца приведены ниже.
Потеря сознания. Определяется с помощью звуковых эффектов (громкие хлопки, окрика) или похлопыванием по лицу.
Отсутствие пульса на крупных артериях. Оптимальным вариантом определения пульса является сонная артерия. Для этого необходимо в средней части шеи на переднюю поверхность трахеи положить кончики пальцев и, придавливая пальцы к коже, сдвигать их к правой боковой поверхности шеи до упора в край мышцы. При незначительном увеличении давления под пальцами должно ощущаться пульсирование на сонной артерии (рис. ниже).
Отсутствие дыхания. Для определения наличия/отсутствия дыхания используйте зрительный, слуховой и контактный контроль:
- Положите руку на грудную клетку пострадавшего и определите наличие/отсутствие движения (экскурсии) грудной клетки.
- Приблизьтесь лицом (особенно чувствительна щека) ко рту/носу пострадавшего и определите наличие движения воздуха, выходящего из дыхательных путей или звуков дыхания (рис. ниже).
Расширенные зрачки, не реагирующие на свет (зрачки не сужаются). Для этого следует приподнять пальцем верхнее веко и посмотреть на зрачок: если зрачки при попадании света остаются широкими и не сужаются, делается заключение об отсутствии реакции зрачка на свет. В темное время суток для этой цели можно использовать фонарик. (рис. ниже).
Бледно-серый/синюшный цвет лица. То есть, естественный розоватый цвет кожи лица сменяется на серый, что свидетельствует об отсутствии кровообращения.
Полное расслабление всех мышц, что может сопровождаться непроизвольным выделением кала/мочеиспусканием.
Как оценить эффективность массажа сердца?
Эффективность массажа сердца оценивается по следующим признакам:
- появление пульса на сонных, бедренных и лучевых артериях;
- повышение артериального давления до 60–80 мм рт.ст.;
- сужение зрачков и появления их реакции на свет;
- исчезновение синюшней окраски и «мертвенной» бледности;
- восстановление самостоятельного дыхания.
Если через 30–40 минут от начала массажа сердца, искусственного дыхания и лекарственной терапии сердечная деятельность не восстанавливается, зрачки остаются широкими, без реакции на свет, можно считать, что в организме наступили необратимые изменения и гибель мозга, и реанимацию целесообразно прекратить. При появлении явных =признаков смерти (ссылка на карточку) реанимация может быть прекращена раньше.
Профилактика
К общим неспецифическим мероприятиям профилактики остановки сердца можно отнести:
- Своевременную диагностику и лечение заболеваний сердечно-сосудистой системы.
- Контроль артериального давления и уровня холестерина.
- Отказ от злоупотребления алкоголем и курения.
- Умеренные физические нагрузки.
- Рациональное и сбалансированное питание.
- Контроль правильности приема лекарственных средств.
- Исключение переохлаждений, обширных травм с большой потерей крови.
Как исправляются последствия клинической смерти?
Если помощь запоздала, то полностью восстановить функции организма не удается. Больше всего страдает головной мозг. Человек теряет интеллект, память. Сбой возможен после вынужденной гипоксии почек и печени. Что-либо исправить невозможно.
Нужна ли жизнь в обмен на разум? Решения проблемы пока не существует
При восстановлении в ранние сроки пациент получает длительную поддерживающую терапию антиаритмическими средствами, препаратами ноотропного ряда для клеток мозга. Его периодически осматривают врачи (кардиолог и невролог), проводят контрольное обследование. При отсутствии осложнений больной может возвратиться к труду с соблюдением ограничений (противопоказана физическая нагрузка, ночные смены, стрессовые ситуации, переохлаждение).
Всегда следует помнить об ограниченных способностях внутренних органов по восстановлению поврежденных функций, особенно мозга и сердца. Природа дала человеку возможность пользоваться ими один раз. Повторный шанс выпадает не каждому.
Последствия и осложнения
На фоне остановки сердца даже в случаях эффективной экстренной терапии в среднесрочной перспективе возможно развитие ишемических повреждений мозга, почек, печени и других органов. Существует высокий риск развития осложнений, обусловленных неправильной техникой приемов сердечно-легочной реанимацией в виде переломов ребер в местах их соединения с грудиной/по срединно-ключичной линии. При этом, могут возникать точечные кровоизлияния, сливающиеся в очаги на передней/задней поверхности сердца в местах сдавления сердца грудиной и позвоночником.
Список источников
- Якушин С.С., Бойцов С.А., Фурменко Г.И. и др. Внезапная сердечная смерть у больных ишемической болезнью сердца по результатам Российского многоцентрового эпидемиологического исследования заболеваемости, смертности, качества диагностики и лечения острых форм ИБС. Российский кардиологический журнал 2011; 2 (88): 59-64.
- Бокерия О. Л., Ахобеков А. А. Внезапная сердечная смерть: механизмы возникновения и стратификация риска. Анналы аритмологии 2012; 9(3): 5-13).
- Гришина A.A. Внезапная коронарная смерть на догоспитальном этапе. /A.A. Гришина, Я.Л. Габинский //Материалы 9 Всероссийского научно-образовательного форума Кардиология-2007. Москва, 2007. — С. 23-31.
- Бокерия Л.А., Ревишвили А.Ш., Неминущий Н.М. Внезапная сердечная смерть. – М.: ГЭОТАР-медиа, 2011. – 272 с.
- Ревишвили А.Ш., Неминущий Н.М., Баталов Р.Е. и соавт. Всероссийские клинические рекомендации по контролю над риском внезапной остановки сердца и внезапной сердечной смерти, профилактике и оказанию первой помощи. 2022. Гэотар-Мед 256 c.