Home » Отделение сосудистой хирургии » Болезни » Болезнь Бюргера
Болезнь Бюргера (или облитерирующий тромбангиит) – это системное воспалительное иммунопатологическое заболевание вен и артерий, особенно мелкого и среднего диаметра, с элементами аутоиммунной природы.
Болезнь впервые была описана в 1908 г. Л. Бюргером. Болеют мужчины в молодом возрасте чаще, чем женщины, при этом патологический процесс характеризуется определенной локализацией и набором клинических проявлений. Так, болезнь Бюргера стартует часто с поражения мелких артерий стоп и кистей. Основной фактор развития – выраженный воспалительный процесс, который вызывает артериальную и венозную закупорку на поздних стадиях заболевания, а также сдавливание всего нервно-сосудистого пучка разросшейся соединительной тканью. Болезнь быстро прогрессирует, часты обострения, которые обычно провоцируются холодом или курением.
Данное заболевание широко распространено в Японии, Израиле, Индии (страны «Шелкового пути»), в странах Южной Азии, значительно реже оно встречается в Европе и США.
Причины болезни Бюргера
Точная причина не установлена, но выделяют следующие факторы развития:
- Инфекционный фактор – это заболевание, сходное с вирусной, сальмонелезной, стрептококковой, риккетсиозной и хламидийной инфекцией.
- Нейроэндокринный фактор – развитие спазма в системе микроциркуляции из-за высокого уровня адреналина в крови, являющегося результатом повышенной функции надпочечников.
- Неврогенный фактор – спастическая дистрофия, тромбообразование и закупорка периферических артерий из-за органических изменений в нервных стволах.
- Аутоиммунный фактор – наработка аутоантител к коллагену, эластину, эндотелиоцитам, ламинину с образованием ЦИК (циркулирующих иммунных комплексов) и развитием антифосфолипидного синдрома.
- Генетический фактор – наблюдается эндемичность заболевания.
- Табакокурение – никотин токсически и гипоксически влияет на эндотелиальные клетки, уменьшая выработку вазоактивных пептидов с развитием спазма, тромбоза и закупорки периферических артерий.
- Повреждающие факторы – аллергические реакции, травма, отморожение, интоксикация мышьяком.
Морфологически в сосудах происходит воспаление стенок мелких и средних вен и артерий конечностей, могут образоваться тромбы. В позднюю стадию развивается околососудистое разрастание соединительной ткани, закупорка просвета сосудов. Воспалительный процесс имеет волнообразное течение, т.е. на протяжении месяцев, лет, приводя к закупорке сосудов.
Лечение
Для помощи больным, страдающим болезнью Бюргера, в отделении проводят такие терапевтические мероприятия:
• Консервативное лечение воспаления. Заключается в комбинированном назначении сосудорасширяющих, антитромботических и обезболивающих препаратов, а также других симптоматических лекарств длительными курсами. При этом настоятельно рекомендуется отказ от курения.
• Для снятия спазма иногда проводится поясничная или грудная симпатэктомия.
• На поздних стадиях заболевания наши хирурги проводят протезирование сосудов. Операции выполняются довольно редко из-за небольшого размера сосудов, затронутых болезнью.
• Слишком запущенные случаи грозят ампутацией конечности, которую выполняет торакальный хирург. Специалисты отделения прикладывают все силы, чтобы не допустить такой ситуации. Но для пациентов, которые не придерживаются рекомендованных назначений, мера может быть вынужденной.
Симптомы болезни Бюргера
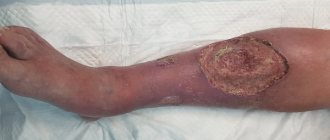
Болезнь Бюргера обычно подозревают тогда, когда у мужчин в 20-40-летнем возрасте появляются характерные жалобы, связанные с хронической ишемией (недостаточностью кровотока) нижних конечностей, такие как зябкость конечностей, высокая чувствительность к низким температурам, слабость нижних конечностей, парестезии, онемение, судороги. Могут появляться трофические расстройства кожи в виде язв на стопе и пальцах, некрозов или гангрены.
Патологический процесс стартует с поверхностного мигрирующего узелкового флебита (воспаление вен). Узелки имеют определенную локализацию, сопровождающиеся кожной эритемой (покраснением), напряжением при прикосновении. Холодовая чувствительность отмечается часто на кистях, т.е. при воздействии холода пальцы вначале белеют, а затем синюю, и в заключение красную окраску.
Один из характерных и типичных симптомов – периодическая боль в подъеме стопы при физической активности, а в покое исчезает быстро. Боли редко возникают и в области лодыжек, что бывает тогда, когда заболевание не распространяется проксимально и не поражает закупоркой ни поверхностную бедренную, ни подколенную артерии. При поражении кистей закупорки обычно двусторонние, симметричные, приводящие к болям в кистях, а также появлению сильно болезненных и тяжело заживающих язв на пальцах.
Виды заболевания
Облитерирующий тромбангит рассматривают как вид облитерирующего эндартериита.
Наиболее распространён дистальный тип облитерирующего тромбангита, затрудняющий кровоток в артериях малого диаметра и ведущий к поражению стоп, голеней, предплечий и кистей рук.
Также встречаются проксимальный тип, при котором происходит облитерация артерий среднего и крупного диаметра (подвздошной, аорты, бедренной) и смешанный, сочетающий дистальный и проксимальный типы облитерирующего тромбангита.
Диагностика болезни Бюргера в Израиле
Отсутствие типичных клиническо-лабораторных признаков затрудняет диагноз.
- Когда появляются жалобы на перемежающуюся хромоту у мужчин 20-40 лет, курильщиков можно думать о болезни Бюргера.
- Физикальное обследование: выявляется интенсивное покраснение стоп, отсутствует пульс на стопах, тогда как он сохранен на бедренных и подколенных артериях, уменьшены частота и наполнение пульса у больного может быть заподозрен облитерирующий тромбангиит.
- Ультразвуковая допплерография
- Электротермометрия
- Реовазография
- Капилляроскопия и графия
- Ангиография: отмечается сегментарное сужение сосудов, часто симметричное, что отличает это от атеросклеротического процесса, характеризующегося асимметрией и диффузным поражением на протяжении сосуда.
Диагностика
Диагностикой заболевания может заниматься как терапевт, так и профильный специалист — сосудистый хирург. Большинство пациентов обращаются за помощью к хирургу, терапевту, реже — к специалистам, которые занимаются данной проблемой.
На приёме врач оценит пульсацию во всех сегментах конечности. Тем не менее, данных клинического осмотра может быть недостаточно, чтобы заподозрить тромбоангиит. При наличии провоцирующего фактора — курения — пациента направляют на дуплексное сканирование периферических сосудов. Этот метод исследования имеет наибольшую диагностическую ценность. Дополнительно может быть назначена контрастная ангиография.
Пациента направляют на консультацию к сосудистому хирургу. Этот специалист в дальнейшем будет заниматься лечением облитерирующего тромбоангиита.
Лечение болезни Бюргера в Израиле
Консервативная терапия назначается при спастической стадии:
- Устранение причины (охлаждения, курения)
- Рекомендуется дозированная ходьба с целью развития коллатералей сосудов на конечностях
- Устранение спазма сосудов (спазмолитики, ганглиоблокаторы, периферические холинолитики (андекалин, падутин, калликреин-депо), препараты никотиновой кислоты.
- Нормализация функций ЦНС (седативные препараты, анксиолитики)
- Физиотерапевтические методы (диадинамические токи, диатермия на поясничную область)
- Улучшение реологии (движения по сосудам) крови
- Нормализацию свертывающей и противосвертывающей систем крови: назначение антикоагулянтов (гепарин, клексан, фраксипарин) и дезагрегантов (аспирин, клопидогрель) для снижения рискатромбоза, увеличения «текучести» крови в капиллярах
- Кортикостероидные препараты
- У больных с вторичной инфекцией назначаются антибиотики
- Плазмаферез и гипербарическая оксигенация
Оперативное лечение включает:
- Радикальные операции: эндартериоэктомия (удаление эндотелия сосудапри протяжённости закупорки артерии до 15 см), шунтирование (создание шунта в обход суженного участка артерии), протезирование (использование эксплантатов), стентирование (установка каркаса – стента в сосуд).
- Паллиативные операции: операция Лериша (удаление наружной оболочки магистральных артерий циркулярно), периартериальная симпатэктомия, поясничная симпатэктомия по Диецу, трансплантация на голень большого сальника, артериализация венозного русла, использование аутокрови.
- При некрозах пораженных пальцев рук проводится ампутация;
- При гангрене стопы или ее пальцев проводится низкая(экономная) ампутация.
Внимание все поля формы обязательны. Иначе мы не получим вашу информацию. Альтернативно пользуйтесь
Извините. Эта форма больше не принимает новые данные.
Причины развития облитерирующего тромбангита
Этиология облитерирующего тромбангита, то есть причины, провоцирующие развитие этого заболевания, до сих пор до конца не ясны.
Среди выявленных факторов, вызывающих развитие болезни, можно указать следующие:
- инфекции;
- наследственные заболевания кровеносных сосудов;
- выработка надпочечниками повышенного количества адреналина;
- органические изменения нервных стволов;
- токсические отравления;
- аллергии;
- травмы;
- последствия неправильных протеиновых диет и косметологических инъекций.
Провоцирующие факторы
Существует ряд факторов, которые существенно повышают риск развития болезни Бюргера нижних конечностей, среди них:
1. Генетическая предрасположенность к заболеванию. Медицина не исключает наличие определенных наследственных факторов, которые провоцируют изменения в иммунной системе человека и приводят к развитию патологии. Наиболее часто заболевание встречается у жителей Азии и Средиземноморских регионов.
2. Интенсивное курение с раннего возраста. Некоторые ученые придерживаются теории о том, что облитерирующий тромбангиит возникает как следствие интоксикации организма такими составляющими сигаретного дыма, как котинин, то есть алкалоид табака и монооксид углерода или угарный газ.
3. Травмы холодом. Многие медицинские специалисты отмечают тот факт, что довольно часто болезнь Бюргера появляется у пациентов, перенесших обморожение или переохлаждение.
4. Отравление мышьяком в хронической форме, например, на химическом производстве.
Классификация облитерирующего эндартериита нижних конечностей
Выделяют 2 формы развития болезни:
- Генерализованная (поражение дуги аорты, церебральных артерий).
- Ограниченная (развитие происходит медленно, поражаются сосуды).
Стадии определяются на основании ощущений пациента (болевого шока):
1 степень. Человеку затруднительно пройти пешком более 1 км (жгут и болят ступни).
2 А степень. Пациенту сложно пройти более 200 метров из-за боли в икрах ног.
2 Б степень. Больной может пройти без болевых ощущений 200 метров.
3 степень. Больной может идти не более 25 метров, после чего наступает непреодолимая боль.
4 степень. Открывается язва на стопе (как правило, локализация — большой палец ноги).
Методы диагностики
В нашей клинике имеется высокоточное оборудование, способное установить этиологию болезни на любой стадии ее развития. Опытные и квалифицированные врачи проведут необходимые исследования для точной диагностики.
Обнаружение облитерирующего эндартериита на ранней стадии позволяет избавиться от болезни без хирургического вмешательства, поэтому при первых симптомах немедленно обращайтесь к нашим специалистам.
В рамках диагностики мы проводим:
- Коагулограмму,
- Устанавливаем точную симптоматику по методике Панченко,
- Эндовазальную капилляроскопию,
- Ультразвуковую допплерографию нижних конечностей;
- Периферическую артериографию.
Кроме того, у нас можно пройти реовазографию и дуплексное сканирование конечностей.
Данные исследования показывают уровень снижения скорости кровотока, помогают установить процент облитерации сосуда, а также интенсивность ИК-излучения пораженных отделов.
Артериография позволяет установить процент сужения подколенной артерии.
Прогноз и профилактика
Если перестать употреблять табачные изделия, симптомы, связанные с облитерирующим тромбангиитом, могут просто исчезнуть без необходимости лечения.
Облитерирующий тромбангиит не сразу смертелен. Ампутация является распространенным явлением, и основные ампутации встречаются почти в два раза чаще у пациентов, продолжающих курить. Прогноз заметно улучшится, если больной бросит курить. У женщин-пациенток показатели продолжительности жизни, как правило, намного выше, чем у мужчин. Единственный известный способ замедлить развитие болезни — воздержаться от всех табачных изделий.
Клиническая картина
Облитерирующий тромбангит можно охарактеризовать как болезнь молодых (до 40 лет) мужчин. Гораздо реже им болеют мужчины старшего возраста, женщины и подростки.
Характерно, что конечности при облитерирующем тромбангите поражаются попарно.
Из-за задержек и уменьшения кровоснабжения пальцы рук и ног больного становятся чувствительнее к холоду и теплу, часто бледнеют и немеют, у больного появляется синдром болей при движениях, кожа и подкожная клетчатка становятся более подверженными инфекциям. В венах могут образовываться формируемые в ходе процессов облитерации и тромбоза узелки.
В период от нескольких месяцев до нескольких лет от начала развития облитерирующего тромбангита у больного начинают появляться язвочки на пораженных конечностях, затем может начаться некроз – гангрена.
Если развитие вызванной облитерирующим тромбангитом гангрены вовремя не предотвратить, может возникнуть необходимость ампутации. Поэтому рекомендуем при первых же симптомах обращаться к врачу!
Национальное общество по изучению атеросклероза
Облитерирующий атеросклероз нижних конечностей
Понятие об облитерирующем атеросклерозе конечностей
Облитерирующий атеросклероз (то есть тот атеросклероз, который приводит к «зарастанию» просвета сосуда) относят к окклюзионным поражениям артерий. Окклюзией (от латинского слова occlusus – «запертый» [2]), в свою очередь, называют закупорку любого сосуда вследствие различных причин, в том числе и в результате атеросклеротического поражения. Очевидно, что закупорка артерии, например, бедренной, приводит к прекращению движения крови по ней и нарушению кровоснабжения ноги. Таким образом, облитерирующий атеросклероз является частным случаем окклюзионного поражения артерий, при котором к закупорке артерий приводит прогрессирующий рост атеросклеротической бляшки внутри сосуда.
Облитерирующий атеросклероз может развиваться в любой из артерий конечностей, но чаще он встречается в артериях ног. Поэтому в этом разделе пойдет речь об атеросклеротическом поражении артерий ног или нижних конечностей. Сахарный диабет довольно часто сочетается с облитерирующим атеросклерозом артерий. В отличие от облитерирующего атеросклероза, протекающего с поражением артерий крупного и среднего диаметра, при сахарном диабете развивается окклюзия мелких артерий, преимущественно стопы. В результате возникает состояние, называемое диабетической стопой.
Облитерирующий атеросклероз ног наиболее распространен у пожилых людей, но также это заболевание может наблюдаться и в более раннем (до 50 лет) возрасте. Мужчины, в особенности курящие, заболевают приблизительно в 10 раз чаще, чем женщины [3, 9]. Нередко имеет место и так называемый мультифокальный атеросклероз, при котором атеросклеротическое поражение артерий развивается одновременно в артериях нескольких органов или частей тела. Облитерирующий атеросклероз ног может сочетаться, например, с атеросклерозом коронарных артерий сердца, при поражении которых развивается ишемическая болезнь сердца (ИБС). В подобных случаях проявления сочетаний этих заболеваний могут быть различными. Как правило, поражение артерий ног при выполнении физической нагрузки даст о себе знать раньше по времени, чем возникнут проявления ИБС (стенокардия и т.д.).
Понятие о кровоснабжении нижних конечностей
Нарушение кровоснабжения ног может развиваться при атеросклеротическом поражении различных артерий, начиная от конечного (терминального) отдела брюшной аорты и заканчивая мелкими сосудами голени и стопы. Терминальный отдел брюшной аорты дает начало двум общим подвздошным артериям. Это место брюшной аорты называется бифуркацией. Общие подвздошные артерии, в свою очередь подразделяются на внутреннюю и наружную подвздошные артерии. Внутренняя подвздошная артерия питает кровью преимущественно органы тазовой области (мочевой пузырь, прямую кишку, наружные и внутренние половые органы) и частично ягодичные мышцы. Наружная подвздошная артерия в начальном своем отделе кровоснабжает в основном мягкие ткани (мышцы, кожу и т.д.) передней брюшной стенки. Непосредственным продолжением наружной подвздошной артерии, начиная от паховой области, является бедренная артерия, кровоснабжающая ногу.
Бедренная артерия направляет свой ход к подколенной ямке, попутно отдавая так называемые глубокие и поверхностные ветви (артерии). В области колена бедренная артерия получает название подколенной, которая впоследствии делится на переднюю и заднюю большеберцовые артерии, питающие кровью голень и стопу. Наиболее важной ветвью задней большеберцовой артерии является малоберцовая артерия, питающая кровью мышцы икр. Артерии ноги связаны между собой при помощи своих ветвей (анастомозов), большей частью в области голени и стопы. Именно по этой причине при поражении атеросклерозом только одной из артерий той же голени выраженные нарушения кровоснабжения голени и стопы развиться не смогут. Это связано с тем, что кровоснабжение ноги в данной ситуации будет осуществляться за счет коллатеральных (окольных) артерий. Значительные нарушения кровоснабжения голени и стопы возникнут либо при поражении всех артерий голени, либо при закупорке вышерасположенных артерий (подколенной, бедренной, наружной подвздошной и др.).
Развитие облитерирующего атеросклероза ног
Как говорилось выше, облитерирующий атеросклероз является частным случаем окклюзионного поражения артерий. Различают острую окклюзию, которая возникает внезапно, и хроническую окклюзию, развивающуюся постепенно. Возможен переход хронической окклюзии в острую, например, при разрыве атеросклеротической бляшки с последующим образованием тромбов на ее неровной поверхности (артериальный тромбоз). Но все же в подавляющем большинстве случаев облитерирующий атеросклероз артерий ног развивается постепенно. Пока в результате роста атеросклеротической бляшки просвет конкретной артерии не сузится более чем на половину, проявлений болезни не возникает.
Уменьшение диаметра просвета артерии вызывает хроническую ишемию (кислородное голодание или гипоксию) тканей ноги, прежде всего ее мышц. Вначале ишемия ног возникает только при выполнении физической нагрузки и проявляется так называемой перемежающейся хромотой. Этот признак (симптом) болезни заключается в появлении различного рода болей, судорог, а иногда и просто усталости в ногах. Главное, что все эти ощущения развиваются при выполнении физической нагрузки, поначалу при ускоренной ходьбе «в горку» или при подъеме по лестнице. Появление болей или неприятных ощущений в ногах заставляет больного остановиться. Во время отдыха восстанавливается кровоток в мышцах ног и уменьшается количество химических веществ, накапливающихся в них вследствие кислородного голодания. Считается, что именно эти химические вещества, в частности, молочная кислота, и вызывают боль в мышцах ног.
Самое интересное заключается в том, что для исчезновения ишемии мышц ног достаточно остановиться только на несколько минут. Нет необходимости ни присесть, ни прилечь. Как только неприятные ощущения в мышцах ног пройдут, та же быстрая ходьба может быть продолжена до возобновления приступа ишемии мышц ног. Со временем перемежающаяся хромота возникает и при обычной ходьбе. Прогрессирование заболевания ведет к тому, что неуклонно, день ото дня, сокращается расстояние, которое можно преодолеть без появления перемежающейся хромоты. Боли при перемежающейся хромоте могут возникать в различных мышцах ног, что зависит от уровня месторасположения атеросклеротического поражения брюшной аорты и артерий ног. Если атеросклероз развивается в терминальном отделе брюшной аорты с переходом на общие подвздошные артерии, то боли возникают в мышцах ягодиц, бедер и голеней. При поражении атеросклерозом бедренной и подколенной артерий боли возникают в мышцах икр той ноги, где имеется атеросклероз. Считается, что при изолированном облитерирующем атеросклерозе артерий голени перемежающейся хромоты не бывает. При дальнейшем росте атеросклеротической бляшки просвет артерии может уменьшаться значительно. Это приводит к тому, что боли в ногах могут отмечаться и в покое, причем боли становятся продолжительными. Усиление боли отмечается в результате придания ноге возвышенного положения.
Значительные боли в ногах отмечаются тогда, когда помимо основной артерии, нарушается кровоток и по коллатеральным артериям. Кроме боли, в таких случаях может возникать стойкое онемение пальцев стопы наряду с ощущением «ползания мурашек» (парестезиями). В далеко зашедших случаях при облитерирующем атеросклерозе ног развивается омертвение тканей (гангрена) стопы, а также возникают плохо заживающие кожные язвы, прежде всего на голенях и стопах. При атеросклеротическом поражении терминального (конечного) отдела брюшной аорты, захватывающего общие подвздошные артерии, у мужчин может отмечаться импотенция. Если быть более точным, то речь идет о нарушении эрекции полового члена. Сочетание в виде перемежающейся хромоты, нарушения эрекции, уменьшения мышечной массы ног, а также постоянной бледности голеней и стоп при атеросклерозе данного месторасположения, называют синдромом (т.е. совокупностью симптомов) Лериша.
При наличии у больного с атеросклерозом ног сахарного диабета могут отмечаться нарушения местной нервной регуляции тканей, преимущественно голеней и стоп. Это приводит к утрате так называемой болевой чувствительности, т.е. при раздражении кожи каким-либо острым предметом, например, иглой не возникает никаких болевых ощущений. Кожные язвы у таких пациентов также безболезненны и плохо излечимы. При изъязвлении атеросклеротической бляшки на ее неровной поверхности, как говорилось выше, могут образовываться тромбы, что может способствовать развитию острой окклюзии артерии в результате артериального тромбоза (см. выше). Проявления этого опасного для жизни состояния возникают ниже месторасположения тромбоза, например, при тромбозе наружной подвздошной артерии нарушается кровоснабжение бедра, голени и стопы.
Жалобы больных с облитерирующим атеросклерозом ног
Основной жалобой больных облитерирующим атеросклерозом артерий ног является мышечная боль. Это может быть острая или тупая, временами распирающая боль, нередко сопровождающаяся мышечными судорогами. Поначалу боль возникает при усиленной нагрузке, например, при беге, быстрой ходьбе или подъеме по лестнице. Появление боли заставляет больного остановиться. В среднем через 1-5 минут боль проходит, на смену ей может прийти ощущение усталости в ногах. При дальнейшем выполнении нагрузки боль появляется вновь. Через некоторый период времени, в зависимости от быстроты прогрессирования атеросклеротического процесса, происходит сокращение продолжительности дистанции, которую больной может пройти без боли. Боль в ногах возникает всякий раз, как только начинается ходьба. На этом этапе заболевания других жалоб в состоянии покоя может и не быть, за исключением нарушения эрекции при атеросклеротическом поражении терминального отдела брюшной аорты.
При нарастании хронической окклюзии артерий ног больные отмечают появление болей в покое. Эти боли обычно интенсивные, ноющие. Для того, чтобы уменьшить боль, пациенты часто свешивают ноги с кровати во время сна, что способствует дополнительному притоку крови в мышцы ног. В дальнейшем вследствие нарушения кровоснабжения ног появляются трещины кожи подошвы ступней. Даже самая незначительная травма ног может способствовать появлению долго не заживающих ран и язв на ногах, безболезненных при сахарном диабете. Эти кожные проявления доставляют массу беспокойств больным. Язвы кожи ног в данном случае являются трофическими, т.е. связанными с нарушением питания нижних конечностей. Вследствие плохого кровоснабжения ноги «теряют» свою мышечную массу, как бы усыхают. Нередко отмечается онемение в ногах и ощущение «ползания мурашек».
Диагностика облитерирующего атеросклероза ног
Заподозрить наличие данного заболевания у больного врач часто может в результате обычного опроса. Обязательным при установлении диагноза облитерирующего атеросклероза нижних конечностей является исследование пульсации артерий ног. Обычно определяют пульсацию бедренной артерии (в области паха), подколенной артерии (в подколенной ямке) и артерий голени (на лодыжке). Пульс ослабевает или исчезает ниже уровня окклюзии артерий. В ряде случаев, особенно при сужении (стенозе) терминального отдела брюшной аорты, над нею при помощи фонендоскопа можно обнаружить шум. Если у больного имеется только перемежающаяся хромота, то внешний вид ног может быть не изменен. В далеко зашедших случаях заболевания нога может выглядеть усохшей, а ее кожа — покрасневшей. Также может прекращаться рост волос на ноге и нарушаться рост ногтей на пальцах стоп. Нередко обнаруживаются незаживающие раны и кожные язвы. Основные методы диагностики облитерирующего атеросклероза ног – ультразвуковое исследование артерий в сочетании с оценкой скорости кровотока по ним (допплерография). Комбинацию этих методик называют дуплексным сканированием.
Использование современного оборудования позволяет с высокой точностью определить выраженность сужения брюшной аорты и артерий ног, в том числе и при полной их окклюзии. Эти методы обычно дополняют сравнительной оценкой «верхнего» (систолического) артериального давления (АД) на плечевой артерии и на различных артериях ног при помощи обычного аппарата для измерения АД. В норме систолическое АД на ногах выше, чем на руках. При облитерирующем атеросклерозе ног систолическое АД на уровне лодыжек снижается пропорционально выраженности атеросклероза артерий ног. Если дополнить измерение АД на ногах методами воспроизведения повседневной нагрузки в кабинетных условиях, например, при помощи «бегущей дорожки» (тредмила), то при возникновении мышечной боли АД на ногах будет снижаться.
Существует множество других бескровных (неинвазивных) методик оценки нарушения кровотока по артериям ног (реовазография и т.д.), но все они являются дополнительными по отношению к допплерографии. Ангиография аорты и других артерий – эталонный метод диагностики окклюзионных поражений. Метод заключается во введении в сосудистое русло под местным наркозом путем пункции (прокола) крупной артерии руки или ноги специальной трубочки-катетера. Затем этот катетер подводят к месту окклюзии и вводят по нему контрастное вещество. Одновременно осуществляется рентгеновская съемка. Ангиографическое исследование, как правило, выполняют для решения вопроса о хирургическом лечении заболевания. В настоящее время существуют различные ангиографические методики в сочетании с компьютерными технологиями, но традиционная ангиография все еще остается «золотым» диагностическим стандартом.
Лечение облитерирующего атеросклероза ног
Всем больным с перемежающейся хромотой рекомендуют регулярно ходить не менее одного часа в сутки. Это необходимо для развития кровоснабжения мышц ног по коллатералям, а также для увеличения по продолжительности безболевого периода ходьбы. Суть методики заключается в том, что больной должен ходить до появления боли, затем сделать паузу до полного ее прекращения, а потом снова продолжить ходьбу. Из лекарственных средств, которые используют при лечении данного заболевания, можно отметить сосудорасширяющие средства. Наиболее эффективными сосудорасширяющими средствами, используемыми при лечении облитерирующего атеросклероза, являются так называемые препараты простагландина Е1, например, альпростадил.
Применение альпростадила приводит к расширению артерий и улучшению кровоснабжения мышц ног. Также альпростадил уменьшает процессы тромбообразования. Поскольку данный препарат расширяет артерии не только ног, но и, в частности, сердца, происходит увеличение частоты сердечных сокращений, что может быть нежелательно при сопутствующей ИБС. Имеются и другие сосудорасширяющие препараты (так называемые антагонисты ионов кальция, ингибиторы тромбоксана или буфломедил), однако их эффективность в настоящее время уточняется. При лечении облитерирующего атеросклероза используют медикаменты, уменьшающие вязкость крови и улучшающие гибкость красных кровяных телец (эритроцитов), в частности, пентоксифиллин. Этот препарат назначают в больших дозах, до 1200 мг в сутки. Необходимо лечение сопутствующего сахарного диабета, так как такое состояние как диабетическая стопа имеет плохой прогноз вследствие отсутствия эффективного лечения.
При развитии трофических язв и ран кожи ног может потребоваться применение специальных мазей и кремов, в том числе содержащих антибиотики. Хирургическое лечение больных с облитерирующим атеросклерозом нижних конечностей проводится в основном при выраженных нарушениях кровоснабжения ног, при появлении жалоб в состоянии покоя. Хирургическое лечение включает в себя так называемую баллонную ангиопластику, эндартерэктомию, наложение обходных шунтов, удаление (резекцию) измененного участка артерии с его последующим протезированием и так называемую симпатэктомию [9].
Выбор метода хирургического лечения определяется месторасположением и протяженностью сосудистых изменений, а также общим состоянием больного и наличием у него других (сопутствующих) заболеваний. Как упоминалось выше, у многих больных с облитерирующим атеросклерозом ног также имеется и выраженный атеросклероз коронарных артерий сердца (ИБС). Во время проведения у таких больных операций сосудистого шунтирования или резекции участка артерий ног возможно развитие острого инфаркта миокарда или других осложнений со стороны сердца. Поэтому часто таким больным вначале выполняют операции на сердце. При ограниченных по протяженности сужениях или полных окклюзиях артерий эффективна баллонная ангиопластика. Суть этого метода заключается в том, что под местным наркозом пунктируют (прокалывают) крупную артерию ноги (руки) и подводят к месту сужения (окклюзии) сосуда специальную трубочку-катетер. На конце такого катетера имеется специальный баллончик в спавшемся состоянии, который заполняют жидкостью и под высоким давлением раздувают.
В результате этой манипуляции происходит разрушение атеросклеротической бляшки и восстановление проходимости артерии. С помощью этого метода можно устранить различные сужения в артериях организма, в том числе и в коронарных артериях сердца. Иногда метод дополняют установкой в место бывшего сужения специальной металлической пружины-распорки (стента). Баллонную ангиопластику можно выполнять и без предварительного хирургического лечения ИБС. При множественном сужении артерии, особенно в сочетании с ее обызвествлением (кальцинозом) или в случае протяженного сужения, выполняют сосудистое шунтирование, заключающееся в обходе сужения при помощи сосудистого мостика-шунта. Также возможно удаление участка артерии с последующим его замещением сосудистым синтетическим протезом.
При ограниченных по протяженности сужениях аорты и крупных артерий прибегают к эндартерэктомии — удалению их внутреннего слоя вместе с атеросклеротической бляшкой. Симпатэктомия – хирургическое прерывание сосудосуживающего влияния нервной системы. Этот метод выполняют при невозможности использования других разновидностей хирургического лечения. К сожалению, при поражении мелких артерий голени и стопы, особенно при сахарном диабете, восстановление проходимости артерий невозможно. В частности, технически невозможно наложить сосудистый шунт, так как артерии голени и стопы могут быть закрыты (окклюзированы) на всем своем протяжении. Если у таких больных развивается гангрена стопы, то приходится прибегать к ее ампутации. Как правило, уровень ампутации бывает достаточным для того, чтобы в дальнейшем имелась возможность протезировать часть ноги.
Профилактика облитерирующего атеросклероза ног
Общие профилактические меры сводятся к устранению факторов риска развития атеросклероза (нарушение обмена холестерина и его производных, ожирение, выявление и лечение сахарного диабета, отказ от курения и т.д.). Отмечено, что полный отказ от курения наряду с медикаментозным лечением способствует значительному улучшению состояния больных и замедлению прогрессирования заболевания. Крайне важен для больных с ишемией стопы профилактический уход за стопами. Необходимо использовать увлажняющие кремы, избегать применения раздражающих химических веществ (мозольные жидкости и т.д.), остерегаться травм, в частности, при стрижке ногтей на пальцах стоп, для чего рекомендуется прибегать к услугам специалиста по педикюру. Для согревания ног нельзя использовать электрические грелки или емкости с горячей водой. Следует избегать ношения тяжестей, так как это ухудшает кровоснабжение ног. Для снижения риска различных травм стопы не рекомендуется ходить босиком, следует носить удобную или ортопедическую обувь.
Облитерирующий тромбангиит (болезнь Бюргера)
Облитерирующий тромбангиит (болезнь Бюргера) – заболевание до конца не установленной природы, при котором воспалительные изменения в артериях среднего и мелкого диаметра, а также в венах, приводят к облитерации (зарастанию) их просвета с нарушением движения крови по ним. Заболевание встречается преимущественно у молодых (20-40 лет) курящих мужчин, и только в 5-20% случаев оно отмечается у женщин [6, 9]. Предполагают, что в основе заболевания лежит измененная реакция организма на табак, который либо вызывает, либо провоцирует воспалительные изменения сосудов. В развитии этого заболевания не исключается наследственная предрасположенность, а также измененный ответ со стороны иммунной системы. При облитерирующем тромбангиите поражаются конечные участки артерий и вен голеней и предплечий, а также артерии и вены стоп и кистей. В воспалительный процесс вовлекаются все слои стенок артерий и вен, начиная с самых мелких, затем присоединяется воспаление артерий среднего диаметра.
При облитерирующем тромбангиите отмечается разрастание клеток внутреннего слоя артерий и вен, вызывающее сужение их просвета. Впоследствии в просвете сосудов образуются тромбы, т.е. развивается сосудистый тромбоз. В результате этих изменений нарушается движение крови по сосудам, вплоть до полного прекращения. В далеко зашедших случаях заболевания может развиваться уплотнение тканей вокруг артерий, затрагивающее близлежащие нервы. Описаны редкие случаи облитерирующего тромбангиита артерий внутренних органов [6]. Заболевание начинается с воспаления подкожно расположенных вен (флебита), чаще голеней и стоп, что проявляется образованием чувствительных узелков по ходу вен с покраснением кожи над ними. Эти узелки могут впоследствии исчезать в одном участке вены и появляться в другом. Появлению явных признаков поражения артерий предшествуют различные температурные ощущения со стороны сосудов, преимущественно кистей и ступней: больные отмечают то чувство холода, то жара в кистях и стопах. А у ряда больных отмечается аномальная реакция на холод: пальцы кистей и стоп под воздействием холода вначале белеют, затем синеют, а в конце становятся красными (феномен Рейно).
Поскольку заболевание развивается постепенно, нарушения кровоснабжения тех же кистей и стоп становятся заметными не сразу. При значительном сужении просвета артерий появляется боль, возникающая при ходьбе и проходящая в покое. Эпицентром боли является свод стоп и нижняя часть голеней. В кистях при движении пальцами также могут отмечаться болевые ощущения. В результате прогрессирования заболевания появляются мышечные боли и в покое. При полном зарастании просвета артерий наибольшие нарушения кровоснабжения отмечаются в пальцах рук и ног. На их кончиках часто образуются трофические язвы, а в далеко зашедших случаях заболевания может развиваться необратимое омертвение (гангрена) тканей, преимущественно пальцев рук и ног. Первоначальная диагностика заболевания основывается на изучении жалоб больных, а также на исследовании пульсации артерий рук и ног.
При облитерирующем тромбангиите сохраняется пульсация на крупных артериях конечностей, но исчезает пульсация на артериях кистей и стоп, а также на примыкающих к ним участках предплечий и голеней. Точную информацию о проходимости сосудов позволяет получить дуплексное сканирование (сочетание ультразвуковой диагностики с оценкой скоростных параметров кровотока -допплерографией). Полезным также может быть определение артериального давления (АД) на различных уровнях конечностей. В месте сосудистого поражения отмечается резкое снижение АД. Для подтверждения диагноза может быть использована ангиография – введение контрастного вещества непосредственно в артерии с последующей рентгеновской съемкой. Лечение заболевания предполагает полный отказ от курения, нельзя даже жевать табак. Курение способствует ускоренному развитию болезни. При отказе от курения обратного развития заболевания не происходит, но и дальше оно может не прогрессировать. Для улучшения кровоснабжения ног рекомендуют ежедневные пешие прогулки, до 30 минут дважды в день, что способствует развитию окольного (коллатерального) кровообращения мышц ног. Необходим тщательный уход за кожей кистей и стоп, так как любые раны и ссадины могут долго не заживать и даже нагнаиваться.
По тем же причинам рекомендуется носить удобную обувь. С помощью медикаментозного лечения можно добиться временного улучшения состояния. Могут быть полезны сосудорасширяющие средства, в частности, альпростадил. Эффективного хирургического лечения облитерирующего тромбангиита в настоящее время нет. В качестве вспомогательной меры может быть выполнено хирургическое прерывание сосудосуживающих влияний так называемой симпатической нервной системы (симпатэктомия).
Височный артериит
Височный (краниальный, гигантоклеточный) артериит – заболевание неизвестной природы, при котором в результате воспалительных изменений в стенке артерий нарушается движение крови по ним. Заболевание отмечается у лиц старше 50 лет, несколько чаще у женщин. В воспалительный процесс вовлекаются преимущественно артерии среднего диаметра, чаще головы и шеи. Нередко отмечается поражение аорты и ее ветвей. В результате воспаления происходит выраженное утолщение внутреннего слоя артерий с последующим сужением их просвета. Больных обычно беспокоит головная боль пульсирующего характера, чаще в области висков и затылка. Довольно часто отмечаются боли или неприятные ощущения в жевательных мышцах при жевании, а иногда и при длительном разговоре. В начале заболевания также могут беспокоить общая утомляемость, слабость и повышение температуры тела. При вовлечении в воспалительный процесс артерий глаз развиваются различные нарушения зрения вплоть до полной слепоты.
Если заболевание сопровождает так называемая ревматическая полимиалгия, может отмечаться болезненность в различных мышцах наряду с выраженной слабостью. Артерии при данном заболевании, в частности, височные, несколько расширены, на ощупь болезненны и узловаты (а не гладкие). Необходимо отметить, что артерии могут быть измененными изнутри при полном отсутствии соответствующих внешних проявлений. В клиническом (общем) анализе крови обычно выявляют снижение уровня гемоглобина и количества эритроцитов, увеличение количества лейкоцитов и тромбоцитов. Скорость оседания эритроцитов (СОЭ) при данном заболевании увеличена значительно. Ультразвуковая диагностика в сочетании с оценкой скоростных параметров кровотока (допплерографией) может быть полезной для выявления височного артериита. Основной метод диагностики данного заболевания – биопсия (получение кусочков) височной артерии с последующим изучением их под микроскопом. Для надежности диагностики для биопсии обычно отбирают кусочки обеих височных артерий. Лечение заболевания – медикаментозное. Оно направлено прежде всего на предупреждение развития полной слепоты. Больным назначают на длительный срок (месяцы, годы) так называемые глюкокортикостероиды, в частности, преднизолон. При отсутствии эффекта от глюкокортикостероидов иногда назначают противоопухолевый препарат метотрексат [6].
Болезнь и синдром Рейно
Феноменом Рейно называют приступы непроизвольного сокращения (спазма) мелких артерий (артериол), сопровождающиеся внезапной бледностью или синевой (цианозом) кожных покровов, кровоснабжаемых этими артериолами частей тела. Феномен Рейно может быть как самостоятельным проявлением (болезнь Рейно), так и являться следствием других заболеваний и состояний (синдром Рейно). Наиболее часто встречается феномен Рейно пальцев рук, реже — пальцев ног, а иногда носа, языка и т.д. Происхождение этого феномена до конца не ясно, возможно, что он связан с аномалиями самих артериол. Предполагают также, что в развитии феномена Рейно участвует так называемая симпатическая нервная система, при раздражении которой развивается спазм артериол. Болезнью Рейно страдают преимущественно молодые женщины. Заболевание как правило возникает внезапно. Приступы провоцируются воздействием холода или эмоциональными переживаниями.
Суть приступов заключается в развитии внезапного спазма артериол и связанного с ним уменьшения поступления крови, например, в пальцы кистей рук. Дефицит кровоснабжения проявляется резкой бледностью кожи, вплоть до абсолютной белизны. При этом те же пальцы временно перестают что-либо чувствовать, но боли в них как правило не бывает. Приступ продолжается от нескольких минут до нескольких часов и заканчивается так же внезапно, как и начался. По окончании приступа кожа приобретает синий оттенок, а затем, как результат прилива крови, синий цвет меняется на красный. У ряда больных бледность кожи может отсутствовать, но синева и краснота имеют место. Отмечено, что воздействие тепла уменьшает продолжительность приступа. Какой-либо четкой периодичности приступы не имеют. В результате повторяющихся приступов внутренний слой артериол истончается, в них нередко образуются скопления клеток крови, в частности, тромбоцитов (тромбоз).
Через несколько лет болезни кожа над артериолами становится гладкой, истонченной и натянутой, а подкожные структуры как бы исчезают (атрофируются). В тех случаях, когда длительность приступа составляет несколько часов, возможно развитие крохотных кожных язв, например, на кончиках пальцев. Синдром Рейно, как говорилось выше, является проявлением других заболеваний и состояний. Нередко этот синдром наблюдается при облитерирующем атеросклерозе и тромбангиите конечностей, так называемых системных заболеваниях соединительной ткани: системная красная волчанка, ревматоидный артрит и др. В ряде случаев синдром Рейно развивается в результате побочного действия лекарственных средств, в частности, так называемых ? — (бета) адреноблокаторов. Отличить приступы, возникающие как в результате болезни, так и вследствие синдрома Рейно, бывает трудно. Синдром Рейно может наблюдаться у лиц обоего пола, чаще отмечается одностороннее поражение, т.е. приступы возникают, например, только с участием одной из кистей рук. В том случае, если в течение в среднем двух лет не выявлены другие возможные причины феномена Рейно, то говорят о болезни Рейно. Одним из методов диагностики феномена Рейно является плетизмография пальцев до и после их контакта с холодной водой. Этот метод является бескровным (неинвазивным), он заключается в графической записи сосудистого тонуса.
Среди общих мероприятий по лечению болезни Рейно можно упомянуть о том, что следует избегать переохлаждения, носить перчатки в холодную погоду. Курящим пациентам рекомендуют отказаться от этой вредной привычки, так как никотин способствует спазму артерий. В некоторых случаях эффективной бывает психотерапия и прием успокаивающих препаратов. Медикаментозное лечение болезни Рейно заключается в приеме сосудорасширяющих и антиспастических медикаментов, в частности, так называемых ? — (альфа) адреноблокаторов (доксазозин, празозин). В редких случаях, особенно когда образуются устойчивые к лечению кожные язвы, прибегают к хирургическому прерыванию влияний симпатической нервной системы (симпатэктомии). Лечение синдрома Рейно сводится к лечению вызвавших его заболеваний и состояний, а также к устранению передозировки лекарственных средств. Также могут быть эффективными меры и лекарства, применяемые для лечения болезни Рейно.