Вены у человека есть по всему телу. Только в большей части случаев они надежно спрятаны под кожей. Но бывают ситуации, когда они проявляются, а иногда еще и болят.
Вены рук представляют собой группу кровеносных сосудов, которые доставляют кровь непосредственно к сердцу. Одна из главных их функций — обратная циркуляция. То есть кровь из тканей собирается как на поверхностном, так и на глубинном уровнях, и отправляется к сердцу.
В этой стройной системе, работающей в норме без перебоев и каких-то симптомов, могут начинаться сбои в силу тех или иных причин. И тогда человек испытывает достаточно разнообразный негативный комплекс проявлений — боли, тяжесть в руках, чувство стянутости и т. д. Естественно, жить с такими симптомами сложно, так как руки — один из основных инструментов в повседневной жизни.
Поэтому если появляются какие-то проблемы с венами на руках, не стоит затягивать — нужно как можно быстрее обращаться к врачу. Начать можно с терапевта, но чаще всего такой проблемой занимается флеболог или ангиохирург. Несмотря на то что заболевание вен рук — явление редкое, оно может существенно снизить качество жизни человека, столкнувшегося с проблемой.
О том, почему вены на руках начинают доставлять дискомфорт человеку, АиФ.ru рассказал врач-хирург высшей квалификационной категории клинико-диагностического (филиал ГлавУпДК при МИД России), член Российского общества хирургов Дмитрий Архипов.
Варикозное расширение вен – эстетический дефект или серьезная болезнь? Подробнее
Причины появления проблемы
Причины проявления вен на руках имеют разную природу. Они могут появляться от перенапряжения при ношении тяжестей, перегрева человека в бане или сауне, при длительном нахождении в жарком климате, курении, от хрупкого телосложения или возрастных изменений. Чаще всего эти проявления носят временный характер и не требуют серьезного лечения. Ранние изменения на кистях рук выглядят как узелки синего цвета и при устранении провоцирующего фактора будут исчезать.
Но не все так безобидно, когда причиной такого явления становится варикозное расширение вен — заболевание, связанное со снижением тонуса венозных стенок. Довольно часто заболевание сопровождается болевыми ощущениями, которые также могут являться признаками других заболеваний: артрита, артроза, хондроза и неврита. Именно поэтому в такой ситуации крайне важна правильная диагностика и соответствующее лечение.
Варикозное расширение вен на руках
Здравствуйте!
Понятие «варикозное расширение вен» как таковое применяется, в основном, к венам нижних конечностей. Связано это с несколькими причинами. В частности, то самое патологическое расширение вен на ногах возникает вследствие затруднения венозного оттока – подкожные вены на ногах не имеют выраженной мышечной или соединительнотканной стенки (их каркас довольно слаб), и венозной крови приходится проделывать довольно длинный путь до правых отделов сердца, противостоя гравитации. Вены верхних конечностей не подвержены таким нагрузкам. Более того, в силу функциональных особенностей вен верхних конечностей крайне низка вероятность развития осложнений – тромбофлебит, трофические кожные расстройства. А именно этими особенностями варикоза нижних конечностей мы руководствуемся, определяя показания к проведению лечения. Теперь касаемо Вашей ситуации. Действительно, у некоторых людей (это особенно относится к тем, чья ситуация по роду деятельности связана с нагрузками на верхние конечности – и при этом речь вовсе не идёт о занятиях спортом, скорее, это люди монотонного труда) может отмечаться расширение вен. Чаще такие проявления характерны для женщин, нередко на фоне приёма оральных контрацептивов (КОК). Внешне вены могут выглядеть как варикозные. Но анатомически, гистологически (если посмотреть на стенку вены под микроскопом) в подобных венах не отмечается изменений, характерных для варикозного расширения вен. Но, как Вы и указали, подобная картина может сопровождаться неприятными симптомами (не считая возникшего косметического дефекта) – тяжестью, чувством переполнения в руке, особенно при опущенной вниз конечности. В некоторых случаях подобные симптомы могут достигать значительной степени выраженности, влияя на повседневную активность. Резюмируя – мы имеем такую ситуацию, при которой как такового варикоза нет, но налицо имеется косметический дефект и отмечаются болезненные неприятные симптомы. Что делать в такой ситуации. Скажу сразу – какого-либо лечения, позволяющего радикально (раз и навсегда) избавить Вас от указанных вен и неприятных ощущений, нет. Как правило (на это указывают данные авторов) методы лечения, применяющиеся на нижних конечностях (хирургическое удаление вен, склеротерапия) ожидаемого эффекта не дают, а также их применение сопровождается повышенным риском развития осложнений. По этим причинам в таких ситуациях применяется консервативное лечение. В первую очередь необходимо проанализировать Ваш образ жизни, отменить те нагрузки, которые приводят к развитию указанной симптоматике, постараться исключить их из повседневной активности. Неплохой эффект дают в такой ситуации лимфодренажный массаж и тонизирующие процедуры (криогенные обертывания, закаливание и т.д.). Не забывайте и про спорт, образ жизни (питание, режим дня, борьба с вредными привычками, коррекция избыточного веса тела). Если указанная терапия не приносит эффекта – рекомендуется носить специальный компрессионный рукав на нагрузки (во время работы). Эта мера позволит устранить симптомы. Вопрос о косметической коррекции указанного дефекта необходимо решать очно (но ещё раз повторюсь, удалять расширенные подкожные вены на руках нецелесообразно).
Будьте здоровы!
Как определить
Диагностировать заболевание возможно при помощи исследований: допплерография, МРТ вен, УЗИ сосудов верхних конечностей. Наиболее современным методом диагностики при возникновении симптомов варикоза и флебита (воспаления стенок вен) считается дуплекс — сонография (метод ультразвукового исследования сосудов).
Можно ли очистить сосуды? Подробнее
Лечение
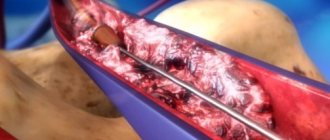
Для лечения выявленных заболеваний применяют малоинвазивные методы: склеротерапия, флебэктомия и лазерная терапия. Также к лечению подключают физиотерапевтические процедуры: электрофорез с венотониками и ангиопротекторами, дарсонвализацию, магнитотерапию, ультразвуковое лечение (разрушает тромбы), бальнеотерапию (вихревые и контрастные ванны для рук с бишофитом, радоном, сероводородом), массажную компрессию. Еще один популярный способ — гирудотерапия (лечение с помощью пиявок). Они вырабатывают особый фермент, положительно влияющий на кровеносную систему и повышающий эластичность тканей на пораженной области. Несмотря на несколько нетрадиционный характер метода, он считается достаточно эффективным.
Для выбора конкретного метода (включая хирургическое вмешательство) необходимо в первую очередь выяснить изначальные причины патологии и исключить провоцирующие факторы. В этом случае лечение будет эффективным.
Вопрос-ответ
Почему может болеть рука после взятия крови из вены?
Важно помнить!
Проблемы с венами рук — это не легкая патология. Она может привести к ряду осложнений и появлению дополнительных негативных проявлений. Так, в ряде ситуаций, когда патология вен вызвана проблемами с кровообращением, могут появляться такие симптомы, как повышение температуры тела (могут быть незначительные показатели), гиперемия кожных покровов, наличие шишки или уплотнения в месте поражения, развитие отека, изменение цвета кожи, слабость мышц и появление язвочек на коже. Запущенный процесс может приводить к образованию кровяных сгустков, более известных как тромбы. А это уже состояние, угрожающее жизни человека, так как тромбы могут отрываться.
Не стоит забывать и о профилактике проблемы. Ведь предупредить легче, чем лечить. Все профилактические мероприятия направлены на предотвращение вздутия вен. Они нацелены на снижение нагрузки и соблюдение здорового образа жизни. Так, рекомендуют для профилактики зарядку, отказ от вредных привычек и кофе, правильное питание и другие простые мероприятия. При наличии же каких-то беспокоящих сигналов и симптомов надо как можно быстрее обратиться к специалисту — это позволит начать лечение на более ранних этапах и стадиях, когда помочь человеку можно быстрее и эффективнее.
Имеются противопоказания. Необходимо проконсультироваться с врачом
Что такое лимфедема руки
Лимфедема – это хронический отек, развивающийся вследствие накопления лимфатической жидкости в мягких тканях руки. Причина этого явления заключается в нарушении оттока тканевой жидкости в результате полного или частичного повреждения лимфатических сосудов. При выходе из строя большого количества лимфатических сосудов часть тканевой жидкости «перекачивается» через вены, а часть остается и накапливается в тканях.
Эта застойная жидкость создает питательную среду для бактерий и может способствовать развитию инфекции.
При владении определенными знаниями и соответствующем поведении развитие лимфедемы можно предотвратить.
Каковы причины лимфедемы?
- Хирургическое пересечение лимфатических сосудов
Лечение опухолей молочной железы заключается в максимально тщательном удалении вовлеченных в опухолевый процесс тканей железы вместе с подмышечными лимфатическими узлами, которые могут также содержать опухолевые клетки. При операции, естественно, пересекаются и лимфатические сосуды, через которые лимфа перемещается от руки, поскольку подмышечные лимфатические узлы являются общими для верхней конечности и молочной железы.
- Лучевая терапия
Лучевая терапия, используемая для уничтожения опухолевых клеток, повреждает мелкие кровеносные и лимфатические сосуды. Это может привести к рубцеванию тканей и затруднению нормального оттока лимфатической жидкости. Лимфедема может развиться через месяцы и даже годы после операции или лучевой терапии. Спровоцировать ее развитие может резкая значительная физическая нагрузка на руку на стороне операции, солнечное облучение, инфицирование тканей руки, приводящие к рожистому воспалению.
Симптомы лимфедемы
Первыми признаками или симптомами развития лимфедемы являются ощущения тяжести в руке, снижение подвижности руки, запястий, небольшая проходящая отечность кисти по вечерам, ощущение тесноты при ношении колец, браслетов, часов. Если Вы заметили эти признаки, необходимо срочно обратиться за советом к врачу: своевременная диагностика и лечение позволят предупредить дальнейшее развитие отека.
Обычно лимфедема развивается постепенно.
I стадия (преходящий отек): отек носит временный характер и усиливается к вечеру, при надавливании пальцами на кожу образуются «ямки».
II стадия (мягкий отек): ткань пораженной конечности мягкая, но отек сохраняется постоянно.
III стадия (плотный отек): кожа приобретает губчатую (пористую) структуру и не образует «ямок» при надавливании пальцами. В сравнении с противоположной здоровой рукой отмечается увеличение длины окружности руки на 2-4см.
Если вовремя не начать лечение, жидкость продолжает накапливаться, что приводит к увеличению отека, уплотнению тканей руки.
IV стадия (тяжелая): на этой стадии отек носит постоянный характер, ткани руки плотные, конечность становится очень большой и деформируется, функция конечности снижается или полностью утрачивается. В таком состоянии ткани отечной конечности, пропитанные застойной лимфой, являются хорошей питательной средой для бактерий, приводящих к развитию инфекций (рожистое воспаление).
Методы лечения лимфедемы
Лечение лимфедемы наиболее эффективно, если оно начато как можно раньше. Необходимо обязательное предварительное обследование у врача-онколога для установления причины отека и решения вопроса о необходимых лечебных мероприятиях.
В зависимости от стадии заболевания и Вашего общего состояния врач рекомендует план лечения, который может включать следующие методы:
- ношение специального компрессионного рукава или применение эластичного бинтования,
- лечебная физкультура,
- лекарственное лечение,
- аппаратный пневмомассаж,
- постоянное выполнение профилактических рекомендаций.
В ряде случаев, по четким показаниям, используется некоторые методы физиотерапии.
Следует знать, что лечение лимфатического отека носит длительный характер и требует определенной самодисциплины и терпения.
Наложение эластической повязки применяется для усиления давления в тканях конечности и уменьшения отека. С этой целью используется эластический бинт. Вы можете самостоятельно бинтовать руку. Однако следует помнить, что бинт должен быть наложен равномерно и не приводить к образованию «перетяжек-полос» на коже.
Ношение компрессионного (сдавливающего) рукава является более предпочтительным вариантом лечения в сравнении с бинтованием, поскольку давление на ткани оказывается более дозированным и равномерным. Изготовление этих изделий осуществляется по заказу на протезном заводе, куда Вы можете обратиться с направлением от лечащего врача.
Лечебная физкультура является обязательной частью лечения лимфедемы. Специально подобранные упражнения для мышц плечевого пояса («мышечная помпа») позволяют улучшить отток крови и лимфы от руки и улучшить Ваше общее состояние.
Аппаратный пневмомассаж – один из наиболее эффективных методов лечения и профилактики лимфедемы. В основе его действия лежит медленное дозирование сжатие тканей от кисти к плечу воздухом, подаваемым в специальный матерчатый рукав.
Лекарственное лечение включает применение препаратов, уменьшающих вязкость крови, повышающих тонус вен и лимфатических сосудов. Рецепт на необходимые лекарства Вы можете получить у своего лечащего врача.
Магнитотерапия оказывает противоотечное, обезболивающее действие, облегчает отток крови и лимфы от руки. Применение этого метода лечения особенно показано при наличии болей в плече.
При тяжелой степени лимфедемы наилучший эффект дает хирургическое лечение (лимфодренирующие операции) с последующим использованием вышеуказанных методов.
Инфекционные осложнения (рожистое воспаление, лимфангит)
Инфекция может развиваться в тканях как отечной, так и внешне здоровой руки с оперированной стороны. Каждое последующие обострение инфекции способствует увеличению отека. Поэтому необходимо хорошо усвоить признаки инфекции и правила поведения при ее развитии.
Основными признаками и симптомами развития рожистого воспаления являются:
- высокая температура тела;
- недомогание, озноб;
- появление сыпи и зуда на коже пораженной конечности;
- изменение цвета кожи руки (покраснение или появление красных пятен);
- увеличение отека;
- появление болей.
Важно знать, что эти симптомы могут наблюдаться как одновременно, так и по отдельности.
При появлении указанных признаков следует временно приостановить любое лечение, связанное с отеком руки, и немедленно обратиться к врачу.
Для лечения инфекции используют антибиотики. При повторных (рецидивирующих) воспалениях два раза в год проводятся профилактические курсы антибактериальной терапии. Лечение и профилактика инфекционных осложнений осуществляется под контролем врача.
Как предупредить развитие лимфедемы
- Ежедневно контролируйте состояние руки. При появлении указанных ранее признаков, характерных для отека или воспаления, немедленно обратитесь к своему врачу.
- Не позволяйте измерять артериальное давление, а также делать инъекции (брать кровь) на руке с оперированной стороны.
- Избегайте поднятия тяжестей (не более 6-7кг), энергичных движений, требующих чрезмерных усилий (толкание, тяга), ношения сумки через плечо на оперированной стороне.
- Обратите особое внимание на гигиену. Тщательно и осторожно промокающими движениями вытирайте кожу руки после принятия душа (ванны). Убедитесь, что в складках и между пальцами не осталось влаги.
- Систематически занимайтесь лечебной физкультурой под контролем врача (даже если подвижность в плечевом суставе полностью восстановилась).
- Не носите плотно прилегающих украшений и одежды на руке, подверженной риску заболевания. Старайтесь, чтобы шерстяные вещи не соприкасались с кожей этой руки.
- Используйте перчатки для защиты руки при стирке, уборке квартиры и других работах, когда имеется вероятность травмы.
- При случайном повреждении кожи обработайте рану спиртом (но не спиртовой настойкой йода!) и заклейте ее бактерицидным пластырем или наложите повязку. Если у Вас ранее были случаи рожистого воспаления, обратитесь к врачу, который назначит курс профилактического антибактериального лечения.
- Если у Вас уже имеется отек конечности, с целью предупреждения его дальнейшего развития в течение всего дня постоянно носите хорошо подобранный компрессионный рукав. Рекомендации по его приобретению и использованию можно получить у своего врача.
- Защищайте руку от прямых солнечных лучей.
- Избегайте курения и употребления алкоголя.
- Поддерживайте свой оптимальный вес путем сбалансированного питания с низким содержанием соли и высоким содержанием клетчатки.
В случае резкого увеличения отека руки и/или возникновения боли следует немедленно обратиться к своему врачу для выяснения их причины и исключения рецидива опухоли.
Помните! Вы сами должны больше заботиться о своем здоровье!