Что такое шунтирование сердца?
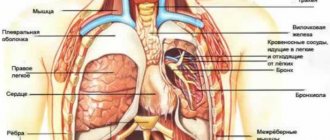
Шунтирование коронарных сосудов сердца – это оперативное вмешательство на открытом сердце, когда для сердечного кровотока формируется обходной путь, минуя пораженные артерии.
Выполняют операцию АКШ с помощью фрагментов других сосудов пациента, которые чаще всего берут с нижних конечностей. Хирургическое вмешательство проводится только в специализированных клиниках высококвалифицированными кардиохирургами, с которым вместе работает трансфузиолог, обеспечивающий искусственное кровообращение. Надо отметить, что принцип этой сложной операции был разработан советским врачом Владимиром Демиховым в шестидесятые годы прошлого столетия.
Аортокоронарное шунтирование
Аортокоронарное шунтирование – операция, проводимая на коронарных артериях сердца, пораженных атеросклерозом, с целью восстановления кровотока через искусственные сосуды мимо суженных участков.
Аортокоронарное шунтирование может применяться как при поражении одной, так и нескольких артерий.
Причины проведения
Аортокоронарное шунтирование сосудов назначается пациентам с ишемией и стенокардией, когда лекарственная терапия не дает результата.
Вмешательство показано в следующих случаях:
- больным с острой ишемией после проведения стентирования и ангиопластики сосудов
- пациентам с ишемическим отеком легких, который нередко развивается на фоне стенокардии у женщин в пожилом возрасте
- при резко положительном стресс-тесте у пациента перед плановой операцией.
Ко второй категории показаний относится необходимость проведения вмешательства у пациентов с сильной стенокардией и рефлекторной ишемией в ситуациях, когда оно позволит улучшить прогноз. Аортокоронарное шунтирование проводится в этом случае при:
- сужении 1/2 и более левой коронарной артерии
- сужении 1/2 и более трех коронарных сосудов
- при поражении 1-2 коронарных сосудов при наличии вероятности ишемии большой части миокарда при отсутствии технической возможности провести ангиопластику.
8
Круглосуточно без выходных
Следующая группа показаний распространяется на случаи, когда для проведения операции требуется дополнительная поддержка сердца.
Проведение вмешательства актуально в следующих случаях:
- перед кардио вмешательством на клапанах сердца
- при вмешательствах, связанных с осложнениями ишемии миокарда, такими как острая митральная недостаточность, аневризма левого желудочка, постинфарктное поражение межжелудочковой перегородки
- при дефектах коронарных сосудов, при которых существует реальный риск внезапного летального исхода.
Аортокоронарное шунтирование в Москве может проводиться в специализированных клиниках, государственных учреждениях здравоохранения, многопрофильных центрах.
Когда нельзя проводить операцию?
Аортокоронарное шунтирование сердца имеет перечень противопоказаний, однако необходимо учитывать, что часть из них может быть устранена.
В число противопоказаний входят:
- множественное поражение коронарных сосудов
- застойная сердечная недостаточность
- наличие рубцов, вследствие которых происходит резкое снижение фракции выброса левого желудочка до 30% и ниже
- рак
- почечная недостаточность
- неспецифические болезни легких в хронической форме.
Пожилой возраст не входит в число противопоказаний, однако в таких случаях тщательно оценивается степень риска.
Диагностика
Подготовительный этап подразумевает проведение диагностических мероприятий, которые проводятся не только амбулаторно, но и в стационаре.
Диагностика включает в себя:
- электрокардиограмму
- ЭхоКГ
- УЗИ внутренних органов и сосудов нижних конечностей
- допплерографию сосудов головного мозга
- ФГДС
- коронарографию
- ОАМ и ОАК.
За 1-1,5 недели до вмешательства больной перестает принимать медикаменты, приводящие к разжижению крови.
В день поступления в больницу пациент не ест, это связано с необходимостью проведения биохимического анализа крови. За сутки до операции проводятся осмотр анестезиологом и консультация по дыхательной гимнастике. В этот же день допускается легкий ужин не позднее 6 часов вечера, после которого разрешается только жидкость. Вечером ставится клизма. Гигиенические процедуры включают в себя принятие душа и сбривание волос в области проведения операции.
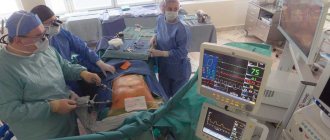
Проведение операции
Есть несколько способов проведения операции.
Первый – классический. В ходе вмешательства хирург делает разрез в средней части грудной клетки. Может быть подключено искусственное кровообращение, либо операция аортокоронарного шунтирования проводится на работающем сердце.
Второй вариант – малоинвазивный.
В качестве шунта могут быть использованы:
- внутренние грудные артерии (наиболее распространенный вариант)
- сосуды нижних конечностей
- лучевые артерии
- в редких случаях – нижняя эпигастральная артерия.
8
Круглосуточно без выходных
Последовательность действия при проведении операции при традиционной методике следующая:
- Пункция и катетеризация сосуда для обеспечения поступления лекарств, подключаются датчики, при помощи которых будет отслеживаться работа сердца, легких, мозга. Ставится катетер в мочевой пузырь.
- Осуществляется общий наркоз и подключение аппарата искусственного дыхания. Возможна дополнительная эпидуральная анестезия.
- После подготовки хирург организует доступ к сердцу, проводится забор материалов для шунта.
- Блокируется кровоток по восходящей части аорты, сердце останавливают и подключают аппарат искусственного кровоснабжения.
- Поврежденный сосуд выделяется и делаются надрезы в области крепления шунта.
- Концы шунта соединяются с участками поврежденного сосуда, после чего зажимы удаляются. Хирург должен убедиться, что кровоток нормализован.
- Осуществляется профилактика воздушной тромбоэмболии.
- Восстанавливается сердечная активность.
- Аппарат искусственного кровообращения отключается.
- После ушивания разреза и дренажа полости перикарда накладывают повязку.
При проведении операции на работающем сердце искусственное кровообращение не подключают. Такой вариант является рекомендованным, так как остановка сердца может привести к развитию дополнительных осложнений.
Продолжительность операции, проводимой этим методом, составляет 4-5 часов. Пациент переводится в реанимацию, где осуществляется мониторинг его состояния.
Малоинвазивная техника
Аортокоронарное шунтирование сосудов сердца при использовании малоинвазивной техники подразумевает проведение действий в следующей последовательности:
- Пункция вены для введения медикаментов и подключаются датчики для отслеживания функций органов.
- В вену вводится наркоз.
- Хирург выполняет разрез длиной в 6-8 см. Доступ организовывается через межреберное пространство. В ходе операции используется торакоскоп – маленькая видеокамера, отправляющая картинку на монитор.
- Одновременно с коррекцией сосудов, осуществляемой хирургом, проводится забор артерий для шунтирования операционной бригадой.
- К поврежденной артерии прикрепляются шунты, проверяется кровоток через них.
- Разрез зашивается, накладывается повязка.
Длительность малоинвазивного вмешательства значительно меньше –около 2 часов.
Малоинвазивное аортокоронарное шунтирование характеризуется рядом плюсов:
- малая травматизация
- малый объем кровопотери
- низкий риск осложнений
- короткая и безболезненная реабилитация
- отсутствие больших шрамов
- скорейшая выписка из стационара.
Стоимость аортокоронарного шунтирования может варьироваться. Цена аортокоронарного шунтирования так же зависит от расходных материалов и методики проведения операции.
Потенциальные риски
Аортокоронарное шунтирование редко приводит к развитию осложнений. Встречаются случаи возникновения воспаления, отечности.
В редких случаях могут проявить себя такие негативные последствия, как:
- кровотечения
- инфекционные поражения
- неполное сращение грудины
- инсульт
- тромбоз
- амнезия
- инфаркт
- почечная недостаточность
- келлоидные рубцы
- боли хронической формы в области проведения операции
- дыхательная недостаточность.
Восстановительный период
Пациент приходит в себя в реанимации, его руки зафиксированы, установлена дыхательная трубка во рту. Об этом врач предупреждает пациента заранее, чтобы он не испугался.
До нормализации дыхательной функции пациент подключен к аппарату ИВЛ. Первые сутки — самые важные. В это время осуществляется непрерывный контроль за состоянием пациента, ежечасно берутся анализы, и проводится аппаратная диагностика. После стабилизации дыхательной функции аппарат вентиляции легких отключается, извлекается дыхательная трубка.
При отсутствии осложнений перевод из реанимации осуществляется уже на вторые сутки.
Реабилитация после аортокоронарного шунтирования в стационаре подразумевает продолжение отслеживания состояния пациента, проведение дыхательной гимнастики. Если состояние пациента в норме, то выписку проводят на 8-10 день после операции. При проведении малоинвазивного вмешательства восстановительный период сокращается, и больной может покинуть стационар через 5-6 дней.
После выписки пациенту следует строго соблюдать рекомендации врача: не поднимать тяжелые предметы, избегать значительных физических нагрузок. В течение 4 недель врачи не советуют садиться за руль. Программа реабилитации занимает около 12 недель, она включает в себя постепенное повышение интенсивности нагрузок, изменение образа жизни, отказ от вредных привычек во избежание развития новых патологий сердечно-сосудистой системы.
Прогноз
Аортокоронарное шунтирование является одним из оптимальных методов коррекции имеющихся патологий коронарных сосудов. Прогнозы при проведении операции индивидуальны. Примерно в 50-70% случаев все нарушения ликвидируются, у 85% прооперированных пациентов не возникает повторного сужения артерий. В среднем, наложенные шунты нормально функционируют около 10 лет.
Не следует откладывать посещение кардиолога. Даже минимальное обследование в поликлинике позволит получить информацию о состоянии сердечной деятельности. Последствия нарушений в работе сердца необратимы, поэтому принимать меры нужно на самой ранней стадии.
8
Круглосуточно без выходных
Разновидности
В зависимости от того, какой именно сосуд используется для обходного пути, шунтирование сердца бывает двух видов:
- аортокоронарное – АКШ;
- маммарокоронарное – МКШ.
АКШ, в свою очередь, делится на:
- аутовенозное, когда используют большую подкожную вену ноги;
- аутоартериальное – при использовании лучевой артерии (если пациент страдает варикозом).
При МКШ используют внутреннюю грудную артерию.
Кроме того, есть деление шунтирования на:
- стандартное – с использованием аппарата искусственного кровоснабжения (сердце остановлено);
- без применения искусственного кровоснабжения сердца (сердце не останавливается), что требует высочайшей квалификации хирурга;
- гибридное, когда сочетают разные виды дополнительных процедур.
Что собой представляет операция по шунтированию сосудов сердца
Коронарное шунтирование – самая распространённая в мире операция на сердце. Применяется при стенокардии, для профилактики и лечения инфаркта миокарда и других вариаций ишемической болезни сердца. Для шунтирования в большинстве случаев используется рассечение грудины, а значит, после такой операции будет даже более длительное восстановление, чем при альтернативной – коронарной ангиопластике.
Первые несколько дней пациент должен находиться на аппарате искусственной вентиляции лёгких. Через 1-2 недели заживают только раны кожного покрова, а грудная клетка восстанавливается спустя полгода, до этого её целостность поддерживают металлические швы и специальный медицинский бандаж, предназначенный для обеспечения необходимого уровня покоя. Во время операции принято работать с искусственным кровообращением, поэтому необходимо присутствие врача-перфузиолога.
Показания к операции
Шунтирование пораженных сосудов сердца проводят при стенозе артерий, вызывающем ишемию. Чаще всего причиной является атеросклероз, когда просвет артерий перекрывается атеросклеротическими бляшками, или тромбоз.
Именно эти патологии – основные показания к оперативному вмешательству. Дополнительное обследование проводят при:
- загрудинных болях с иррадиацией в левую руку, плечо, нижнюю челюсть, шею;
- гипертензии;
- тахикардии; постоянном подташнивании, изжоге.
Противопоказания
Не выполняется операция АКШ в следующих случаях:
- при почечной недостаточности;
- некомпенсированном сахарном диабете;
- хронических неспецифических поражениях легких;
- злокачественных новообразованиях;
- постинсультной гипертензии.
Есть и относительные противопоказания для проведения шунтирования:
- сердечная недостаточность;
- ожирение;
- рубцы на сердце, минимизирующие сердечный выброс крови ниже 30%;
- артериосклероз Менкенберга – поражение всех коронарных артерий;
- пожилой возраст.
ОИМ рассматривается в качестве противопоказания на усмотрение врача.
Результативность АКШ, долгосрочный результат, риски
Результативность аортокоронарного шунтирования зависит от того, насколько коронарные сосуды пациента были поражены патологией на момент принятия решения об операции. Если процент поражения маленький, есть шанс вернуться к полноценной жизни без серьезных ограничений. Объясняется это просто: ишемизированная часть миокарда начинает постоянно получать кровь, насыщенную кислородом. Как следствие, исчезают симптомы, приступы стенокардии сходят на «нет».
В отдаленной перспективе своевременно выполненное АКШ позволяет:
- снизить риск развития инфаркта миокарда;
- восстановить переносимость физических нагрузок, улучшить струдоспособность;
- снизить риск внезапной смерти из-за острой сердечной патологии;
- увеличить продолжительность жизни и улучшить ее качество;
- применять медикаментозную терапию только в качестве профилактических курсов, а не на постоянной основе.
Срок службы шунта, установленного в области коронарных сосудов, составляет около 10 лет. После этого периода чаще всего требуется повторная операция для его замены из-за износа. Чтобы увеличить длительность службы шунта, рекомендуется тщательно соблюдать рекомендации врача в реабилитационный период и в дальнейшей жизни, регулярно проходить обследования.
БЕСПЛАТНО ПОДОБРАТЬ КЛИНИКУ ДЛЯ ПРОВЕДЕНИЯ ОПЕРАЦИИ АКШ
Подготовка к вмешательству
Основа подготовки к операции по АКШ – коронарография, процедура, досконально исследующая рельеф эндотелия коронаров. Для ее проведения и последующего детального обследования пациента госпитализируют в стационар. Для осуществления коронарографии специальные катетеры вводят в левую и правую коронарные артерии, через них – рентгенконтраст. Затем рентгеновские лучи сканируют эндотелий. Процедура позволяет точно установить локализацию и степень сужения сосуда, при этом пациент получает высокую дозу облучения. Кроме того, манипуляцию нельзя выполнить, если есть аллергия на йод (рентгеноконтраст).
Поэтому, кроме коронарографии применяют КТ-коронарографию. Она более точна, дорогостояща, но исключает облучение. Правда, контраст все также необходим, и человек с весом более 120 кг в аппарат не убирается.
Если при обследовании выявлено сужение артерий более чем на 75%, назначается АКШ, чтобы минимизировать риск ОИМ или его рецидив. Кроме коронарографии необходимы: ОАК, ОАМ, общая биохимия, коагулограмма, липидограмма, ЭКГ, ЭхоКГ, УЗИ органов брюшной полости.
Если пациент принимает антикоагулянты, их прием согласовывается с врачом: обычно на две недели делают перерыв перед операцией. Другие группы фармакологических средств тоже требуют согласования с врачом.
За сутки перед аортокоронарным шунтированием пациента осматривает анестезиолог, коррелируя наркоз с ростом, весом, возрастом оперируемого, индивидуальной непереносимостью лекарств. Накануне вмешательства пациенту проводят седацию (прием седативных). Обязательно:
- не есть после 18:00;
- не пить после полуночи;
- назначенные препараты пьют сразу после ужина;
- вечером – душ.
Ход операции
Для проведения шунтирования сердца врачу нужно рассечь грудину, которая потом долго срастается, что обуславливает длительность реабилитационного периода. В зависимости от вида АКШ используют или не используют аппарат искусственного кровообращения. Сердце не останавливают, если не требуется дополнительных манипуляций: удаление аневризмы, замена клапанов. Шунтирование на работающем сердце обладает преимуществами: нет осложнений со стороны иммунной системы, крови; время вмешательства меньше; реабилитация быстрее.
Суть операции – создание обходного пути.
Для этого: хирург открывает доступ к сердцу, берет сосуд для шунта, если сердце останавливается, проводят кардиоплегию и включают аппаратуру искусственного кровотока. Если сердце работает, на область вмешательства накладывают специальные приспособления. Само шунтирование представляет сшивание сосудов: один конец шунта соединяют с аортой, второй – с коронаром, который расположен ниже стеноза. После этого снова запускают сердце, отключают аппаратуру. Грудину крепят металлическими скобами, кожу на груди – обычными швами. Шунтирование длится около четырех часов.
Независимые отзывы пациентов
Вадим, Астрахань:
«После коронарографии со слов врача я понял, что больше месяца не протяну – естественно, когда мне предложили АКШ, я даже не задумывался, делать или не делать. Операцию провели в июле, и если до нее я не мог вообще обходиться без нитроспрея, то после шунтирования еще ни разу не пользовался им. Огромная благодарность коллектива кардиоцентра и моему хирургу!»
Александра, Москва:
«После операции понадобилось некоторое время для восстановления – мгновенно это не происходит. Не могу сказать, что были очень сильные болевые ощущения, но мне прописали много антибиотиков. Поначалу было тяжеловато дышать, особенно по ночам, приходилось спать полусидя. Месяц была слабость, но заставляла себя расхаживаться, потом становилось все лучше и лучше. Самое главное, что стимулировало, что боли за грудиной сразу исчезли».
Екатерина, Екатеринбург:
« В 2008 году АКШ делали бесплатно, так как он был объявлен годом сердца. В октябре моему отцу (ему было тогда 63 года) сделали операцию. Перенес он ее очень хорошо, две недели пролежал в больнице, потом на три недели отправили в санаторий. Запомнилось, что его заставляли мячик надувать, чтобы легкие нормально заработали. До сих пор он чувствует себя хорошо, а по сравнению с тем, что было до операции– отлично».
Игорь, Ярославль:
«Мне сделали АКШ в сентябре 2011 г. Делали на работающем сердце, поставили два шунта– сосуды находились сверху, и сердце не надо было переворачивать. Все прошло нормально, боли в сердце нет, в первое время побаливала грудина. Могу сказать, что уже несколько лет прошло, и я чувствую себя наравне со здоровыми. Правда, пришлось курить бросить».
Шунтирование коронарных сосудов– это операция, которая зачастую жизненно важна для больного, в некоторых случаях только оперативное хирургическое вмешательство может продлить жизнь.
Поэтому, несмотря на то что цена аортокоронарного шунтирования довольно высока, она не может идти ни в какое сравнение с бесценной человеческой жизнью. Сделанная вовремя, операция помогает предотвратить инфаркт и его последствия и вернуться к полноценной жизни. Однако это не значит, что после шунтирования можно снова позволять себе излишества. Наоборот, придется пересмотреть свой образ жизни – соблюдать диету, больше двигаться и навсегда забыть о вредных привычках.
Осложнения
Часто после оперативного вмешательства у пациента возникает чувство боли, жара, дискомфорта за грудиной. Это не повод для паники, нужно сообщить об этом врачу, который назначит купирующие препараты. Самые частые осложнения после шунтирования сосудов сердца: застой в легких, анемия, перикардит и другие воспалительные процессы, флебит близлежащих к шунту вен, иммунные нарушения (при остановке сердца), аритмии.
Для предупреждения застойных явлений в легких рекомендуется до 20 раз/день надувать воздушные шарики. Анемия купируется специальной диетой, при необходимости – гемотрансфузиями. Лечение других осложнений индивидуально для каждого пациента.
Возможные осложнения при АКШ
Осложнения после шунтирования сердца случаются достаточно редко, и обычно они связаны с воспалением или отечностью. Еще реже открывается кровотечение из раны. Воспалительные процессы могут сопровождаться высокой температурой, слабостью, болью в груди, суставах, нарушением ритма сердца. В редких случаях возможны кровотечения и инфекционные осложнения. Воспаления могут быть связаны с проявлением аутоиммунной реакции – иммунная система может так отреагировать на собственные ткани.
Редко встречающиеся осложнения АКШ:
- Несращение (неполное сращение) грудины;
- Инсульт;
- Инфаркт миокарда ;
- Тромбоз;
- Келоидные рубцы;
- Потеря памяти;
- Почечная недостаточность;
- Хронические боли в области, где была проведена операция;
- Постперфузионный синдром.
К счастью, это случается довольно редко, а риск возникновения таких осложнений зависит от состояния больного до операции. Чтобы снизить возможные риски, перед проведением АКШ хирург обязательно оценивает все факторы, которые могут негативно повлиять на ход операции или вызвать осложнения аортокоронарного шунтирования. К факторам риска относятся:
- Курение;
- Гиподинамия;
- Ожирение;
- Почечная недостаточность;
- Высокое давление;
- Повышенный уровень холестерина;
- Сахарный диабет.
Кроме того, если пациент не соблюдает рекомендации лечащего врача или прекращает выполнять в период восстановления прописанные ему медикаментозные мероприятия, рекомендации по питанию, нагрузкам и т.п., возможен рецидив в виде появления новых бляшек и повторная закупорка нового сосуда (рестеноз). Обычно в таких случаях отказывают в проведении еще одной операции, но могут провести стентирование новых сужений.
Внимание!
После операции необходимо соблюдать определенный рацион питания: сократить потребление жиров, соли, сахара. В противном случае есть высокий риск, что заболевание вернется.
Реабилитация
Период восстановления длительный. Две недели после шунтирования нельзя мыться, поскольку раны обширные, есть риск вторичного инфицирования. Ежедневно – перевязки, обработка антисептиками. Полгода нужно будет носить грудной бандаж, чтобы не разошлись швы на грудине.
Средняя реабилитация – около трех месяцев. За этот период нормализуется кровь и кровоток, заживет грудина. Оценочный тест на возможность полноценной жизни – нагрузочный (например, велоэргометрия).
Что лучше: стент или шунт?
Если сравнить две методики коррекции ишемии и гипоксии миокарда через питающие мышцу сосуды, то становятся очевидными достоинства и недостатки стентирования и шунтирования сосудов сердца:
| Оценочный критерий | Стентирование | Шунтирование |
| Объем вмешательства | Минимальный, внутрисосудистый | Технически сложное вмешательство |
| Длительность операции | От часа до трех | От трех до девяти и более |
| Остановка сердца | Не нужна | Более половины операций проходят с остановленным сердцем |
| Разрез | Исключен | Рассекается грудина |
| Обезболивание | Местное, реже – с учетом индивидуального порога болевой чувствительности | Глубокий наркоз |
| Реабилитация | Несколько дней | До полугода |
| Острые случаи | Практикуется купирование ОИМ | Не допускается из-за тяжести вмешательства |
| Капилляры | Возможна коррекция сосудов с диаметром от 3мм | Невозможно корректировать мелкие ветви |
| Реставрация кровотока | На несколько лет | До 10 лет и более |
Риски и осложнения
- послеоперационное кровотечение;
- воспалительный процесс послеоперационной раны;
- дыхательные осложнения;
- нарушения ритма сердца;
- болевые ощущения, связанные с нервными волокнами, спазмом мышц или вывихом реберных хрящей;
- энцефалопатии;
- сердечная слабость, периоперационное повреждение миокарда, инсульт, летальный исход.
Риск операции может рассчитать любой человек, используя международную таблицу подсчета риска кардиохирургических вмешательств EuroSCORE II, что занимает несколько минут.
Рекомендации образа жизни после операции
Коронарное шунтирование – надежный способ профилактики инфаркта, приступов стенокардии, поскольку ликвидирует ишемию на десятилетия. Однако шунт способен сужаться, у каждого пятого пациента это происходит спустя год, а через 10 лет – в 100%. Чтобы минимизировать такую возможность, следует придерживаться семи правил:
- полный отказ от алкоголя и сигарет;
- антиатерогенный профиль питания (ДАШ-диета в том числе);
- движение: ЛФК, прогулки пешком, занятия спортом (плавание);
- минимизация стрессов;
- сбалансированный питьевой рацион (30 мл воды на 1 кг веса);
- восьмичасовой сон;
- ежегодная диспансеризация.
Профилактика и реабилитация после операции на сердце
Оперативное вмешательство не устраняет истинную причину заболевания — атеросклеротические изменения на сосудах, а лишь позволяет ликвидировать последствия. Для профилактики рекомендуется смена рациона питания и образа жизни. Реабилитационный период несколько отличается после шунтирования и после стентирования венечных сосудов.
Аортокоронарное шунтирование, основные рекомендации по профилактике осложнений после оперативного вмешательства и для скорейшего восстановления в послеоперационный период:
- полный отказ от курения и употребления алкогольсодержащей продукции;
- диетическое питание со сниженным содержанием животных жиров;
- поддержание нормальных цифр кровяного давления;
- постепенное наращивание физических нагрузок;
- ношение специального компрессионного трикотажа (колготы, чулки);
- контроль над частотой сердечных сокращений;
- профилактическая лекарственная терапия;
- ежедневные прогулки на свежем воздухе;
- регулярное наблюдение у лечащего врача.
Основные рекомендации, которые необходимо соблюдать сразу после операции АКШ:
- ежедневная ходьба пешком продолжительностью не меньше 20 минут с постепенным увеличением продолжительности до 1 часа;
- уделять время для дыхательной гимнастики, медитаций и полного расслабления тела;
- постепенное избавление от лишнего веса за счёт коррекции питания и умеренных физических нагрузок;
- заменить мясные продукты питания (баранина, свинина, утка) на рыбу;
- полностью исключить субпродукты, сливочное мясо и жаренные блюда;
- уменьшить потребление соли;
- заменить выпечку и сладости на мёд и сухофрукты;
- бороться с лишним весом.
После шунтирования сердца в домашних условиях самостоятельно делать гимнастику, избегая чрезмерных перегрузок и подъёма тяжести. Лёгкие упражнения после АКШ позволяют держать мышечный корсет спины в тонусе.
После стентирования сосудов сердца ограничений чуть меньше, ввиду того, что не производится вскрытие грудной клетки, что позволяет пациентам уже с первых дней постепенно наращивать физическую активность и тренировать сердечную мышцу, не позволяя ей расслабиться и облениться. Шунтирование подразумевает более длительный реабилитационный период.
Стоимость
С 2022 года аортокоронарное шунтирование входит в систему государственных гарантий, то есть проводится по полису ОМС. Условием является первичное направление от участкового врача. Оперативное вмешательство выполняется во всех государственных медицинских организациях соответствующего уровня. При отсутствии возможности осуществить АКШ на региональном уровне, используют направление в федеральные медицинские центры.
Если аортокоронарное шунтирование сердца пациент хочет провести в какой-то определенной частной клинике или за рубежом, компенсация за лечение ему не полагается. Средняя стоимость операции в Москве составляет 120 000 рублей, Санкт-Петербурге – 85 000 рублей, Казани – 32 500 рублей.
Подчеркнем еще раз, что шунтирование проводится на открытом сердце, что требует специального оборудования, высокой квалификации врача и специализированного стационара.