Дилатация левого предсердия — это частный случай кардиомиопатии, представляет собой аномальное расширение одноименной камеры органа при полном или преимущественном отсутствии изменений со стороны мышечного слоя.
Чаще имеет приобретенный характер, обуславливается теми или иными состояниями сердечного, реже эндокринного, неврогенного рода.
Тотальное восстановление невозможно. Лечение имеет целью предотвратить прогрессирование, стабилизировать общее состояние и продлить жизнь.
Механизм развития
Дилатация ЛП — не самостоятельный процесс. Нозологической единицей не считается. Как же формируется подобное состояние?
В норме кардиальные структуры функционируют непрерывно, выполняя роль большого насоса. Выброс крови обеспечивается попеременным синхронным сокращением всех камер сердца.
Жидкая соединительная ткань движется в одном направлении: из верхних в желудочки, обратного тока не наблюдается.
В результате врожденных генетических дефектов, приобретенного склероза активных тканей (замещения пораженных областей рубцами), длительного воспалительного периода и т.д., кровь задерживается в левом предсердии дольше, чем следовало бы. Или же наблюдается регургитация (заброс жидкой соединительной ткани из желудочка обратно).
В перспективе длительного времени возникает растяжение камеры и нарушаются нормальные размеры органа.
Это приводит к снижению выброса в большой круг кровообращения, падает общая и локальная гемодинамика.
Удаленные ткани и системы страдают от дефицита кислорода, питательных веществ. Начинается процесс развития пороков органов и функциональной недостаточности.
Причины, вызывающие дилатацию
Пролапс митрального клапана
Среди причин, которые могут способствовать расширению левого предсердия, выделяют сужение или недостаточность двустворчатого клапана. Например, при пролапсе двустворчатого клапана, происходит возврат крови в предсердие при сокращении левого желудочка через неплотно прикрытое атриовентрикулярное отверстие. Таким образом, кровенаполнение предсердия в фазу его расслабления происходит не только из лёгочных вен, а еще и из левого желудочка.
Камера сердца страдает от избыточного кровенаполнения, вначале, пытаясь справиться с нагрузкой, она утолщается, а когда резервные способности истощаются — расширяется, дилатируется. При стенозе, напротив, кровь не может свободно излиться из предсердия, при его сокращении, в желудочек. Левое предсердие не опустошается полностью, остаётся полунаполненным, а в это время из лёгочных вен поступает новая порция крови — возникает перенаполнение, и как следствие расширение полости.
- Недостаточность аортального клапана: симптомы, диагностика, лечение
Стеноз митрального клапана
Помимо стеноза и недостаточности двустворчатого клапана, увеличение левого предсердия наблюдается при:
- пороках сердца,
- выраженной физической нагрузке,
- осложнениях инфекционных заболеваний (вирусных, бактериальных, грибковых),
- интоксикациях медикаментами или алкоголем, хроническом алкоголизме,
- артериальной гипертензии,
- опухолях и опухолевидных заболеваниях,
- ревматизме,
- разрыве сухожильных хорд,
- нарушениях ритма сердца,
- аутоиммунных заболеваниях,
- некоторых эндокринных нарушениях,
- дилатационной кардиомиопатии.
Формы заболевания
Расширение левого предсердия типизируется по группе оснований. Исходя из происхождения патологического процесса, выделяют:
- Врожденную форму. Удельный вес подобного состояния в общем количестве зафиксированных клинических ситуаций составляет 35-40%, это меньшинство.
Патологические процессы диагностируются уже на развитых стадиях, поскольку маленький пациент не способен сформулировать свои жалобы до момента взросления, а родители трактуют объективные проявления неверно ввиду невнимательности или недостатка опыта. Перспективы лечения в связи с этим несколько хуже.
- Приобретенная форма. Обусловлена течением того или иного заболевания. Внимательный пациент может провести причинно-следственную связь между перенесенным состоянием и развитием симптоматики дилатации, которая достаточно выражена со второй стадии.
Прогноз, возможные осложнения
Расширение левого предсердия приводит к тяжелым последствиям. Со временем такое отклонение может спровоцировать:
- сердечную недостаточность;
- инфекции сердца хронического характера;
- тромбоз, тромбоэмболию;
- мерцательную аритмию;
- стойкое нарушение работы митрального клапана;
- фибрилляцию предсердий, желудочков.
Осложнения способны существенно снизить качество жизни пациента, а иногда привести к внезапному летальному исходу. С умеренным типом заболевания человек может прожить всю жизнь, так и не узнав об этой проблеме. Если вовремя провести лечение, велика вероятность остановки растяжения. Если трансформацию оставить без внимания, появляются сердечная недостаточность, аритмия. Как только возникают такие нарушения, остановить процесс растяжения ЛП невозможно. Общий прогноз неблагоприятный. Только 50% больных с осложнениями проживают больше 5 лет, остальные – меньше 1 года.
Степени дилатации
Другое основание для классификации — степень патологических отклонений. Соответственно говорят о 3 или 4 этапах развития болезни.
Легкая
Формируется как в результате генетического фактора, внутриутробных пороков так и приобретенных состояний.
Характеризуется полным отсутствием клинической картины, что делает диагностику вопросом случая.
Выявить начальную деформацию органического плана возможно с помощью эхокардиографии. Не требуется большой квалификации, чтобы констатировать факт.
Определение первопричины ложится на плечи кардиолога, проводится с помощью группы мероприятий.
Умеренная дилатация
На этом этапе процесс диагностируется намного чаще.
Типична яркая неспецифическая картина: одышка, боли в груди, аритмии. Это общие признаки любого состояния, сопряженного с нарушением функционирования сердца и сосудов.
Тем не менее, шансы ранней диагностики высоки, что является хорошей новостью для больного.
Перспективы полного излечения уже туманны, но при продуманном комплексе терапии разницы пациент не заметит. Можно держать процесс под полным контролем.
Выраженная дилатация левого предсердия
В некоторых национальных классификациях считается крайней степенью.
Определяется яркой клинической картиной с существенным снижением толерантности к физическим нагрузкам, невозможностью адекватно трудиться и выполнять обязанности в быту.
Органические дефекты грубые, наблюдаются не только со стороны сердца, также изменены удаленные системы.
Перспективы излечения минимальны. При этом продолжительность жизни на фоне терапии редко превышает 3-4 года.
Терминальная фаза
Эта стадия наступает при отсутствии лечения достаточно быстро. Примерный срок — 4-8 лет, бывает меньше. Зависит от характера патологического процесса, дающего начало дилатации. Помощь паллиативная, направлена на обеспечение приемлемого, минимально возможного уровня самочувствия.
Указанные классификации играют большую роль в деле разработки тактики диагностики и дальнейшей терапии.
Диагностика сердечной дилатации
- Диагностика любого заболевания начинается с анализа жалоб пациента. Что касается дилатации миокарда, жалобы пациента на слабость, отеки, одышку могут указывать на запущенную форму заболевания, когда развивается сердечная недостаточность. Умеренная дилатация человеком не ощущается.
- Одним из методов диагностики является УЗИ сердца. При этом способе выявляются не только расширенные отделы сердца, но и некоторые причины этих изменений: например, незамеченный пациентом инфаркт. В результате исследования измеряется диаметр ЛЖ, который в норме не должен быть больше 56 мм. Хотя бывают вполне физиологичные отклонения: например, у высокого спортсмена размеры желудочка несколько увеличены, а у маленькой женщины, наоборот, уменьшены. Кстати, для такой женщины диаметр 56 мм может считаться дилатацией. Эхокардиография считается самым информативным методом. Эхопризнаки дилатации позволяют выявить размеры отделов сердца, определить сократимость, клапанную недостаточность, тромбы в камерах сердца, гипокинезию сердечной мышцы даже при незначительной дилатации.
- Некоторые изменения в сердце позволяет определить ЭКГ. Тем не менее, для диагностики дилатации любой сердечной камеры этот метод недостаточно информативен.
- Чтобы дифференцировать дилатационную кардиомиопатию с ИБС, проводят сцинтиграфию.
Чем опасна патология?
Состояние угрожает развитием группы осложнений, среди которых:
- Воспаления миокарда. Формируются как итог застоя крови, нарушения питания мышц.
- Фибрилляция предсердий, а затем и желудочков. Характеризует выраженную аритмию, работа кардиальных структур нарушается. Параллельное течение двух процессов определяет повышенные риски летального исхода.
- Образование тромбов, закупорка крупных сосудов сгустком крови. Типичное последствие дилатации, поскольку застой крови способствует ее сгущению.
- Застойная сердечная недостаточность. По сути это дисфункция мышечного органа разной степени тяжести. Определяется группой видов, различных по клиническим проявлениям и прогнозам, перспективам восстановления.
- Инфаркт. Острое нарушение питания кардиальных структур и, как итог некроза тканей, замещение функционально активных клеток-миоцитов, способных к сокращению и проведению электрического импульса грубыми рубцами. По сути это мертвая ткань. Чем ее больше, тем хуже работает сердце.
- Пароксизмальная аритмия. Обычно по типу тахикардии (ускорения деятельности кардиальных структур).
- Митральная недостаточность. Предполагает возможную регургитацию (обратный ток крови из желудочков в предсердия), нарушение функциональной активности органа и кровяного выброса, падение гемодинамики. Летальный исход вопрос времени.
- Кардиогенный шок. Острое, неотложное состояние. Требует срочной помощи, но шансы на возвращение пациента почти призрачны. Даже если повезет, смерть наступит в перспективе нескольких лет. Исключения можно пересчитать по пальцам за всю солидную практику врачей по планете.
- Остановка сердца. Асистолия.
Предотвращение развития осложнений — одна из задач лечения на любой стадии. Лучше всего она решается на раннем этапе.
Обсуждение
Известно, что дилатация желудочков после перенесенного ИМ более выражена у пациентов с большей площадью поражения миокарда ЛЖ [9]. Поэтому у больных ИБС можно ожидать выявления связи дилатации ПЖ с множественными коронарными стенозами или с бόльшим размером асинергии ЛЖ. ИМ ПЖ чаще развивается в результате поражения проксимального отдела недоминирующей правой КА [10, 11], поэтому дилатация ПЖ у наших пациентов могла быть связана с поражением этой локализации при левом типе коронарного кровообращения. Однако по типу коронарного кровообращения, распространенности или локализации поражений КА и индекса асинергии ЛЖ межгрупповых различий не выявлено. Отрицательная связь правожелудочковой дилатации с ФК стенокардии напряжения обусловливает необходимость дальнейшего изучения.
Увеличение размеров ПЖ у больных ИБС может служить признаком повышенного легочного сосудистого сопротивления и нагрузки на ПЖ, определяющейся состоянием левых отделов сердца [2]. Дисфункция Л.Ж., вызывающая посткапиллярную легочную гипертонию, — наиболее частая причина дилатации ПЖ [8]. В настоящем исследовании систолическая дисфункция ЛЖ наблюдалась у 25% больных с дилатированным ПЖ, и именно она по результатам многофакторного анализа явилась самым сильным предиктором увеличения ПЖ.
Риск дилатации ПЖ увеличивался также при НРПС, значимой митральной регургитации и с увеличением ФК ХСН — так же, как и у пациентов с ИМ [3].
Из факторов, связанных с дилатацией ПЖ и не имеющих отношения к состоянию ЛЖ, оказались мужской пол и увеличение ИМТ (такие же связи выявлены и у больных с ИМ [3]). Дело в том, что у больных с ожирением вследствие гиповентиляции и гиперкапнии часто развивается синдром обструктивного апноэ во сне, сопровождающийся развитием легочной гипертонии и, как следствие, дилатацией ПЖ [12]. Возможно, именно этот фактор объясняет связь дилатации ПЖ и ожирения.
Ограничением данного исследования явилось то, что анализу подвергнут единственный параметр ПЖ — его поперечный размер в парастернальной позиции. Это объясняется тем, что набор данных для Регистра начат в 1998 г., когда не у всех пациентов определяли другие показатели, характеризующие структуру и функцию П.Ж. Смысл нашего исследования состоит в том, чтобы на большом количестве материала изучить общие закономерности течения ИБС, в частности факторы, связанные с дилатацией ПЖ у конкретного контингента. Включение же в анализ только пациентов с полным набором характеристик ПЖ существенно уменьшило бы выборку и не позволило получить наиболее достоверный результат. Таким образом, ограничения исследования обусловлены его ретроспективным характером. Поскольку П.Ж. представляет собой камеру, крайне чувствительную к изменениям посленагрузки, и оценка размеров ПЖ является неотъемлемой частью характеристики его функции [13], считаем возможным судить о состоянии ПЖ посредством оценки одного его линейного размера.
Причины
Факторы всегда патологические. Некоторые из них вызываются к жизни самим пациентом.
Чрезмерные физические нагрузки
Приводят к формированию так называемого сердца спортсмена. Это сочетание дилатации нескольких камер с наращиванием массы мышечным слоем.
Возможны усеченные варианты. Страдают как профессионалы, так и любители активного отдыха. В принципе, это относительно нормальное состояние. Тело приспосабливается к изменениям.
Но чаще происходит грубая асимметрия, поскольку физическая активность, ее режим подбирается неправильно. Неадекватные нагрузки заканчиваются дисфункцией.
Любые патологии митрального клапана
Сопровождаются обратным забросом крови (регургитацией МК). Обычно это врожденные пороки развития анатомической структуры: пролапс, стеноз.
Чуть реже состояния оказывается вторичным, приобретенным в результате течения воспалительных патологий, ревматизма и прочих подобных, сопряженных с грубой деструкцией тканей на протяжении длительного или короткого периода времени (инфаркт).
Отягощенная наследственность
Передается предрасположенность к кардиальным патологиям. Чем больше родственников, страдающих болезнями сердечнососудистой системы присутствует в истории, тем выше вероятность. При этом гарантии патологии не дает никто.
Нарушения перинатального развития, генетические синдромы
Образуются еще в момент закладывания кардиальных структур. Вторые чаще характеризуются генерализованными нарушениями со стороны многих органов и систем.
Восстановление представляет большие трудности, в некоторых случаях оно вовсе невозможно.
Артериальная гипертензия
Провоцирует повышение нагрузки на сердце, сосуды, приводит к снижению эластичности тканей и грубым органическим дефектам.
Классические анатомические изменения со стороны кардиальных структур — гипертрофия левого желудочка (разрастание мышечного слоя без повышения активности), также дилатация соответствующего предсердия.
Гарантия превенции подобного исхода определяется ранним лечением основного заболевания с применением антигипертензивных и протекторов.
Неопластические процессы в кардиальных структурах
Относительно редкое, но возможное явление. Чаще опухоли данной локализации оказываются доброкачественными, но подобная характеристика весьма условна: наблюдается компрессия, снижение интенсивности работы кардиальных структур. Расширение камеры левого предсердия относительно позднее осложнение.
Длительно текущие опасные формы аритмии
От фибрилляции до предсердной экстрасистолии. Развитие патологического процесса связано не с самим нарушением частоты сокращений, а с органическими дефектами тканей.
Сужение аорты
Возможны врожденные формы отклонения или же приобретенный процесс.
Характеризуется недостаточным выбросом крови в главную артерию организма. Отсюда застой в желудочке.
При запущенной стадии процесса жидкой соединительной ткани становится так много, что она давит на клапан предсердия и в итоге затекает обратно в предыдущую камеру, растягивая и увеличивая ее в объеме.
Это цепной процесс, который нужно купировать на ранней стадии.
Воспалительные патологии сердца
Обычно поражают миокард, реже иные структуры. Имеют инфекционное происхождение, чуть в меньшей степени аутоиммунное. Оба варианта опасны, требуют стационарного лечения.
«Бонусом» идут патологические факторы субъективного, контролируемого рода: курение, потребление алкогольных напитков, кофе, чрезмерные стрессы на длительной основе, наркомания, неправильное лечение некоторыми препаратами.
Причины дилатации левого предсердия устраняются превентивными методами: курация основного заболевания или выведение пагубной привычки в приоритете.
Нередко наблюдается парадоксальное явление: патологический процесс стартует по определенной причине и усугубляет сам себя.
Расширение правого предсердия (ПП)
Если человек страдает бронхолегочными заболеваниями, бронхи его могут спазмироваться. Повышается давление в сосудах малого круга кровообращения, и компенсаторно расширяется правое предсердие. Среди иных причин: инфекционные поражения миокарда, легочная гипертензия, нарушения в легочных кровеносных сосудах, патологические изменения сердечной мышцы.
Пороки сердца (врожденные и приобретенные) могут стать причиной повышения количества крови в предсердии и, следовательно, дилатации.
Чтобы избавить больного от патологии, необходимо купировать причины, ее вызвавшие. Борьба с дилатацией сводится к борьбе с основным заболеванием, которое к ней привело. Если болезнь будет прогрессировать, сердечная мышца также пострадает. Разовьется дилатационная гипертрофия, а в итоге – сердечная недостаточность.
Одним из способов коррекции расширенного правого предсердия является оперативное вмешательство. Однако без лечения основного заболевания положительного эффекта от операции ждать не приходится. При тяжелой сердечной недостаточности, сопровождающей дилатацию, рекомендуется операция по трансплантации сердца.
Симптомы
Примерный перечень признаков такой:
- Общая слабость, снижение работоспособности, невозможность адекватно выполнять текущие обязанности по дому и в быту вообще.
- Одышка. Нарушение нормального газообмена. Сначала в состоянии интенсивной или умеренной физической нагрузки, затем в полном покое. Это сказывается на качестве жизни и продуктивности деятельности в разных сферах.
- Отечность нижних конечностей. Как итог нарушения функциональной (фильтрующей) активности почек. Увеличивается объем циркулирующей крови, жидкость плохо эвакуируется из организма. Интенсивность симптома зависит от стадии патологического процесса.
- Аритмии. Субъективно дает знать о себе как ускорение частоты сердечных сокращений, пропускание ударов, трепетание в груди с ощущением, будто кардиальная деятельность сейчас остановится.
- Бледность кожных покровов.
- Цианоз носогубного треугольника. Развивается всегда, не характеризует степень патологической активности.
На первой-второй стадии не наблюдается генерализованных нарушений, потому симптомов нет вообще или же они скудны (умеренная фаза дает шанс распознать состояние).
Пациент становится заложником ситуации. Даже на 2 этапе физическая нагрузка может стать причиной смерти в результате остановки сердца.
Признаки дилатации недостаточно специфичны: характеризуются проявлениями со стороны самого мышечного органа, нервной системы и выделительного тракта.
Как распознать заболевание?
Чтобы определить заболевание, врачу необходимо провести тщательную диагностику области сердечно-сосудистой системы пациента. Только после изучения результатов обследования специалист может огласить окончательный вердикт. Узнав, что такое дилатация предсердий, пациенты интересуются, как диагноз повлияет на дальнейший образ жизни.
Методы диагностики:
- Рентгенография грудной клетки. При изучении снимка врач может увидеть выбухание предсердия слева, его ушка. Кроме того, рисунок артерий будет усилен, а ствол левого бронха сместится немного вверх.
- Электрокардиограмма (ЭКГ). Методика покажет увеличение объема предсердия слева зубцом Р, он выглядит широким и высоким. Есть и другие признаки такого нарушения, которые видно на ленте кардиографа.
- Эхокардиография (ЭхоКГ). Является самым информативным способом диагностирования дилатации, так как с помощью него можно различить клапанный аппарат, его состояние, а также толщину мышечных волокон миокарда и размер сердечных камер. Проведение ЭхоКГ с доплером более точно оценивает такую ситуацию.
После изучения всех данных, полученных в результате обследования, иногда необходимо применить дополнительные мероприятия. Назначаются анализы крови для определения уровня гормонов или показателя сахара в крови. Лечащий врач решает это индивидуально в каждом случае.
Диагностика
Обследование больных проводится под контролем кардиолога, по мере необходимости группы других специалистов.
Примерный перечень мероприятий:
- Устный опрос больного и сбор анамнестических данных. Нужно установить множество факторов, которые играли бы роль.
- Измерение артериального давления (возможно повышение, понижение), частоты сердечных сокращений (типична тахикардия, текущая параллельно с аритмиями разного рода).
- Суточное мониторирование. Регистрация уровня АД на протяжении 24 часов. Используется для ранней диагностики.
- Электрокардиография. Играет ту же роль. Показывает степень отклонений со стороны кардиальных структур.
- Эхокардиография. Основная методика. Дает возможность выявить органические дефекты при первом же взгляде, определить их степень, спрогнозировать осложнения.
- МРТ при наличии подозрений на опухолевый процесс в области сердца.
Нагрузочные тесты не проводятся ввиду вероятной остановки работы мышечного органа и внезапной смерти.
Терапевтические методы
Лечение дилатации необходимо только в тех случаях, когда заболевание дает о себе знать характерными симптомами. Если проявления патологии отсутствуют, а в результате диагностики не выявлено никаких нарушений в области сердечно-сосудистой системы и других участков тела, то достаточно регулярного прохождения обследования и консультаций врача – более таким пациентам ничего не нужно.
Когда расшифровка данных диагностики показала наличие болезней, влияющих на возникновение дилатации, значит, устранять нужно их, только так можно добиться улучшения состояния человека. Иногда расширение предсердий происходит из-за недугов инфекционного характера, приводя к воспалительным процессам в мышечной ткани органа и провоцируя изменение его камер.
В этих ситуациях нужно лечение противоинфекционного типа, а также доктор решает вопрос о целесообразности замены клапана. Когда высокие показатели артериального давления стали виновником развития дилатации, то необходима терапия гипотензивного направления. Эндокринные расстройства требуют назначения препаратов, нормализующих уровень гормонов.
Применяемые медикаменты:
- мочегонные средства;
- бета-адреноблокаторы;
- препараты антиаритмического действия;
- ингибиторы АПФ;
- сердечные гликозиды;
- антиагреганты.
Действия врачей должны быть направлены не только на устранение причин, вызвавших недуг, но и на снижение риска развития осложнений, которых может быть много. Иногда применения лекарств недостаточно, в этой ситуации медики принимают решение об установке кардиостимулятора. С помощью этого прибора удается повысить систолическую функцию отдела желудочков, а также увеличить процессы гемодинамики в органе.
Когда расширение полости предсердия не прекращается, то это приводит к серьезным последствиям, в частности, дилатационной кардиомиопатии, что характеризуется патологическими нарушениями в мышечной ткани миокарда.
Какие осложнения могут быть:
- приступы аритмии, которые возникают резко;
- недостаточность главного органа;
- предсердная фибрилляция;
- инфекционные процессы в волокнах сердечной мышцы;
- в просвете артерий образовываются тромбы, что препятствует кровотоку;
- недостаточность митрального клапана;
- тромбоэмболия (закрытие просвета сосуда оторвавшимся сгустком крови).
Основное количество подобных последствий становится причиной для установки на органе кардиостимулятора. В редких случаях требуется полностью пересадить донорское сердце больному – только таким образом получится спасти ему жизнь.
Лечение
Терапия смешанная. Применяются консервативные методики на ранней стадии, комбинация оперативного воздействия и приема медикаментов на запущенной фазе патологического процесса.
Назначаются такие медикаментозные средства:
- Антиаритмические. Вроде Амиодарона, он наиболее безопасный. Применяются для восстановления адекватной, правильной частоты сердечных сокращений.
- Противогипертензивные, если имеет место повышенное артериальное давление. Подойдет Энап, Дилтиазем, Периндоприл. Сочетания различны.
- Диуретики с целью нормализации эвакуации жидкости из организма.
- Сердечные гликозиды. Стабилизируют сократительную способность миокарда.
- Противотромбические различного характера.
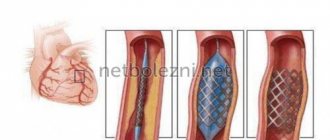
Оперативное вмешательство направлено на купирование первопричины или установку кардиостимулятора при выраженной аритмии.
Возможно иссечение патологически измененных тканей на фоне опухолевого поражения. Конкретные методики определяются специалистом, исходя из основного заболевания.
Крайнее средство борьбы, если сердце изменено существенно — трансплантация. Однако это непростое мероприятие.
Кроме того, что найти орган почти невероятно в условиях российской действительности, операция требует высочайшей квалификации, которой обладают единицы.
В процессе лечения, также по ходу восстановительного периода, который длится всю жизнь, нужно минимизировать количество соли в рационе (6-7 граммов), отказаться от курения, спиртного, нормализовать физическую активность (максимум — прогулки в хорошую погоду).
Прогноз
На раннем этапе, также и при умеренной степени дилатации левого предсердия, исход максимально благоприятен. При этом пациент может существовать и на протяжении десятилетий не подозревать о проблеме.
Выживаемость в перспективе 10 лет составляет не более 25%, в крайних случаях чуть выше, но это скорее погрешность. Без лечения и того меньше.
Общий прогноз неблагоприятен. Как только появились симптомы сердечной недостаточности, рассчитывать на восстановление уже не приходится.
Почему возникает и как лечится дилатация сердца
Расширение полостей различных органов в теле человека называют термином дилатация. Это расширение может быть как физиологическим, так и патологическим. Четырехкамерное сердце человека, состоящее из 2 предсердий и 2 желудочков, также является полостным органом.
В результате последовательного сокращения миокарда кровь продвигается по малому и большому кругам кровообращения. Из-за самых различных патологических процессов может расширяться одна из камер сердца.
Однако при некоторых заболеваниях происходит дилатация обоих предсердий и обоих желудочков.
Виды патологии
- Тоногенная дилатация. Эта разновидность расширения развивается вследствие повышенного давления в камерах сердца в результате избыточного кровенаполнения. Мышечная стенка остается некоторое время в норме.
- Миогенная дилатация появляется при различных изменениях сердечной мышцы. При этом снижается сократительная способность миокарда.
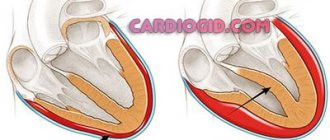
Особенность работы левого предсердия состоит в перекачке насыщенной кислородом крови в левый желудочек. Далее кровь направляется в аорту и разносится по всему телу. Между предсердием и желудочком имеется своеобразная створка – клапан.
Дилатация левого предсердия может быть следствием патологического изменения (сужения) клапана. Кровь с трудом проталкивается через узкое отверстие. При этом кроме легочной крови, в левое предсердие поступает обратным ходом кровь из левого желудочка.
Из-за перегрузки стенки его растягиваются.
снимок: расширение левого предсердия при недостаточности митрального клапана
Другой причиной дилатации предсердия может быть мерцательная аритмия (фибрилляция или трепетание предсердий).
Своей собственной симптоматики у дилатации левого предсердия нет, поскольку это состояние не является самостоятельным заболеванием. Больной может ощущать признаки аритмии, стеноза клапана или его недостаточности. Среди таких симптомов: одышка, сильная бледность кожи, цианоз.
Бывает, что человек никогда не имел проблем с сердцем или легкими, не испытывал недомоганий по этому поводу, а диагноз узнавал только после УЗИ-исследования.
Подобные случаи требую дополнительного обследования пациента с целью поиска причины (алкоголизм, заболевания щитовидной железы, сахарный диабет).
Больной находится на учете у кардиолога, который ведет наблюдение за изменением размеров полости сердца.
Мерцательная аритмия может быть как причиной дилатации левого предсердия, так и следствием. Наличие у пациента обоих диагнозов определяет тактику врачебного вмешательства: нет смысла проводить коррекцию сердечного ритма, если камера сердца расширена.
Одна из причин дилатации ЛП – кардиомиопатия. Это болезнь проявляется дистрофией мышечной стенки и ее растяжением.
Не всегда удается найти причины, однако даже незначительная дилатация может привести к неблагоприятным последствиям: тромбоэмболии, сердечной недостаточности, острому нарушению ритма.
Важно! Независимо от причин расширения левого предсердия, необходимо пройти полное диагностическое обследование у кардиолога и начать назначенное лечение.
К основным причинам развития дилатации левого желудочка относятся:
- Перегрузка желудочка избытком крови. Из левого предсердия кровь выталкивается в левый желудочек и далее в аорту – самый крупный артериальный сосуд организма. Таким образом, эта камера является своеобразным насосом, перекачивающим кровь по большому кругу кровообращения. При стенозе аорты или сужении аортального клапана желудочек с трудом проталкивает кровь и расширяется от перегрузки.
- Патология мышечной стенки самого желудочка, в результате чего она истончается и растягивается.
- Миокардит (воспалительное заболевание сердечной мышцы), артериальная гипертензия, ИБС (ишемическая болезнь сердца). Все эти напасти истончают мышечную стенку левого желудочка, делают ее дряблой и приводят к растяжению.
Однако иногда заболевание начинается без всякой причины. При таком развитии его называют дилатационной кардиомиопатией. Этот диагноз ставится после исключения всех возможных причин дилатации.