Согласно статистике предоставленной педиатрами ВОЗ, значительно вырос коэффициент сердечно-сосудистых заболеваний среди пациентов детского возраста. Аритмия у детей регистрируется среди всех возрастов, как у новорожденных, так и у подростков, на фоне гормонального дисбаланса. Аритмия в детском возрасте проявляется нарушениями в сердечной деятельности, которая заключается в изменении нормального ритма, увеличении частоты и силы сократительной активности миокарда. Патология может носить врожденный и приобретенный характер, в зависимости от чего в клинической картине присутствуют симптомы расстройства кровообращения или заболевание протекает бессимптомно. Очень часто наблюдаются физиологические нарушение ритма, когда возникшие изменения временны. Какие же причины способствуют формированию аритмии и как распознать симптомы истиной патологии?
Характеристика патологии
Аритмия у детей – это изменение сердечного ритма, возникающие в результате расстройства сердечных функций: автоматизма, возбудимости и проводимости. В большинстве случаев детские кардиологи диагностируют расстройство сердечного ритма, аналогичные взрослым. Патология может развиться в любом возрасте, однако ей наиболее подвержены новорожденные, дети от 4 до 5 лет, 7-8 лет, а также пубертатный возраст. В связи с возрастными особенностями в период осмотров рекомендуется обязательная консультация у кардиолога с предварительной электрокардиографией.
У новорожденных патология диагностируется в первые дни жизни
В некоторых случаях даже у здоровых детей встречаются периоды изменения нормального сердечного ритма, проявляющиеся следующими нарушениями:
- Расстройство автоматизма (относят синусовые аритмии, тахикардию, брадикардию).
- Нарушение возбудимости (патологические изменения в предсердии и желудочке, проявляются трепетанием).
- Изменение проводимости (относят блокады всех типов).
- Комбинация функциональных нарушений (Одновременно может наблюдаться тахикардия, брадикардия, удлинение интервала QT).
У ребенка патология может быть двух типов. Патологическая, которая возникает вследствие перебоев в сердечной деятельности, сопровождаясь нарушением общего состояния ребенка. Физиологическая проявляется незначительной симптоматикой, которая не оказывает негативного влияния на организм малыша.
Причины возникновения аритмии в детском возрасте
Аритмия у детей причины своего появления может иметь разные, однако для точности и удобства диагностики все они поделены на три главные группы.
- Сердечная. К ней относятся любые пороки, обнаруженные при формировании или развитии сердца, например, неполадки с межпредсердечной перегородкой, аномалия Эбштейна. Помимо этого, сюда включены последствия перенесенных тяжелых инфекций, серьезных вирусов, аутоиммунных сбоев, различных воспалений, оказавших негативное влияние на функционирование сердечного органа. Это могут быть ревматизм, миокардит, васкулит, гипертрофическая кардиомиопатия, тяжело переносимая ангина, сепсис, бронхит и т.д.
- Внесердечная. Сюда следует причислить гипоксию, недоношенность плода, нехватку его питания в утробе матери, что помешало гармоничному развитию сердца. Также это может быть сбой сердечного ритма из-за гормональных сбоев, например, гипотиреоза, болезней крови (в частности, железодефицитной анемии), мощного стресса, длительного эмоционального напряжения, вегето-сосудистой дистонии и иных причин.
- Совмещенная. Данная группа включает в себя причины сразу из обеих предыдущих категорий и требует особенно тщательной диагностики кардиологами и иными узкими специалистами.
Причины формирования
Причинами нарушения ритма могут выступать различные этиологические факторы, которые специалисты выделили в три основные группы:
- Кардиальные (первичное поражение сердечной мышцы, что приводит к функциональным расстройствам в работе органа).
- Экстракардиальные (развивается на фоне состояний, которые сопровождаются недостаточным поступлением кислорода в клетки миокарда).
- Комбинированные (сочетают в себе этиологические факторы первой и второй группы).
Как правило, в детском возрасте в развитии аритмий кардиальные причины не являются первостепенными, однако при выявлении патологии их необходимо исключить в первую очередь.
Причины патологии кардиального происхождения заключаются во врожденных и приобретенных пороках анатомических структур сердца
Различают следующие причины нарушения ритма кардиального характера:
- Врожденные сердечные аномалии (тетрада Фалло, антриовентрикулярная коммуникация).
- Пороки сердца приобретенного типа.
- Врожденный и приобретенный миокардит, перикардит вследствие воздействия инфекционных агентов.
- Гипертрофическая кардиомиопатия.
- Новообразования в структурных элементах сердца.
- Аномалии, при которых формируются дополнительные анатомические структуры.
- Механическое повреждение во время проведения инвазивных процедур в области сердца.
- Травмы органа, сопровождающиеся кровоизлиянием.
- Токсическое действие лекарственных средств.
В большинстве случаев расстройству ритма предшествуют повреждения нервной и вегетативной системы в результате патологических процессов в период беременности и родов, что приводит к нарушению координированной деятельности миокарда.
К экстракардиальным этиологическим факторам относятся:
- внутриутробная гипотрофия;
- недоношенность;
- патологии ЦНС и ВСД;
- эндокринные заболевания.
В пубертатном периоде аритмия развивается в результате психических нагрузок, когда нервная система испытывает стресс. Расстройствам ритма также подвержены подростки, которые интенсивно занимаются спортом в период интенсивного роста сердечной мышцы.
ФАРМАКОТЕРАПИЯ нарушений ритма сердца у детей
Лечение нарушений ритма сердца (НРС) у детей является одной из серьезнейших проблем в практике и педиатра, и «взрослого» кардиолога. Несмотря на общность многих терапевтических подходов, особенности физиологического развития ребенка, отсутствие у детей типичных для взрослых причин развития аритмий часто определяют несколько другие патогенетические механизмы развития НРС и подходы к лечению.
В лечении НРС выделяют медикаментозные и немедикаментозные методы. К немедикаментозным относятся хирургические, мини-инвазивные методы электротерапии (радиочастотная катетерная аблация) и использование имплантируемых антиаритмических устройств. Медикаментозные методы можно условно разделить на экстренное купирование наиболее опасных форм НРС и хроническую фармакотерапию.
В экстренном купировании нуждаются НРС с высоким риском развития сердечной недостаточности, остановки кровообращения и внезапной смерти — прежде всего это желудочковая тахикардия (ЖТ), переходящая в фибрилляцию, и брадиаритмии. В значительно меньшей степени непосредственной причиной остановки кровообращения у детей старше года может стать суправентрикулярная пароксизмальная тахикардия (СПТ). Однако у детей грудного возраста СПТ представляет значительно большую угрозу как возможная причина внезапной смерти.
При развитии СПТ лечение начинают с вагусных проб. Их эффективность у детей максимальна в первые 20-30 мин после начала приступа. Если приступ не удалось прервать за это время, переходят к введению антиаритмических препаратов — ААП. Препаратом выбора в данном случае является аденозин (АТФ). Клиническая эффективность АТФ обусловлена быстрым началом действия (до 10 с), минимальными возможными побочными эффектами (кашель, чувство жара, гиперемия, брадикардия), которые быстро проходят. Начальную дозу вводят в виде 1%-ного раствора внутривенно, быстро (3-4 с), без разведения, в дозе 0,1 мг/кг. При экстренном купировании приступа можно ориентироваться и на возрастные дозировки препарата: до 6 мес. — 0,5 мл; 6 мес. — 1 год до 0,7 мл; 1-3 года — 0,8 мл; 4-7 лет — 1,0 мл; 8-10 лет — 1,5 мл; 11-14 лет — 2,0 мл. Если ритм не восстановился в течение 1-2 мин, вводят повторно удвоенную дозу и при необходимости повторяют еще раз. При развитии СПТ у больных с синдромом Вольфа—Паркинсона—Уайта (WPW) эффективно введение гилуритмала (аймалина) в дозе 1 мг/кг, в/в, но не более 50 мг. Сохраняет свою актуальность и купирование СПТ изоптином. Хотя препарат может вызывать брадикардию и артериальную гипотонию, он эффективен в лечении детей с политопной предсердной тахикардией. Используются следующие дозы изоптина: до 1 мес. — 0,2-0,3 мл; до 1 года 0,3-0,4 мл; 1-5 лет — 0,4-0,5 мл; 5-10 лет — 1,0-1,5 мл, больше 10 лет — 1,5-2,0 мл. Изоптин абсолютно противопоказан при тахикардии неясной этиологии с широким QRS-комплексом и синдроме WPW, так как возможна трансформация СПТ в фибрилляцию желудочков вследствие ускорения антероградного проведения по дополнительным проводящим путям. Препаратами выбора для купирования СПТ у детей являются также кордарон (в/в с 5%-ном раствором глюкозы в дозе 5 мг/кг), дигоксин (в/в, медленно, на физрастворе, в дозе 0,1-0,3 мл), новокаинамид (в/в, медленно, на физрастворе, в дозе 0,15-0,2 мл/кг, максимально до 17 мг/кг). Возможная артериальная гипотензия предупреждается введением 1%-ного раствора мезатона в дозе 0,1 мл на год жизни, но не более 1,0 мл. Действие ААП при СПТ усиливается при совместном использовании транквилизаторов с симпатолитическим эффектом (реланиум, тазепам, радедорм).
Выявленная на ЭКГ во время приступа тахикардия с широким QRS-комплексом не всегда позволяет определить, что это — ЖТ или СПТ с абберацией проведения или блокадой ножек пучка Гиса. Если форма аритмии точно не установлена, лечение проводят как при ЖТ. Во всех случаях противопоказаны антагонисты кальция. Препаратом первого ряда при купировании ЖТ является лидокаин, который вводится в/в, медленно, на 5%-ном растворе глюкозы, в начальной дозе 1,0 мг/кг в виде 1-2%-ного раствора. Если ритм не восстанавливается, можно через каждые 5-10 мин дополнительно вводить препарат в половинной дозировке (до общей дозы не более 3 мг/кг). В качестве препаратов второго ряда при ЖТ можно использовать новокаинамид, гилуритмал, кордарон или β-блокаторы (дозировки указаны выше). Средством выбора при купировании приступа тахикардии «пируэт», характерной для больных с удлинением интервала QT, является сульфат магния (введение 10%-ного раствора 25-50 мг/кг, максимум 2 г в течение 1-2 мин, при неэффективности — повторно через 5-10 мин).
Из брадиаритмий в экстренном лечении нуждаются симптомные брадикардии, асистолия или электромеханическая диссоциация (наличие на ЭКГ синусовой брадикардии при отсутствии пульсовой волны). Основные мероприятия при развитии асистолии у детей — введение адреналина и атропина. При неэффективности небольших доз адреналина (0,01 мг/кг/ в/в) и развитии остановки сердца вводят более высокие дозы (0,1-0,2 мг/кг в/в), которые можно повторять каждые 3-5 мин, пока есть угроза рецидива аритмии. Как правило, атропин используется в лечении брадиаритмий после адреналина. Доза для введения в/в — 0,02 мг/кг (максимальная разовая 0,5 мг у детей младшего возраста и 1,0 мг у подростков), которую можно повторять каждые 5 мин (до общей дозы 1,0 мг у детей младшего возраста и 2,0 мг у подростков).
Длительная фармакотерапия НРС у детей основана на коррекции интра- и экстракардиальных механизмов их развития. В первом случае речь идет об использовании традиционных для кардиологии ААП, непосредственно влияющих на электрофизиологический механизм запуска и поддержания аритмии (так называемая симптоматическая терапия). Их применение достаточно эффективно, однако при длительном лечении практически все они дают побочные эффекты и обладают проаритмогенным действием. С учетом доказанного значения вегетативной и центральной нервной системы в патогенезе развития НРС у детей — в схеме лечения идиопатических аритмий в педиатрии значительная роль принадлежит препаратам, нормализующим уровень кардиоцеребральных взаимодействий, что составляет основу так называемой базисной антиаритмической терапии. В нее входят ноотропные, мембраностабилизирующие и метаболические препараты. Ноотропы (пирацетам в дозе 0,2 мл три раза в день; пиридитол 0,05-0,1 мл три раза в день; аминалон 0,5-1,0 мл три раза в день; глютаминовая кислота от 0,1 до 1,0 мл три раза в день; фенибут 0,05 — 0,3 3 раза в день) стимулируют синтез АТФ, обладают ваголитическим эффектом. Рекомендуемый курс лечения — 4-6 недель приема каждого препарата, при этом назначается одновременно не более двух препаратов. Среди других лекарственных средств следует отметить карнитин хлорид, коэнзим Q, милдронат. Как антиоксидантный препарат в лечении детей активно используется ксидифон. В последние годы в комплексной терапии НРС нашли широкое применение препараты магния, в частности магнерот. Соединение магния с оротовой кислотой суммирует их положительные метаболические и антиаритмические эффекты. Рекомендуемые дозировки: Дети до 6 мес 40 мг в сутки, 6 мес-1 год — 60-75 мг в сутки, 1-3 года-80 мг в сутки, 4-6 лет — 120 мг в сутки, 7-10 лет — 170 мг в сутки, 11-14 лет 270 мг в сутки, старше 15 лет 280-400 мг в сутки.
Назначается не более трех представителей разных групп одновременно.
При наличии органического поражения миокарда (кардиомиопатии, пороки сердца, кардиты и т. д.), сохраняющейся более 6 мес. идиопатической аритмии на фоне базисной терапии, развитии гемодинамических нарушений или аритмогенной симптоматики к лечению подключаются классические ААП I-IV класса. К первому классу относятся ААП-блокирующие быстрые каналы кардиомиоцита (калиевые — класс IA и натриевые IB и IC), ко второму — β-блокаторы, к третьему — средства, увеличивающие продолжительность действия, и к четвертому — антагонисты ионов кальция. Это деление достаточно условно, так как не учитывает многих электрофизиологических свойств ААП и в него не вписывается ряд эффективных ААП, выделяемых дополнительно. Ниже мы остановимся на основных ААП, используемых у детей.
Хинидин — наиболее давно используемый из ААП класса IA. Per os применяется в виде сульфата или глюконата. При приеме глюконата пик концентрации наступает через 3-4 ч (прием три раза в день), сульфата — через 1-2 ч. (прием четыре раза в день в дозе 30-60 мг/кг). Из побочных кардиальных эффектов наиболее значимым является возможность развития брадиаритмий и удлинения интервала QT. Возможны гастроэнтерологические или неврологические расстройства. Практическое использование хинидина в педиатрии в настоящее время невелико, хотя он может являться препаратом выбора при лечении мерцательной аритмии. Новокаинамид используется преимущественно при экстренном купировании тахиаритмий (см. выше). Прием per os в дозе 40-100 мг/кг/день. Суточная доза разбивается на шесть приемов у грудных детей, четыре — у детей 1-2-го года жизни и три приема в более старшем возрасте. Из побочных эффектов кроме брадикардии и гипотонии может отмечаться удлинение интервала QT, люпус-синдром, артралгия, сыпь.
Неогилуритмал в отличие от хинидина и новокаинамида не обладает выраженным гипотензивным действием. Он оказывает отрицательное инотропное и умеренное адренолитическое действие. Препарат является высокоэффективным при синдроме WPW. Доза насыщения 20 мг каждые 6-8 ч (3 дня), затем 20-40 мг в сутки. Для профилактики приступов возможен однократный прием 10-20 мг утром. Осложнения — АВ-блокады, брадиаритмии, удлинение интервала QT.
Из препаратов класса IB (местные анестетики) при приеме per os перспективен мексилетин (мекситил). Есть данные об эффективности его применения у больных с синдромом удлиненного интервала QT с дефектом натриевых каналов. Стартовая доза препарата 2 мг/кг, разбитая на 4 приема в сутки. Разовая доза может быть увеличена до 5 мг/кг у старших детей и до 7-8 мг/кг у грудных детей.
Препарат класса IС флекаинид достигает максимума концентрации через 1-2 ч. Расчет дозы на поверхность тела у детей более тесно коррелирует с уровнем препарата в плазме, чем при расчете на вес. Стартовая доза у грудных детей составляет 80-90 мг/м2 в сутки, разделенная на два приема. В более старшем возрасте доза увеличивается до 100-110 мг/м2 в сутки (максимально до 200). Есть данные об эффективном использовании препарата в педиатрии в комбинации с кордароном и мексилетином в лечении устойчивых форм ЖТ. Ритмонорм (пропафенон) в последние годы широко используется в педиатрии. Препарат достигает пика концентрации при приеме per os через 2-3 ч. Дозы препарата 10-20 мг/кг в четыре приема или при расчете на поверхность тела 150-200 мг/м2 в сутки в максимальной дозе до 600 мг/м2 в сутки. Побочные эффекты флекаинида и ритмонорма общие (удлинение интервала QT, блокады АВ, внутрижелудочковые блокады, парастезии и транзиторные нарушения зрения) и чаще проявляются у детей с органическим поражением миокарда.
II класс ААП составляют блокаторы β-адренергических рецепторов. В педиатрии они являются препаратами первого ряда при лечении ЖТ, но используются и в лечении предсердных НРС. Наиболее распространен в педиатрии обзидан (пропранолол). Стартовая доза составляет 1-2 мг/кг/сутки. У детей от 0 до 8 мес. суточная доза делится на четыре приема, в дальнейшем уменьшается до двух-трех приемов в день. Используется также атенолол, блокирующий преимущественно β1-рецепторы и являющийся конкурентным антагонистом эндогенных катехоламинов (прием 1-2 мг/кг, максимум до 3 мг/кг в один-два приема в сутки). В последние годы в лечении ЖТ активно используется надолол (коргард). Продолжительный период элиминации (20-24 ч) делает возможным его применение (доза 1-3 мг/кг) один раз в сутки. Основные побочные эффекты у всех β-блокаторов общие — брадикардия, артериальная гипотензия, развитие АВ-блокад. Из экстракардиальных эффектов отмечаются головокружения, депрессии, ночные кошмары. Одним из наиболее активно используемых в педиатрии является ААП класса III кордарон (амиодарон). Он блокирует медленные натриевые каналы и оказывает неконкурентное антиадренергическое действие на α- и β-рецепторы. Особенностью кордарона является длительность достижения терапевтического эффекта. При приеме per os доза насыщения составляет 10-15 мг/кг в день, распределенная на два приема в день в течение 5-10 дней. Затем дозу снижают до 2-5 мг/кг в один или два приема в сутки. Несмотря на высокую эффективность при большинстве НРС, кордарон имеет очень серьезный список возможных побочных эффектов. Наиболее частыми экстракардиальными эффектами являются: гипо- и гипертиреоидизм, светобоязнь, корнеальные микроотложения липофусцина, фиброз легочной ткани, парастезии, сыпь. Из кардиальных осложнений наиболее значимы брадикардия, АВ-блокады, удлинение интервала QT, гипотензия. При сочетанном использовании с другими ААП кордарон увеличивает концентрацию дигоксина в плазме на 50-100% и на 30-50% таких ААП, как хинидин, новокаинамид, флекаинид. Антагонисты кальция (IV класс ААП) не нашли широкого применения в хронической терапии НРС у детей и более актуальны при экстренном купировании СПТ (см. выше). Кроме того, при терапии НРС используют и ряд ААП, не вошедших в классическую классификацию. Так, финлепсин (карбамазепин) первоначально применялся как антиконвульсант, однако многочисленные исследования показали его высокую антиаритмическую активность. Финлепсин применяют в дозе 10-15 мг/кг, длительность первого курса 6 мес. По-прежнему для лечения суправентрикулярных аритмий активно назначаются сердечные гликозиды. Наиболее часто у детей используется дигоксин. Взаимодействие дигоксина с другими ААП (хинидин, кордарон, изоптин) способно увеличивать его концентрацию на 50-100%. К побочным эффектам относятся брадиаритмии, АВ-блокады, удлинение интервала QT.
Эффективность и безопасность терапии НРС значительно повышается при использовании хронотерапевтических схем, основанных на определении суточного типа НРС по данным холтеровского мониторирования и приеме 2/3 суточной дозы ААП с расчетом максимума его эффекта перед ожидаемым временем усиления или возникновения аритмии.
Литература
1. Белоконь Н. А., Кубергер М. Б. Болезни сердца и сосудов у детей. М.: Медицина, 1987, с. 448. 2. Школьникова М. А. Жизнеугрожающие аритмии у детей. М., 1999, с. 230. 3. Макаров Л. М. Холтеровское мониторирование. М.: Медпрактика, 2000. 216 с. 4. Гроер К., Кавалларо Д. Сердечно-легочная реанимация. Пер. с англ. М.: Практика, 1996, с. 128. 5. Luedtke S. A., Kuhn R. J., McCaffrey F. M. Pharmacologic management of supraventricular tachycardia in children // ANN Pharmacother 1997; 31: 1227-1359. 6. Kugler J. D., Danford D. A. Management of infants, children and adolescents with paroxysmal supraventricular tachycardia // J. Pediatr. 1996; 129: 324-338.
Обратите внимание!
- При формировании схемы терапии важно определить оптимальную последовательность назначения ААП. У детей с суправентрикулярными тахиаритмиями при неэффективности базисной терапии средствами первого ряда являются кордарон, неогилуритмал, ритмонорм, дигоксин, обзидан
- При синдроме WPW предпочтительна первичная терапия неогилуритмалом
- Для предотвращения или лечения ЖТ оптимальной начальной последовательностью ААП можно считать кордарон, обзидан (или надолол), ритмонорм, гилуритмал, мексилетин
- У детей с синдромом удлиненного интервала QT начинают терапию с β-блокаторов. Во всех случаях лечения ЖТ эффективно сочетание ААП I-III класса с финлепсином и метаболической терапией
Механизм развития
Развитию патологии в детском возрасте способствуют особенности строения и функционирования сердечной мышцы. Так, развитие нарушений ритма обусловлено патологическими изменениями в формировании импульсов, проведении возбуждения, а также при их сочетании.
Немаловажную роль в формировании дизритмии занимает дисбаланс в соотношении количества ионов калия, магния и натрия внутри миокарда
Существует несколько механизмов развития патологии:
- Вследствие угнетения деятельности синусового узла происходит миграция водителя ритма.
- Нарушения в распространении возбуждения в результате сформировавшегося блока.
- Расстройство проводимости импульса, связанное с его движением по кругу.
Классификация типов патологии
Педиатры используют классификацию нарушений ритма, которая подразумевает разделение по основным функциональным нарушениям сердечной мышцы. Согласно данному положению, различают следующие виды аритмий:
- нарушение формирования импульсов;
- нарушение проводной системы;
- комбинированный тип.
При нарушении функции автоматизма развиваются синусовая аритмия, брадикардия и тахикардия. К данному перечню также относят замирающие ритмы и миграцию водителя ритма.
Синусовая брадикардия и тахикардия
Для синусовой брадикардии характерно снижение частоты сократимости миокарда с расстройством проведения импульсов. При тахикардии происходит учащение пульса со снижением коэффициента эффективности в работе сердца, поскольку желудочки получают недостаточное количество крови. Тахикардия приводит к нарушению кровообращения миокарда, так как орган страдает от гипоксии. При данных состояниях отклонения в изменении ритма не превышают 30 уд/мин с учетом возрастной принадлежности ребенка.
Нормы пульса у детей в зависимости от возраста
Синусовая аритмия
Как правило, состояние возникает в подростковом периоде на фоне гормональной перестройки организма. У детей отмечается сохранение нормального количества сокращений миокарда, однако при этом увеличиваются интервалы между ударными волнами, то есть нарушается ритм.
Миграция источника ритма
Смещение водителя ритма приводит к изменению частоты и последовательности сокращений миокарда. При этом источник, вырабатывающий импульсы, может мигрировать по предсердиям. У детей формирование патологии происходит в результате аномального развития и гипоксии.
Нарушение ритма приводит к неврологическим и вегетативным расстройствам, что проявляется в задержке физического развития. Возникновение данной аритмии в пубертатном периоде способствует избыточной возбудимости нервной системы, когда нарушается концентрация внимания и процессы сна. Расстройство возбудимости сердечной мышцы включает следующие типы аритмии: экстрасистолия, непароксизмальная и пароксизмальная тахикардия.
Экстрасистолия
Состояние характеризуется несвоевременным сокращением миокарда (экстрасистола), которое может возникать в желудочках и предсердиях. Патология протекает без ярко выраженных проявлений, свидетельствующих о ее наличии. Экстрасистолию диагностируют у ребенка во время планового обследования, когда кардиолог назначает прохождение экг.
Пароксизмальная тахикардия
Расстройство сердечного ритма характеризуется внезапными приступами тахикардии. Учащенное сердцебиение сопровождается специфическими проявлениями на электрокардиограмме. Чаще всего состояние возникает вследствие панических приступов как у младенцев, так и у детей старшего возраста.
В период приступа происходят изменения гемодинамики, увеличивается сопротивление в периферических сосудах, снижается кровоснабжения головного мозга, что выявляется в ухудшении общего состояния ребенка.
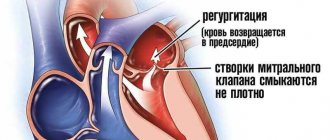
Мерцательная аритмия
Фибрилляция предсердий является достаточно редкой патологией в детском возрасте. Патология может развиваться на фоне грозных аномалий сердца. Выраженность проявлений зависит от возраста ребенка и состояния проводящей системы.
Виды и причины аритмий
Нормальный сердечный ритм называется синусовым. Он определяется автономной проводящей системой сердца. Существуют несколько центров, инициирующих импульсы электрической активности: в норме основное значение имеет синусовый узел (главный водитель ритма), меньшей активностью обладает атриовентрикулярное соединение (второй водитель ритма), наиболее слабые и разрозненные импульсы формируются в пучках Гиса и волокнах Пуркинье.
Аритмии бывают номотропными и гетеротропными, периодическими или постоянными, связанными с патологическим возбуждением клеток миокарда. Номотропными называются нарушения функции синусового узла, который, однако, остается главным водителем ритма (синусовая аритмия). Синусовые брадикардия и тахикардия вызваны изменениями скорости возникновения импульса при нормальной работе синусового узла.
Синусовая тахикардия – учащение сердечных сокращений. Нормальными показателями частоты сердечных сокращений считаются:
- 90-100 ударов в мин. для детей до 10 лет;
- 80-90 ударов в мин. для детей от 10 до 15 лет;
- 64-74 удара в мин. для лиц от 15 до 60 лет;
- 50-60 ударов в мин. для людей старше 60 лет [1].
Причины синусовой тахикардии: физическая нагрузка, стрессы, фобии, неврозы, заболевания эндокринной системы, климакс, гипоксия, лихорадка, интоксикация, травма, миокардиты и перикардиты, кардиосклероз, повреждения головного мозга.
Синусовая брадикардия – урежение частоты сердечных сокращений – как показывает статистика, развивается преимущественно у мужчин. В ее патогенезе значение имеет гипертонус блуждающего нерва при таких состояниях, как повышение внутричерепного давления, новообразования, ушиб или сотрясение головного мозга, менингит и энцефалит, геморрагический инсульт; рефлекторно гипертонус нерва может развиться и привести к аритмии – при спазмах почечного, желудочного, кишечного, желчного происхождения.
Повышается активность парасимпатической нервной системы при гипоксии и ишемии миокарда, воздействии хинина, дигиталиса, морфия, повышении уровня билирубина и желчных кислот.
Синусовая аритмия – генерирование импульсов синусовым узлом с различной регулярностью – происходит при попеременном повышении влияния симпатической и парасимпатической нервных систем. Причинами синусовой аритмии считают изменения содержания в крови кислорода и углекислого газа, желчных кислот, лактата, некоторых лекарств, кровоизлияние в сердечную мышцу и травма сердца.
Гетеротопные аритмии связаны с несостоятельностью главного водителя ритма или нарушением их проведения от синусового узла и ниже. В этом случае его функции берут на себя нижние отделы проводящей системы, генерируя замещающие ритмы.
Общие причины гетеротопных аритмий:
- повышение активности парасимпатической системы;
- опухоли и травмы сердца;
- перерастяжение миокарда (кардиомиопатии);
- отравление алкоголем, дигиталисом, хинином, β-адреноблокаторами;
- инфекционные болезни (дифтерия, скарлатина, брюшной тиф, грипп и другие вирусные инфекции);
- гиперкалиемия;
- врожденные заболевания сердца.
Аритмии этого типа представлены слабостью синусового узла или его блокадой, в основном у лиц старше 50 лет; синоатриальными и атриовентрикулярными блокадами, блокадой одной или обеих ножек пучка Гиса. В этих случаях ритм сердечных сокращений задается более слабыми водителями ритма, так как нормальное проведение не осуществляется.
Ритм сердечных сокращений нарушается при изменении возбуждения клеток миокарда. Причинами таких нарушений являются: ИБС; нарушения водно-солевого баланса; гипоксии; хронические интоксикации; травмы груди, сердца, головного мозга; холецистит, мочекаменная болезнь. Дезорганизация сердечного ритма также связывается с аномалиями крупных сосудов, нарушениями нейрогуморальной регуляции. В результате формируются такие аритмии, как мерцания, трепетания и пароксизмальная тахикардия. Аномальный автоматизм связан с ишемией или инфарктом, увеличением содержания ионов калия и тахикардией.
Экстрасистолии – дополнительные, вне основного ритма, сердечные сокращения, за которыми следует более длительная пауза – бывают одиночными, парными, множественными, связанными с ритмом. Пароксизмальная тахикардия – это временное внезапное учащение ритма сердечных сокращений, сменившееся столь же внезапно его нормализацией. В этот период сердце хуже снабжается кровью за счет снижения минутного объема, артериальное давление снижается, возможны головокружение, боли в сердце, потеря сознания. Пароксизмальная наджелудочковая тахикардия регистрируется в 2 раза чаще у женщин, пароксизмальная желудочковая тахикардия – у мужчин. Трепетание – очень частые регулярные сокращения предсердий (до 380 в минуту) и желудочков (до 300 в минуту) – связаны с появлением очагов re-entry в правом предсердии.
Мерцательная аритмия имеет более тяжелое течение. Мерцание – нерегулярные сокращения предсердий или желудочков при беспорядочной электрической активности сердца – вызывается множественными очагами re-entry, генерирующими импульсы с очень высокой частотой. В предсердиях кровь застаивается, образуются тромбы. Мерцательная желудочковая аритмия характеризуется появлением нескольких очагов, генерирующих частые импульсы, но фактически сокращения желудочка не происходит. Мерцательная аритмия никогда не встречается у здоровых.
Проявления
В большинстве случаев симптоматика аритмии сердца у детей не специфична, и выявляется после перенесенного заболевания или в ходе обследования. Родители могут не заметить изменения сердцебиения у ребенка, так как списывают нарушенное состояние на другие причины. Однако существуют некоторые виды расстройства ритма, которые имеют яркие клинические проявления, требующие немедленных терапевтических мер по их устранению. Степень выраженности симптомов зависит от возраста пациента и причины их развития.
У новорожденных может наблюдаться изменение цвета носогубного треугольника и отказ от сосания груди
Первые признаки, свидетельствующие о наличии патологии у младенцев:
- одышка приступообразного характера;
- бледность кожных покровов;
- беспокойное поведение;
- отказ от приема пищи;
- недостаточный набор массы тела;
- расстройство сна;
- сильная пульсация сосудов в области шеи.
При первых признаках расстройства ритма у ребенка родителям следует обратиться за консультацией к детскому кардиологу
У детей старшего возраста наблюдаются следующие симптомы:
- избыточная утомляемость;
- ухудшение самочувствия после физических нагрузок;
- неприятные ощущения в области сердца;
- сниженные показатели артериального давления;
- частые головокружения;
- обморочные состояния.
После физических или психических нагрузок у ребенка могут появиться неприятные ощущения за грудиной, которые проявляются в виде толчков, замирания или колющей боли.
Лечение аритмии у детей
Аритмия у детей лечение подразумевает комплексное, в котором родители должны работать в тандеме вместе с врачом. В первую очередь, необходимо наладить соответствующий режим дня, уделив достаточно времени полноценному отдыху, умственным занятиям, физическим нагрузкам, исключению стрессовых ситуаций.
В зависимости от особенностей проявления и причины недуга, подбирается медикаментозная или хирургическая терапия. Однако лечение обязательно направляется на выявление причины болезни и избавления от нее. Так, например, если учащение биения сердца вызывает хронические инфекционные заболевания вроде аденоидита, кариеса и других, то необходимо позаботиться сначала о них.
Особенности патологии в пубертатном периоде
Очень часто нарушению ритма подвержены дети подросткового возраста, что связанно с гормональными изменениями, характерными для данного периода. Нарушение баланса гормонов влияет на работу сердечной и сосудистой системы, что проявляется дисфункцией вегетативной системы.
Согласно исследованиям, во время осмотра у 85% подростков диагностируют дыхательную синусовую аритмию
В пубертатном периоде преимущественно развивается синусовая аритмия, когда частота сердечных сокращений не соответствует нормальным физиологическим показателям из-за процесса дыхания. Состояние развивается после физических нагрузок, стресса, психического перенапряжения, на фоне приема лекарственных средств. Данный вид дыхательной желудочковой тахиаритмии не требует специальной терапии, поскольку состояние стабилизируется после нормализации гормональных процессов в организме.
Истинная синусовая аритмия у подростка не связана с дыханием, она развивается вследствие нарушения в проведении сердечных импульсов водителем ритма. Расстройство данной функции может свидетельствовать о наличии у ребенка кардиологических заболеваний инфекционного происхождения или спровоцировать ранее не выявленные аномалии.
Что это такое
Давайте попробуем разобраться, что такое синусовая аритмия у ребенка, почему она возникает, как её распознать, чем и когда лечить. Этот вид изменения частоты сердечных сокращений врачи относят к номотопным нарушениям автоматизма. Синоатриальный узел при данной патологии, как и в норме, остается первичным водителем ритма, но образование импульса в нем изменено.
В медицинской литературе термин «синусовая аритмия» (СА) иногда рассматривается как синоним аритмии дыхательной, когда частота сердечных сокращений увеличивается в момент вдоха и уменьшается во время выдоха.
Клинико-электрографическая классификация, предложенная М.С.Кушаковским и Н.Б.Журавлевой в 1981 году, выделяет следующие нарушения автоматизма синусового узла:
- тахикардию – учащение сокращений;
- брадикардию – сердце, наоборот, работает медленнее нормы;
- аритмию – неправильный, нерегулярный ритм;
- ригидный синусовый ритм – число ударов одинаково, независимо от физической нагрузки и эмоционального напряжения, времени суток, состояния сна или бодрствования;
- отказ синусового узла;
- слабость синусового узла.
На электрокардиограмме каждый комплекс начинается с зубца Р, соответствует одному сокращению сердца. Синусовая аритмия на ЭКГ-пленке отражается различными расстояниями между этими зубцами. То есть, неодинакова длительность промежутков от одного удара до следующего по времени. При этом общее количество сокращений сердца в одну минуту может быть равно возрастной норме, в отличие от тахи- и брадикардии.
Возрастные значения частоты пульса
Детское сердце работает интенсивнее, чем у взрослых. Для уточнения диагноза аритмии педиатру важно знать норму ЧСС у детей.
Отечественными и зарубежными учеными в клинических исследованиях доказано, что половозрастные значения числа ударов пульса универсальны. То есть, на частоту сокращений сердца не влияют:
- раса;
- национальность;
- при пропорциональном развитии ребенка — рост и вес;
- страна проживания.
Центр синкопальных состояний и сердечных аритмий у детей и подростков Федерального Медико-Биологического Агентства России на основе экспертной оценки разработал показатели, на которые рекомендует ориентироваться педиатрам.
Число ударов сердца на протяжении одной минуты.
| Возраст ребенка | Новорожденный | 1 — 2 года | 5 — 7 лет | 12 — 15 лет | 16 — 18лет | Взрослые |
| Выраженная тахикардия | более 160 | более 175 | более 130 | более 110 | более 110 | более 110 |
| Умеренная тахикардия | 141 — 159 | 141 — 174 | 106 — 129 | 91 — 109 | 81 — 109 | 81 — 109 |
| Нормальные показатели | 120 -140 | 110-140 | 80 — 105 | 70 — 90 | 65 — 80 | 60 — 80 |
| Умеренная брадикардия | 111 -119 | 86 — 139 | 71 — 79 | 51 — 69 | 51 — 69 | 46 — 59 |
| Выраженная брадикардия | менее 110 | менее 85 | менее 70 | менее 50 | менее 50 | менее 45 |
При физической нагрузке или волнении пульс ускоряется, а в момент сна – становится реже. До восьми лет жизни у мальчиков и у девочек сердце сокращается с одинаковой скоростью. По мере взросления главный «насос» организма у прекрасной половины человечества начинает работать несколько быстрее – примерно на 5 ударов в минуту.
Методы исследования
Выявление нарушений кардиального ритма является несложным в плане диагностики, так как уже при аускультации педиатр может распознать патологические шумы и направить ребенка пройти дополнительные методы исследования для уточнения диагноза.
При сборе анамнеза кардиолог учитывает генетическую предрасположенность малыша к заболеваниям сердечно-сосудистой системы
В процессе объективного обследования специалист может диагностировать учащенное сердцебиение, неритмичное сокращение миокарда, редкий пульс по сравнению с показателями возрастной нормы.
План исследований для выявления расстройства кардиального ритма:
- Электрокардиография. Позволяет выявить патологические изменения водителя ритма и нарушение вегетативной сердечной регуляции. Проводится в нескольких положениях (горизонтальном, вертикальном) и после физических упражнений.
- Холтеровский мониторинг. Выявляет сердечные колебания в течение суток, проводится с помощью установки специального датчика. Методика доступна как для ребенка старшего возраста, так и для новорожденного.
- Стресс-тесты. К ним относят велоэргометрию и медикаментозную нагрузку. Позволяет определить устойчивость сердца к различным нагрузкам, а также выявить скрытые расстройства проводимости и ритма.
- Медикаментозные тесты. В педиатрии широко применяют атропиновую и калий-обзидановую пробы, которые оценивают функциональное состояние вегетативной и проводящей системы.
- Рентгенография шейного отдела. Оценка периферического и мозгового кровообращения.
- ЭхоКг. Исследование применяется при подозрении на возможные врожденные и приобретенные аномалии в развитии сердца, которые провоцируют дизритмию.
Процедура регистрации сердечных импульсов при помощи ЭКГ
Одним из специфичных методов обследования является вирусологическое исследование, поскольку специалистами доказана возможность вирусных агентов провоцировать поражение миокарда. Особенно агрессивный вирус герпеса, способный находиться в организме на протяжении всей жизни.
Диагностика аритмии
Для постановки точного диагноза необходима консультация детского аритмолога или детского кардиолога. Первичный осмотр специалиста включает:
- Изучение истории болезни.
- Проведение полного осмотра (пальпация, перкуссия, аускультация).
При подозрении на аритмию врач направит ребенка на инструментальную диагностику:
- Электрокардиография
– универсальный метод позволяющий оценить работу сердца в конкретный временной период. - Суточное холтеровское мониторирование.
Более точный метод по сравнению с обычной электрокардиографией, так как фиксирует работу сердца в течении продолжительного времени (суток), включая сон, физические нагрузки, различные периоды активности и т.д. - Нагрузочные тесты.
Это анализ сердечной активности при физических нагрузках различной интенсивности.
Применение этого метода возможно только с детьми старшего возраста. После постановки диагноза аритмолог или детский кардиолог может назначить обследования, нацеленные на выявление причин заболевания:
- ЭхоКГ
(эхокардиография или УЗИ сердца). Позволяет выявить органические причины заболевания, например, пороки сердца, опухоли и т.д. - Рентгенография.
Данный метод нацелен на выявление экстракардиальных причин появлении аритмии, например, патологии позвоночника, крупных сосудов. - ЭЭГ.
Электроэнцефалография показана в случаях подозрения на связь аритмии с заболеваниями головного мозга.
Клиника для детей и подростков «СМ-Доктор» оснащена только современным диагностическим оборудованием, что позволяет нашим специалистам поставить точный диагноз и назначить своевременное лечение заболевания.
Лечебные мероприятия
Лечение аритмии функционального характера не требует специальных методов, родителям необходимо организовать правильный уход за малышами и создать условия для профилактики прогрессирования патологии. Для устранения клинической формы болезни применяют консервативную терапию и современные хирургические методики.
Первостепенной задачей лечебных мероприятий является ликвидация очагов хронической инфекции, вызывающих усугубление кардиологических заболеваний
Медикаментозное лечение включает применение следующих групп препаратов:
- Антиаритмические средства (Флекаинид, Хинидин, Бепридил).
- Улучшение работы миокарда (Кавинтон).
- Нейролептические средства (Хлоралгидрат, Галоперидол).
- Ноотропные средства (Трентал).
- Антиоксиданты (Витамин А, Е, С, Ксидифон).
Дизритмии, которые резистентны к консервативному лечению, требуют применения малоинвазивных хирургических методик:
- радиочастотная абляция;
- криоабляция аритмогенных патологических участков;
- имплантация электрокардиостимулятора.
Аритмия, сопровождающаяся трепанием или мерцанием структур сердца, требует немедленной госпитализации и интенсивной терапии.
Принципы лечения
Часто рецидивирующие пароксизмы мерцательной аритмии, длительные эпизоды аритмии с развитием аритмогенной кардиопатии значительно снижают трудоспособность и качество жизни больных, требуя проведения дифференцированной превентивной фармакологической терапии [17].
Лечение мерцательной аритмии предполагает три этапа: конверсию ритма, поддержание синусового ритма и контроль атриовентрикулярного проведения и ритма желудочков. При остро возникшей аритмии на первый план выступают мероприятия по конверсии ритма. Электроимпульсная терапия, используемая в терапевтической практике, для педиатров не всегда применима. Метод фармакологической кардиоверсии является методом выбора для купирования аритмии у детей. Важно отметить, что эффективность терапии зависит от длительности эпизода аритмии [5, 8, 17, 18]. Из антиаритмических препаратов наиболее часто и длительно используется дигоксин. Он показан детям с признаками сердечной недостаточности в сочетании с другими антиаритмическими препаратами (IA группы) при купировании аритмии либо для контроля атриовентрикулярного проведения при хронической форме аритмии. Дигоксин противопоказан при синдроме Вольфа — Паркинсона — Уайта.
Из I класса антиаритмических препаратов для конверсии ритма используют препараты IA класса (хинидин, аймалин, неогилуритмал, прокаинамид, дизопирамид) и IC класса (пропафенон (ритмонорм), флекаинид). Оказывающие ваголитический эффект препараты IA класса следует применять совместно с дигоксином, чтобы избежать проведения на желудочки во время тахикардии 1 : 1 и развития фибрилляции желудочков. Эти препараты наиболее эффективны при идиопатической мерцательной аритмии, их не следует применять при значительном нарушении сократительной функции миокарда желудочков.
Антиаритмические препараты II класса — бета-адреноблокаторы (пропранолол) могут быть эффективными при купировании пароксизмов симпатикозависимой фибрилляции предсердий и не применяются для терапии вагозависимой формы; при хронической фибрилляции или трепетании предсердий препараты этого класса можно использовать для контроля частоты желудочкового ритма.
Назначание антиаритмического препарата III класса амиодарона внутрь — медленный, но достаточно эффективный метод восстановления синусового ритма, препарат часто оказывает действие даже в случаях длительно существующей аритмии. При хронической форме мерцательной аритмии амиодарон используется для контроля ритма желудочков. Применение соталола, также относящегося к этой группе, ограничивается регуляцией желудочкового ответа при тахиформе аритмии.
Применение антагонистов кальциевых каналов — IV класс антиаритмических препаратов (верапамил) — показано для контроля частоты желудочкового ритма. Препарат противопоказан при синдроме Вольфа — Паркинсона — Уайта.
Назначение антиаритмических препаратов противопоказано пациентам с брадисистолической формой аритмии. Перспективным направлением совершенствования методов медикаментозной терапии мерцательной аритмии в детском возрасте является применение мембраностабилизирующих, антиоксидантных и нейрометаболических препаратов, воздействующих на нейровегетативные и метаболические механизмы аритмии [19].
Показанием для хирургического лечения аритмии является отсутствие эффекта проводимой терапии и нарастание признаков сердечной декомпенсации.
Немедикаментозное лечение включает применение следующих методик: 1) закрытой радиочастотной катетерной абляции аритмогенных зон правого предсердия в зоне istmus (у больных с идиопатическим трепетанием); 2) операций «коридор» и «лабиринт», разделяющих миокард предсердий на небольшие участки и предотвращающих циркуляцию возбуждения; 3) катетерной абляции атриовентрикулярного соединения с последующей имплантацией двухкамерного электрокардиостимулятора; 4) имплантации предсердного дефибриллятора; 5) у детей, имеющих сочетание врожденного порока сердца и мерцательной аритмии, во время операции проводится одномоментная коррекция порока и аритмии [20]. Нормализация гемодинамики после хирургической коррекции порока даже без хирургического лечения аритмии, по данным Garson, в большинстве случаев приводит к восстановлению ритма или к успеху антиаритмической терапии [5].
Рекомендации для родителей
В ходе лечения любого типа нарушения ритма кардиолог рекомендует родителям придерживаться специальных рекомендаций, направленных на стабилизацию и профилактику прогрессирования патологии:
- Соблюдение основ рационального питания при заболеваниях сердечной и сосудистой систем (отказ от соленых, острых, жареных блюд).
- Регулярная физическая активность (для укрепления сердечной мышцы необходимы длительные пешие прогулки на свежем воздухе, утренняя гимнастика).
- Режим активности и отдыха (для обеспечения нормальных процессов засыпания и сна важно придерживаться распорядка дня, который поможет выработать правильные биоритмы).
- Психическая и эмоциональная стабилизация (противопоказано перезагружать психику ребенка, после посещения учебных заведений необходим отдых на свежем воздухе).
Для полноценного развития сердечно-сосудистой системы детям рекомендуется посещать танцы, плаванье. Родителям важно своевременно лечить острые инфекционно-вирусные заболевания (ангина, грипп, тонзиллит), поскольку они оказывают сильную нагрузку на сердце. При постановке диагноза следует вовремя проходить профилактические обследования у узких специалистов.
В детском возрасте нарушение кардиального ритма требует строгого контроля, поскольку при клинически значимых формах существует риск развития осложнений. Течение заболевания зависит от причины и степени выраженности клинических проявлений.
Прогнозы в лечении аритмии
При грамотном комплексном подходе и своевременном лечении ситуация имеет благоприятный исход. Протекание данного заболевания во многом зависит от вызвавшей его конкретной причины-провокатора, а также наличия возможности для ее ликвидации.
Легче всего терапии поддаются расстройства ритма биения сердца функционального характера. Мерцательная аритмия требует усиленного внимания со стороны родителей ребенка и детского кардиолога ввиду наличия серьезных рисков, которые она несет за собой. К ним следует отнести сердечную недостаточность, тромбоэмболические неполадки.
В том случае, если аритмия сердца у детей вызвана какими-либо поражениями сердца органической направленности, ей уделяется особое внимание, так как среди возможных осложнений присутствует внезапная детская смерть.