Общие сведения
При дословном переводе с греческого кардиопатия обозначает kardia – сердце, pathos – болезнь и объединяет целую группу патологий сердечной мышцы различного происхождения, ей присвоен код «кардиопатия» по мкб-10 I42.
Как главный орган, качающий кровь в организме, сердце имеет особую структуру поперечно-полосатых мышечных волокон, строение и проводимость, обеспечивающую нормальную работу и постоянное сокращение каждую минуту жизни любого организма, имеющего развитую кровеносную систему. Чаще всего нарушения выражаются в виде неадекватной гипертрофии – утолщении стенок желудочков или перегородок, в виде дилатации – растяжении полостей либо ригидности миокарда – повышенного тонуса, затрудняющего подвижность (рестриктивный тип).
Типы кардиопатии
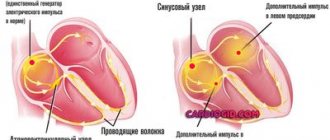
При нарушении проводимости возникают аритмии, если затронута коронарная система возникают ишемические нарушения, которые могут привести к инфаркту.
Все это приводит к сердечной недостаточности и дисфункции сердечной мышцы, что не дает возможности перекачивать кровь в объемах, необходимых для функционирования всех органов и тканей организма.
Патогенез
Поражение сердечной мышцы в первую очередь связано с её механическими (перекачиванием крови) и электрическими функциями (проводимостью). В основе патологических процессов лежит:
- наличие инфекционных, вирусных и воспалительных аспектов;
- аутоиммунные нарушения — белки сердца могут приобретать антигенные характеристики, что провоцирует синтез антител к ним и приводит к растяжению камер сердца и систолической дисфункции;
- отравления различными химическими веществами, в том числе тяжелыми металлами, медикаментозными препаратами, алкоголем, наркотиками и т.д.;
- экологические факторы, включая радиационные поражения;
- декомпенсация состояний;
- травмы;
- ишемия – недостаток кровоснабжения самой сердечной мышцы;
- врожденные дефекты – пороки сердца и генетическая предрасположенность;
- онкообразования.
Функциональная кардиопатия
Функциональная патология связана с нарушением возможности выполнять основную задачу сердца — перекачивать кровь. Воздействие негативных факторов может приводить к уменьшению количества нормально и полноценно функционирующих клеток сердца – кардиомиоцитов. Это приводит к уменьшению сердечного выброса, что может повлечь ухудшение коронарной перфузии, снижение оксигенации тканей, задержке жидкости, активации симпатической нервной и ренин-ангиотензиновой системы, периферической вазоконстрикции, к тахикардии и аритмиям.
Случается, что кардиологические нарушения — не часть генерализированного заболевания, а изолированы. Они могут приводить не только к инвалидизации, но и к смертельному исходу.
Строение сердца
Классификация
В зависимости от происхождения, сердечные нарушения бывают — первичными и идиопатическими, без установленной причины, в основе чаще всего лежат генетические изменения, вызывающие:
- гипертрофическую – аутосомно-доминантную болезнь, в результате которой образуется утолщение стенки левого желудочка либо реже – правого, которые отличаются хаотичным расположением волокон мускулов сердца, провоцируют патологию мутации генов, отвечающих за кодирование синтеза белков миокарда;
- аритмогенную правожелудочковую — генетически обусловленную замену мышечных волокон жировыми и фиброзными тканями, в группе риска – молодые мужчины, страдающие от обмороков;
- некомпактную левожелудочковую миокардию — для которой характерно первичное генетически обусловленное аномальное губчатое строение внутренней части, обращенной к середине камеры;
- ионные каналопатии – «электрические болезни», нарушающие сердечный ритм за счет мутаций генов, кодирующих белки клеточных мембран, отвечающих за трансмембранные токи ионов натрия и калия;
- болезнь Ленегра – дегенетративно-склеротические изменения и внутрижелудочковая кальцификация, фиброз соединительной стромы, провоцирующие прогрессирующее замедление проводимости, вызванное обычно дефектом гена SCN5A;
Заболевание смешанной этиологии бывают дилатационные, вызывающие прогрессирование сердечной недостаточности в связи с растяжением стенок камер без их утолщения. Бывают кардиопатиии, возникшие в результате приобретенных воспалительных, стресс-индуцированных и послеродовых изменений, а также первичные рестриктивные кардиопатии.
Вторичными – сопряженными с течением различных системных заболеваний — гемохроматоза, амилоидоза, саркоидоза, склеродермии, карциноидной, ишемической болезни сердца, гликогенезов, антрациклиновая интоксикации и состояний после воздействия негативных факторов. Самые распространенные среди них:
- алкогольная – сопровождающаяся нарушениями ритма, необратимыми изменениями под действием этилового спирта и приводящая к тяжелой недостаточности и полиорганным нарушениям;
- тиреотоксическая – частое осложнение тиреотоксикоза, которое разобщает окислительное фосфорилирование и снижение содержания АТФ и креатинфосфатов, при этом преобладает распад белков, снижается количество энергетических ресурсов, пластических процессов, что в итоге угнетает сократительную функцию;
- диабетическая сердечно-сосудистая патология – приводит к изменениям под действием сахарного диабета, приводит к недостаточности, повышая риск инфарктов и кардиосклероза;
- аутоиммунная – сопровождается аутоиммунными воспалительными процессами в миокарде, приводит к некрозу кардиомиоцитов;
- вторичная инфильтративная кардиопатия – отложения аномальных веществ, вызывающие ригидность стенок и дистолическую дисфункцию.
Симптоматика и характерные особенности диспластической кардиопатии
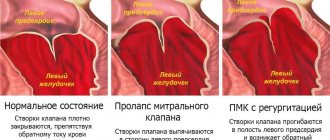
При диспластической кардиопатии нарушается структура тканей мышц сердца
Диспластическая кардиопатия способствует нарушению нормальных функций и целостной структуры тканей мышцы сердца. При развитии заболевания происходит постепенное замещение мышечных тканей на соединительные волокна малой эластичности.
Различают врожденную и приобретенную форму данной болезни. Второй вариант встречается во врачебной практике чаще всего.
Диспластическая кардиопатия зачастую сопровождается:
- Одышкой, которая проявляется как нехватка воздуха в легких. В начальной стадии развития болезни она возникает при физических нагрузках. При последующем прогрессировании кардиопатии одышка может появиться даже при медленной ходьбе.
- Пристуообразным сухим кашлем, который может появляться и исчезать без каких-либо видимых причин.
- Быстрой утомляемостью, которая может появиться даже при незначительных физических нагрузках.
- Болями, возникающими в области сердца. Они могут обладать различным характером и выраженностью.
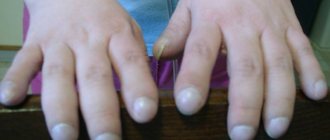
- Синюшностью конечностей, губ и кончика носа, которая возникает в результате застоя венозной крови.
- Появлением небольших отеков на ногах.
- Нарушением функций легочной системы.
Данные симптомы могут длиться несколько дней, а затем внезапно пропадать. У детей они чаще всего проявляются значительно слабее, чем у взрослых. Симптомы у них могут возникнуть в определенных случаях. На начальной стадии развития заболевания его симптомы могут вообще не проявляться.
Обратите внимание, что симптомы могут зависеть от места локализации данного заболевания.
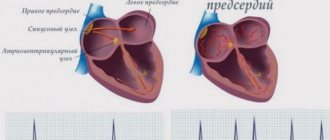
В случае возникновения кардиопатии в правом предсердии или желудочке, болезнь сопровождается:
- Побледнением кожных покровов
- Постоянным ощущением слабости
- Появлением синюшного оттенка кожи в зоне носогубного треугольника
- Учащенным сердцебиением
- Болями в области сердечной мышцы
- Быстрой утомляемостью даже при незначительных нагрузках
В случае поражения болезнью левого отдела мышцы сердца могут проявиться такие симптомы:
- Чрезмерное потоотделение
- Одышка, возникающая даже при медленной ходьбе
- Непрекращающееся чувство тяжести, возникающее в зоне расположения сердечной мышцы
- Приступы сухого кашля
При поражении правого отдела желудочка часто возникает легочная недостаточность, которая подразумевает под собой неспособность легочной системы поддерживать естественный газовый состав в клетках крови. В результате в человеческий организм не поступает достаточное количество кислорода, а уровень углекислого газа значительно возрастает.
Читайте: Уреаплазма парвум и уреаплазма уреалитикум
Обратите внимание, что если вовремя не обратиться к врачу для лечения кардиопатии, она может послужить развитию и прогрессированию сердечной недостаточности.
Более подробно о данном заболевании узнайте из предложенного видео.
Причины
Причины заболеваний сердца могут быть различной природы, эндогенного и экзогенного происхождения. Наибольшее влияние имеют:
- перенесенные инфекционные миокардиты, включая влияние энтеровирусов, боррелий, вируса гепатита C, Коксаки, ВИЧ, а также бактерий, вирусов, грибков и даже простейших – болезнь Шагаса;
- воздействие токсических агентов и накопление аномальных субстратов;
- нарушения эндокринной системы (недостаток или избыток гормонов щитовидной железы, нарушения работы гипофиза, сахарный диабет, развитие феохромацитомы);
- перенесенный инфаркт;
- кардиосклероз – замещение мышечных волокон соединительными тканями;
- неполноценное питание – недостаток селена, карнитина;
- аутоиммунные реакции, например, при системной красной волчанке, склеродермии, ревматоидном артрите;
- генетические факторы — возникновение мутаций генов, кодирующих синтез белков сердечных саркомеров.
Анализы и диагностика
Для оценки состояния сердечно-сосудистой системы проводят такие обследования:
- Электрокардиограмму, которая показывает электрическую активность сердца, частоту и ритм сокращений.
- Эхокардиография или УЗИ сердца – дает возможность увидеть все особенности строения и движения структур.
- Сцинтиграфия позволяет оценить уровень кровоснабжения миокарда, обнаружить некрозированные участки, понять риск возникновения осложнений.
- Нагрузочные тесты – в результате проведения велоэргометрического теста можно оценить функциональные возможности сердца в условиях возрастающей нагрузки.
- Магнитно-резонансная томография как наиболее современный метод позволяет получить изображение сердца в различных плоскостях и высокой четкости, а также оценить скорость кровотока и увидеть особенности функционирования.
Диагностика
Постановку точного диагноза можно выполнить только при условии проведения следующих инструментальных и лабораторных исследований:
- ЭКГ (электрокардиограмма). Врач в ходе проведения электрокардиограммы может увидеть нарушения сердечного ритма.
- Эхокардиография (УЗИ). Здесь врач оценивает размеры и состояние камер сердца, а также работу митрального клапана.
- Рентгенография. Позволяет оценить состояние не только сердца, но и легких, что очень важно при токсической кардиопатии у взрослых.
- МРТ сердца. Дает доктору полное представление о состоянии всех отделов сердца, включая сосуды.
- МСКТ (мультиспиральная компьютерная томография). Выдает трехслойное изображение работающего органа, что позволяет врачу отследить состояние всех тканей сердца послойно.
Профилактика
Чтобы предупредить развитие кардиопатии необходимо:
- отказаться от курения, алкоголя и наркотических средств;
- регулярно проходить полное обследование здоровья;
- не принимать хаотически медицинские препараты и не заниматься самолечением;
- контролировать вес;
- избегать психологических перенапряжений;
- придерживаться правильного питания;
- нормировать физические нагрузки и отдых – не менее часа пеших прогулок и восьми часов сна.
Лечение
Лечением кардиопатии у детей и подростков занимается детский или подростковый доктор. Он при необходимости (начиная с десятилетнего возраста) может применить метод интерференцтерапии с помощью специального аппарата, в строго индивидуальной дозе назначить бета-блокаторы либо просто посоветовать таблетки валерианы. Он же определяет величину физических нагрузок и дает справку об освобождении от уроков физкультуры.
С народными средствами касательно их использования в детском организме следует проявлять особую осторожность, но если сильно хочется и очень советуют – обязательно обсудить этот вопрос с врачом. А вот что точно требуется от родителей, так это постоянное наблюдение и контроль, регулярное посещение кабинетов функциональной диагностики (ЭКГ, УЗИ) и лаборатории, чтобы не пропустить развитие процесса и не довести до серьезных патологических изменений в сердечной мышце.
У взрослых кардиопатию лечат в зависимости от ее формы, например, дисгормональную стараются «утихомирить» препаратами, воздействующими на причину (сахарный диабет, тиреотоксикоз, климакс), и следствие (вегетативные расстройства, нарушение сердечной деятельности): ингибиторы АПФ, β-адреноблокаторы, антагонисты кальция, витамины, гомеопатические средства при климаксе).
При дисметаболических формах назначают лекарственные средства, нормализующие обменные процессы в миокарде (предуктал), для улучшения функционального состояния сердечной мышцы при развитии ишемической дилатационной КМП применяют антигипоксанты (мексикор), антиоксидантные и витаминные комплексы.
Народные средства, психотерапия, лечебная физкультура, водные и физиотерапевтические процедуры могут быть полезны во многих случаях, однако в каждом конкретном – требуется индивидуальный подход.
Кардиопатия у детей
Проблемы с сердцем у детей обычно являются первичными – генетическими проблемами или врожденными пороками, ведь большинство оберегает своих чад от негативных влияний внешнего мира и серьезных болезней.
Врожденная сердечно сосудистая патология может не давать о себе знать с первых дней, проблемы обычно проявляются при активных играх или физических нагрузках. Поэтому очень важно выявить патологию как можно раньше и уберечь ребенка, освободив от занятий физкультуры и спорта, ведь что такое функциональная кардиопатия у детей становится понятно сразу – дети быстро утомляются, у них бледные покровы, сильная одышка, возможны даже панические атаки и обмороки. Но все это лишь верхушка айсберга и нарушения работы сердца могут усугубляться и прогрессировать.
Вторичная кардиопатия у детей является осложнением первичного заболевания – эндокринного, инфекционного, инфильтрационного, нервно-мышечного и т.д. Поражения миокарда обычно приводят к необратимым морфологическим изменениям, что может стать причиной инвалидизациии и даже летального исхода.
Вторичная кардиопатия
Вторичная кардиопатия (или кардиомиопатия) формируется на фоне другого (основного) патологического процесса, то есть, является его следствием. Это могут быть:
- Изменения гормонального статуса (дисгармональная кардиопатия), чаще возникающая в 45 – 55 лет, то есть, в период затухания половых функций;
- Нарушения обмена веществ (метаболическая, дисметаболическая кардиомиопатия) – диабетическая, тиреотоксическая КМП;
- Воздействие токсических веществ (алкогольная кардиомиопатия);
- Другие патологические состояния, например, атеросклеротический процесс, приводящий к развитию ишемической КМП.
Дисгормональная кардиопатия
Течение дисгармональной кардиопатии у мужчин и женщин имеет некоторые отличия.
Климакс, а вернее, возраст, у женщин является главной причиной гормональных изменений, которые влияют не только на сердечную мышцу. Первыми становятся заметными такие симптомы:
- Нервно-психические изменения, нарушение сна, эмоциональная лабильность, снижение памяти;
- Приливы, потливость, головокружение, одышка, парестезии;
- Учащенное мочеиспускание.
Диагноз дисгормональной кардиопатии при климаксе устанавливается чаще на основании жалоб и анамнеза, нежели опирается на данные инструментального обследования, поскольку при наличии болевого синдрома, особых изменений со стороны сердца все же не отмечается. Проводимые исследования в большинстве случаев убеждают в физиологическом характере климакса у здоровых представительниц слабого пола. Между тем, специалисты считают, что предпосылки вегетативно-дисгормональных нарушений закладываются еще в подростковом или девичьем периоде в виде астенизации и повышенной вегетативной неустойчивости, чтобы во время очередной гормональной перестройки проявиться симптомами дисгормональной кардиопатии.
Вообще, данное состояние тоже по-разному называют: вегетативно-дисгормональная миокардиодистрофия, климактерическая или функциональная кардиопатия либо патологический климакс, который, впрочем, требует (для диагностики) присутствия трех симптомокомплексов, усложняющих жизнь и препятствующих нормальной профессиональной деятельности:
- Вегетативного (потливость, приливы, головокружение, повышение температуры тела до субфебрильной, гипоталамические кризы);
- Нервно-психического (неустойчивость настроения, слезливость без особых на то причин, нарушение сна);
- Нарушение менструального цикла.
У мужчин на первый план выходят проблемы с потенцией и другие симптомы патологии мочеполовой системы. Беспокоят, конечно, и сердечные боли, хотя явных признаков поражения миокарда при обследовании не отмечается.
Кардиалгии при дисгормональной КМП обычно продолжаются длительное время, а при физической нагрузке еще и усиливают свою интенсивность. Кроме этого, в период болевых приступов нередко присутствуют ощущения пульсации и учащенного сердцебиения. Взятый под язык нитроглицерин в таких случаях, как правило, эффекта не дает.
Лечение дисгормональной КМП: седативные препараты, бета-блокаторы, полезна лечебная физкультура, водные процедуры и психотерапия.
Токсическая КМП
В качестве примера токсической формы кардиопатии у взрослых больше всего, наверное, будет интересна алкогольная кардиомиопатия. Она наиболее часто встречается, поскольку возникает на фоне многолетнего злоупотребления напитков, содержащих этанол, а придерживающихся «сухого закона» стран на планете совсем мало. Живы и национальные традиции: одни любят пиво, другие – водку или текилу.
Следует отметить, что такой слабооалкогольный, а в малых дозах кем-то считающийся даже полезным, напиток, как пиво, при неконтролируемом употреблении вызывает поражение сердечной мышцы, а, помимо этого – неестественное увеличение самого сердца (в этой связи было придумано меткое определение – «пивное сердце»). Результат «пивного сердца» – частые срывы ритма, отеки, одышка, увеличение печени и другие проблемы здоровья. Более крепкие содержащие этанол жидкости, безусловно, тоже вызывают поражение миокарда, но, как ни странно, все же в меньшей степени. При алкоголизме нарушается внутриклеточный транспорт кальция, что препятствует отдыху сердечной мышцы (миокард теряет способность полностью расслабляться).
Клинические проявления алкогольной кардиопатии очень сильно напоминают симптомы вегетативного криза:
- Локализующиеся в области сердца боли, характер имеют самый разнообразный (жгучие, ноющие, тянущие и т. п.), продолжаются обычно длительно, правда, то несколько стихая, то обостряясь вновь;
- Одышка довольно выраженная, любое напряжение вызывает чувство нехватки воздуха, неполноценного дыхания (как вдоха, так и выдоха);
- «Неправильное» биение сердца ощущается постоянно (тахикардия, экстрасистолия, мерцательная аритмия);
- Отечное с гиперемией лицо, периодически «градом» падающий пот, влажные холодные конечности, заметный на расстоянии тремор пальцев рук (человеку трудно держать ложку, ручку, да и заветный стакан удержать, не расплескав, становится проблематично).
При воздержании от приема алкоголя перечисленные симптомы несколько стираются, выраженность их падает, клинические проявления не так бросаются в глаза окружающим. Однако при дальнейшем регулярном употреблении горячительных напитков размеры сердца увеличиваются, появляются признаки сердечной декомпенсации и поражения других органов и систем (полинейропатия, цирроз и т. д.).
Главное лечение – исключение алкоголя, витамины группы В и другие лекарственные средства, улучшающие обменные процессы в сердечной мышце и таким образом восстанавливающие ее. При наличии признаков сердечной недостаточности не помешают бета-блокаторы (небольшие дозы) и сердечные гликозиды.
Метаболическая и дисметаболическая кардиопатия
Метаболическая кардиопатия включает большую группу патологических состояний с разным этиологическим фактором, приводящим к одному итогу – нарушению обмена веществ, который:
- Происходит при заболеваниях щитовидной железы (тиреотоксическая кардиопатия);
- Формируется наряду с другими изменениями, характерными для сахарного диабета (диабетическая кардиопатия);
- Возникает в силу гормональной перестройки в климактерическом периоде (дисгормональная кардиопатия);
- Является следствием многолетнего злоупотребления поражающих сердечную мышцу напитков (алкогольная кардиопатия).
В общем, между ними нет особой разницы в том плане, что все эти обстоятельства негативно сказываются на обменных процессах, вызывая метаболическую кардиопатию. Вторичные нарушения касаются как организма в целом, так и миокарда – в частности.
Нарушение метаболических процессов в сердечной мышце приводит к дистрофическим изменениям и утончению стенки сердца, снижению сократительных способностей миокарда, развитию сердечной недостаточности, в общем, к формированию дисметаболической кардиомиопатии, от которой, если вовремя выявить причину и устранить ее, можно и избавиться с малыми потерями, то есть, без особых серьезных последствий.
Диета при кардиопатии
Диета при сердечной недостаточности
- Эффективность: лечебный эффект через 20 дней
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Людям, имеющим проблемы с сердцем, в первую очередь рекомендовано здоровое питание. Для начала в рационе питания должны преобладать продукты, щадящие сердечную систему:
- злаковые и цельнозерновая выпечка, с большим содержанием пищевых волокон, способствующих понижению уровня холестерина;
- овощные и бобовые блюда – основа рациона, обеспечивающая организм в полной мере витаминами и микроэлементами;
- сладкие ягодные и фруктовые перекусы – отличная замена синтетическому сахару, провоцирующему ожирение и сахарный диабет – главные болезни группы риска нарушений работы сердечно-сосудистой системы;
- молочные продукты, дары моря и другие полноценные животные белки с ограничением потребления жирных сортов мяса;
- обогащение меню полезными жирами — орехами, семенами;
- снижение потребления соли до 5 мг в сутки.
Затем нужно установить строгий режим и размеры порций, отказаться от жаренного, копченого и солений.
Последствия патологии
Если не соблюдать врачебные рекомендации и не выполнять назначения в полном объеме, могут возникнуть последствия, крайне неблагоприятные для здоровья. К ним относят:
- артериальную гипертонию;
- стенокардию;
- прогрессирующую сердечную недостаточность;
- отек легочной ткани;
- перикардит;
- тромбообразование в сосудах всего организма.
Ухудшает прогноз для жизни несвоевременное обращение за помощью. Раннее проведение диагностики и выявление заболевания позволяет легче справляться с проблемой.
Диспластическая кардиопатия не относится к часто встречающимся заболевания. По этой причине важно проходить плановые обследования, особенно в детском возрасте. Для такого этапа развития патологии она наиболее характерна. При появлении описанных выше признаков болезни, необходимо обратиться к врачу для осмотра и инструментальных исследований. Это позволит исключить диспластическую кардиопатию у ребенка и найти точную причину неприятных симптомов.