Деменцией в просторечии называют приобретенное слабоумие, полученное в процессе жизни, а не при рождении. Оно чаще настигает людей зрелого возраста и связано с поражением мозговой структуры.
Заболевание обычно развивается по одному из двух направлений: атрофическому либо сосудистому. Случаются и смешанные формы, сочетающие в себе оба варианта.
Атрофическая деменция связана с деструкцией тканей мозга и составляет наибольший процент случаев. Сюда причисляют всем известную болезнь Альцгеймера, а также Пика, хорею Гентингтона и т.д.
Сосудистая же деменция развивается на фоне «испорченного» мозгового кровообращения и составляет примерно 15% от всех дементоров. Протекает она с разнообразной симптоматикой, что зависит от места локализации патологического процесса, от площади поражения и калибра пораженной магистрали.
Причины и суть заболевания
Сосудистая деменция развивается из-за нарушения или прекращения кровообращения на одном из мозговых участков, вследствие чего часть клеток мозга отмирает. Скорость прогрессирования процесса и выраженность признаков будет зависеть от того, насколько быстро действует провоцирующий фактор.
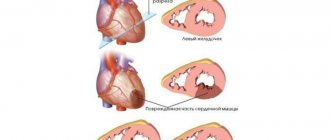
Острое развитие патологии наблюдается при инсульте, ишемическом или геморрагическом. В случае ишемического инсульта происходит закупорка кровеносной магистрали тромбом. Для геморрагической его формы характерен разрыв сосуда. Оба явления препятствуют кровоснабжению, что приводит к необратимой гибели клеток участка мозга.
Обычно сосудистая деменция проявляется у 25% инсультников. Такое происходит в том случае, если поражено 50 мл мозговой ткани. Большую роль играет площадь и зона поражения. Однако существуют особо чувствительные участки мозга, где даже малейшая деструкция влечет за собой плачевные последствия. Это, например, лобные доли, зрительные бугры.
Для больных с сосудистой деменцией существует такая закономерность: первые симптомы могут проявиться либо сразу после инсульта, либо отсрочено, в течение полугода. Срок в 6 месяцев является показательным признаком сосудистого слабоумия. Обычно инсульт, особенно геморрагический, приводит к быстрому развитию событий, появлению и нарастанию симптомов.
При хроническом разрушительном процессе, когда происходит поражение мелких сосудов, атрофия клеток мозга происходит постепенно. Включаются его компенсаторные механизмы, и симптомы нарастают постепенно. Первые признаки сложно идентифицировать. Порой они скрываются не только от окружающих, но и от самого больного.
Главным провоцирующим фактором, который вызывает нарушение проходимости и целостности кровеносной сети в головном мозге, становится атеросклероз, то есть отложение склеротических бляшек на сосудистых стенках. К другим причинам относят:
- болезни сердца, сердечно-сосудистая недостаточность;
- артериальная гипертензия;
- артериальная гипотензия;
- васкулит – воспаление стенки сосуда;
- сахарный диабет;
- гиперлипидемия;
- недостаток эстрогена;
- вредные привычки;
- избыточная масса тела.
https://youtu.be/aL7o8697ZxE
Клиническое течение и прогноз
На клиническое течение и прогноз заболевания влияет причина, вызвавшая патологические изменения в центральной нервной системе. Например, при посттравматической деменции, когда основное заболевание не склонно к развитию, при проведении адекватного лечения, возможны значительные улучшения, являющиеся следствием развивающихся компенсаторных реакций. Когда другие, не пораженные, участки коры головного мозга, смогут взять часть функций на себя. Болезнь Альцгеймера и сосудистая деменция – одни из наиболее распространенных видов неуклонно прогрессирующей деменции. Лечение данных заболеваний — это лишь снятие неприятных симптомов, замедление процесса болезни, социальная и личностная адаптация пациентов, продление их жизни. При быстро прогрессирующем – заболевании, вызвавшем деменцию — прогнозы неблагоприятны. Пациент погибает через несколько лет, иногда – месяцев, после появления первых симптомов болезни. Летальный исход вызван, как правило, сопутствующими заболеваниями, такими как пневмония, сепсис, которые развиваются на фоне поражений центральной регуляции систем и органов человека.
Общие группы симптомов
Заболевание отличает две группы нарушений: когнитивные и неврологические.
На первый план выходят когнитивные расстройства, то есть регресс познавательных, мыслительных функций.
На начальном этапе болезни в первую очередь страдает память. Сначала это едва заметные изменения. Человек забывает некоторые события, отдельные имена и даты, не может подобрать нужного слова для выражения мысли. Ухудшается процесс усвоения новых знаний, больному становится все сложнее запоминать и анализировать новую информацию.
Постепенно амнестические симптомы нарастают. Человек не улавливает смысла сказанного, и все труднее подбирает слова. Из-за этого его речь становится скудной, предложения – краткие, односложные. Если проявляется болтливость, то она бессвязная, возможны перестановки букв в словах, замена слов. Человек сам не понимает смысла сказанного им. Нарушение речи влечет за собой сложности с письмом и чтением.
Амнезия протекает в таких формах:
- прогрессирующая – больной начинает забывать то, что происходило с ним недавно, а затем и более ранние события;
- фиксационная – невозможность воспринимать, анализировать, хранить новый материал, текущие события. Сознание у таких больных сохранено, они хорошо помнят события прошлого, но не могут вспомнить, о чем разговаривали с человеком 5 минут назад. Купив молоко, принеся его домой и положив в холодильник, через несколько минут они собираются вновь за ним в магазин, так как уже забыли, что приобрели его;
- парамнезия – это ложные воспоминания, когда больной дополняет действительность нереальными событиями. Например, он может выдавать за реальность события, прочитанные в книге или увиденные в фильме, и верить в то, что с ним это произошло на самом деле. Или просто фантазирует, выдавая за действительное то, чего не было. Возможно смещение событий во времени, то есть то, что случилось много лет назад человек воспринимает как произошедшее вчера.
Кроме памяти, при сосудистой деменции страдают и другие познавательные функции. Внимание рассеянное, невозможность его фиксирования длительное время. Нарушается восприятие. Мышление становится негибким. Сложно переключаться с одной деятельности на другую.
Часто при прогрессировании процесса у больных фиксируют такой признак, как синдром Корсакова, названный по имени описавшего его впервые врача. Он объединяет в себе несколько симптомов. Прежде всего, это фиксационная амнезия. Как уже говорилось, больной не запоминает текущие события, но сохраняет память на прошлое. В связи с этим у него теряется ориентировка во времени и пространстве. Развивается так называемая амнестическая дезориентация.
Встречаются также различные вариации парамнезий: сомнения в свершении того или иного события, их смещение во времени, смешение вымышленных и правдивых событий.
На фоне этого человек теряется в незнакомой окружающей обстановке. Он не понимает, где он находится. Пребывая в больнице, он не может найти свою кровать, однако в знакомой обстановке, дома, он прекрасно ориентируется.
Публикации в СМИ
Вторая половина XX века характеризовалась значительными изменениями структуры населения. Подъем экономического и социального уровня жизни, достижения в здравоохранении и изменение образа жизни людей в экономически развитых странах привели к существенному увеличению средней продолжительности жизни, а, следовательно, к увеличению числа лиц пожилого и старческого возраста. По статистическим данным, в 2000 году в мире проживало около 400 миллионов человек в возрасте 65 лет и старше. Ожидается, что в ближайшем будущем тенденция к «постарению населения» экономически развитых стран будет сохраняться. Для клиницистов указанные демографические тенденции повышают актуальность гериатрической проблематики.
Уже сегодня среди обращающихся за медицинской помощью не менее половины составляют пожилые лица. Сегодня врачам различных специальностей необходимо знать и учитывать в своей практической деятельности те физиологические и психологические особенности, которые характеризуют пожилых людей.
Почти три четверти из них жалуются на повышенную забывчивость и снижение умственной работоспособности. Причины когнитивной дисфункции в этом возрасте многообразны. Изменения со стороны высших мозговых функций развиваются как следствие естественных инволютивных изменений головного мозга, так и в результате различных соматических, неврологических и психических заболеваний, характерных для пожилого возраста.
Когнитивные расстройства существенно снижают качество их жизни. Между тем, современные методы терапии в большинстве случаев позволяют уменьшить выраженность имеющихся нарушений, увеличить продолжительность активной жизни и отсрочить наступление зависимости от окружающих.
Все это диктует необходимость внимательного отношения клиницистов к вопросам диагностики и дифференциальной диагностики когнитивных расстройств в пожилом возрасте, правильного ведения пациентов с данным видом психических нарушений.
Этиология когнитивных нарушений в пожилом возрасте
Существует несколько десятков заболеваний, в рамках которых закономерно развиваются нарушения когнитивных функций. Самым распространенным из них является болезнь Альцгеймера (БА), которая развивается у 5–15% людей этого контингента. Это заболевание было названо по имени австрийского психиатра Алоиса Альцгеймера, который впервые описал клинические и морфологические особенности слабоумия у 54-летней пациентки.
Долгое время БА считалась относительно редкой болезнью с дебютом в среднем возрасте, а большинство случаев старческого слабоумия расценивалось как результат снижения мозгового кровотока («атеросклеротическая деменция»). Однако в 50–60-х годах двадцатого века было показано, что снижение мозгового кровотока, в действительности, является вторичным по отношению к атрофическому процессу.
Также было показано морфологическое единство так называемого «пресенильного» и «сенильного» слабоумия. БА является заболеванием многофакторной этиологии. Несомненно, существует генетическая предрасположенность к развитию данного заболевания, хотя в общей популяции семейные формы встречаются реже спорадических. Патогенез этого заболевания сложен и не до конца изучен.
Сегодня большинство исследователей центральную роль отводят накоплению в паренхиме головного мозга патологического белка (так называемого, бетаамилоида), который обладает токсическими свойствами в отношении нейронов. При этом накопление начинается определяться за 10–15 лет и более до появления первых клинических признаков заболевания.
Второй по частоте причиной когнитивных нарушений в пожилом возрасте являются цереброваскулярные расстройства, в основе которых лежат такие широко распространенные в пожилом возрасте патологические состояния, как атеросклероз церебральных сосудов, артериальная гипертензия, нарушения сердечного ритма с высоким риском тромбоэмболии в головной мозг и другие сердечно сосудистые заболевания.
Указанные этиологические факторы могут приводить как в повторным острым нарушениям мозгового кровообращения, так и к хронической ишемии головного мозга. Нередко клинические и морфологические признаки БА и сосудистой мозговой недостаточности сосуществуют у одного и того жепациента. В таких случаях говорят о смешанной, сосудисто-дегенеративной этиологии когнитивных расстройств.
В настоящее время активно обсуждаются причины частого сочетания двух основных этиологических форм. Предполагается, что это сочетание не является случайным. Сегодня доказано, что сосудистая мозговая недостаточность является самостоятельным фактором риска БА.
Более редкими причинами когнитивных нарушений в пожилом возрасте являются другие дегенеративные заболевания ЦНС (болезнь Пика, болезнь Паркинсона, хорея Гентингтона и другие заболевания), черепно-мозговая травма, опухоли головного мозга, нейроинфекции, нормотензивная гидроцефалия…
Большинство заболеваний, в клинической картине которых отмечаются когнитивные нарушения, начинаются в пожилом возрасте. Однако неправильно было бы рассматривать возраст как причину заболеваний головного мозга. Хорошо известно, что многие пожилые люди не уступают лицам молодого и среднего возраста по возможностям памяти и интеллекта. Возраст сам по себе может рассматриваться как причина относительно небольшого и непрогрессирующего ухудшения в некоторых когнитивных сферах.
При этом наиболее уязвимы так называемые «динамические» функции: быстрота реакции на внешние стимулы, способность к длительной концентрации внимания, способность быстро переключаться с одного вида деятельности на другой. Эти психологические факты следует принимать во внимание при организации трудовой деятельности лиц пожилого возраста.
В то же время память на события жизни, общие знания, словарный запас, аналитические способности, восприятие и речь меняются с возрастом незначительно. Поэтому, появление в пожилом возрасте клинически отчетливых нарушений указанных функций, прогрессирующая забывчивость на текущие события и события жизни, утрата профессиональной или социальной компетентности должны всегда рассматриваться как патологические признаки.
Синдромы когнитивных нарушений
Наиболее тяжелой формой является деменция. Деменция (слабоумие) – это приобретенные в результате органического заболевания головного мозга устойчивые нарушения памяти и других высших психических функций. Как видно из этого определения, при постановке клинического диагноза «деменция» учитываются как качественные характеристики дефекта высших мозговых функций, так и его выраженность.
Распространенность деменции в европейских странах и в Северной Америке составляет от 5% лиц возрастного диапазона 65–70 лет до 25% лиц старше 80 лет. При деменции, связанной с БА, в клинической картине доминируют нарушения памяти. На первых этапах заболевания мнестические нарушения носят характер небольшой забывчивости на текущие события.
В дальнейшем присоединяются трудности воспроизведения более отдаленных событий жизни. Самыми устойчивыми оказываются воспоминания детства и молодости. Как правило, несколько позже к нарушениям памяти при БА присоединяются нарушения других когнитивных функций. Наиболее типичными являются нарушения пространственной ориентировки и речи.
На развернутых стадиях болезни пациенты закономерно утрачивают независимость и самостоятельность, не могут пользоваться бытовой техникой, начинают нуждаться в посторонней помощи при одевании, еде, выполнении гигиенических процедур. Нередко возникают психические расстройства в виде повышенной подозрительности, галлюцинаций, бесцельной двигательной активности, нарушения цикла «сон-бодрствование».
В типичных случаях от первых проявлений забывчивости до стадии тяжелой деменции при БА проходит 7–10 лет. Однако, в случае начала заболевания в возрасте до 60 лет распад личности может произойти значительно быстрее. Клиническая картина второй по частоте встречаемости форме деменции – сосудистой деменции – существенно отличается от БА.
Нарушения памяти могут порой быть выражены в относительно небольшой степени. Более характерны замедленность интеллектуальных процессов, быстрая утомляемость, снижение критики, эмоциональная лабильность. Важной отличительной особенностью является очаговая неврологическая симптоматика в виде рефлексоворального автоматизма, нарушения ходьбы, повышения сухожильных рефлексов, недержания мочи.
Если пациент имеет инсульты в анамнезе, локализация и объем повреждения мозговой ткани оказывает непосредственное влияние на характер когнитивных очаговых неврологических симптомов.
Деменция является результатом длительного прогрессирования дегенеративных или сосудистых заболеваний головного мозга. Клинически очерченная симптоматика формируется еще до возникновения дезадаптации пациента в повседневной жизни, то есть до возникновения деменции в строгом значении этого термина. Очевидно, что целесообразна диагностика на додементных стадиях заболеваний головного мозга, когда терапевтические мероприятия могут отсрочить, а, в идеале, предотвратить развитие деменции.
В 1997 году для обозначения преддементных стадий болезни Альцгеймера был предложен термин «умеренные когнитивные нарушения». Затем эта формулировка стала употребляться более широко, а именно при когнитивных нарушениях различной этиологии, не достигающих стадии деменции. Современное определение умеренных когнитивных нарушений (УКН) помещает данный синдром между естественными возрастными изменениями когнитивных функций, с одной стороны, и деменцией, с другой.
Диагноз УКН был включен в последний пересмотр Международной классификации болезней (МКБ10). Термин «Умеренное когнитивное расстройство» может использоваться как самостоятельная диагностическая позиция в тех случаях, когда на первый план клинической картины выходят превосходящие возрастную норму когнитивные нарушения, которые, однако, не приводят к утрате самостоятельности и независимости.
Как и деменция, УКН является полиэтиологическим синдромом, причиной которого могут быть различные заболевания головного мозга. Большинство заболеваний головного мозга сопровождаются как когнитивными, так и двигательными или чувствительными нарушениями. Последние подтверждают наличие органического заболевания головного мозга, а, следовательно, патологический характер нарушений когнитивных функций.
Исключение составляет болезнь Альцгеймера (БА). Как отмечалось выше, очаговая неврологическая симптоматика на ранних стадиях БА отсутствует. Поэтому дифференциальный диагноз между возрастными нарушениями и начальными признаками БА базируется, главным образом, на анализе особенностей когнитивных расстройств. В пользу начинающейся БА свидетельствуют также быстро прогрессирующий характер когнитивных расстройств, отягощенный семейный анамнез по деменциям, атрофия гиппокампа при РТ исследовании.
Как и при деменциях, клиническая картина УКН определяется нозологической формой, лежащей в основе когнитивных расстройств. Принято выделять три основных клинических варианта синдрома УКН:
- • амнестический вариант УКН. При этом в клинической картине преобладают нарушения памяти, которые носят постепенно прогрессирующий характер. Является наиболее часто встречаемым клиническим вариантом обсуждаемого синдрома. Динамическое наблюдение за пациентами с данным вариантом УКН показывает, что в дальнейшем у них, как правило, развивается развернутая клиническая картина болезни Альцгеймера.
- • УКН с множественной когнитовной недостаточностью. Характеризуется наличием сочетанного поражения нескольких когнитивных функций: памяти, пространственной ориентировки, интеллектуальных операций и др. Данный тип УКН может отмечаться на начальных стадиях различных заболеваний головного мозга, например, при сосудистой мозговой недостаточности и заболеваниях с преимущественным поражением подкорковых базальных ганглиев (например, болезни Паркинсона).
- • УКН с нарушениями одной когнитивной функции при сохранности памяти. Описаны варианты данного синдрома с преобладанием нарушений речи или праксиса. Как правило, данные нарушения отмечаются на ранних стадиях достаточно редких неврологических заболеваний, таких как первично прогрессирующая афазия и кортико-базальная дегенерация. На этой стадии когнитивные нарушения не вызывают дезадаптации в повседневной жизни, но, тем не менее, являются клинически очерченным синдромом, который выявляется как с помощью специальных (нейропсихологических) методов исследования,так и в обычной беседе с больным и его родственниками.
В ряде исследований, в том числе в нашей клинике, было показано, что до формирования синдрома УКН возможно выявление отдельных клинически значимых когнитивных симптомов. Поэтому мы считаем, что, наряду с умеренными, целесообразно выделять также лёгкие когнитивные нарушения. В патогенезе лёгких когнитивных нарушений важное значение имеют собственно возрастные изменения когнитивных способностей, о которых уже говорилось выше, и другие причины.
Следует отметить, что выраженность возрастных изменений когнитивных функций индивидуальна. Лёгкие когнитивные расстройства часто возникают и в более молодом возрасте при различных заболеваниях головного мозга, являясь клиническим признаком очагового или распространенного поражения мозга. Их выявление и коррекция, наряду с другими неврологическими нарушениями, повышает качество жизни пациента и позволяет предупреждать или замедлять развитие более тяжелых когнитивных нарушений. Объективизация когнитивных нарушений
Диагноз когнитивных нарушений базируется на анализе жалоб больного, беседе с ним и его родственниками для выявления характерных клинических симптомов и применении нейропсихологических тестов. Жалобы на снижение памяти и умственной работоспособности являются тем, что приводит пациента к врачу.
Однако жалобы пациента являются наиболее ненадежным диагностическим признаком когнитивных нарушений. Общеизвестно, что самооценка когнитивных способностей находится в тесной связи с эмоциональным состоянием пациента. Лица с расстройствами тревожно-депрессивного ряда нередко склонны преувеличивать выраженность нарушений.
Регулярно в клинической практике встречаются ситуации, когда жалобы пациента на плохую память не подтверждаются объективными методами исследования. Для подтверждения когнитивных нарушений используются клинические и нейропсихологические методы исследования. Последние представляют собой различного рода тесты и пробы на ориентацию в месте и времени, запоминание и воспроизведение слов и рисунков, пересказ текста, обобщение, трактовку пословиц…
Для оценки пространственной ориентации широко используется тест рисования часов: пациента просят на листе нелинованной бумаги нарисовать круглые часы со стрелками, которые показывают заданное врачом время. Некоторые методики, такие как краткая шкала оценки психического статуса, были специально разработаны для гериатрических пациентов и хорошо себя зарекомендовали в клинической практике.
Часто жалобы пациента на повышенную забывчивость не подтверждаются результатами объективного исследования. В этих случаях следует тщательно оценить эмоциональное состояние пациента, поскольку субъективное ощущение снижения памяти является весьма характерным симптомом депрессии.
В других случаях отрицательный результат нейропсихологических тестов связан с незначительной выраженностью когнитивных нарушений. Поэтому пациенты с жалобами на снижение памяти нуждаются в наблюдении и повторных исследованиях даже при отсутствии объективного подтверждения когнитивных расстройств.
Обследование пациентов с когнитивными нарушениями
Как уже говорилось выше, диагноз когнитивных нарушений является синдромальным и требует всестороннего клинического и инструментального обследования для установления причины нарушений. В первую очередь следует исключать так называемые обратимые формы когнитивных нарушений. Последние развиваются, в частности, при системных дисметаболических расстройствах.
Поэтому, наличие у больного когнитивных нарушений требует и полноценного исследования соматического статуса, а также исследования биохимических показателей крови, уровня тиреоидных гормонов, при возможности – концентрации витамина В12 и фолиевой кислоты.
Обратимыми являются также нарушения, связанные с депрессией. Эмоциональные нарушения могут вызывать как субъективные, так и объективные когнитивные расстройства. Поэтому следует внимательно оценивать эмоциональное состояние. Когнитивные и эмоциональные нарушения могут представлять собой параллельные состояния или быть разными проявлениями общего патологического процесса (например, патологии лобных долей головного мозга).
Так или иначе, наличие депрессии требует назначения антидепрессантов. Следует избегать препаратов с выраженным холинолитическим эффектом, например, таких как амитриптилин, поскольку подобные препараты могут оказывать негативное влияние на когнитивные способности пожилых лиц. Напротив, современные антидепрессанты из группы селективных ингибиторовобратного захвата серотонина способствуют уменьшению выраженности когнитивных нарушений.
Прогрессирующий характер когнитивных расстройств является показанием для проведения нейровизуализации: компьютерной рентгеновской или, предпочтительнее, магнитно-резонансной томографии головного мозга. Это обеспечивает, во-первых, исключение других причин деменции, например, опухоли головного мозга или нормотензивной гидроцефалии. Очевидно, что данные состояния требуют особого подхода к лечению.
Во-вторых, с помощью нейровизуализации можно получить информацию, имеющую диагностическое значение для определения нозологической формы когнитивных нарушений. Так, признаком, характерным для БА, является атрофия гиппокампа, а при сосудистых когнитивных нарушениях закономерно встречаются ишемические изменения серого и белого вещества головного мозга.
Принципы ведения когнитивных расстройств
Терапия когнитивных расстройств преследует две основные цели: профилактику нарастания выраженности когнитивных нарушений и уменьшение выраженности уже имеющихся нарушений. Основные мероприятия, необходимые при лечении, таковы:
- диагностика и коррекция дисметаболических нарушений, которые сами по себе могут быть причиной когнитивных расстройств или усугублять нарушения, связанные со структурным поражением головного мозга;
- оценка эмоционального статуса и, по показаниям, лечение депрессии;
- лечение имеющихся сердечно-сосудистых заболеваний, что имеет патогенетическое значение как при сосудистых когнитивных нарушениях, так и при БА, а также лечение других соматических расстройств;
- применение нейропротекторных препаратов. Под «нейропротекторными» препаратами понимаются лекарственные средства, которые способствуют увеличению выживаемости нейронов в условиях различных патологических воздействий, например, в условиях гипоксии. Теоретически применение нейропротекторных препаратов способствует профилактике нарастания выраженности когнитивных нарушений. Однако, на практике указанный профилактический эффект очень сложно доказать. Тем не менее, такой эффект предполагается у препаратов гинкго-билобы (танакан и др.), церебролизина, актовегина, препаратов из группы статинов…
- заместительная нейротрансмиттерная терапия. Как показали многочисленные нейрохимические исследования, выраженность когнитивных нарушенийразличной этиологии наиболее надежно коррелирует со снижением активности медиаторов ЦНС. Это послужило основанием для применения с симптоматической целью препаратов, которые воздействуют на основные нейротрансмиттерные системы головного мозга. Ингибиторы ацетилхолинэстеразы (реминил, экселон, арицепт, нейромидин) на протяжении последних 10–15 лет успешно применяют для лечения, в основном, болезни Альцгеймера.
Эффективность данных препаратов при этом заболевании на стадии легкой и умеренной деменции на сегодня не вызывает серьезных сомнений. Ограничениями к применению ингибиторов ацетилхолинэстеразы являются синдром слабости синусового узла и другие заболевания сердца с тенденцией к брадикардии, тяжелая бронхиальная астма, язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения, тяжелая депрессия, неконтролируемая эпилепсия. Нередкими побочными явлениями при использовании препаратов данного класса являются тошнота и рвота.
Антагонист NMDA-рецепторов (акатинол Мемантин) стал применяться для лечения деменции несколько позже, но уже хорошо зарекомендовал себя в клинической практике. Доказан отчетливый положительный эффект препарата при БА, сосудистой и смешанной деменции различной степени тяжести. Как и в отношении ингибиторов ацетилхолинэстеразы, бсуждается целесообразность применения данного препарата на стадии УКН.
Выгодной стороной акатиноламемантина является его большая безопасность и переносимость по сравнению с ингибиторами ацетилхолинэстеразы. С учетом его механизма действия не исключен и определенный нейропротекторный эффект препарата. Возможно сочетанное применение антихолинэстеразных средств и мемантина, чем нередко достигается усиление эффекта.
Агонисты дофаминовых рецепторов (проноран) применяют при легких и умеренных когнитивных нарушениях преимущественно возрастного характера. Применение данного препарата основано на исследованиях последних лет, которые показали корреляцию выраженности возрастных нарушений внимания и памяти с изменениями дофаминергической нейромедиаторной системы. На этапе деменции, агонисты дофаминовых рецепторов, по-видимому, малоэффективны.
Когнитивные расстройства широко распространены в популяции. Их своевременное выявление и правильное лечение несомненно повышает качество жизни пациентов, является важным для предупреждения наиболее тяжелых проявлений когнитивных расстройств в форме слабоумия. Но уже и сегодня синдромальный диагноз деменции не звучит как приговор, а в недалеком будущем мы определенно будем иметь более эффективные средства лечения этого серьезного нейропсихиатрического расстройства.
Н.Н. ЯХНО, член-корреспондент РАМН, профессор В.В. ЗАХАРОВ, доктор медицинских наук, Кафедра нервных болезней ММА им. И.М. Сеченова
Неврологические расстройства
В начальной стадии заболевания неврологические дисфункции проявляют себя общими симптомами. Появляется слабость и быстрая утомляемость, рассеянность, раздражительность. Беспокоят систематические головные боли, сон нарушен. Наблюдается нестабильный эмоциональный фон. Возможны депрессивные состояния. Человек несдержан, вспыльчив, озлоблен. Эмоциональная несдержанность обычно проявляется насильственным плачем или смехом, слабодушием.
Из других неврологических показателей встречается мозжечковый синдром, выделяющийся нескоординированностью движений. Создается впечатление, что руки и ноги движутся хаотично. Из-за этого меняется походка: становится шаткой, расхлябанной. Кажется, что человек пьян. Нестабильность шага провоцирует падения.
Болезнь вызывает акцентуации личностных черт. Например, если раньше человек отличался скрупулезностью и «додельностью», то патология превращает его в придирчивого ворчуна.
Псевдобульбарный синдром выражается триадой признаков:
- дизартрия – нарушение произношения;
- дисфония – потеря звучности голоса;
- дисфагия – проблемы с глотанием.
Бывают случаи параличей и парезов, но достаточно редко. Мышечный тонус и рефлексы повышены.
Достаточно часто происходят сбои в работе органов малого таза, случаются эпилептические припадки.
В целом, для деменции сосудистого происхождения характерна узость и зацикленность психических процессов, потеря гибкости мышления, угасание познавательных способностей, узкий круг интересов.
Отличия от умственной отсталости
Существующий в психиатрии диагноз «умственной отсталости или олигофрении» необходимо отличать от изменений, которые вызывает сосудистая деменция. При олигофрении происходит приостановка развития личности под воздействие патологии, разум взрослого человека остается на стадии детства, а интеллект так и не доходит до необходимого уровня.
Чаще всего умственная отсталость не прогрессирует, а предстает как результат наследственного или приобретенного заболевания. В данном случае последствия инсульта и другая сосудистая патология не играют значительной роли. Психические изменения выявляются в детском возрасте.
Общими признаками могут быть:
- расстройства речи;
- эмоциональные нарушения;
- неадекватное поведение.
Случаи сосудистого слабоумия
Ученые доподлинно установили, что русская писательница, императорская фрейлина Смирнова Александра Осиповна, кем в свое время восхищался А.С. Пушкин, страдала сосудистой деменцией.
С юности она отличалась мрачностью настроения либо его перепадами, бессонницей. В возрасте 40 лет резко похудела, осунулась. К врачам обращаться не хотела. Лечилась своими силами: проповедями, обрядами. Наследственность ее была отягощена психическими расстройствами.
В возрасте 69 лет ее состояние еще больше ухудшилось. Речь стала несвязной, она переставляла слоги в словах, искажала их. Страдала память, и нарушилось поведение. Психическое состояние резко ухудшилось, доходя до степени психического расстройства.
По данным, собранным со слов очевидцев, Александре Осиповне был установлен диагноз «атеросклеротическая деменция».
Диагноз сосудистой деменции был поставлен и другой известной писательнице, автору книги «Хижина дяди Тома» Гарриет Бичер-Стоу. Всю свою жизнь она посвятила заботе о своем многочисленном семействе, борясь с бедностью и болезнями. В последние годы своей жизни, после смерти мужа, Гарриет жила в полном одиночестве. У нее отмечались странности в поведении. Порой она приходила в дом Твена, блуждала там по комнатам. Ни на кого не обращала внимания, была отстраненной. Походив немного среди людей, возвращалась восвояси. Умственные способности ее совсем испортились, она практически не могла ухаживать за собой. Особым деструктивным изменениям подверглась память больной.
Жизнь рядом с больным деменцией
Больные деменцией ведут себя как малые дети. В то же время, они постепенно утрачивают навыки, не обретая новых. Родным следует принять этот факт как должное и ни в чём себя не винить. При обнаружении первых признаков нарушения памяти следует убедить близкого человека обратиться к неврологу. Обычно в дебюте деменции пациенты соглашаются на это предложение. Неврологи Юсуповской больницы советуют лицам, которые проживают рядом с больным деменцией, придерживаться следующих правил:
1. Не оставайтесь один на один со своими проблемами. Забота о близком человеке не должна разрушать связей с внешним миром. Следует просить родственников, чтобы они чаще звонили и приезжала. Нужно найти людей, которые находились в аналогичной ситуации, и общаться с ними; 2. Не отказывайтесь от помощи родных и близких вам людей. Нужно дать почувствовать окружающим, что их участие чрезвычайно важно для вас; 3. Не ждите, пока негативные эмоции выплеснутся в присутствии больного. Выпустите свою злость в другом месте; 4. Если вы устали, испытываете эмоциональное истощение, обратитесь к психологу Юсуповской больницы. Он поможет предотвратить депрессию; 5. Уделяйте себе должное внимание, посещайте салоны красоты, хорошо одевайтесь.
Если у близкого человека нарушилась память, не следует оставлять его один на один с проблемой. Обратившись к специалистам Юсуповской больницы, родственники больного получат рекомендации, которые позволят жить комфортней. Наши специалисты расскажут, как ухаживать за ним, организовать быт, обеспечить безопасность.
Организация быта больных
Если врачи установили пациенту диагноз «деменция», его родственникам следует специальным образом обустроить комнаты для проживания больного. В них нужно поставить замки, оставить минимальное количество вещей и мебели, убрать колющие и режущие предметы. Большинство больных деменцией проявляют агрессию и склонность к вандализму. Они могут нанести вред себе и окружающим. Чтобы пациент не смог выбросить или уничтожить деньги, документы, их следует изъять из комнаты и спрятать.
Пациент, страдающий деменцией, никогда не сможет оценить действий ухаживающего человека, проявить благодарность. Не стоит по этому поводу на него обижаться, как мы не обижаемся на маленьких детей. Деменция не обязательно прогрессирует до третьей стадии заболевания. Во многих случаях можно предотвратить тяжёлые нарушения памяти с помощью адекватной терапии.
Некоторые расстройства памяти обратимые. Иногда совместными усилиями врачей и ухаживающих за больным людей удаётся частично восстановить нарушенные функции, улучшить качество жизни. Неврологи, психотерапевты и реабилитологи Юсуповской больницы совместно составляют индивидуальную программу лечения каждого пациента. Это гарантирует максимальный эффект проводимой терапии. Врачи клиники неврологии постоянно наблюдают пациентов, при наличии показаний меняют препараты и их дозы, схему применения.
Чтобы обеспечить близкому человеку адекватную медицинскую помощь и профессиональный уход при развитии деменции, звоните по телефону контакт-центра в любое время суток независимо от дня недели. Наши специалисты подберут удобное время консультации невролога, специализирующего на диагностике и лечении расстройств памяти.
Формы сосудистой деменции
Мозг обеспечивает нам сознательное существование, отвечая за мыслительные, эмоциональные, адаптивные процессы. Его субстанция строго структурирована. Каждый ее отдел несет ответственность за свои функции.
Однако любой отдел мозга может подвергаться деструктивным изменениям, из-за чего нарушается определенный вид деятельности. Исходя из этого, различают несколько форм заболевания, отличающихся не только локализацией, но и калибром пораженных сосудов.
Дисмнестическая или лакунарная деменция возникает на фоне разрушения сосудов мелкого диаметра. В результате этого в толще белого и серого вещества появляются множественные инфарктные очаги. Это наиболее классический вариант течения болезни, при котором все патологические проявления неярко выражены. Наблюдается дозированное снижение интеллектуальных способностей, неярко выраженное нарушение памяти, небольшая замедленность психомоторики.
Мультиинфарктная форма сопровождается поражением сосудов среднего диаметра, и обычно развивается при неострых патологических процессах. Проявления ее незначительны и долго не замечаются даже самим больным. Течение ее поэтапное. Нарушения сначала прогрессируют, а затем застывают на определенном этапе до следующего микроинсульта. Среди симптомов этого вида заболевания на первый план выходит нарушение познавательных функций. Постепенно присоединяются неврологические и эмоциональные расстройства.
Подкорковая сосудистая деменция – это болезнь мелких сосудов, на фоне чего происходит атрофия клеток белого вещества с образованием ишемических участков. Причину этого процесса ученые видят в накоплении в стенках артерий амилоида с последующим ее воспалением. Клиника заболевания отличается некоторой нетипичностью. Она может протекать по типу болезни Альцгеймера либо в виде изолированного слабоумия.
Аутоиммунные васкулиты, такие как системная красная волчанка, панартериит становятся причиной еще одной формы заболевания – мозгового васкулита. Она выражается слабоумием и спутанностью сознания. Поражает, как правило, больных после 50.
Смешанная деменция соединяет в себе две формы: сосудистую и атрофическую, то есть по альцгеймеровскому типу. Поэтому в картине заболевания можно наблюдать симптомы как сосудистого слабоумия, так и болезни Альцгеймера, но последние превалируют над первыми.
Деменция атеросклеротическая, сенильная
Деменция
— в переводе с лат. dementia означает безумие — это тяжелое заболевание, вызванное органическим поражением мозга, выраженное в резком снижении умственных способностей, распаде психических функций, необратимой утрате приобретенных знаний и навыков, снижение способности к самообслуживанию, стойком снижении скорости мыслительных реакций, обеднении эмоций, нарушении эмоционального контроля, мотиваций и социального поведения.
Клиническую картину деменции характеризуют причины, вызвавшие органическое поражение головного мозга, локализация и обширность дефекта, исходное состояние организма. Но во всех случаях заболевания характерны ухудшение памяти, расстройство внимания, снижение способностей к мышлению и обучению, утрата элементарных навыков. Деменция является необратимым дегенеративным заболеванием, и в молодом возрасте ее развитие происходит в результате зависимого поведения от пагубных привычек – алкогольной зависимости. Сенильная деменция — в переводе с лат. senilis означает старческий — носит в просторечии название старческий маразм и развивается у лиц после 65 лет.
По данным ВОЗ в мире насчитывается более 47 миллионов людей с деменцией и более 7 миллионов новых случаев заболеваний регистрируется ежегодно.
Получить бесплатную консультацию по телефону
Болезнь Бинсвангера
Патология названа в честь ее первооткрывателя и представляет собой подкорковую атеросклеротическую энцефалопатию. Развивается вследствие поражения мелких мозговых сосудов, является довольно частой формой деменции: около 1/3 всех дементоров.
Установлено, что главную роль в развитии патологии играет артериальная гипертензия. Она отмечалась у 80% больных этой формой. Чаще всего заболевание стартует после 50 лет и начинается внезапно. Первыми признаками ее может стать преходящее нарушение мозгового кровообращения, сопровождающееся внезапным параличом, который, однако, также внезапно проходит. К другим признакам причисляют малые инсульты, паркинсонизм. Наблюдается магнитная походка, когда ноги как бы прилипают к полу.
Появляется эмоциональное недержание в виде внезапного смеха или плача, нарушается речь, теряется контроль над витальными функциями (например, мочеиспусканием). Проблемы с памятью и мышлением появляются уже на заре заболевания.
Симптоматика патологии довольно разнообразна. Ведь процесс вызывает обширное поражение ткани мозга с ее ишемией, разрушением отростков нервных клеток, демиелинизацией нервных волокон. Процесс сопровождается неуклонным прогрессированием, хотя возможны случаи и стойкой ремиссии.
Преимущества лечения деменции в Юсуповской больнице
В Юсуповской больнице созданы все условия для лечения пациентов, страдающих деменцией:
- Комфортные палаты, оснащённые притяжно-вытяжной вентиляцией и кондиционерами;
- Полноценное качественное питание;
- Грамотный медицинский персонал;
- Высокая квалификация врачей;
- Современная аппаратура ведущих мировых производителей;
- Индивидуальный подход к выбору метода лечения каждого пациента.
Персонал клиники неврологи имеет большой опыт лечения больных разными видами деменции. Если у родственников отсутствует возможность обеспечить уход за больным дома, комфортные условия для пребывания пациентов созданы в хосписе при Юсуповской больнице.
Для того чтобы записаться на приём к неврологу, следует позвонить по телефону. Специалисты контакт-центра предложат удобное вам время консультации врача, который специализируется на диагностике и лечении нарушений памяти.
Диагностика
Прежде всего, диагностика заболевания проводится на основании клинической картины, а, точнее, наличия в ней когнитивных и неврологических дефектов. Они значительно отравляют жизнь больного и не исчезают даже при ясном сознании.
Правильно идентифицироватьсимптомы, а впоследствии назначить и эффективное лечение, позволяет своевременная диагностика. Благодаря визуальным методам исследования она очень упростилась, и это дает возможность вовремя распознать патологию, не затягивать с лечением.
Среди таких методов назначают:
- МРТ, КТ;
- ангиографию, позволяющую оценить состояние сосудов;
- реоэнцефалографию, определяющую кровенаполнение сосудов;
- ЭЭГ, фиксирующую биоэлектрические сигналы мозговых клеток;
- ядерно-резонансную томографию, визуализирующую белое вещество и др.
Обязательно назначаются консультации смежных специалистов: невролога, кардиолога, психиатра. Проводится систематический контроль артериального давления.
Лечение и уход
В современном мире проводятся исследования многочисленных лекарственных средств, проходящих различные стадии клинических испытаний, для лечения деменции. К сожалению, в настоящем времени нет какой-либо терапии для того чтобы вылечить, или изменить ход развития заболевания. Комплексное лечение деменции направлено на то, чтобы стабилизировать процесс и снизить выраженность существующих симптомов. Должна проводиться терапия гипертонической болезни, атеросклероза, сахарного диабета, ожирения — заболеваний, которые усугубляют деменцию. Можно сделать многое, для того, чтобы поддержать и улучшить жизнь людей с таким заболеванием, и людей, осуществляющих за ними уход.
Основными целями медицинской помощи при деменции являются: по возможности, ранняя диагностика и профилактика развития болезни; а также, меры для оптимизации физического здоровья пациента, его активности, поддержания процессов умственного восприятия. Необходимо выявлять, лечить и корректировать сопутствующие заболевания, поведенческие и психологические симптомы. Предоставлять информацию и долгосрочную поддержку людям, осуществляющим уход.
Последствия старческой деменции
Развитие деменции пожилого возраста приводит к следующему:
- Потеря навыков самообслуживания.
- Угроза возникновения чрезвычайных ситуаций (пожар, утечка газа, затопление и др.).
- Риск травмирования больного.
- Вероятность образования пролежней, а также их инфицирования (если пациент обездвижен).
- Истощение и обезвоживание организма.
- Агрессивное поведение в отношении окружающих людей, аутоагрессия.
- Нарушения психики, проявляющиеся в виде бреда, галлюцинозов и т.д.
Рекомендуем
«Уход за пожилыми людьми с деменцией: учимся строить отношения» Подробнее
Факторы риска
Для развития сосудистых нарушений, которые могут стать причиной деменции, достаточно сочетания 2–3 из многочисленных факторов риска:
- возраста (60% больных слабоумием – люди в возрасте от 60 лет);
- артериальной гипертензии;
- нарушений обмена веществ (повышенный уровень холестерина, сахарный диабет);
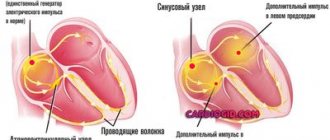
- врожденных и приобретенных пороков сердца (желудочковые аритмии, дилатация камер сердца, нарушение проводимости миокарда);
- ишемической болезни сердца;
- варикозного расширения вен;
- черепно-мозговых травм;
- опухолей головного мозга;
- привычки курить;
- наследственной предрасположенности;
- половой принадлежности (сосудистая деменция в два раза чаще появляется у мужчин).
Некоторые специалисты считают факторами риска низкий социальный статус, отсутствие образования, специфику профессии (физический труд), невысокий уровень интеллектуального развития.
Общие сведения
Психические расстройства представлены крупной категорией изменений, диагнозов. Они имеют специфические критерии диагностики, вынесены в отдельную рубрику в рамках МКБ-10. некоторые патологические процессы этого типа имеют органическое происхождение. Структурные изменения в нервных тканях, их отмирание в результате ишемии.
По данным зарубежных исследователей, сосудистая деменция занимает второе место по распространенности после деменции при болезни Альцгеймера. При этом частота сосудистой деменции в разных регионах отличается. В некоторых странах, в том числе – в России, Японии, Китае и Финляндии сосудистая деменция встречается чаще болезни Альцгеймера. Нередко наблюдается сочетание двух заболеваний – смешанная деменция.
Сосудистая деменция является серьезной медицинской и социальной проблемой. Средняя продолжительность жизни увеличивается, к врачам обращается все больше пожилых пациентов, страдающих сосудистыми заболеваниями головного мозга, распространенность сосудистой деменции растет. Больные с такой деменцией нуждаются не только в лечении, но и в специальном уходе – и это тоже проблема, которую пока обычно приходится решать родственникам. Сосудистая деменция снижает продолжительность жизни пациентов и ухудшает ее качество. Лечение данной патологии осуществляют специалисты в области неврологии и психиатрии.
Для патологического процесса типичны симптомы, которые наблюдаются при прочих формах деменции, в том числе при болезни Альцгеймера. Ключевое отличие в потенциальной обратимости угасания высшей нервной деятельности. Большей нестабильности течения. Однако пациенты и их родственники почти в 90% случаев обращаются в момент, когда радикально помочь уже нельзя, даже при качественном лечении часть неврологического дефицита остается.
Терапия медикаментозная. Систематическая. Чаще всего требуется прием препаратов многие годы, если не всю жизнь. Прогнозы зависят от первичного провоцирующего заболевания, также от момента начала помощи.