Заболевания сердечнососудистой системы различны по типу, характеристике и рискам наступления фатальных результатов.
Многие не приносят видимого дискомфорта до определенного момента, обнаруживаются случайно в ходе тщательной диагностики. Примерно в 60% случаев речь идет о приобретенных патологических процессах.
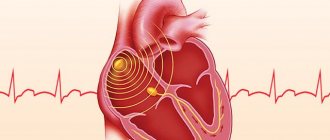
К таковым относится и описанное состояние. Миграция водителя ритма — это отклонение, в ходе которого отмечается спонтанное перемещение электрической активности из правого предсердия в другие области мышечного органа. Но в желудочки — крайне редко.
Самостоятельным диагнозом миграция водителя ритма не считается, более того, специфические симптомы не существуют. Ощущения пациента зависят от основного состояния, приведшего к развития этого признака. Вариантов может быть масса: от неврогенных патологий до собственно кардиальных отклонений.
Лечение проводится под контролем профильных специалистов, возможна пожизненная поддерживающая терапия. Суть заключается в устранении первопричины, но не всегда кардинальным образом можно подействовать на этиологический фактор.
Несмотря на угрожающее название, отклонение само по себе несет минимальную опасность. Нужно оценивать, что за ней стоит и тогда прогнозировать исход.
Механизм развития
Водитель ритма сердца — это плотное скопление активных клеток-кардиомиоцитов, способных спонтанно возбуждаться.
Их основная функция — генерировать биоэлектричекий импульс, проходящий по всему мышечному органу и вызывающий сокращений миокарда.
Без этого не может быть нормального кровообращения, как только процесс ослабевает, наступают генерализованные гемодинамические нарушения, чреватые скорой смертью. Другой название — синусовый узел. Он расположен в верхнем сегменте правого предсердия.
При нарушении работы кардиальных структур по типу миграции водителя ритма источник сигнала перемещается в прочие камеры, в том числе возможно вовлечение желудочка, атриовентрикулярного узла (эта анатомическая структура вступает в «игру» при нарушении работы синусового узла, в качестве вспомогательного элемента, в нормальном же положении он отвечает за распределение импульса).
В отличие от фибрилляции предсердий, когда сигнал хаотичный, и производится сразу во многих частях сердца, миграция сопровождается правильными сокращениями и единственным источником импульса, хотя и смещенным.
При этом интенсивность производимого раздражителя может быть недостаточной для полноценной работы миокарда.
В такой ситуации присутствует значительный риск фибрилляции, трепетания, предсердной экстрасистолии, и прочих опасных аритмий, чреватых остановкой сердца.
Симптоматика
Здоровый человек не испытывает никаких нежелательных проявлений при миграции водителя ритма сердца.
Если сбои в работе проводящей системы вызваны патологическими изменениями в организме, симптомы будут зависеть от сопутствующего заболевания.
Общая симптоматика характеризуется:
- недомоганием;
- расстройствами сознания;
- слабостью, быстрой утомляемостью;
- пониженной работоспособностью;
- чувством нарушенной ритмичности сердца;
- болевым синдромом в сердце;
- головокружением;
- обморочными состояниями;
- повышением артериального давления.
Симптоматика может не проявляться в течение длительного времени или возникать периодически.
Маленькие пациенты, у которых наблюдается миграция генератора ритма, вызванная заболеваниями, подвержены психовегетативным нарушениям, замедлению в половом созревании, неврологическому синдрому и снижению двигательной активности
При сбоях в работе проводящей системы у детей:
- нарушается дыхание в виде одышки;
- некоторые участки на теле, губы и кончики пальчиков синеют;
- снижается или полностью отсутствует аппетит;
- нарушается сон;
- наблюдается пульсация сосудов на шее;
- появляется ощущение дискомфорта в области сердца;
- понижается кровяное давление;
- возникает быстрое чувство тяжести и усталости при занятиях спортом или любой физической активностью.
В тяжелых случаях ребенок начинает систематически терять сознание. Возникновение осложнений повышает вероятность внезапной смерти.
В пубертатном возрасте заболевание приобретает ярко выраженную симптоматику, характеризующуюся кардиалгией, гипервозбудимостью, бессонницей, метеочувствительностью.
Виды нарушения
Критерий классификации миграции — по локализации участка биоэлектрической активности.
Соответственно говорят о трех вариантах:
- Сигнал генерируется в левом предсердии. Относительно частый тип. Встречается в 90% случаев или около того. Сопровождается минимальной симптоматикой. Миграция нестабильна, в определенный момент кардиальные структуры вновь меняются местами.
- Импульс производится в желудочках. Куда опаснее, поскольку присутствует риск спонтанной остановки сердца без предварительных симптомов.
- Наблюдается попеременное блуждающее движение активного участка. На протяжении короткого промежутка времени. В такой ситуации сигнал спонтанно движется от одной камеры у другой. Этот тип также несет колоссальную опасность.
Указанная классификация имеет большую клиническую значимость. Разграничение проводится по результатам электрокардиографии.
Точное выделение типа процесса необходимо для разработки тактики терапии, наравне с выявлением происхождения отклонения от нормы.
Миграция суправентрикулярного водителя ритма — это аритмия при которой импульс перемещается от синусового узла к атриовентрикулярному.
Возникает в 5-10% от всех случаев, но несет большую опасность, поскольку сигнал перестает распределяться в правильной последовательности.
Итогом оказывается симптоматический комплекс, напоминающий блокаду ножек пучка Гиса и несущий те же угрозы.
Кардиальные причины
Факторы развития не всегда сердечные. На их долю приходится всего 60% клинических случаев. Много неврогенных моментов, некоторые ситуации пациент вызывает сам.
Причины у детей, подростков и взрослых одинаковы:
- Миокардит. Воспаление мышечного слоя органа. Представлен группой клинических вариантов. Основной — инфекционный, провоцируется вирусами, реже бактериями.
Всегда вторичен по отношению к другим патологиям. Вызвать воспаление может, в том числе тонзиллит, кариес и прочие. Требуется срочное лечение в стационаре с применением антибиотиков.
Дезинтоксикационная терапия показана в любом случае для облегчения состояния и снижения вероятность остановки сердца.
Второй клинический вариант — аутоиммунный процесс. Встречается на фоне текущего ревматизма и прочих заболеваний подобного рода. Купируется иммуносупрессорами в ударных дозировках.
Если своевременно не помочь, есть риск деструкции предсердий. Потребуется сложное протезирование без гарантий эффекта. Миграция водителя ритма происходит по причине разрушения активных клеток. Это компенсаторный механизм.
- Пороки сердца, как врожденные, так и приобретенные. Наиболее часто страдает аорта, наблюдается стеноз клапанов (митрального в том числе) и прочие варианты.
При генетических отклонениях возможны нарушения смешанного плана. Страдают не только кардиальные структуры, но и другие системы.
Многие состояния остаются незамеченными годами, процесс обнаруживается в пиковые периоды: пубертат, физическая перегрузка, эмоциональное потрясение и прочие моменты играют наибольшую роль.
Внимание:
При упорном игнорировании симптоматики диагноз ставят в ходе вскрытия.
- Воспаление околосердечной сумки — перикарда. Возникает компрессия органа, что и заканчивается эктопией (смещением) водителя ритма.
- Ревматизм. Аутоиммунная патология. Точное происхождение не известно. Предполагается, что всему виной перенесенные вирусные инфекции. Полное излечение невозможно. Миграцию водителя ритма устранить кардинальным образом тоже не получится. Но есть хорошие шансы перевести процесс в стойкую ремиссию.
- Кардиомиопатия. Разрастание мышечного слоя органа, также расширение камер. Вероятность развития эктопии участка электрической активности примерно 20%. Может быть выше при смешанной этиологии процесса.
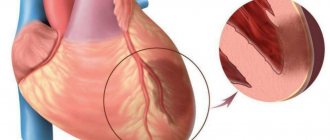
- Ишемическая болезнь. Нарушение питания функционально активных тканей по коронарным артериям. Рано или поздно приводит к острому некрозу или отмиранию клеток.
- Перенесенный инфаркт. Сопровождается миграцией почти всегда, интенсивность нарушения тем выше, чем обширнее было поражение миокарда.
- Синдром слабости синусового узла. Результат перенесенных ранее заболеваний или же врожденная особенность организма. Заключается в неспособности естественного водителя ритма производить сигнал достаточной силы для полноценного сокращения миокарда. В качестве компенсации организм активизирует другие кардиомиоциты.
Внесердечные факторы
Помимо строго сердечных моментов, присутствуют и прочие причины объективного характера, которые не зависят от поведения и привычек пациента:
- Вегетососудистая дистония. Или ВСД. Вопреки утверждениям многих специалистов, диагнозом не считается. Это симптоматический комплекс.
Он присущ пациентам с перенесенными или текущими патологиями центральной нервной системы, мозговых придатков. Также может провоцироваться нарушением гормонального фона.
В таком случае отклонение связано с активизацией блуждающего нерва. Требует срочного выявления происхождения, затем показано купирование симптоматики и предотвращение повторных приступов.
- Вирусные и инфекционно-воспалительные патологии. От простой простуды и ОРВИ до туберкулеза, прочих состояний опасного характера. По мере лечения результат различен. В отсутствии грубых дефектов вероятно полное восстановление.
- Эндокринные нарушения. Гипертиреоз, чрезмерный синтез гормонов коры надпочечников, избыток специфических веществ гипофиза, андрогенов, ангиотензина, альдостерона, ренина.
Лечение заключается в нормализации фона. По мере достижения этой цели, самочувствие улучшается. Но если возникают дефекты развития сердца, как вариант, кардиомиопатия, полной компенсации ждать не приходится.
Внешние факторы
Прочие моменты связаны с поведением самого человека:
- Длительное применение препаратов для стимуляции работы мышечного слоя органа — сердечных гликозидов. Это опасные фармацевтические средства. Их назначаются по показаниям, для длительного самостоятельного приема они не подходят. По окончании применения возможно улучшение.
- Интенсивные стрессы. Устойчивость к нервному напряжению у всех различна. Лица со слабым, инертным типом ЦНС более подвержены психосоматическим патологиям. В том числе с миграции водителя ритма без органических причин.
- Физическая нагрузка, не адекватная уровню развития человека. Перегружать себя активностью не стоит, особенно если подготовка недостаточна. Возникает не только миграция водителя ритма, но и образование дополнительных аномальных очагов электрической активности в предсердиях и желудочках. Заканчивается это плачевно: фибрилляция, остановка работы органа, смерть.
- Недостаток микроэлементов, в том числе калия, магния, железа (в меньшей мере). Метаболические дефицитарные процессы встречаются у пациентов с нерациональным питанием, кахексией, анорексией, принимающих мочегонные препараты на регулярной основе.
Определять причины нужно методом исключения.
Вне связи с конкретным органическим дефектом, говорят об идиопатической, то есть неустановленной форме. Когда факт — налицо, а причину происхождения определить невозможно.
Нарушения сердечного ритма
Сердце — это полый мышечный орган, разделенный на четыре камеры: два предсердия (верхние камеры), два желудочка (нижние камеры). Сердце разделено на правую и левую части, оно отвечает за перекачивание крови по всему организму. Таким образом сердце снабжает органы и ткани необходимым для их жизнедеятельности кислородом. Для того чтобы кровь собиралась и нагнеталась, сердце управляется и регулируется посредством слабых электрических импульсов, проходящих из верхних камер в нижние. В сердце здорового человека за возникновение этих импульсов отвечает синусовый узел. Его называют также естественным водителем ритма. Таким образом, именно синусовый узел координирует сокращения и позволяет сердцу ритмично биться. Каждый импульс проходит из верхних камер сердца в нижние, вызывая сначала сокращение в предсердиях (верхние камеры), а затем в желудочках (нижние камеры). Данная последовательность сокращений известна как сердцебиение. В состоянии покоя сердце здорового человека сокращается 60-80 раз в минуту, то есть, примерно, 100,000 раз в день. Во время физических нагрузок или эмоционального стресса потребность организма в кислороде повышается. Для адаптации к данным физиологическим условиям сердечный ритм повышается до более чем 100 ударов в минуту.
Причиной нарушений естественного ритма работы сердца могут быть заболевания или возрастные процессы. Чаще всего это аномалии в проводящей системе сердца или полная блокада проводящих путей. Возможные последствия — нерегулярное или замедленное серцебиение. В данном случае, особенно при физической нагрузке, организм недополучает кислород, что вызывает головокружение, чувство слабости или усталости. Подобные нарушения ритма называются в медицинском лексиконе брадикардией. Синдром слабости синусного узла и АВ-блокада, т.е. атрио-вентрикулярная блокада (блокада между предсердием и желудочком), являются наиболее распространенными нарушениями. В случае синдрома слабости синусного узла, т.е. дисфункции синусного узла, импульсы подаются нерегулярно или слишком редко. Сердце не в состоянии вырабатывать необходимый для адаптации к нагрузке ритм. В случае АВ-блокады проведение электрических сигналов между синусовым узлом (в предсердии) и АВ-узлом (в желудочке) может быть частично или полностью заблокировано. При полной АВ-блокаде электрическая проводимость между предсердием и желудочком прерывается. И тогда другой участок сердца будет вырабатывать очень редкий вспомогательный ритм для обеспечения жизнедеятельности организма. В любой из этих ситуаций на помощь сердцу приходит искусственный ритмоводитель. При помощи тщательно отрегулированных во времени электрических импульсов система электростимуляции стимулирует сердечную мышцу, вызывая ее сокращения подобно тому, как это происходит при здоровом сердцебиении. На сегодняшний день кардиостимуляторы могут отвечать потребностям отдельно взятого пациента. Говоря о кардиостимуляторе, мы имеем в виду стимулирующую систему, которая состоит из кардиостимулятора и электрода. Сам кардиостимулятор — это генератор импульсов, состоящий из миниатюрной электронной микросхемы и компактной батареи. Современные кардиостимуляторы приходят в действие только при отсутствии естественного сердечного ритма. Если кардиостимулятор не детектирует никаких собственных сердечных сокращений, он выдает электрический импульс. В результате этого импульса сердечная мышца сокращается. Электрокардиостимулятор соединен с сердцем одним или двумя электродами. Электрод представляет собой очень тонкий, электрически изолированный провод, кончик которого помещается непосредственно в правый желудочек или правое предсердие. По проводу электрический импульс передается в сердце. Электрод может также детектировать собственную активность сердца и доставлять полученную информацию обратно кардиостимулятору. В зависимости от лечебных показаний могут применяться одно- или двукамерные кардиостимуляторы. Специфика их заключается в способности стимулировать или детектировать в одной или двух сердечных камерах. При применении двукамерной системы один электрод обычно расположен в предсердии, а другой — в желудочке. Таким образом, сигналы могут быть получены из обеих камер, и одна из двух или обе камеры будут стимулированы для обеспечения оптимального сокращения сердечной мышцы. Такой подход называется синхронизацией между двумя камерами. Многие электрокардиостимуляторы могут автоматически подстраивать частоту импульсов к изменяющимся физиологическим условиям. Данные частотноадаптивные характеристики кардиостимулятора связаны со специальным сенсором, который следит за изменениями физических параметров внутри организма. Кардиостимулятор удовлетворяет изменяющимся физиологическим потребностям, вызванным, например, бегом, плаванием или работой в саду, путем увеличения сердечного ритма. Кардиостимуляторы последнего поколения могут также реагировать на эмоциональные стрессы и необходимый ритм стимуляции устанавливается как при физической нагрузке, так и при эмоциональном стрессе. Ваш лечащий врач скажет Вам, какой тип кардио стимулятора подходит Вам больше всего.
Симптомы
Исследование проявлений не принесет значимого эффекта, если искать строго специфические признаки. Таковых не существует. Клиническая картина соответствует основному процессу. Можно выделить несколько групп симптомов.
Собственно кардиальные патологии. Сопровождаются такими составляющими:
- Боли в грудной клетке разной степени интенсивности. Обычно пациенты не обращают на них внимания, поскольку эпизоды дискомфорта кратковременны, от нескольких секунд до пары минут. Все списывается на усталость, перемену погоды или желудочные проблемы. По характеру ощущения давящие, жгучие.
- Одышка. На фоне интенсивной физической активности. По мере прогрессирования патологического процесса — в состоянии покоя.
- Кашель. Сухой, без отделения мокроты. На протяжении длительного времени. Усиливается ночью и в горизонтальном положении, что говорит о его сердечном происхождении.
- Аритмия. Наиболее характерная черта. Обычно проявляет себя в форме повышения частоты сокращения (тахикардия). Реже наблюдается обратный процесс. Опасные типы, вроде фибрилляции встречаются в сложных или запущенных случаях. Требуют обязательного хирургического лечения.
- Повышенная потливость, особенно в ночное время суток.
- Бледность кожного покрова, цианоз носогубного треугольника. Не постоянно.
Возможны отеки конечностей, лица, боли в области печени, снижение артериального давления, головокружения, цефалгия, тошнота и рвота. В зависимости от основного диагноза.
Полная клиническая картина наиболее типична для пороков трикуспидального клапана.
Неврогенные состояния.
- Снижение частоты сердечных сокращений.
- Чрезмерная выработка слюны.
- Ощущение холода в конечностях.
- Падение уровня АД.
- Обмороки.
Это симптоматический комплекс вегетососудистой дистонии. Проявления присутствуют не постоянно. Возникают в момент приступа.
Сходят на нет в течение нескольких минут, максимум пары часов. Запущенные кризы продолжаются по 2-3 суток.
Эндокринные патологии.
- Повышение артериального давления.
- Нарушения рельефа шеи.
- Подъем или падение температуры тела.
- Туманность зрения.
- Увеличение веса.
Все признаки учитываются в комплексе. Рассмотрение полной клинической картины необходимо для отграничения патологических процессов. Симптомы у детей и взрослых идентичны.
Выявление заболевания
Зачастую сбои в работе проводящей системы выявляются случайным образом при профилактическом прохождении электрокардиографии. Это связано с отсутствием яркой симптоматики патологии или халатным отношением к своему здоровью.
Очень важно следить за состоянием своего ребенка и при первых клинических проявлениях обращаться к врачу для проведения дальнейших диагностических мероприятий и, в случае необходимости, – своевременного лечения.
Выявление патологии происходит с помощью:
- изучения специалистом жалоб пациента на состояние здоровья;
- выявление у человека родственников с сердечными болезнями;
- анализа имеющихся у пациента болезней хронического характера, травматических повреждений и оперативных вмешательств;
- физикального осмотра;
- анализов крови и мочи;
- рентгена грудной клетки, который позволяет диагностировать некоторые сердечные заболевания;
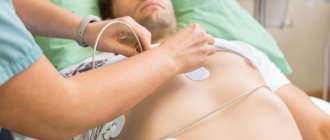
- эхокардиографии (УЗИ), направленной на выявление морфологических и функциональных изменений в сердце и его клапанном аппарате;
- фонографии для регистрации тонов и шумов в сердце.
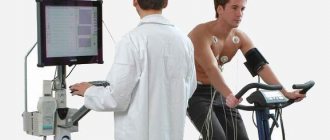
К основному методу диагностики миграции ритма сердца относится электрокардиография, на которой проявляется специфика патологии:
- различная форма и полярность зубца Р при каждом сокращении сердца;
- периодическое изменение продолжительности интервала Р–Q и RR.
Также целесообразно назначение Холтеровского мониторинга ЭКГ – непрерывной записи электрокардиограммы в течение суток или более длительного времени с использованием кардиорегистратора. По окончании обследования специалистом анализируются записи, выявляются нарушения в проводящей системе сердца и причины, ее спровоцировавшие.
Проведение электрокардиографического исследования у ребенка требует особого подхода
Диагностика
Проходит в амбулаторных условиях под контролем кардиолога. Показаны такие мероприятия:
- Устный опрос больного. Ключевой момент раннего обследования.
- Сбор анамнеза.
- Измерение артериального давления и ЧСС. Оба показателя отклонены от нормы.
- Суточное мониторирование по Холтеру. Учитывает и тот, и другой уровни. Регистрирует их на протяжении 24 часов, что дает представления о динамике процесса.
- Аускультация. Выслушивание сердечного звука. На фоне пороков клапанов возникает регургитация, обратный ток крови. Он фиксируется как синусовый шум.
- Электрокардиография. Основная методика диагностики миграции водителя ритма.
- Эхокардиография. Используется для выявления органических дефектов, пороков.
- МРТ по показаниям.
- Электроэнцефалография.
Также оценке подлежит неврологический статус пациента. По мере необходимости назначаются анализы крови на гормоны, общий, биохимический.
Как подтверждается диагноз
Для постановки диагноза используется комплексный подход с целью определения причины, дополнительных признаков формирующейся сердечной недостаточности.
Алгоритм оценки состояния больного:
- анамнез заболевания с учетом сопутствующих патологий;
- физикальное обследование: осмотр, пальпация и перкуссия грудной клетки;
- аускультация (выслушивание) сердечных тонов и дополнительных шумов;
- лабораторные методы: общий и биохимический анализ крови (холестерин, липидограмма, глюкоза, показатели функционального состояния почек).
Наиболее достоверным методом постановки диагноза считается электрокардиографический с записью электрической активности различных участков.
Патология на кардиограмме характеризуется:
- нарушением формы и продолжительности зубца Р;
- уменьшением частоты сердечных сокращений;
- изменением интервалов PQ;
- укорочением или замедлением интервала RR.
Дополнительно используются другие методы инструментальной диагностики:
- Холтеровский мониторинг — дает возможность зарегистрировать место возникновения нового источника импульсов, продолжительность и время появления миграции водителя ритма. Также исследование определяет причины, что повлекли за собой это состояние.
- ЭхоКГ (эхокардиография) — выявляет патологические изменения в структуре сердца (повреждение, воспаление или аномалии стенок и клапанов).
Миграция водителя ритма на ЭКГ у ребенка отличается выраженной брадикардией, которая вызывает характерные клинические признаки.
Методы лечения
Терапия преимущественно медикаментозная. С применением препаратов нескольких групп, в зависимости от основного патологического процесса.
- Сердечные средства (противогипертензивные, антиаритмические, гликозиды по мере необходимости, бета-блокаторы).
- Ноотропы, для улучшения обменных процессов в головном мозге — Глицин, Фенибут, прочие.
- Цереброваскулярные. Ускоряют кровообращение в церебральных структурах. Актовегин и иные.
- Антиагреганты. Для коррекции реологических свойств крови. Улучшения ее текучести. Как вариант — Аспирин-Кардио.
- Статины. Устраняют избыток холестерина. Аторис.
- Диуретики по показаниям, для купирования отеков. Подойдут щадящие препараты вроде Верошпирона.
- В рамках терапии миокардита прописывают антибиотики, иммунодепрессанты (зависит от типа).
Сложные случаи, не поддающиеся консервативной коррекции, требуют радикальных мер. Как вариант, синдром слабости синусового узла. Необходима имплантация кардиостимулятора.
Протезирование клапанов или пластика сосудов проводятся по показаниям, при пороках сердца.
Изменение рациона большой роли не играет. Но для улучшения прогноза рекомендуется отказаться от курения и приема алкоголя. Также избыточной физической активности. Вопрос обсуждается с лечащим специалистом.
Прогноз
{banner_banstat9}
Зависит от основной патологии. Миграция водителя ритма по предсердиям имеет высокую выживаемость: до 85-90%, вероятность смерти минимальна, хотя и присутствует.
Инвалидизирующие осложнения встречаются в 8-9% ситуаций. При качественном лечении последствия не наступают, возможно полное отсутствие изменений в самочувствии.
Миграция желудочкового водителя ритма переносится тяжелее. Ассоциируется с высокой вероятностью опасных нарушений сократительной способности. Летальный исход наступает в 20-40% случаев, в отсутствии лечения. Хирургическая радикальная терапия улучшает прогноз в 2-3 раза.
Лечение
Если причиной возникновения аритмии является острая инфекция или сердечная патология, требуется проводить терапию основного заболевания. Лицам, страдающим вегето-сосудистой дистонией, следует избегать стрессов и сложных конфликтных ситуаций. Большое значение для ослабленного организма имеет достаточный по продолжительности сон. Больным рекомендуют отказаться от вредных привычек, правильно питаться, регулярно заниматься спортом.
Медикаментозная коррекция аритмии заключается в применении лекарств, улучшающих метаболизм в сердце – «Триметазидин», «Милдронат», антигипоксантов – «Актовегин», «Гипоксен», «Рибоксин», антиоксидантов – «Мексидол», «Убихинон».
Лечение основной патологии позволяет полностью избавиться от данного недуга.
Прогноз заболевания благоприятный при отсутствии органического заболевания сердца. Миграция водителя ритма, которая приводит к стойким нарушениям сердечного ритма может послужить основанием для освобождения от службы в армии. В противном случае миграция является проявлением слабости синусового узла, является несерьезным нарушением, не требующим специфического лечения.
Профилактика
Профилактические мероприятия, позволяющие избежать возникновения миграции ритма, заключаются в ведении здорового образа жизни, включающего правильное питание с минимальным потреблением жиров и углеводов, борьбу с вредными привычками, регулярную физическую активность, нормализацию массы тела.
Возможные осложнения
{banner_banstat10}
- Основное последствие — остановка сердца. Внезапная, требует срочной реанимации. Поскольку врачей рядом не оказывается, вероятный итог — смерть.
- Инфаркт. В результате недостаточной сократимости миокарда и падения интенсивности питания самой мышцы.
- Инсульт. Некроз клеток головного мозга, церебральных структур. Дает выраженный неврологический дефицит при недостаточно быстрой помощи.
- Сосудистая деменция. Похожа на болезнь Альцгеймера, но потенциально обратима в отличие от последней.
- Отек легких, сердечная астма.
Предотвращение опасных осложнений выходит в задачу терапии. Вопрос решается параллельно с устранением первопричины и симптомов состояния.
Миграция водителя ритма — это случайная находка на ЭКГ. Специфических признаков она не имеет. Опасность собственно этого состояния также минимальна. Для прогнозирования исхода нужно учитывать первичный диагноз. Лечение этиотропное, заключается в работе с основным заболеванием. По мере необходимости купируются признаки.