Что такое аритмия? Причины и лечение аритмии домашних условиях
Аритмией называют нарушение частоты, ритмичности и/или последовательности сокращения отделов сердца. Термин объединяет различные по причинам, клиническим проявлениям и последствиям сбои сердцебиения: его учащение (> 100 уд./мин., тахикардия); замедление (< 60 уд./мин., брадикардия); нерегулярность (экстрасистолия).
Чтобы понять, что такое аритмия сердца и почему она возникает, нужно представлять себе, какие естественные механизмы непрерывно поддерживают сердечный ритм на протяжении всей жизни.
Причины возникновения аритмии сердца
У практически здоровых людей аритмия может наблюдаться при перегреве, нахождении в душном помещении, при переедании, а также в результате приема некоторых лекарств.
Высок риск возникновения данного заболевания у пациентов, страдающих сахарным диабетом, гипертонией, ожирением. У женщин аритмия часто констатируется во время климакса и беременности, что является временным состоянием.
Значительно более серьезными причинами являются заболевания сердца: миокардит, ишемическая болезнь, пороки сердца, инфаркт миокарда, злокачественные новообразования. В этих случаях аритмия является указателем, на который врач обязан обратить пристальное внимание, чтобы назначить верное своевременное лечение.
Классификация
В медицине различают несколько видов аритмий – каждый из них отличается симптомами и течением, поэтому диагностировать нужно не просто аритмию, а еще и конкретный ее вид – от результатов будет зависеть выбор терапевтической терапии.
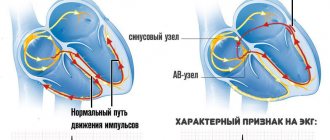
- Синусовая аритмия. Чаще всего диагностируется в детском и подростковом возрасте, характеризуется неправильным чередованием сердечных ударов. При таком виде рассматриваемого нарушения никакого специфического лечения не требуется, состояние больного не нарушено, а быстро восстановить нормальный ритм биения сердца можно обычной задержкой дыхания на несколько секунд.
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь;
- Синусовая брадикардия. Аритмия этого вида проявляется снижением частоты сердечных сокращений – у больного этот показатель может быть меньше 55 ударов в минуту.
- Пароксизмальная тахикардия, похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Мерцающая аритмия. Врачи характеризуют такой вид аритмии, как трепетание в груди – сердце начинает сокращаться быстрее (до 150 ударов в минуту), затем еще быстрее (до 300 ударов в минуту), предсердия сокращаются не полностью, а желудочки делают это неритмично.
Трепетание и мерцание желудочков считается самым опасным для жизни человека проявлением аритмии. Обычно это происходит на фоне патологий сердца, удара электрическим током, приемом некоторых лекарственных средств.
Симптомы аритмии
Проявления изменений ритма могут либо быть совсем незаметными для пациента, либо иметь вполне ощутимые признаки:
- ощущения сердцебиений, перебоев;
- учащение либо замедление пульса;
- чувство замирания сердца;
- при нарушениях кровотока возникают головокружения, могут быть эпизоды потери сознания.
Нарушение ритма может носить постоянный характер, а может протекать в виде пароксизмов. При этом приступ аритмии возникает неожиданно и также внезапно прекращается.
Может ли аритмия протекать без симптомов?
Приступ аритмии характеризуется появлением следующих симптомов: внезапное появление сердцебиения, ритмичного или неритмичного характера, может сопровождаться пульсацией шейных вен.
Помимо ощущения сердцебиения, приступ аритмии сопровождается общей слабостью, потливостью, головокружением, болями стенокардитического характера (давящие боли за грудиной, левой половине грудной клетке, возможна иррадиация в левую руку, челюсть, шею).
Также достаточно часто отмечается появление одышки, появляется чувство тревоги и страха. Реже отмечаются предобморочные состояния и обмороки.
Некоторые пациенты субъективно не ощущают приступы аритмии, а выявляются нарушения ритма только при прохождении обследования или на приеме у врача.
Да, возможно наличие бессимптомной аритмии. Бессимптомная аритмия может быть пароксизмальной (приступообразной) и постоянной, когда мерцание предсердий сохраняется годами. Поэтому, даже при хорошем самочувствии в целом, нерегулярный ритм — повод проконсультироваться с врачом.
Клинические признаки мерцательной аритмии
Фибрилляция предсердий, или мерцательная аритмия – это самое распространенное нарушение, характеризующееся увеличением частоты сердечных сокращений до 600 ударов в минуту.
Она может быть постоянной, персистирующей и пароксизмальной. К наиболее характерным симптомам мерцательной аритмии относят учащенное сердцебиение, одышку, дискомфорт или колющие боли в области сердца, повышенную потливость, учащенное мочеиспускание и мышечную слабость. Пациенты жалуются на чувство беспричинного страха, состояние паники, нередко наблюдаются головокружения и обмороки.
Популярные вопросы и ответы
На вопросы об аритмии нам ответил отвечал врач-терапевт, эндокринолог, кардиолог Алексей Жито.
Все ли аритмии опасны?
Часто аритмия носит физиологический характер, например, так называемая синусовая аритмия при акте вдоха. Она не является патологией, это нормальный ответ сердца на влияние тонуса нервной системы при дыхании. Но, нужно отметить, что часть аритмий носит патологический характер и может приводить к тяжелейшим последствиям и осложнениям. К таким формам аритмии относятся фибрилляция предсердий, мерцательная аритмия, желудочковая тахикардия, частая желудочковая экстрасистолия и другие.
Тип аритмии и степень ее опасности для жизни и здоровья может определить только врач. Если у вас есть подозрения на нарушения работы сердца, необходимо немедленно обратиться к врачу.
Какие могут быть осложнения при аритмии?
Основными осложнениями аритмии могут быть: Острые нарушения мозгового кровообращения (мозговые инсульты). В результате аритмии в полости сердца может сформироваться сгусток – тромб, который способен с кровотоком попасть и «забить» просвет артерии, питающий головной мозг. В таком случае возникает ишемический инсульт, погибает часть мозга. Возможен и более редкий вариант – глобальная ишемия головного мозга. Если аритмия привела к длительному и выраженному снижению артериального давления, то может возникнуть тотальное кислородное голодание мозга.
Тромботические осложнения со стороны других органов. Тромбы, которые могут сформироваться в полостях сердца при некоторых аритмиях, способны с кровотоком попасть и в других органы, например, в почки, кишечник, селезенку.
Артериальная гипотония. То есть снижение артериального давления при аритмии.
Болевой синдром. При некоторых аритмиях может снизится питания миокарда, что, способно приводить к болям в области сердца.
Сердечная недостаточность. Она возникает, когда сердце не может адекватно выполнять насосную функцию в результате аритмии.
Депрессивный синдром. Разного рода аритмии (в том числе, физиологические) могут приводить к состоянию депрессии, что в свою очередь может провоцировать развитие уже более грозных изменений со стороны сердца.
Когда вызывать врача на дом при аритмии?
Надо немедленно звонить в скорую, если появились следующие симптомы: ● боли в области сердца – возможно развитие инфаркта; ● выраженная общая слабость и снижение давления; ● потери движения в конечности, рвота, опущения уголков рта, невозможности оскалить зубы, показать язык – это могут признаки инсульта; ● повышение пульса – выше 130 ударов в минуту; ● одышка и ощущение нехватки кислорода.
Симптомы экстрасистолии
Экстрасистолия – это нарушение сердечного ритма, характеризующееся возникновением одного или нескольких внеочередных сокращений сердечной мышцы. К наиболее характерным симптомам заболевания относят сильные удары сердца, кратковременную остановку и последующий ощутимый толчок.
Нередко пациенты жалуются на боли в груди, нехватку воздуха, чувство страха и беспричинной тревоги, повышенную потливость. В зависимости от локализации очага возбуждения экстрасистолические нарушения сердечного ритма бывают предсердными, желудочковыми и атриовентрикулярными (предсердно-желудочковые).
Принципы терапии
При первом явном приступе рекомендуется пройти обследование и подобрать терапию в зависимости от этиологии заболевания, наличия сочетанных болезней, особенностей конкретного организма. На каких принципах строится медицинская помощь:
- установление причины или провоцирующего фактора и его устранение;
- первоочередное лечение основного заболевания (стенокардии, диабета, тиреотоксикоза и т. д.);
- при отсутствии жалоб и сопутствующей патологии не следует торопиться с назначением препаратов, рекомендуется наблюдение;
- аритмии с повышенным риском летальных осложнений (мерцательная форма фибрилляции предсердий, пароксизмальная желудочковая тахикардия) нуждаются в консервативной терапии в условиях стационара с последующим продолжением в домашних условиях;
- хирургическое лечение применяется в редких случаях при неэффективности медикаментозной помощи, невозможности длительного применения лекарств, слишком частых изнурительных приступах;
- неотложная помощь при аритмии должна проводиться обязательно в случае внезапного появления приступа, чтобы избежать возможных осложнений (образование тромбов, закупорка коронарных сосудов сердца с развитием стенокардии или инфаркта и т. д.);
- всегда иметь при себе антиаритмическое средство, прописанное кардиологом.
При первом явном приступе рекомендуется пройти обследование и подобрать терапию в зависимости от этиологии заболевания, наличия сочетанных болезней, особенностей конкретного организма.
Симптомы синусовой брадикардии
Данный вид аритмии характеризуется частотой сердечных сокращений, не превышающей 60 ударов в минуту. Чаще всего брадикардия развивается на фоне органических поражений сердца. Нарушение сердечного ритма (ЧСС ниже 40 ударов в минуту) сопровождается слабостью, липким холодным потом, болями в области сердца, головокружением, нестабильностью артериального давления, возможна кратковременная потеря или спутанность сознания, нарушение памяти и концентрации внимания, непродолжительные зрительные расстройства.
Наиболее опасным состоянием при брадикардии являются судороги (приступы Морганьи-Адемса-Стокса), длящиеся около минуты. При отсутствии своевременной медицинской помощи приступ может затянуться и привести к остановке дыхания.
Симптомы
Когда сердце бьется быстрее, чем обычно, это называется тахикардией. Симптомы и признаки аритмии включают:
- дискомфорт в груди,
- учащенное сердцебиение,
- головокружение,
- иногда обморок.
Когда сердце сокращается медленнее, чем обычно, это называется брадикардией. Она может вызвать усталость, головокружение, дурноту и обмороки, поскольку обычно вызывает низкое кровяное давление.
Время от времени почти у каждого может трепетать сердце, и обычно это ничего не значит. Чаще симптомы аритмии сердца бывают у мужчин и лечение нужно далеко не всегда. Но если у человека болит грудь, он чувствует слабость или замечает, что пульс нерегулярный, либо очень частый, либо очень медленный в течение длительного периода, пора обратиться к врачуИсточник: Взгляд изнутри в центре внимания пациент с аритмией. Бокерия О.Л. Анналы аритмологии, 2014. с. 196-199.
Симптомы данной болезни могут не проявляться. Аритмия может быть обнаружена специалистом и при обыкновенном диспансерном обследовании: до проявления каких-либо ее признаков. Но преимущественно нарушению сердечного ритма свойственны следующие признаки:
- болевые ощущения в груди;
- повышенное чувство сердцебиения;
- ускоренное биение сердца;
- замедленное биение сердца;
- одышка;
- потери сознания или обморочные состояния.
В большинстве случаев, у человека, имеющего определенный вид аритмии, такая аритмия возникает неоднократно.
Некоторые виды аритмий поначалу протекают бессимптомно, либо с небольшим количеством симптомов. Другие типы аритмий, напротив, проявляются в ярко выраженной симптоматике, но не страшны серьезными последствиями. Обычно характер протекания и тяжесть основной болезни сердца, которая служит причиной аритмии, более важны, чем сама аритмия.
Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия – это патологическое состояние, сопровождающееся пароксизмами (приступами сердцебиения) с частотой сердечных сокращений 140-220 ударов в минуту. Внезапно развивающееся и также внезапно стихающее нарушение пульсации сердца, характеризующееся сохраненным регулярным ритмом, может иметь различную продолжительность (от нескольких секунд до нескольких суток).
В зависимости от места локализации очага возбуждения пароксизмальная тахикардия подразделяется на 3 формы: предесердную, желудочковую и предсердно-желудочковую. Приступы аритмии сопровождаются головокружением, чувством онемения и сжатия в груди, в области сердца, шумом в ушах. У некоторых пациентов может наблюдаться неврологическая симптоматика (ослабление произвольных движений (гемипарезы), нарушение речи). Также к характерным признакам пароксизмальной тахикардии относят незначительное повышение температуры тела, тошноту, скопление газов в кишечнике, повышенную потливость.
После приступа у пациента развивается полиурия (выделение большого количества мочи низкой плотности). При длительно текущей наджелудочковой аритмии отмечается падение артериального давления, развивается сильная слабость, возможны обмороки.
Симптомы аритмии сердца у взрослых
Можно ли почувствовать, как сердце учащает или замедляет ритм? Не всегда. Аритмия вызывает множество симптомов, но у человека может не быть никаких жалоб. Часто люди случайно узнают, что у них аритмия, например, фибрилляция предсердий. У части людей быстрое или неустойчивое сердцебиение является одновременно заметным и неприятным состоянием.
Между тем есть общие симптомы, которые могут указывать на аритмию:
Учащенное сердцебиение. Оно может ощущаться по-разному: стук в груди или чувство, что сердце бьется с бешеной скоростью. При некоторых аритмиях пульс может быть 100 ударов в минуту, а иногда гораздо выше. Иногда возникает ощущение, что сердце пропустило удар или сокращение возникло раньше обычного.
Одышка, усталость, головокружение и боль в груди. Они могут появиться, когда происходит сбой пульса и сердце не может эффективно перекачивать кровь. В результате в органам и тканям поступает меньше кислорода.
В тему
Сердечная недостаточность: ее симптомы и способы лечения
Обморок. Обморок из-за аритмии возникает, когда артериальное давление падает, иногда до опасно низкого уровня. Такие падения артериального давления требуют неотложной медицинской помощи, поэтому, если у вас есть аритмия, обязательно носите медицинское удостоверение личности и браслет, чтобы окружающие знали, что нужно звонить в скорую.
Важно! Легкие симптомы или их отсутствие вовсе не означает, что у человека легкая форма аритмии. И наоборот, у пациента могут быть тяжелые симптомы при относительно безобидной аритмии.
Диагностика
Симптомы предполагаемой аритмии нуждаются в тщательной проверке. К тревожным признакам можно отнести не только учащённое сердцебиение, но и внезапные замирания сердца, перепады давления, слабость, перемежающуюся с сонливостью.
Если у вас обнаружились приведённые выше симптомы, настало время обратиться к врачу и пройти полноценную диагностику. Обращаться следует к врачу-кардиологу — прежде всего он начнёт проверять щитовидную железу и выявлять возможные сердечные заболевания.
Разработано множество методов, позволяющих диагностировать аритмию. Обязательно записывается электрокардиограмма — она может быть короткой и длительной. Иногда врачи провоцируют аритмию, чтобы записать показания и точнее определить источник проблемы. Таким образом, диагностика делится на пассивную и активную. К пассивным методикам относятся:
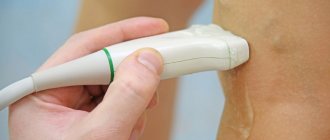
| Эхокардиография | Здесь используется ультразвуковой датчик. Врач получает изображение сердечных камер, наблюдает за движением клапанов и стенок, уточняет их размеры. |
| Электрокардиография | Электроды крепятся к грудной клетке пациента, его рукам и ногам. Изучается длительность фаз сокращения сердечной мышцы, фиксируются интервалы. |
| Суточный мониторинг ЭКГ | Эту диагностику также называют методом Холтера. Пациент постоянно носит с собой портативный регистратор. Это происходит в течение суток. Врачи получают информацию о сердечных сокращениях в состоянии сна, покоя и активности. |
В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Чем опасна аритмия?
Если речь идет о синусовой тахикардии или брадикардии, больной чаще всего испытывает сильный дискомфорт при неожиданных приступах: головокружение, учащенное или замедленное сердцебиение, тошноту, страх. Присутствует также общая слабость и недомогание.
Эти симптомы серьезно влияют на самочувствие, но при этом не являются опасными для жизни, а при правильном режиме и лечении приводят к полному выздоровлению. Более серьезного к себе отношения требует пароксизмальная аритмия, которая нарушает кровообращение и является показателем наличия болезни сердца. Экстрасистолия может быть смертельно опасной и указывать на инфаркт миокарда или другие серьезные патологии.
Почему появляется аритмия
Провокаторами выступают разные неблагоприятные ситуации — переутомление, смена климата, пищевые погрешности, алкогольные напитки, хронические запоры, стрессовые ситуации. Обычно такое нарушение ритма не влияет на самочувствия человека и проходит самостоятельно после устранения провоцирующих факторов, лечение при этом не требуется.
В случае частого повторения приступов аритмий или длительного существования этой проблемы проводится обследование, которое может выявить следующие причины нарушения сердечного ритма:
- структурные аномалии сердца;
- наличие хронической ишемии миокарда (разные формы стенокардии, инфаркт или ИБС в анамнезе);
- сердечно-сосудистая и бронхолегочная недостаточность;
- воспалительные болезни сердца — миокардиты разной этиологии;
- эндокринная патология (гиперфункция щитовидной железы, декомпенсированный диабет);
- лекарственные или токсические воздействия на миокард (лечение большими дозами сердечных гликозидов, злоупотребление этанолом, перенесенные инфекции);
- электролитный дисбаланс в организме;
- катастрофа в центральной нервной системе (кровоизлияние, опухоли);
- наследственная предрасположенность.
Провокаторами выступают разные неблагоприятные ситуации — переутомление, смена климата, пищевые погрешности, алкогольные напитки, хронические запоры, стрессовые ситуации. Обычно такое нарушение ритма не влияет на самочувствия человека и проходит самостоятельно после устранения провоцирующих факторов, лечение при этом не требуется.
Лечение аритмии
Эффективное лечения нарушения правильной возбудимости и проводимости в сердце требует не только индивидуального подхода с учетом имеющейся патологии, но и комплексного обследования для целенаправленного воздействия на основную причину заболевания.
Самым худшим способом лечения аритмий считается совет знакомых, ведь противоаритмические препараты требуют индивидуального подбора, который зависит от формы аритмии, ответа организма больного на лечебные мероприятия, наличия сопутствующих заболеваний и просто своей собственной чувствительности к лекарству. Одному идет одно, другому-другое, поэтому назначать или советовать может только специалист в этих вопросах.
Однако на некоторых лекарствах все же следует остановиться, поскольку пациенты следят за новинками и очень интересуются их фармакологическим действием.
- При подавляющем виде брадикардий наиболее результативным будет имплантация кардиостимулятора. Его рекомендуют в тех случаях, когда есть признаки АВ-блокады или же сердечные сокращения опускаются ниже 40 раз в минуту. Если урежение сокращений не столь значительно, то лечение ограничивается медикаментозными средствами.
- При мерцательной аритмии возможно назначение лекарственных препаратов в период приступов, однако если она имеет постоянный характер, то требуется медикаментозная терапия на постоянной основе. Среди лекарственных средств наибольшей эффективностью обладают новокаинамид, хинидин, кордарон, пропанорм, препараты калия, седативные средства. В некоторых случаях возможно проведение электрической кардиоверсии. Она наиболее эффективна в первые 48 часов от момента развития мерцания и может быть медикаментозной или электрической. И в том, и в другом случае она направлена на координацию сокращений желудочков и предсердий в правильном ритме. В более поздние сроки попытки нормализовать работу сердца могут оказаться менее результативными в связи с развитием процессов тромбообразования в сосудах и неизбежным инсультом.
Что же касается дыхательной аритмии, то специального лечения она не требует, а в случае синусовой тахикардии не связанной с актом дыхания, лечение направлено на устранение основного заболевания, которое вызвало данную патологию.
Неотложная помощь при аритмии
Острые нарушения функций сердечно-сосудистой системы могут угрожать жизни пациента. Это касается и заболеваний, при которых возникает нарушение ритма сердечной деятельности. Неотложная помощь при аритмии включает симптоматическую терапию и реанимационные мероприятия. Особенно опасно наличие аритмии на фоне первичных заболеваний сердца. Пациентам с риском возникновения такого недуга должно быть известно как можно больше о таком состоянии, как приступ аритмии: симптомы, неотложная помощь и способы профилактики.
Что такое аритмия?
Под аритмией понимают широкий спектр расстройств сердечной деятельности, возникающий на фоне нарушения внешней и внутренней регуляции сердцебиения. Как правило, основные формы заболевания проявляют себя учащенным, слишком медленным или непостоянным сердцебиением. Основным осложнением болезни является острое нарушение гемодинамики и кровоснабжения тканей. Неотложная помощь при аритмии зачастую требует реанимационных мероприятий.
Сердечная деятельность подвержена многочисленным влияниям внешних и внутренних факторов. Внутренние факторы включают узлы и проводящие системы, ответственные за автономную работу органа и постоянство параметров ритма сердцебиения. В свою очередь, внешние факторы, к которым относят нервную и гуморальную системы, адаптируют работу сердца к текущим потребностям организма путем влияния на скорость сердечных сокращений. Аритмия может быть обусловлена поражением любого звена регуляции работы сердца.
Основные типы заболевания:
- Тахикардия – патология, характеризующаяся учащением сердцебиения. В норме сердце сокращается от 60 до 100 раз в минуту, в то время как при тахикардии частота сокращений нередко достигает 300 ударов в минуту.
- Брадикардия – слишком редкие сокращения миокарда.
- Фибрилляция – частые и хаотичные сокращения предсердий или желудочков, нарушающие естественную последовательность работы органа.
- Трепетание – возникновение резких и непостоянных сокращений в миокарде.
- Экстрасистола – дополнительное сокращение предсердия или желудочка, возникающее до диастолы.
8
Круглосуточно без выходных
Важной особенностью является патологическая природа аритмии. Так, внешние факторы способны вызывать физиологическую тахикардию или брадикардию на фоне определенных потребностей организма. Усиленная работа скелетных мышц во время физической активности провоцирует учащение сердцебиения, поскольку мышечным клеткам нужно много крови. В покое и во время сна потребность в кровоснабжении мышц пропадает, и внешние системы уменьшают частоту сокращений сердца.
Причины возникновения
Возникновение аритмии обусловлено структурными и функциональными патологиями сердца, а также нарушением внешней регуляции. Болезнь может формироваться как осложнение первичных расстройств органа или как самостоятельный недуг.
Основные причины:
- Повреждение мышечной оболочки и проводящих путей сердца при инфаркте, инфекции и токсическом поражении.
- Врожденные пороки развития.
- Неправильная структура клапанов.
- Высокое кровяное давление.
- Ишемическая болезнь сердца и поражение коронарных артерий.
- Высокая или слишком низкая гормональная деятельность щитовидной железы.
- Злоупотребление алкоголем и кофеином.
- Курение и наркомания.
- Прием лекарственных препаратов, влияющих на деятельность сердца.
- Стресс и тревога.
- Сахарный диабет.
Также необходимо учитывать различные факторы риска, включающие ожирение, атеросклероз, сидячий образ жизни и другие предпосылки патологий сердца и сосудов. Возможно появление болезни и на фоне полного клинического благополучия.
Симптомы и диагностика
Большинство симптомов и признаков аритмии связаны с острыми нарушениями гемодинамики. На фоне недостаточного притока крови в головной мозг возможны различные формы нарушения сознания, включая обмороки и головокружение. Фибрилляция провоцирует боль в груди, слабость и тревогу. Бывает и бессимптомная форма болезни. Неотложная помощь при аритмии может потребоваться при появлении опасной симптоматики, указывающей на низкую эффективность насосной функции органа.
Диагностика включает физический осмотр, инструментальные и лабораторные методы. Наиболее надежным методом является электрокардиография, фиксирующая любые изменения в естественной активности миокарда. При необходимости обнаружения латентной формы болезни назначают нагрузочный тест и суточное снятие кардиограммы. Так, пароксизм мерцательной аритмии, неотложная помощь при котором направлена на восстановление ритма, может появляться при физических и эмоциональных нагрузках.
К дополнительным способам обнаружения аритмии относят методы визуализации и лабораторные тесты. Для выявления очага болезни в миокарде врачи назначают ультразвуковое обследование, рентгенографию, компьютерную и магнитно-резонансную томографию. Анализы крови, в свою очередь, помогают обнаружить признаки инфаркта и метаболических расстройств.
8
Круглосуточно без выходных
Неотложная помощь при аритмии
Не все формы расстройства сердечной активности требуют срочной врачебной помощи. Приступы могут возникать редко и не вызывать серьезных осложнений. К наиболее опасным формам относят фибрилляцию желудочков и тахикардию. Неотложная помощь при аритмии, проявляющейся фибрилляцией, необходима по причине риска внезапной остановки сердца. Тахикардия обуславливает недостаточное кровоснабжение тканей и тромбоз.
Как правило, неотложная помощь при аритмии направлена на восстановление естественной активности сердечной мышцы и купирование возможных осложнений. Неотложный характер такого лечения связан с риском летального исхода. Пациентов с тяжелыми приступами привозят в отделения реанимации и интенсивной терапии. Такое лечение должно быть проведено строго под контролем врачей.
Методы симптоматической терапии также можно отнести к неотложной помощи. Если у пациента уже выявили заболевание и назначили соответствующую схему лечения, необходимо постоянно контролировать функции сердца. При появлении симптомов приступа нужно принять лекарственное средство.
Реанимационные мероприятия
Показанием к реанимационным мероприятиям при расстройстве деятельности сердца является угроза жизни. Это может быть недостаточный приток крови к сердцу, головному мозгу и другим органам. Как правило, только фибрилляция предсердий или желудочков требует оказания такой терапии. Трепетание отделов миокарда может постепенно переходить в фибрилляцию, поэтому такое состояние также требует помощи.
Фибрилляция является наиболее опасной формой патологии по следующим причинам:
- Возникновение резких и хаотичных сокращений участков мышечной оболочки сердца. При этом нарушается общая последовательность сокращений.
- Частота сокращений может достигать 600 ударов в минуту.
- Неэффективная насосная функция сердца: хаотичная работа мышечных волокон не обеспечивает необходимого давления. Кровь не поступает в артерии.
- Риск остановки сердца на фоне высокой нагрузки.
Фибрилляция чаще всего возникает как осложнение первичных заболеваний сердца и сосудов, а также тяжелых травм, сопровождающихся кровопотерей и нарушением гемодинамики.
Методы первой помощи и реанимации:
- Сердечно-легочная реанимация – оптимальный способ доврачебной помощи при фибрилляции и последующей остановке сердца, направленный на частичное поддержание кровообращения. Надавливание на грудную клетку имитирует насосную функцию, однако такая помощь далеко не всегда является эффективной. Несмотря на то, что помощь может оказать любой человек, требуется иметь теоретические представления и навыки.
- Дефибрилляция – реанимационный метод купирования состояния с помощью воздействия электрического тока. В результате сердце «перезапускает» свою активность и восстанавливает синусовый ритм. Выполнять дефибрилляцию могут только специалисты при соответствующих показаниях. К сожалению, этот способ помощи также далек от стопроцентной эффективности.
Мерцательная аритмия, неотложная помощь при которой в основном медикаментозная, также может спровоцировать более серьезные нарушения деятельности сердца.
Медикаментозная и хирургическая помощь
Способ лечения болезни зависит от формы аритмии, частоты возникновения приступов, наличия других патологий сердца и прочих факторов. Большинству пациентов назначают определенную схему приема медикаментов для профилактики и купирования обострений. К основным лекарственным средствам относят:
- Противоаритмические препараты. Их действие направлено на восстановление естественной активности миокарда при обострении заболевания.
- Гликозиды, бета-блокаторы и другие препараты, действие которых направлено на внутреннюю регуляцию сердца.
- Препараты для разжижения крови. Непостоянство сокращений создает опасность возникновения сгустков крови и тромбоза.
Хирургическое лечение довольно разнообразно. Это может быть открытая операция для устранения источника патологического ритма или радиочастотный метод коррекции миокарда. Также эффективным методом лечения является установка водителя ритма. Это небольшое устройство, помещаемое под кожу, направляет собственные электрические сигналы к сердечной мышце и восстанавливает нормальный ритм. Так, приступ мерцательной аритмии, неотложная помощь при котором обычно включает прием таблеток, легко может быть купирован подобным устройством.
Людям с заболеваниями сердца и сосудов необходимо тщательно следить за здоровьем и регулярно проходить обследования. Появление признаков аритмии должно быть сигналом для обращения к кардиологу.
8
Круглосуточно без выходных
Как лечить аритмию сердца в домашних условиях?
Можно попробовать лечить аритмию в домашних условиях, но при этом помнить, что аритмия аритмии – рознь. Некоторые формы даже медикаментозное лечение не берет, но в несложных случаях, возможно, и поможет сила растений.
- Начинать лечение аритмии в домашних условиях очень желательно с питания и режима дня. Как и при любой другой сердечной патологии, больному назначается диета № 10, исключающая жирное, жареное, маринованное, острое, соленое. Питание должно быть дробным, поскольку принимаемая с большими интервалами значительная по весу порция еды может сама спровоцировать аритмию (пищевая нагрузка). Увлечение крепким кофе и чаев, а тем более, напитками, содержащими алкоголь, к добру тоже не приведет, они могут стать источниками срыва ритма.
- Настоять 1с.л. высушенных цветков календулы в полулитре кипятка в течение часа. Принимать полстакана настоя за полчаса до еды три раза в день. Полезно употреблять до 20 капель спиртовой настойки на кусочке сахара через 2 часа после еды.
- Три стакана ягод калины растолочь и поместить в трехлитровую банку. Доверху залить кипятком, закрыть крышкой и поставить банку в теплое место. Через несколько часов процедить, добавить по вкусу мед. Хранить в погребе или холодильнике. Употреблять по 1/3 стакана за полчаса до еды в течение тридцати дней. Наиболее эффективно лечить сердечную аритмию тремя курсами, делая недельные перерывы.
- Аритмия сердца лечится семенами укропа. Треть стакана семян залить 200мл кипятка, настоять 15-20 минут. Принимать по 1/3 стакана за полчаса до еды.
- Настойка боярышника, приобретенная в аптеке, принимается по 30 капель до еды.
- Заварить 20-30 ягод боярышника стаканом кипятка, настоять 15 минут. Выпить в течение дня, разделив на равные порции.
- Заварить 1с.л. высушенных цветков или листьев боярышника стаканом кипятка, настоять два часа, процедить. Принимать по 50мл за полчаса до еды.
- Измельчить репу, 2с.л. заварить стаканом кипятка, томить на водяной бане 15 минут. Полчаса настоять, процедить. Принимать по половине стакана за полчаса до завтрака и обеда. Затем приготовить свежий отвар.
- Вымыть 5 лимонов, порезать, удалить косточки, пропустить через мясорубку. Добавить 30 измельченных ядрышек абрикосовых косточек, 300г меда. Тщательно перемешать, выждать при комнатной температуре 8-10 часов. Хранить в холодильнике. Принимать по 1с.л. после завтрака и ужина.
- Если нарушен сон и не удается заснуть, можно приготовить следующий состав. Листья мелиссы и корни валерианы, взятые равными частями, смешать с тремя частями травы тысячелистника. Полученную смесь залить 250мл холодной воды и настоять в течение 3-4 часов, потомить четверть часа на водяной бане, процедить. Лечиться полученным отваром, употребляя по несколько глотков каждый день.
- Заварить стаканом кипятка 4 цветка календулы и 1ч.л. чайную мяты, настоять. Принимать с медом четыре раза в день.
Замечательно, если с помощью народных средств, об аритмии забудется, но если она все же будет продолжать докучать, то с этой проблемой нужно идти прямо к врачу, чтобы выяснить ее происхождение, степень опасности и подобрать лечение.