К сожалению, некоторые родители сталкиваются с диагнозом кардиолога «WPW феномен» или «WPW синдром».
Давайте сразу определимся, чем они отличаются, так как это важно для определения дальнейшей тактики в обследовании и лечении пациентов. При феномене WPW какие-либо внешние клинические проявления у пациента отсутствуют (врачи иногда применяют термины — бессимптомный или асимптомный WPW), и только на ЭКГ регистрируются его особые признаки, указывающие на прохождение импульса по более быстрому пути, чем это должно быть в норме. При синдроме помимо изменений на ЭКГ появляется тахикардия, сопровождающаяся определёнными симптомами.
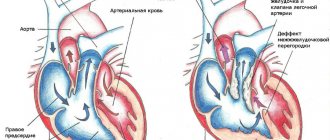
Синдром WPW опасен высоким риском развития прогностически неблагоприятных нарушений ритма (чаще всего это — реципрокная наджелудочковая тахикардия, фибрилляция или трепетание предсердий), которые без адекватного лечения могут перейти в угрожающе жизни аритмии и привести к остановке сердца.
Причиной возникновения столь грозных изменений ритма является врожденная патология в строении проводящих путей сердца, суть которой заключается в существовании аномальных/дополнительных путей проведения импульсов.
Диагностика WPW проста — в первую очередь необходимо сделать ЭКГ.
Существуют так называемые семейные варианты WPW, поэтому если у вас или у ваших детей выявлен данный феномен, имеет смысл сделать ЭКГ всем членам семьи. Заболевание может проявить себя в любом возрасте, а может никак не проявиться на протяжении всей жизни.
Что делать при выявлении WPW феномена (когда изменения зафиксированы только на ЭКГ, клинических проявлений заболевания нет)? В первую очередь необходимо обратиться к кардиологу, который после тщательного осмотра ребёнка даст рекомендации о дополнительном обследовании (чаще это эхокардиография, холтеровское мониторирование ЭКГ; реже ЧПЭКС, ЭФИ), так же даст рекомендации об образе жизни (например, какие физические нагрузки разрешаются, а какие запрещены), а также назначит лечение, если оно необходимо. Пациент с феноменом WPW должен регулярно наблюдаться у кардиолога!
Триггером для возникновения описанных выше нарушений ритма могут выступить: физическая нагрузка, стресс, эмоциональное перевозбуждение, алкоголь, кофе, и что очень актуально в современном мире — употребление специфических веществ (приём наркотических и психоактивных препаратов, наркотические курительные смеси). Не следует забывать о том, что нарушение ритма может развиться внезапно, без провокации! В этом коварство WPW.
Во время приступа появляется чувство замирания сердца или наоборот более частного сердцебиения, ощущение нехватки воздуха, головокружение, обморочное состояние, могут быть болевые ощущения в области сердца, похолодание конечностей, чувство страха, ощущение «бульканья» в горле, в области сердца. Такой приступ может длиться от нескольких секунд до нескольких часов. Иногда проходит самостоятельно. При появлении подобных симптомов у ребёнка с диагностированным феноменом WPW требуется немедленное обращение к врачу (вызов скорой медицинской помощи). Если такой приступ был хотя бы один раз, вы должны понимать, что он может повториться, ребёнка нельзя оставлять одного без присмотра.
Наличие таких симптомов (это уже синдром WPW) координально меняет подход к лечению пациента: кардиологом может назначаться антиаритмическая терапия, чреспищеводная электрокардиостимуляция, катетерная РЧА.
Уважаемые родители, вы должны быть готовы к развитию заболевания по любому из описанных выше направлений. Будьте внимательны, прислушивайтесь к своему ребёнку. О наличие у вашего ребёнка диагноза «феномен WPW» и тем более «синдром WPW» следует поставить в известность медицинского работника школы или ДДУ, которое посещает ребёнок, а также учителя/воспитателя, что бы в случае приступа ребенку своевременно была оказана медицинская помощь.
Спортивное сердце у детей
О «спортивном сердце» у детей рассказывает врач ультразвуковой и функциональной диагностики поликлиники «Эдкарик» Терещенко Наталья Владимировна.
Cердце спортсмена несколько отличается от сердца человека, не утруждающего себя постоянными интенсивными физическими нагрузками. Уже с первых месяцев тренировок происходит адаптация сердечной мышцы к нагрузкам, что проявляется, в частности, умеренной брадикардией (замедление ритма сердца).
Под влиянием правильно организованных систематических мышечных упражнений и занятий спортом в сердечно-сосудистой системе человека возникают изменения, повышающие ее функциональный уровень и физическую работоспособность организма. В связи с тем, что спорт «помолодел», проблема спортивного сердца сегодня встает перед педиатрами. В последнее время увеличилось число случаев миокардиодистрофии (нарушения питания сердечной мышцы) у детей, занимающихся спортом. Возможно, это связано с ростом объема и интенсивности тренировочных нагрузок без учета индивидуальных особенностей ребенка. Нередко юные спортсмены попадают в кардиологический стационар уже с необратимыми последствиями миокардиодистрофии. Между тем, своевременная коррекция нагрузки, питания и режима дня вполне может предотвратить развитие патологических изменений в сердце.
В целях профилактики дети, занимающиеся спортом, в обязательном порядке должны проходить такие обследования, как ЭКГ (электрокардиография) и ЭХО-КГ (эхокардиография или УЗИ сердца) — 1 раз в год и при необходимости осматриваться кардиологом.
Обратите внимание, что очень часто даже при имеющихся изменениях при проведении обследований, дети жалоб не предъявляют. Поскольку компенсаторные возможности детского организма очень велики. На электрокардиограмме (ЭКГ) у детей нередко обнаруживается синусовая аритмия, как особенность детского возраста.
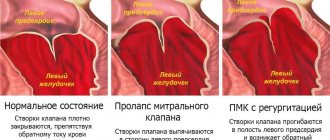
Положение электрической оси сердца чаще нормальное, но нередко встречается вертикальное или горизонтальное (зависит от роста и формы грудной клетки). У части детей может отмечаться миграция источника водителя ритма в пределах предсердий и атриовентрикулярного узла. У многих детей до 12 лет наблюдаются изменения, характерные для частичной блокады правой ножки пучка Гиса (нарушение проводимости по правой ножке пучка Гиса). При проведении Допплерэхокардиографии (Дэхо-КГ или УЗИ сердца) у детей, занимающихся спортом, может быть выявлено умеренное расширение полости левого желудочка без признаков перегрузки и гипертрофии. У части детей отмечается пролабирование передней створки митрального клапана (Пролапс Митрального Клапана) в пределах первой степени (до 4-5-6 мм.) с признаками физиологической регургитации и это не является причиной для прекращения занятиями спортом.
Чаще всего детям, которые не испытывают никакого дискомфорта во время и после тренировок и соревнований, разрешается продолжать спортивные нагрузки в прежнем объеме. Детям, у которых во время медицинских осмотров выявляются признаки вегетативной дисфункции и которые предъявляют жалобы, рекомендуется уменьшить физические нагрузки в 2 раза по объему и продолжительности тренировок, наладить рациональный режим дня и питания, назначаются комплексы поливитаминов с микроэлементами. Восстановление вегетативных функций у детей обычно происходит в течение 3 месяцев, реже — в течение 6 месяцев. Переход от физиологического состояния сердечно-сосудистой системы у спортсменов к патологическому, что именуется как «патологическое спортивное сердце», происходит постепенно. На этой фазе функциональной перестройки организма, которую следует расценивать как «состояние на грани срыва компенсации», спортсменами достигается наивысший спортивный результат.
Таким образом, дети, занимающиеся спортом, должны находиться под постоянным наблюдением педиатра и кардиолога. Очень важно не пропустить так называемое пограничное состояние сердечно-сосудистой системы, которое в дальнейшем может перейти в патологическое спортивное сердце и миокардиодистрофию вследствие перенапряжения миокарда. При проведении своевременной и адекватной терапии возможно полное восстановление функции сердца и сосудов.
И самое главное — растущий детский организм имеет свои физиологические особенности, которые также отражаются в заключениях проведенных обследований. И то, что у взрослого человека иногда требует лечения, у ребёнка чаще всего является вариантом возрастной нормы и требует просто контроля в динамике без применения лекарственных препаратов. Поэтому приходите с Вашим ребёнком в нашу специализированную детскую клинику, где доктора точно владеют знаниями о функциональных возрастных особенностях детского возраста и подробно разъяснят Вам полученные результаты после проведенных обследований.
Диагностика и лечение
Для принятия решения о возможных методах лечения того или иного заболевания специалист отправляет пациента на комплексное обследование.
Диагностика
Достоверную картину при диагностировании описываемого состояния может дать лишь один метод инструментального обследования – электрокардиограмма. Исследование, как правило, проводится в случае жалоб по поводу сопутствующего заболевания либо в профилактических целях. Таким образом, отклонения в работе наджелудочковых структур обнаруживаются случайно. Во время осмотра и простого прослушивания нарушения подобного рода не фиксируются.
Поскольку синдром преимущественно обнаруживается у детей, имеет смысл подробнее рассмотреть, по каким ЭКГ-признакам делается вывод о его наличии.
- Меньшая длина линии интервалов P-Q, Q-T.
- Уменьшенная ширина желудочкового комплекса.
- Отклонение электрической оси сердца вправо.
- Разница между сердечными сокращениями более десяти процентов.
- Преобладание правого желудочка перед левым.
- Изменение амплитуды зубцов (завышение).
- Отрицательные зубцы Т в схеме V1-V3.
- Физиологическая альтернация желудочкового комплекса.
- Расщепление комплекса QRS в отведении V4.
- Деформация желудочкового комплекса (на записи выглядит как зазубренность восходящего колена зубца S или как узкий, с малой амплитудой r’ в схеме V3R — V5R и V1).
Вышеописанные особенности являются вариантом нормы для детей. Некоторые из них обусловлены физиологически малой (для данного возраста оптимальной) толщиной грудной стенки, другие – расположением органа в грудной клетке. Когда речь идёт о взрослом пациенте с некоторыми из вышеуказанных признаков, проявляющихся на кардиограмме, имеют место индивидуальные особенности функционирования сердца.
Поскольку иногда синдром может вызывать дискомфорт после больших физических нагрузок, имеет смысл говорить о дифференциальной диагностике. Так, нередко за сердечную боль могут принять неприятные ощущения, вызванные сбоем в работе поджелудочной железы, желудка и так далее.
Лечение
Поскольку рассматриваемое состояние не является заболеванием и не представляет опасности для здоровья и жизни человека, в лечении или коррекции оно не нуждается.
Мнительные пациенты, особенно если речь идёт о родителях ребёнка, у которого отмечаются ЭКГ симптомы синдрома наджелудочкового гребешка, часто настаивают на лечении и оказании медицинской помощи. В таких случаях могут быть прописаны витаминно-минеральные комплексы и некоторые иные препараты для профилактики заболеваний и для укрепления сердечно-сосудистой системы.
Взрослые пациенты могут попасть в группу риска развития сердечно-сосудистых недугов в следующих случаях:
- наследственная предрасположенность;
- наличие вредных привычек (курение, злоупотребление алкоголем);
- повышенный уровень холестерина в крови;
- высокие показатели артериального давления;
- малоподвижный образ жизни;
- лишний вес.
В таких случаях стоит озаботиться профилактикой, для чего рекомендуется проконсультироваться с кардиологом. Возможен приём таких препаратов:
- В чистом виде витамины – A, B1, B6, E, C, P, F, Q10.
- В чистом виде минеральные вещества – калий, магний, кальций, фосфор, селен.
- «Аскорутин».
- «Аспаркам».
- Другие витаминно-минеральные комплексы, сбалансированные по составу и назначаемые в случае наличия причин для развития заболеваний.
- К профилактике можно отнести коррекцию образа жизни, правильное питание, умеренную физическую активность и отсутствие вредных привычек.
Причины
Почему возникает синдром наджелудочкового гребешка, ученые еще не разобрались. Это анатомическое образование является пучком мышечных волокон, которые проходят через середину правого желудочка.
На электроэнцефалограмме синдром выглядит как расщепление зубца QRS в четвертом отведении. Он встречается только в тридцати процентах случаев обследования клинически здоровых детей дошкольного возраста.
Для появления этой патологии играет роль положение сердца, электрические потенциалы правого и левого желудочков.
Лечение
Синдром наджелудочкового гребешка не требует лечения, пока он не доставляет дискомфортных ощущений ребенку. Феномен сам проходит, когда пациент вырастает, а вмешательство врача может только ухудшить ситуацию. Но если родители настаивают на проведении терапии, то можно посоветовать принимать следующие препараты:
- Незаменимые жирные кислоты, например, омега-3. Они помогают снизить количество липидов в крови, кроме того, эти вещества укрепляют стенки сосудов и улучшают работу сердца.
- «Антиокс» — поливитаминный препарат, содержащий витамины А, Е, С, а также микроэлементы. Не стоит злоупотреблять такими комплексами, потому что на них развивается аллергическая реакция.
Но лучше всего не пичкать ребенка лекарствами, а обеспечить его рацион получение всех необходимыми веществами, которые содержатся следующих в продуктах: диетическое мясо (птица, телятина), рыба жирных сортов, оливковое масло, орехи, свежие овощи и фрукты (желательно сезонные, а не тепличные). Если при таком режиме питания будет достаточная физическая нагрузка, то феномен пройдет самостоятельно.
Возможные осложнения и прогноз
Поскольку рассматриваемое явление не является патологией, возможных осложнений оно не имеет. Один из прогнозов развития синдрома – это неполная блокада правой ножки пучка Гиса, но описываемое состояние редко перетекает в такую форму. В случае возникновения блокады нарушается процесс проведения электрического импульса. Как правило, такое отклонение также рассматривается как вариант нормы, не проявляет себя и фиксируется лишь при проведении кардиограммы. Если отсутствуют сопутствующие заболевания, в лечении такое состояние не нуждается.
Прогноз при диагностированном синдроме наджелудочкового гребешка в отсутствие иных заболеваний сердца благоприятный.
(1 оценок, среднее: 5,00 из 5)
Возможные осложнения
Синдром гребешка хоть и не относится к патологиям, но может привести к серьезным последствиям, особенно, если человек находится в группе риска, например:
- Имеет лишний вес.
- Занимается трудовой деятельностью, требующей сильных физических нагрузок.
- Страдает гипертонией и холестериновой болезнью.
- Наследственно предрасположен к сердечным патологиям.
- Злоупотребляет алкоголем.
В этом случае возможно возникновение неполной блокады пучка Гиса, которая характеризуется нарушением процесса проведения электрического импульса. Однако и это состояние не сопровождается какими-либо серьезными изменениями в миокарде и практически не отражается на качестве жизни человека.
Но если пациент будет пренебрегать рекомендациями врача, вести пассивный образ жизни, неправильно питаться, курить и злоупотреблять алкоголем, то в синдром гребешка может спровоцировать полную поперечную блокаду пучка Гиса и развитие других сердечных патологий (например, инфаркт).
Необходимо понимать, что синдром гребешка – это нормальное явление, которое встречается у 60% детей и 10% взрослых. И если вести здоровый образ жизни, то его наличие никак не отразиться на общем состоянии здоровья. С таким диагнозом ребенок вполне может заниматься спортом и играть со своими сверстниками на улице. Главное, это постоянно следить за его питанием, чтобы организм регулярно получал все необходимые питательные вещества. И если делать все правильно, то после полного формирования сердца (происходит это ближе к 18-ти годам), показатели электрокардиограммы придут в норму.
Диагностика
Единственный на данный момент способ увидеть синдром наджелудочкового гребешка — ЭКГ. Этот метод доступен в любой больнице или поликлинике. Электрокардиограмма представляет собой графическую запись последовательной смены электрических потенциалов, появляющихся в кардиомиоцитах.
У маленьких детей нервная система еще не до конца «откалибрована», поэтому возможна регистрация различных отклонений от нормы на ЭКГ. Например, это может быть изменение конфигурации и амплитуды зубцов в грудных отведениях. Но для того чтобы подтвердить наличие патологии, мало иметь результат одного исследования.
Дети, у которых педиатр заподозрил наличие нарушений в работе сердца, ставятся на диспансерный учет по этому заболеванию и в обязательном порядке раз в год или в полгода проходят обследование у кардиолога. Это позволяет наблюдать динамику развития процесса, а также вовремя заметить ухудшение состояния.
Характерные признаки
Выраженных внешних симптомов синдром гребешка не имеет, внутренне он также не доставляет ни боли, ни дискомфорта. Обнаруживается при проведении кардиограммы.
У взрослых
Синдром у взрослых пациентов (лиц, достигших восемнадцатилетнего возраста) диагностируется крайне редко. Обусловлено это тем, что с годами сердечные структуры становятся полностью сформированными и функционируют стабильно. Тем не менее синдром гребешка на ЭКГ у взрослых в редких случаях всё же фиксируется. Кроме того, что явление регистрируется на термобумаге в процессе исследования, оно больше ничем себя не проявляет.
У детей
У ребёнка или подростка отклонения данного рода фиксируются довольно часто и вызывают напрасные опасения у родителей. Как и в случае со взрослыми пациентами, такие состояния не вызывают болезненных ощущений или стойкого дискомфорта в покое. У некоторых пациентов могут возникать такие симптомы:
- учащённое сердцебиение;
- быстрая утомляемость;
- боль в грудной клетке после значительных физических нагрузок.
При наличии синдрома ЭКГ у ребенка показывает некоторые отклонения от нормы, которые и являются единственным его подтверждением.