1.Общие сведения
Связь между состоянием почек, артериальным давлением и характерной отечностью известна давно, и не только медикам. Увидев бледного человека с мешками под глазами, потирающего пальцами виски или затылок, наиболее проницательные из нас сразу спросят: а не от почек ли это?
Действительно, во многих случаях повышенное давление обусловлено дисфункцией почек, и наоборот: недостаток кровоснабжения, – например, при атеросклерозе почечных артерий, – ведет к повреждению нефронной паренхимы (основная ткань почек, состоящая из миллионов фильтрующих элементов-нефронов) и хронической почечной недостаточности.
Процессы эти сложны даже для специалиста, исследования в данной области продолжаются, но широкая распространенность такого рода патологии создает необходимость разобраться хотя бы в основных терминах и современных представлениях о «почечном давлении».
Артериальная гипертензия (АГ, стойкое превышение артериального давления над условным порогом 140/90, гипертоническая болезнь) классифицируется на две основные группы. Эссенциальная, или первичная АГ – самостоятельное полиэтиологическое заболевание, на фоне которого развиваются многочисленные нарушения и осложнения. Напротив, вторичная (симптоматическая) АГ сама является осложнением какого-либо патологического процесса или состояния.
Статистические оценки в отношении различных видов АГ в значительной степени расходятся, однако известно, что абсолютное большинство гипертензий (до 95%) являются первичными.
Относительно вторичных АГ также пока нет ни четких статистических данных, ни общепринятой классификации. Роль почечной патологии в этом плане является одной из главных причин симптоматической гипертензии; на долю нефрогенных АГ приходится, по разным оценкам, от 1-2% до трети всей вторичной гипертензии. В ряде исследований акцентируется тревожная возрастная тенденция: стойкие гипертонические цифры АД обнаруживаются у 20-30% детей и подростков, – что также связывается с дисфункциями почек, – причем в городах эта тенденция выражена вдвое сильнее, чем в сельской местности.
И, наконец, несколько слов о терминологии. Вторичная нефрогенная (почечная) гипертензия – указание лишь на общую причину повышенного давления; этот диагноз, по сути, не полон и не конкретен. Термин «ренальная гипертензия» происходит от названия открытого в конце ХIХ века вещества «ренин» (на латыни «почка» – ren). Ренин – это вырабатываемый почечными клубочками вазопрессорный, т.е. повышающий давление в сосудах, гормон. Однако и определение «ренальная» нельзя считать полным, т.к. избыток ренина в крови может быть обусловлен как его гиперсекрецией, так и нарушениями биохимической переработки вследствие повреждения паренхимы. Поэтому в литературе на сегодняшний день можно встретить уточняющие диагнозы «ренопаренхиматозная», «реноваскулярная», «вазоренальная» гипертензия.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Контроль АД и его целевые показатели
Невзирая на высокий уровень информированности пациентов с ХБП о гипертонии контролировать артериальное давление не всегда представляется возможным. В диагностических целях АД, чаще всего, измеряют либо случайно, либо в амбулаторных условиях. Благодаря амбулаторному измерению давления можно дополнительно оценить его вариабельность в течение суток. К сожалению, далеко не все пациенты с ХБП регулярно контролируют своё давление, следовательно, к целевым его показателям не могут прийти от 30 до 60% больных. Именно у них в дальнейшем могут быть повреждены органы-мишени.
Таким образом, регулярный контроль артериального давления обеспечивает:
- снижение риска осложнений со стороны сердца и сосудов;
- снижение риска церебральных осложнений;
- снижение уровня смертности;
- профилактику необратимых процессов, связанных с недостаточностью работы почек.
Оптимальные цифры АД у лиц, страдающих хронической болезнью почек, до сих пор остаются спорными среди специалистов — невзирая на то, что проведённые клинические исследования уже позволяют давать конкретные и чёткие рекомендации:
- верхние «цифры» АД — 140/90 (альбуминурия — менее 30 г ежесуточно);
- 130/80 (альбуминурия — более 30 мг ежесуточно).
Что касается пациентом с ХБП и высоким уровнем сердечно-сосудистого риска, оптимальные цифры целевого АД для них составляют 130/80.
2.Причины
Наиболее распространенная из врожденных причин ренальной гипертензии – фиброзно-мышечная аномалия развития почечной артерии. В качестве врожденных причин описаны также многие другие аномалии строения почек и почечных сосудов, мочевого пузыря, мочеточников и уретры.
К приобретенным причинам относятся:
- атеросклероз в бассейне почечной артерии (статистически самая частая причина);
- опущение почки (нефроптоз);
- аномальное сообщение между почечной артерией и веной, образовавшееся, например, вследствие травмы;
- артериальные воспаления;
- механическое давление на артерию (растущей опухолью, кистой, гематомой и пр.).
Следует отметить, что две наиболее распространенные причины, – одна врожденная и одна приобретенная (см. выше), – в совокупности обусловливают до 98-99% вазоренальной гипертензии.
Что касается собственно ренина, то его секреция и дальнейшая регуляторная роль представляют собой сложнейший эндокринный каскад, в котором участвуют и протеиновые соединения-предшественники, и две формы ангиотензина, и ангиотензинпревращающий фермент (АПФ), и альдостерон (гормон надпочечниковой коры). Очевидно, что любой сбой в этом многоступенчатом процессе, любое повреждение или поражение секреторных и/или рецепторных клеток может вызвать эндокринный дисбаланс и, соответственно, избыток вазопрессорных гормонов. Гиперсекреция ренина может быть ответом на сугубо механическое сокращение васкуляции (кровоснабжения) почек, однако водно-электролитный баланс грубо нарушается и при воспалительных процессах в почках – гломеруло- и пиелонефритах, что ведет к избыточному объему перекачиваемой сердцем крови и, как следствие, к гипертензии (напр., двусторонний пиелонефрит сопровождается артериальной гипертензией более чем в 40% случаев).
Посетите нашу страницу Кардиология
Настоящей эпидемией XXI века становится во всех, особенно развитых странах становится почечная недостаточность. Везде растет как число лиц с прогрессирующим падением функции почек, так и лиц, нуждающихся в методах заместительной терапии (гемодиализ, перитонеальный диализ, трансплантация почки). Рост численности пациентов связывают отнюдь не с распространением хронических заболеваний почек, роста которых не наблюдают, а с изменившимся образом жизни и, как не странно, с факторами риска, традиционно считающимися важными для развития сердечно-сосудистой патологии (см. табл. №2), среди них: гипертензия, сахарный диабет, гиперлипидемия, ожирение, курение. Так, по данным популяционных исследований (NHANES, 2006) почечная недостаточность наблюдается более чем у 16,8% населения старше 20 лет! В то же время, во многих странах увеличилась и продолжает увеличиваться продолжительность жизни, что приводит к старению населения и, таким образом, и к увеличению доли пациентов старшего и пожилого возраста, имеющих высокий риск развития не только-сердечно-сосудистой патологии, но и почечной недостаточности. Данные эпидемиологических исследований, факторов риска, новых данных о патогенезе почечной недостаточности и появление новых методов лечения привели к формированию новых терминов и новых подходов — «ренопротекция» и «хроническая болезнь почек» (ХБП).
Под ХБП понимают наличие снижение функции почек или повреждения почек в течение трех месяцев и более, независимо от диагноза. ХБП, таким образом не заменяет диагноз, но заменяет термин ХПН (в России на данный момент используются оба термина) и прежде всего определяет:
— своевременное выявление больного с признаками снижения почечной функции
— обнаружение факторов риска и их коррекцию
— определение признаков прогрессирования патологического процесса и их устранение (ренопротекция)
— определение прогноза заболевания
— своевременную подготовку к заместительной терапии
Таблица №1.
Классификация ХБП
| Стадия | Характеристика | СКФ (мл/мин/1.73 м2) | Мероприятия |
| I | Поражение почек с нормальной или повышенной СКФ | ³ 90 | Диагностика и лечение основного заболевания для замедления темпов прогрессирования и снижения риска развития сердечно-сосудистых осложнений |
| II | Поражение почек с умеренным снижением СКФ | 60-89 | Те же мероприятия. Оценка скорости прогрессирования |
| III | Средняя степень снижения СКФ | 30-59 | Те же мероприятия. Выявление и лечение осложнений. Малобелковая диета. |
| IV | Выраженная степень снижения СКФ | 15-29 | Те же мероприятия. Подготовка к почечной заместительной терапии |
| V | Почечная недостаточность | < 15 | Почечная заместительная терапия |
Своевременное выявление ХБП не требует большого объема исследований:
— биохимический анализ крови — креатинина, липидов
— измерение веса, роста, индекса массы тела
— расчет клубочковой фильтрации
— общий анализ мочи
— исследование суточной протеинурии, микроальбуминурии (в случае отсутствия белка в разовой порции). В случае подтверждения ХБП — дополнительные исследования, в основном биохимические анализы для выявления факторов риска.
Под ренопротекцией понимают комплекс мероприятий, направленный на сохранение почечной функции, замедление прогрессирования почечной недостаточности, продления «додиализной» жизни пациентов, сохранения качества жизни за счет сохранения функций всех органов мишеней. Осуществляется за счет воздействия на факторы риска, среди которых различают так называемые модифицируемые и немодифицируемые, причем последних явное меньшинство.
Таблица №2.
Факторы риска
МОДИФИЦИРУЕМЫЕ ФАКТОРЫ РИСКА
НЕМОДИФИЦИРУЕМЫЕ ФАКТОРЫ РИСКА
|
Хочется обратить внимание на курение как независимый фактор риска развития почечной недостаточности, особенно у мужчин старше 40 лет. Табакокурение оказывает сосудосуживающий, тромбофилический и прямой токсический эффект на эндотелий. Доказана роль курения в прогрессировании диабетической нефропатии, поликистоза, IgA нефропатии.
Статегия ренопротекции подразумевает как раз сочетанное воздействие на устранимые (модифицируемые факторы риска) и основывается на результатах исследований, отвечающих требованиям доказательной медицины. Напомним, что уровню доказательности А (высшему) соответствуют проспективные, слепые, рандомизированные, контролируемые испытания.
Уровень доказательности «А» в ренопротекции:
| — контроль давления | Систолическое давление менее 130, в случае сл переносимости и, особенно, высокой протеинурии до 120 мм.рт.ст. |
| — ингибиторы АПФ, в случае непереносимости иди диабетической нефропатии — АРА | Лечение назначается даже в случае нормотензии, назначаются минимальные\средние дозы, эффективность лечения оценивается по снижению протеинурии <1 г.\сутки |
| — контроль глюкозы при диабете | Контроль по гликолизированному гемоглобину |
| — диетические мероприятия малобелковая диета ограничение хлорида натрия (уровень В) | Целевой уровень — 0,6 г\кг массы тела в сутки 2-3 г\сутки для оптимизации антипротеинурической терапии |
| — контроль липидов сыворотки | ХС ЛПНП <120 мг% |
| — коррекция анемии | Hb 11-12 мг% |
| — избегать гипокалиемии | Поддержание нормального уровня, особенно у больных с поликистозом почек |
| — избегать гиперфосфатемии | Поддержание нормального уровня. Диетические мероприятия, фосфатбиндеры. |
Таким образом, наиважнейшим компонентом ренопротекции является гипотензивная терапия, что связано с концепцией почечной ауторегуляции. Благодаря механизму ауторегуляции поддерживается постоянство гломерулокапиллярного давления (5 мм рт. ст.) несмотря на различные изменения перфузионного давления. Повышение системного давления индуцирует миогенный рефлекс, что приводит к сокращению гладкомышечных клеток афферентных артериол и, следовательно к снижению внутриклубочкового давления. Адекватный контроль гломерулокапиллярного давления — один из основных факторов, уменьшающий риск прогрессирования при почечсном повреждении, однако этот контроль может осуществляться даже при нормальном почечном кровотоке. У больных с нарушенной ауторегуляцией афферентной артериолы повреждение развивается и при нормальном уровне артериального давления (120-140 мм.рт.ст.). Единственно возможным фармакологическим вмешательством на данном этапе является вазодилятация эфферентной артериолы, что осуществляется за счет блокады рецепторов ренина и ангиотензина II, вторым наиважнейшим моментом является нормализация системного давления.
Перед назначением гипотензивных препаратов перед практическим врачом встают следующие вопросы:
— Темпы снижения АД
— До какого уровня снижать АД?
— Критерии эффективности проводимой терапии
— Какая группа препаратов является предпочтительной?
— Выбор препарата внутри группы
— Выбор лекарственной формы
— Выбор препарата с конкретным названием (оригинальный препарат — дженерик)
— Мониторирование возможных побочных эффектов
Необходимо учесть тот факт, что при хронических заболеваниях почек часто используется базисная терапия, которая сама может повлиять на уровень АД и взаимодействовать как синергически, так и антагонистически с антигипертензивными препаратами (стероидные и нестероидные противовоспалительные препараты, курантил, циклоспорин).
Препараты, которые используются для лечения нефрогенной АГ должны обладать влиянием на патогенетические механизмы развития АГ, не ухудшать кровоснабжения почек, не угнетать почечные функции, корригировать внутриклубочковую гипертензию, не вызывать метаболических нарушений и обладать минимальными побочными эффектами.
Снижение АД должно быть постепенным, одномоментное максимальное снижение повышенного АД не должно превышать 25% от исходного уровня. У больных с патологией почек и синдромом АГ гипотензивная терапия должна быть направлена на полную нормализацию АД, даже несмотря на временное снижение депурационной функции почек.
Максимальным нефропротективным эффектом обладают препараты группы ИАПФ. Наиболее спорным остается вопрос о допустимости применения ИАПФ на стадии ХПН, поскольку эти препараты способны повышать уровень сывороточного креатинина и усиливать гиперкалиемию. При ХПН, развившейся вследствие ишемического повреждения почек (особенно при двустороннем стенозе почечных артерий), в сочетании с тяжелой сердечной недостаточностью и АГ, длительно существующей на фоне выраженного нефросклероза, назначение ИАПФ противопоказано в связи с риском значительного ухудшения фильтрационной функции почек. Ранними маркерами неблагоприятного действия ИАПФ являются быстрое необратимое снижение скорости клубочковой фильтрации (СКФ) и рост креатинина крови (более чем на 20 % от исходных значений) в ответ на назначение этих препаратов. Подобная ситуация может иметь место в течение первых 2 месяцев от начала приема ИАПФ и должна максимально рано диагностироваться в связи с риском необратимого снижения почечных функций. Поэтому повышение уровня креатинина крови более чем на 20 % от исходного в течение первой недели после назначения ИАПФ с соответствующим, выраженным снижением СКФ считается абсолютным показанием для отмены этих препаратов.
Правила назначения ИАПФ при поражении почек:
— Терапию следует начинать с небольшой дозы препарата, постепенно наращивая ее до максимально эффективной
— При лечении ИАПФ необходимо обязательно соблюдать низкосолевую диету (не более 5 г поваренной соли в сутки)
— Терапия ИАПФ должна проводиться под контролем уровней АД, креатинина и калия сыворотки крови (особенно при наличии ХПН)
— Необходимо соблюдать осторожность при применении ИАПФ у пожилых больных с распространенным атеросклерозом (учитывая опасность двустороннего стеноза почечных артерий)
Необходимо помнить, что для большинства ингибиторов АПФ существует строгая линейная корреляция между клиренсом креатинина и скоростью элиминации. В первую очередь это относится к препаратам с преимущественно почечным путем элиминации. Так, у пациентов с хронической почечной недостаточностью замедляется экскреция и повышается сывороточная концентрация каптоприла, лизиноприла, эналаприла и квинаприла, что требует применения указанных препаратов в половинных дозах, если клиренс креатинина составляет менее 30 мл/мин. Хотя фармакокинетика периндоприла при ХПН и не нарушена, отмечается увеличение интенсивности и длительности ингибирования сывороточной АПФ, в связи с чем рекомендуется уменьшить дозу препарата у больных с выраженным нарушением функции почек. Считается, что при ХПН более безопасны препараты со значительной печеночной элиминацией. В частности, установлено, что при нарушении функции почек не замедляется выведение фозиноприла. Вместе с тем у пациентов с умеренной и тяжелой почечной недостаточностью рекомендуется уменьшение дозы трандолаприла и моэксиприла. Таким образом, при ХПН любые ингибиторы АПФ необходимо применять в дозах на 25-50% меньших, чем у лиц с сохраненной функцией почек.
Гемодиализ и ИАПФ (см. табл.3). Каптоприл, периндоприл и эналаприл элиминируются из организма при гемодиализе и перитонеальном диализе. Соответственно, может потребоваться дополнительный прием этих препаратов после экстракорпоральной детоксикации. Другие ингибиторы АПФ (в частности, квинаприл и цилазаприл) при гемодиализе из организма не элиминируются.
Ослабить нежелательную активацию ренин-ангиотензиновой системы, в том числе на тканевом уровне, можно путем блокирования специфических рецепторов (AT1), опосредующих действие ангиотензина II — препараты АРА.
У больных с ХПН при приеме АРА, имеющих преимущественно печеночный путь элиминации, отсутствует корреляция между клиренсом креатинина и концентрацией препаратов в плазме крови, поэтому практически не требуется уменьшения дозы, кроме того, редко возникают побочные явления (кашель, ангионевротический отек и т.д.), свойственные ингибиторам АПФ.
Валсартан и тельмисартан могут применяться при почечной недостаточности. При среднетяжелой и тяжелой ХПН повышается концентрация эпросартана в плазме крови, однако с учетом преимущественно печеночного пути выведения применение этого препарата при ХПН также считается безопасным. Большую осторожность следует соблюдать при использовании АРА, имеющих двойной путь экскреции. Так, при незначительном и умеренном снижении функции почек фармакокинетика кандесартана не изменяется, однако при тяжелой почечной недостаточности наблюдается существенное повышение концентрации препарата в плазме крови и удлинение периода его полувыведения, что может потребовать уменьшения его дозы. Что же касается лозартана и ирбесартана, то применение этих препаратов в стандартных дозировках является безопасным лишь при незначительной и умеренной почечной недостаточности, в то время как у пациентов с тяжелой ХПН указанные препараты следует применять лишь в низких суточных дозах.
Гемодиализ и АРА (см. табл.1). Лозартан и его активный метаболит Е-3174, а также ирбесартан, и кандесартан не элиминируются из плазмы крови при гемодиализе. В отличие от указанных препаратов эпросартан обнаруживается в диализате, однако доля элиминируемого таким образом препарата незначительна и нет необходимости в его дополнительном приеме.
Таблица 1
Влияние гемодиализа на выведение лекарственных препаратов
| Элиминируются из плазмы крови при гемодиализе | Не элиминируются из плазмы крови при гемодиализе | |
| ИАПФ | Каптоприл Периндоприл Эналаприл | Квинаприл Цилазаприл |
| АРА | Эпросартан (незначительно, не требует дополнительного приема) | Лозартан Ирбесартан Кандесартан |
Антагонисты кальция (АК) — одна из важных групп антигипертензивных препаратов, применяемых при ХПН. Препараты благоприятно влияют на почечный кровоток, не вызывают задержки натрия, не активируют РААС, не влияют на липидный обмен. Общим свойством АК является липофильность, которой объясняется их хорошая всасываемость в желудочно-кишечном тракте (90-100%) и единственный путь элиминации из организма — метаболизм в печени, что обеспечивает их безопасность при ХПН. Фармакокинетика и гипотензивное действие верапамила у больных с различной степенью нарушения функции почек и здоровых лиц практически одинаковы и не меняются во время гемодиализа. При диабетической нефропатии антипротеинурическое действие оказывают верапамил и дилтиазем, но не нифедипин. Эффективность АК возрастает при одновременном приеме с ИАПФ и β-блокаторами.
У 90 % больных с ХПН гипертония связана с гипергидратацией, обусловленной задержкой выделения натрия и жидкости. Выведение избытка натрия и жидкости из организма достигается назначением диуретиков, наиболее эффективными из которых являются петлевые диуретики — фуросемид и этакриновая кислота.
При выраженной ХПН в условиях увеличения фильтрационной нагрузки на функционирующие нефроны за счет конкурентного транспорта органических кислот нарушается поступление диуретиков в люминальное пространство канальцев, где они, связываясь с соответствующими переносчиками, ингибируют реабсорбцию натрия. Повышая люминальную концентрацию препаратов, например петлевых диуретиков увеличением дозы или постоянным внутривенным введением последних, можно в определенной степени усилить диуретический эффект фуросемида, буфенокса, торасемида и других препаратов этого класса. При ХПН доза фуросемида увеличивается до 300 мг/сут, этакриновой кислоты — до 150 мг/сут. Препараты несколько увеличивают СКФ и значительно повышают экскрецию калия.
В связи с тем, что одновременно с задержкой натрия при ХПН нередко развивается гиперкалиемия, калийсберегающие диуретики (спиронолактон (верошпирон), триамтерен, амилорид и другие препараты) применяются редко и с большой осторожностью.
Тиазидные диуретики (гипотиазид, циклометазид, оксодолин и др.) при ХПН противопоказаны. Местом действия тиазидов являются кортикальные дистальные канальцы, при нормальной функции почек оказывающие умеренный натрий- и диуретический эффект (в месте их действия в нефроне реабсорбируется всего 5 % профильтрованного натрия), при КФ менее 20 мл/мин эти препараты становятся мало или полностью не эффективными.
При тяжелой рефрактерной к лечению артериальной гипертензии у больных ХПН повышаются активность ренина. Блокаторы ß-адренорецепторов способны снижать секрецию ренина. Почти все β-блокаторы довольно быстро снижают почечный кровоток, но функция почек даже при длительном приеме страдает редко. Тем не менее возможно стойкое небольшое снижение почеченого кровотока и CКФ, особенно при лечении неселективными β-блокаторами. Гидрофильные β-блокаторы (атенолол, соталол и др.) как правило, экскретируются почками с мочой в неизменном виде (40-70%), либо в виде метаболитов. При дозировании этих препаратов следует принимать во внимание функцию почек. У больных с низкой СКФ (менее 30-50 мл/мин) суточную дозу гидрофильных препаратов необходимо уменьшить.
Лекарственные взаимодействия
- При одновременном назначении глюкокортикоидов и диуретиков интенсифицируется потеря электролитов, особенно калия, повышается риск развития гипокалиемии
- Добавление к схеме лечения нестероидных противовоспалительных препаратов снижает эффективность проводимой антигипертензивной терапии
- При сочетании нестероидных противовоспалительных препаратов с ИАПФ снижается гипотензивный эффект последних, а также повышается риск развития почечной недостаточности и гиперкалиемии
- При сочетании нестероидных противовоспалительных препаратов с диуретиками снижаются диуретический, натрийуретический и гипотензивный эффект диуретиков
В заключение можно констатировать, что для пациентов с болезнями почек очень важен надежный контроль АД и на современном этапе имеются большие возможности для лечения нефрогенной АГ на всех ее стадиях: при сохранной функции почек, на стадии хронической и терминальной почечной недостаточности. Выбор антигипертензивных препаратов должен основываться на четком представлении о механизмах развития АГ и уточнении ведущего механизма в каждом конкретном случае.
А.Н. Максудова- доцент кафедры госпитальной терапии, к.м.н.
С.П. Якупова — доцент кафедры госпитальной терапии, к.м.н.
3.Симптомы и диагностика
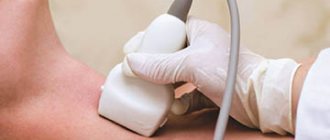
Известны некоторые симптомы, весьма характерные для нефрогенной гипертензии, однако ни один из них не является патогномоничным (присущим только одному заболеванию и не встречающимся при других). Так, отмечаются резкие и внезапные повышения давления на фоне нормальной ЧСС, терапевтическая резистентность к обычному гипотензивному лечению (даже интенсивному). Однако в целом симптоматика может соответствовать любой форме артериальной гипертензии, поэтому диагностика в данном случае требует, как правило, привлечения нескольких смежных специалистов (кардиолога, сосудистого хирурга, эндокринолога, обязательно офтальмолога и т.д.). Первоочередной задачей является дифференциация ренопаренхиматозной формы гипертензии от вазоренальной. Тщательно изучается анамнез, производится осмотр, аускультация и перкуссия, осуществляется детальное и многоплановое лабораторное обследование. Из инструментальных диагностических методов наиболее информативными являются УЗИ, МСКТ, различные виды контрастной урографии и ангиографии (рентгенологическое исследование сосудов), сцинтиграфия почек, радиоиммунологический анализ концентрации ренина в крови, каптоприловая проба и т.д. Следует отметить, что при подозрении на паренхиматозную форму ренальной гипертензии рентгенологические исследования должны назначаться с большой осторожностью и строго по показаниям, поскольку и лучевая нагрузка, и рентген-контрастные вещества могут усугубить повреждение почечных тканей и структур.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Связь между АГ и ХБП
Артериальная гипертензия и ХБП имеют тесные и сложные связи между собой. АГ часто рассматривают как причину и следствие хронической болезни почек. Она широко распространена и редко подлежит контролю. Сложное взаимодействие друг с другом этих опасных патологий провоцирует неблагоприятные исходы заболеваний сердца, сосудов и мозга.
Патофизиологические механизмы повышения давления при почечной патологии сложны и являются следствиями многих факторов в виде:
- уменьшения массы почечных клеток;
- задержки выведения натрия из организма;
- повышенной активности симпатической НС;
- увеличения внеклеточного объёма;
- активизации гормональной деятельности.
У пациентов с ХБП часто наблюдают повышенное давление с высокими рисками. Гипертензия может иметь:
- скрытую форму;
- резистентное течение.
Иногда она возникает в ночное время суток.
АГ и ХБП следует внимательно изучать, чтобы замедлить развитие дисфункций сердца и почек.
4.Лечение
Как показывает статистический анализ накопленных в мире данных, консервативные методы (медикаментозные, диетологические и пр.) значительно менее эффективны, чем активная терапия, и могут применяться лишь как вспомогательные, предоперационные, поддерживающие меры, а также в качестве паллиативного лечения при наличии противопоказаний к хирургическому вмешательству. Оперативная коррекция почечной артериальной гипертензии в большинстве случаев приносит стойкий и выраженный положительный результат и существенно увеличивает продолжительность жизни таких больных. Производится полостная, эндоскопическая или чрескожная операция (в зависимости от клинических характеристик конкретного случая) по восстановлению проходимости стенозированных артерий, устранению врожденных дефектов, или же по удалению пораженной и не функционирующей почки полностью, что в ряде случаев является единственным эффективным ответом. Примерно треть больных в дальнейшем может не принимать поддерживающие гипотензивные препараты.
Паллиативная гипотензивная терапия как альтернатива хирургическому вмешательству, впрочем, также характеризуется достаточно высокой эффективностью (хотя речь может идти лишь о постоянном медикаментозном контроле АД) и позволяет в той или иной степени нормализовать давление более чем в 90% случаев.