Общие сведения
Васкулит (синонимом этого названия является термин ангиит) – это название для гетерогенной группы заболеваний, основой которых является иммунопатологический воспалительный процесс, затрагивающий сосуды. Он поражает разные сосуды — артерии, артериолы, вены, венулы, капилляры. Последствием этой болезни являются изменения в функциях и структуре органов, которые пораженные сосуды снабжают кровью. Болезнь может спровоцировать кровотечения, некроз, ишемию.
До сих пор ученые проводят исследования, пытаясь точнее определить, васкулит — что это за болезнь, и какие причины приводят к ее развитию. Точно о причинах, провоцирующих заболевание, до сих пор не известно. Предполагается, что недуг развивается вследствие влияния внешних факторов в сочетании с генетической расположенностью. Также есть данные о том, что заболевание могут вызывать вирус гепатита или золотистый стафилококк. Код по МКБ-10 — I77.6.
Патогенез
До сих пор ведется работа над изучением этиологии системного васкулита. В частности, существует мнение о вероятной роли бактериальной или вирусной инфекции в его развитии. Патогенез заболевания комплексный, включающий целый ряд иммунных механизмов. Предполагается, что в развитии системного васкулита играют роль такие факторы:
- Образование в организме аутоантител к антинейтрофильным цитоплазматическим антителам, в процессе которого происходит активация и адгезия нейтрофилов к эндотелиальным клеткам, что ведет к их повреждению.
- Образование аутоантител к антигенам сосудистых стенок.
- Формирование патогенных иммунокомплексов и их депозиция в стенку сосудов. Которые воздействует на полиморфноядерные лейкоциты после активации комплемента. В свою очередь, они продуцируют лизосомальные ферменты, повреждающие сосудистую стенку. Ее проницаемость увеличивается. При иммунном воспалении сосуда часто проявляется тромбоз.
- Реакции иммунной системы, связанные с действием Т-лимфоцитов. Этот механизм является определяющим в развитии гранулематоза Вегенера. Вследствие взаимодействия с антителом сенсибилизированные Т-лимфоциты продуцируют лимфокины, угнетающие миграцию макрофагов. Далее они концентрируют их там, где скапливаются антигены. Макрофаги активируются и продуцируют лизосомальные ферменты, что ведет к повреждению сосудистых стенок. Эти механизмы приводят к проявлению гранулемы.
- Непосредственное влияние разнообразных инфекционных агентов на стенку сосудов.
- Вазоспастические и коагуляционные нарушения.
- Эффекты, возникающие вследствие высвобождения воспалительных медиаторов и цитокинов.
- Процессы взаимодействия лейкоцитов и эндотелиальных клеток, вследствие чего высвобождается большое количество переформированных и снова синтезируемых адгезивных молекул.
- Появление антител к фосфолипидам. Такие антитела обнаруживают у больных системным васкулитом. Отмечается их перекрестная реакция с эндотелиальными белками, что приводит к увеличению коагулирующих свойств крови.
Лейкоцитокластический васкулит
Васкулит – воспалительное заболевание кровеносных сосудов. В статье сделан акцент на лейкоцитокластическом васкулите, который наиболее часто встречается в практике врача-дерматолога. В частности, рассмотрены современный взгляд на патогенез и этиологию, возможные клинические проявления (геморрагическая сыпь, язвы и т.д.) и подходы к лечению. Известно, что терапия васкулита зависит от этиологических факторов, а также тяжести кожных проявлений.
Таблица 1. Классификация васкулитов кожи
Рис. 1. Геморрагическая сыпь при васкулите
Рис. 2. Язвы при васкулите
Рис. 3. Васкулит по типу ливедо
Таблица 2. Методы лечения васкулитов кожи
Рис. 4. Общий подход к лечению лейкоцитокластического васкулита
Последнее время отмечается повышение обращаемости пациентов к врачам разных специальностей (терапевтам, дерматологам, сосудистым хирургам и т.д.) по поводу геморрагических высыпаний в области нижних и верхних конечностей. Как правило, таким больным ставят диагноз «васкулит кожи».
Васкулит – воспалительное заболевание кровеносных сосудов. Он может быть первичным, вторичным или проявлением системного заболевания.
Следствием воспаления кровеносных сосудов дермы и подкожно-жировой клетчатки является васкулит кожи. В настоящее время данная патология не выделена в самостоятельную нозологическую единицу. Об изолированном васкулите кожи следует говорить, если не установлена системная патология. Однако признаки системного патологического процесса могут быть обнаружены после появления высыпаний на коже.
Сказанное ранее обусловливает сложность создания единой классификации васкулитов кожи. Один из возможных вариантов такой классификации представлен в табл. 1.
Для обозначения проявлений васкулита на коже часто используют термин «пурпура» (от лат. purpura
). Это связано с характерной окраской кожных высыпаний при воспалении сосудов. В медицине под пурпурой понимают мелкопятнистые капиллярные кровоизлияния в и под кожу или в слизистые оболочки красновато-фиолетового цвета, которые не бледнеют при надавливании. Выход эритроцитов из кровеносного русла происходит в результате нарушения целостности сосудистой стенки. В дерматологической практике чаще сталкиваются с лейкоцитокластическим васкулитом.
Определение
Впервые гиперчувствительный ангиит (васкулит) был упомянут в работе P. Zeek и соавт. в 1948 г. [1]. Высыпания на коже в виде пурпуры, некротического васкулита были отмечены на фоне применения сыворотки. В дальнейшем наряду с термином «гиперчувствительный васкулит» использовали термины «медикаментозный васкулит» или «аллергический васкулит» – в связи с первичностью либо вторичностью патологического процесса, проявления которого ограничивались преимущественно кожей, а также в связи с изолированным васкулитом кожи.
В современной литературе при обсуждении вопросов, связанных с изолированными васкулитами кожи, преимущественно упоминается лейкоцитокластический васкулит. Это понятие было введено на основании консенсуса, принятого на конференции в Чапел-Хилл (США) в 1994 г., – изолированный лейкоцитокластический ангиит кожи, без проявлений системного васкулита и гломерулонефрита – и используется в контексте аллергического васкулита [2].
Гистологически данный вид васкулита характеризуется воспалением мелких сосудов, в которых воспалительный инфильтрат представлен нейтрофилами. После дегрануляции нейтрофилы погибают и, подвергаясь распаду, образуют инфильтрат. Данный процесс получил называние «лейкоцитоклазия». Следует отметить, что не все васкулиты мелких сосудов сопровождаются разрушением нейтрофилов. Описаны также лимфоцитарные и гранулематозные васкулитные инфильтраты.
Лейкоцитокластический васкулит может затрагивать мелкие сосуды не только кожи, но и других органов. В то же время лейкоцитоклазия может возникать и при васкулите, и при других заболеваниях, при которых нейтрофилы являются ключевыми клетками воспалительного процесса.
Таким образом, термин «лейкоцитокластический васкулит» не дает представления об этиологии и патогенетических механизмах заболевания.
Клинические проявления
Для лейкоцитокластического васкулита кожи характерно появление пурпуры преимущественно в дистальных отделах нижних конечностей (рис. 1). Высыпания представлены петехиями диаметром около 3 мм. Петехиальная сыпь также может локализоваться на предплечьях и кистях, реже – на верхней части туловища. У лежачих больных проявления лейкоцитокластического васкулита локализуются, как правило, на спине или боковой поверхности тела.
Помимо петехий лейкоцитокластический васкулит может сопровождаться волдырями, эритематозными бляшками, буллезно-геморрагическими высыпаниями и изъязвлениями (рис. 2). Реже встречаются сетчатое ливедо (рис. 3), глубокие язвы и узелки. Их появление расценивается как вовлечение в патологический процесс средних артерий.
Острое начало заболевания с одновременным появлением петехиальных высыпаний на коже часто ассоциируется с приемом ряда лекарственных препаратов или развитием инфекции. Рецидивирующие петехиальные высыпания на коже могут наблюдаться при пурпуре Шенлейна – Геноха и заболеваниях соединительной ткани. Хроническое течение лейкоцитокластического васкулита часто отмечается у больных со злокачественными новообразованиями, криоглобулинемией и системным васкулитом мелких сосудов.
Патогенез
Возникновение лейкоцитокластического васкулита связано с совокупностью факторов: поврежденный кожный покров (особенно на фоне присоединившейся вторичной инфекции), лекарственные средства, иммунные комплексы, воспалительные клетки и эндотелий сосудов. Следует отметить, что уникальность сосудистой системы кожи обусловлена способностью реагировать как на экзогенные, так и на эндогенные раздражители. При этом миграция лейкоцитов, изменение проницаемости и признаки воспаления отмечаются преимущественно в посткапиллярных венулах [3]. Эндотелиальные клетки на данном уровне вырабатывают специфический набор прокоагулянтов и антикоагулянтов, а также экспрессируют молекулы HLA класса II. Этим можно объяснить способность эндотелиальных клеток выступать в роли антиген-презентующих агентов, экспрессировать Толл-подобные рецепторы, ответственные за распознавание патогенных микроорганизмов, молекулы CD32, участвующие в реакции гиперчувствительности третьего типа, и гистаминовые Н1-рецепторы, стимуляция которых приводит к вазодилатации.
Таким образом, лейкоцитокластический васкулит является результатом реакции сосудов на разные раздражители, начиная с патогенных микроорганизмов и заканчивая циркулирующими иммунными комплексами, которая развивается при участии эндотелиальных рецепторов на уровне посткапиллярных венул.
Приходится констатировать, что патогенез лейкоцитокластического васкулита остается не до конца понятным. Его развитие, как и в случае многих других аутоиммунных заболеваний, является результатом сложного взаимодействия генетических и экологических факторов. При этом большинство авторов считают, что это заболевание инициирует отложение иммунных комплексов в стенках сосудов. Данное предположение подтверждено результатами экспериментальных исследований с участием как животных, так и человека. Было выявлено, что патогенез лейкоцитокластического васкулита сходен с механизмом развития реакции Артюса [4]. При большом количестве антигенов циркулирующие иммунные комплексы «антиген – антитело» откладываются в стенках кровеносных сосудов.
В развитии воспаления при лейкоцитокластическом васкулите участвуют также компоненты комплемента С3а и С5а. Они способствуют выработке и активации хемотаксических факторов, которые в свою очередь стимулируют миграцию нейтрофилов и базофилов в очаг воспаления. Активированные нейтрофилы высвобождают молекулы адгезии, цитокины, коллагеназу и эластазу, а также свободные радикалы, что приводит к повреждению сосудистой стенки. При васкулите мелких сосудов также наблюдаются другие типы иммунных реакций – реакции Джелла и Кумбса.
Этиологические факторы
Выявление первопричины патологии напрямую связано с выбором терапевтической тактики.
В частности, на начальном этапе диагностики васкулита кожи следует определить, является ли поражение сосудов изолированным, первичным, идиопатическим, либо вторичным, системным, с вовлечением других органов и систем. Наиболее часто лейкоцитокластический васкулит сопровождает аутоиммунные и инфекционные заболевания, а также злокачественные новообразования, является реакцией на препараты.
Следует отметить, что причины развития лейкоцитокластического васкулита у детей и взрослых различаются. Так, в детском возрасте чаще встречается пурпура Шенлейна – Геноха (системный геморрагический васкулит). Она развивается преимущественно на фоне бактериальных и вирусных инфекций респираторного и желудочно-кишечного тракта. Этиологическими факторами пурпуры Шенлейна – Геноха считаются бета-гемолитический стрептококк группы А, гемофильная палочка, хламидии, микоплазмы, легионеллы, иерсинии, вирусы Эпштейна – Барр, Коксаки, гепатита В и С, аденовирус, цитомегаловирус, парвовирус В19, сальмонеллы, Helicobacter
pylori
,
Clostridiumdifficile
.
В качестве триггера могут выступать алкоголь, некоторые лекарственные средства, пищевые продукты, переохлаждение, укусы насекомых [5].
Прогноз
В большинстве случаев, при исключении системного заболевания, изолированный лейкоцитокластический васкулит характеризуется относительно благоприятным прогнозом. Примерно в 50% случаев полная ремиссия наступает в период от шести месяцев до одного года. Однако заболевание может приобретать хроническое рецидивирующее течение от нескольких месяцев до нескольких лет.
Прогностическим критерием хронизации считают наличие артралгий, криоглобулинемии и отсутствие лихорадки [6].
Терапия
Выбор терапии зависит от этиологии заболевания и выраженности клинических проявлений (рис. 4, табл. 2) [7].
Если лейкоцитокластический васкулит вторичен, например развился на фоне инфекции либо приема лекарственных средств, основным и нередко достаточным компонентом терапевтической стратегии считается устранение провоцирующего фактора.
В случае если васкулит – проявление системного патологического процесса (например, при гранулематозе, сопровождающемся полиангиитом, синдроме Чарга – Стросса), схема лечения определяется тяжестью поражения внутренних органов и, как правило, включает назначение системных глюкокортикостероидов и других препаратов, обладающих иммуносупрессирующим действием. Последние годы при системных васкулитах все чаще используют биологическую терапию (ритуксимаб). Кроме того, перспективным является применение цитокиновой терапии (интерлейкины 5 и 6) [8–10].
Хроническое рецидивирующее течение лейкоцитокластического васкулита требует использования эффективных и безопасных, с относительно небольшим количеством нежелательных побочных реакций препаратов. Больным рекомендуется постельный режим. При этом нижние конечности должны быть приподняты.
В качестве симптоматической терапии для устранения жжения и/или зуда назначают нестероидные противовоспалительные, анальгетические и антигистаминные препараты. Однако эти средства не оказывают влияния на течение заболевания и не препятствуют развитию рецидивов.
Если высыпания становятся шероховатыми, изъязвляются или на их фоне возникают узелковые элементы, заболевание рецидивирует, требуется расширение медикаментозной терапии. Так, при лейкоцитокластическом васкулите, пурпуре Шенлейна – Геноха, уртикарном васкулите у некоторых больных эффективны колхицин и дапсон [11–13]. В случае их неэффективности назначают низкие дозы системных глюкокортикостероидов, в частности 10–20 мг/сут преднизолона. Повышение дозы глюкокортикостероидов до 0,5–1,0 мг/кг/сут рекомендовано при наличии пузырных элементов, некроза и склонности к изъявлениям [14]. После достижения положительного клинического эффекта препараты должны отменяться медленно, с плавным снижением терапевтической дозы.
При хроническом лейкоцитокластическом васкулите целесообразно применение азатиоприна [14].
Относительно недавно у пациентов с васкулитом кожи была доказана эффективность биологического препарата ритуксимаб, который является моноклональным антителом против CD20-положительных клеток. Данный препарат особенно эффективен при первичном лейкоцитокластическом васкулите, протекающем в сочетании с криоглобулинемией, а также при вторичном васкулите, развившемся на фоне гепатита С и синдрома Шегрена [15].
Заключение
Многочисленные попытки дать определение и создать классификацию заболеваний, характеризующихся изолированным воспалением сосудов кожи, предпринимаются до сих пор.
В настоящее время под лейкоцитокластическим васкулитом подразумевают разнородную группу воспалительных поражений стенок мелких сосудов кожи, которые развиваются под воздействием этиопатогенетических и триггерных факторов. В большинстве случаев они являются следствием патологии других органов и систем.
Чтобы определиться с номенклатурой этих заболеваний и разработать новые патогенетически обоснованные методы лечения, необходимо продолжить изучение механизмов их развития.
Классификация
Прежде всего, васкулиты подразделяют на первичные и вторичные.
- Первичные поражения представляют собой самостоятельный процесс, при котором воспаляются сосуды. Их причина неизвестна.
- Вторичные – это поражения, которые развиваются в качестве осложнения протекающих инфекционных или онкологических болезней. Причиной таких болезней также может быть применение лекарств, влияние токсинов, инфекционные агенты.
Васкулит фото
В свою очередь, первичный васкулит с учетом размеров воспаленных сосудов подразделяется на такие группы:
- Воспалительный процесс мелких сосудов: гранулематоз Вегенера, геморрагический васкулит (пурпура Шенлейна-Геноха), криоглобулинемический васкулит, микроскопический полиангиит, гипокомплементарный уртикарный васкулит, синдром Чарга-Стросса, васкулит гиперчувствительности.
- Воспалительный процесс средних сосудов: болезнь Кавасаки, узелковый периартериит.
- Воспалительный процесс крупных сосудов: гигантоклеточный артериит, болезнь Такаясу.
- Воспаление сосудов разных размеров: болезнь Бехчета, васкулит при синдроме Когана.
- Воспаление при системных болезнях: волчаночный, саркоидозный, ревматоидный васкулит.
- Васкулит отдельных органов: первичный ангиит ЦНС, кожный артериит, изолированный аортрит, кожный лейкоциткластный ангиит, другие.
Также выделяют изолированный кожный васкулит. Он может быть проявлением таких болезней:
- геморрагический васкулит Шенлейна-Геноха;
- гиперчувствительный аллергический васкулит;
- узловатый васкулит;
- узловатая эритема;
- узелковый периартериит.
В зависимости от того, каким является калибр пораженных сосудов, где именно они локализуются и каким является тип поражения, в наличии определенная клиническая картина.
Вторичная форма васкулита может быть следующей:
- ассоциированный с сифилисом;
- с вирусом гепатита B;
- с вирусом гепатита C;
- с онкологическими заболеваниями;
- иммуннокомплексные, ассоциированные с лекарственными препаратами;
- ANCA-васкулиты, ассоциированные с лекарственными препаратами;
- другие.
Поскольку системные васкулиты определяют иммунные механизмы, то, в зависимости от типа иммунопатологического процесса, системные первичные васкулиты подразделяют на такие группы:
- Те, которые связаны с иммунными комплексами: волчаночный и ревматоидный васкулит, болезнь Бехчета, геморрагический васкулит, криоглобулинемический васкулит.
- Те, которые связаны с органоспецифическими антителами: болезнь Кавасаки.
- Те, которые связаны с антинейрофильными цитоплазматическими антителами: микроскопический полиартериит, гранулематоз Вегенера, классический узелковый полиартериит, синдром Чарга-Стросса.
4.Лечение
Первоочередной задачей является устранение очагов хронической инфекции, подавление активности патогенов и максимально возможное устранение всех прочих факторов, лежащих в основе аллергического артериолита. Медикаментозная терапия может включать, в зависимости от конкретных показаний, антигистаминные и противовоспалительные средства (в т.ч. кортикостероидные), антибиотики, в наиболее тяжелых случаях – цитостатики, плазмаферез крови. Большое значение придается особой диете и местной антисептической обработке кожи.
Прогноз во многом зависит от того, насколько своевременно больной обратился за помощью, насколько быстро и точно идентифицирована этиология и насколько адекватно назначена терапия. При позитивном решении этих трех вопросов, а также при соблюдении ряда предписаний касательно реабилитационного периода, аллергический артериолит Рейтера излечивается полностью. В тяжелых случаях патологический процесс приобретает упорный и терапевтически резистентный характер с исходом в инвалидность.
Причины
До сих пор причины развития этого заболевания изучены недостаточно. Причины проявления первичной формы болезни определяют только предположительно. Он может развиваться вследствие вирусных и хронических инфекций, аллергии, хронических аутоиммунных болезней, приема определенных лекарств и контакта с химикатами. В качестве факторов, провоцирующих эту болезнь, называют переохлаждение, ожоги, излучение, травмы, наследственный фактор. Однако названые явления — это не причины болезни, а ее пусковые факторы.
Лечение.
Лечить аллергический васкулит необходимо комплексно.
- Необходимо выявить аллерген и исключить его воздействие на организм (прекратить прием лекарственного средства, какого-то продукта и т.д.)
- Принимать антигистаминные средства.
- При остром протекании болезни нужно соблюдать постельный режим.
- Обильное питье и соблюдение строгой диеты, включающей необходимое количество овощей, белковых продуктов и фруктов, за исключением тех, которые могут вызывать аллергию (орехи, красная рыба, шоколад, цитрусовые, мед и др).
- При выявлении хронической инфекции назначаются антибактериальные препараты.
- Для укрепления стенок сосудов назначают сосудистые протекторы.
- Для лечения аллергического васкулита кожи возможно применение лекарственных наружных средств (кремы и мази по назначению врача).
Симптомы васкулита
Общие клинические симптомы для васкулитов всех разновидностей – это волнообразная лихорадка, при которой температура тела повышается в период вспышек поражения сосудов. Отмечаются также кожно-геморрагический и мышечно-суставный синдром. В патологический процесс может вовлекаться и периферическая нервная система. Это приводит к развитию полиневритов. Отмечается также истощение и многогранные висцеральные поражения.
В специализированной литературе для определения признаков поражения сосудов при этом заболевании иногда используют термин «васкулопатия».
В целом симптомы системного васкулита в зависимости от разновидности могут быть разнообразными и затрагивают разные системы и органы. Возможны следующие проявления:
- Кожа – появляются высыпания, язвы, синеют пальцы, могут образовываться язвы в области гениталий, возможна гангрена.
- Легкие – проявляются одышка, кашель, харканье кровью, возможны эпизоды удушья.
- Нервная система – головная боль, головокружение, судороги, нарушение чувствительности и двигательной функции, инсульты.
- Слизистые оболочки – появление высыпаний и язвочек.
- Почки – увеличение показателей артериального давления, отеки.
- Пищеварительная система – диарея, боли в животе, кровь в стуле.
- Опорно-двигательный аппарат – припухлость и боли в суставах, болезненность мышц.
- Зрение — боли и резь в глазах, ухудшение зрения, покраснение глаз.
- Сердце и сосуды — нарушения работы сердца, боли за грудиной, скачки АД.
- ЛОР-органы – ухудшение обоняния и слуха, выделения из ушей и носа, осиплый голос, носовые кровотечения.
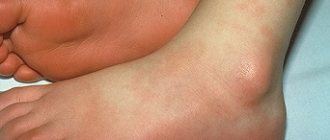
Геморрагический васкулит
Фото васкулита на ногах
Эта форма в основном протекает доброкачественно. Как правило, происходит ремиссия или выздоровление через несколько недель. Однако геморроидальный васкулит может осложняться поражением кишечника или почек. Чаще всего при такой форме заболевания развивается поражение кожных покровов. Человека поражает геморрагическая сыпь — пальпируемая пурпура, которую слабо видно, но можно определить на ощупь. В самом начале болезни проявляется васкулит на ногах – сыпь локализуется в дистальных отделах нижних конечностей, а потом переходит на бедра, ягодицы.
Также при этой форме болезни отмечается суставный синдром. Чаще всего поражаются крупные суставы ног. Мигрирующие боли в суставах отмечаются в то время, когда появляются высыпания на коже. У части больных может отмечаться абдоминальный синдром, при котором происходит поражение ЖКТ. В таком случае отмечаются боли в животе, тошнота, рвота, боли в животе, желудочно-кишечные кровотечения. Возможен также почечный синдром.
Кожный
При этой разновидности болезни поражаются малые или средние сосуды дермы. Однако сосуды внутренних органов при этом не затрагиваются. Симптомы этой разновидности болезни схожи с признаками ряда заболеваний кожи. В частности, отмечаются капиллярные излияния, повреждение капилляров, узелки, крапивница. Если эта форма сопровождает системные болезни, пациента также беспокоит боль в суставах, повышение температуры тела.
Аллергический васкулит
Фото симптомов аллергического васкулита
При такой форме у больного проявляются эритематозные и геморрагические пятна, высыпания, узелки. Вероятен инфаркт кожи, когда в местах высыпаний образуется черная корка. В местах высыпаний проявляется жгучая боль либо зуд. Отмечаются кровоизлияния под ногтями на пальцах ног, болят мышцы и суставы. Характерные признаки болезни можно рассмотреть на фото аллергического васкулита.
Чаще всего при такой форме васкулита появляется сыпь на бедрах, стопах, голени. Если недуг приобретает генерализированную форму, могут беспокоить высыпания на туловище и предплечьях.
К этой группе относят острую и хроническую узловатую эритему, индуративную эритему Базена, височный ангиит, болезнь Бехчета.
Наиболее важные симптомы болезни Бехчета – это рецидивирующий стоматит, язвы на половых органах. Синдром Бехчета также поражает слизистую оболочку глаз, кожу. Характерные симптомы этой разновидности болезни – образование язв и эрозий.
Фото болезни Бехчета
У больных с острой узловатой эритемой появляются узлы крупного размера, а цвет кожи под ними меняется от красного до зеленоватого.
Системный васкулит
Говоря о том, системный васкулит — что это за болезнь, следует отметить, что эта форма недуга развивается в случае нарушения иммунных механизмов у людей с разнообразными системными заболеваниями с поражениями соединительной ткани.
При развитии гранулематоза Вегенера заболевание проявляется следующими симптомами: развиваются разрушительные изменения дыхательных путей, стенок сосудов и почек; появляются изъязвленные гранулемы на слизистых рта, носа, бронхов; развивается гломерулонефрит. Болезнь приводит к тяжелым осложнениям – страдают внутренние органы, нервная система, органы зрения, кожа.
Аутоиммунный васкулит при ревматизме распространяется на организм в целом. Его проявления зависят от стадии развития. Аутоиммунный вид болезни поражает кожные покровы, сосуды внутренних органов и мозга. Возрастает вероятность внутреннего кровотечения.
Криоглобулинемический васкулит
Это разновидность системной формы болезни, для которой характерно появление в клетках крови белков криоглобулинов. Они откладываются на стенках сосудов и постепенно их разрушают. Характерный признак этой болезни, имеющей прогрессирующую форму — поражение периферических нервов и постепенная потеря чувствительности. Если не начать лечения своевременно, это заболевание может спровоцировать двигательный паралич и потерю речи.
Уртикарный васкулит
Фото уртикарного васкулита
Этот вид болезни – одна из разновидностей аллергической формы, при которой развивается хроническое воспаление поверхностных сосудов кожи. В самом начале таким больным часто ставят диагноз «хроническая крапивница». Болезнь протекает волнообразно. У человека появляются геморрагические узелки, волдыри, пятна на коже. Он часто ощущает жжение в тех местах, которые были поражены. Повышается температура, беспокоит боль в пояснице, суставах, мышцах, животе, головная боль. Повышается температура, развивается гломерулонефрит.
Узелковый периартериит
Развивается в основном у лиц мужского пола. Беспокоят боли в мышцах, понижается вес, поднимается температура. Иногда резко проявляются тошнота и рвота, сильная болезненность в животе. Болезнь может привести к инсультам и психическим нарушениям.
Болезнь Такаясу (неспецифический аортоартериит)
Артериит Такаясу – это прогрессирующий гранулематозный воспалительный процесс аорты и ее главных ветвей. Неспецифический аортоартериит (болезнь Такаясу) в основном поражает женщин в молодом возрасте. Около половины пациентов, у которых развивается артериит, страдают от первичных соматических симптомов. У них развивается лихорадка, бессонница, утомляемость, потеря веса, боль в суставах. Часто неспецифический аортоартериит приводит к развитию анемии и повышению СОЭ.
Еще примерно у половины больных предварительные соматические симптомы не развиваются, и отмечаются только поздние изменения сосудистой системы. В процессе развития болезни на ее поздних стадиях ввиду слабости стенок сосудов могут развиваться локализованные аневризмы. Болезнь также провоцирует развитие феномена Рейно. Поэтому важно, чтобы лечение было начато как можно раньше, и при этом четко соблюдался протокол лечения пациентов с болезнью Такаясу.
Гранулематоз Вегенера
При этой форме проявляется боль в околоносовых пазухах, язвы на слизистой носа, отмечается язвенно-некротический ринит. Может произойти разрушение носовой перегородки, что ведет к седловидной деформации носа. Также высока вероятность других серьезных нарушений: быстро развивается почечная недостаточность, отмечается одышка, кашель с кровью.
Синдром Черджа-Стросса
Это заболевание также называется эозинофильный гранулематоз с ангиопатей. В процессе его развития поражаются сосуды, вследствие чего ухудшается процесс снабжения кровью жизненно важных органов. Самый распространенный симптом васкулита Чарга-Стросса – астма. Однако кроме нее проявляются и другие симптомы: лихорадка, сыпь, кровотечение в ЖКТ, боль стоп и кистей. Иногда симптомы проявляются неярко, в других случаях развиваются тяжелые признаки, опасные для жизни.
Полиморфный дермальный ангиит
Ангииты кожи фото
Это ангиит, при котором развивается хронический рецидивирующий дерматоз вследствие неспецифического воспалительного процесса в стенках сосудов кожи. В процессе развития заболевания преимущественно поражается кожа голеней. Но высыпания могут появляться и в других местах. Иногда их появлению предшествуют общие симптомы – повышенная температура, слабость, головная боль. Высыпания не сходят по несколько месяцев. После выздоровления существует риск рецидива. Выделяют много разновидностей этого заболевания в зависимости от особенностей сыпи.
Ливедо-ангиит
В основном развивается у женщин в период полового созревания. Изначально появляются стойкие ливедо-синюшные пятна на ногах. Реже они появляются в других местах. Пятна могут иметь разные размеры и очертания. При охлаждении выраженность усиливается. Со временем на местах пятен могут развиваться небольшие язвы, некрозы, кровоизлияния. Больных беспокоит зябкость, боли в ногах, болезненность в язвах.
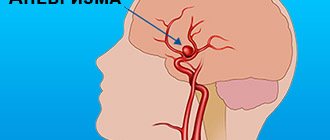
Церебральный васкулит
Тяжелое заболевание, для которого характерно развитие воспалительного процесса стенок сосудов головного мозга. Церебральный вид этого заболевания может спровоцировать кровоизлияния, некроз тканей. В процессе развития болезни больного может беспокоить сильная головная боль. Возможен эпилептический пароксизм, очаговый неврологический дефицит. В процессе развития болезни вероятно проявление одного из комплексов симптомов:
- многоочаговые проявления, напоминающие клинику рассеянного склероза;
- острая энцефалопатия с психическими расстройствами;
- симптомы, характерные для объемного образования мозга.
Микроскопический васкулит
Эта форма в основном поражает мелкие сосуды. Встречается редко, может начаться как легочно-почечный синдром, к которому присоединяется быстро прогрессирующий гломерулонефрит и альвеолярные геморрагии. В самом начале заболевания развиваются общие проявления: лихорадка, миалгии, артралгии, снижение веса. Другие симптомы зависят от того, какие органы и системы поражаются. Чаще всего происходит поражение почек, реже – кожи, дыхательной системы, ЖКТ.
Гигантоклеточный темпоральный артериит
Болезнь поражает людей пожилого возраста. Ее симптомами являются слабость, волнообразная лихорадка, недомогание, сильные пульсирующие головные боли, припухлости в висках.
Классификация васкулита
Крупных артерий
Гигантоклеточный артериит (по старому болезнь Хортона)
Болезнь Хортона характеризуется поражением височной артерии и экстракраниальных ветвей сонной артерии. Развивается у людей после 50 лет в сочетании с ревматической полимиалгией или отдельно.
Болезнь Такаясу (неспецифический аортоартериит)
Хроническое воспаление аорты и ее ветвей, которое приводит к утолщению стенки, что вызывает сужение просвета сосуда вплоть до его окклюзии. Вызывает закупорку (окклюзию) сосудов. Сопровождается отсутствием пульса на одной или обеих руках. Часто осложняется развитием аневризмы и стеноза аорты. Поражает преимущественно молодых людей, по статистике преобладают женщины.
Артерий среднего калибра
Узелковый полиартериит
Не является первичным в 20% случаев. Сопровождается некрозом артерий малого и среднего калибра с выраженным поражением любого органа. Является сегментарным и имеет склонность к зонам сосудистой бифуркации. В основном возникает у мужчин среднего возраста. Ассоциирован чаще всего с гепатитом В или С. Встречается реже, поскольку проводится вакцинация от гепатита В.
Мелких и средних артерий
АНЦА-ассоциированные васкулиты
К АНЦА-ассоциированным васкулитам относится гранулематоз с полиангиитом (гранулематоз Вегенера), эозинофильный гранулематоз с полиангиитом (Синдром Черджа-Стросс), микроскопический полиангиит, поражение мелких сосудов.
Характеризуется клинической триадой гранулематозного васкулита, гломерулонефрита и различными степенями васкулита малых сосудов. Обычно присутствуют симптомы верхних дыхательных путей, включая синусит, обструкцию и перфорацию носа, что может привести к деформации. Другие частые симптомы включают средний отит, боль в ухе и снижение слуха.
Геморрагический васкулит
Поражает артериолы, венулы и капилляры. Характеризуется иммунными депозитами IgA. Сопровождается нарушениями со стороны мелких сосудов в области кишечника, кожного покрова и почек. Сочетается с артритом и артралгиями.
Около 5% пациентов с кожным васкулитом имеют системную форму заболевания.
Характеризуется поражением сосудов малого и среднего калибра, включая гранулематоз и микроскопический полиангиит. Характеризуется воспалением и образованием гранулем, влияющих на артерии малого калибра, артериолы, венулы и капилляры. Наиболее частыми симптомами являются синусовая боль, ринорея или носовые язвы, оталгия или глухота, кашель, одышка, кровохарканье.
Синдром Чарга-Стросса
Аллергическое воспалительное поражение средних и мелких сосудов. Протекает с появлением эозинофильных некротизирующих гранулем. Характеризуется вовлечением суставов, нервной системы (периферической и центральной), желудочно-кишечного тракта, сердца, бронхов и легких.
Микроскопических сосудов
Микроскопический васкулит (микроскопический полиангиит)
Форма болезни связана с быстро прогрессирующим заболеванием почек (очаговый сегментарный некротический гломерулонефрит), поражение кожи (>75% пурпура), поражение легких, периферической нервной системы, наличие антител к p-ANCA. Микроскопический васкулит имеет худший
прогноз, чем другие формы болезни.
Криоглобулинемический васкулит
Повреждение органов вызвано окклюзией сосудов. Данное состояние развивается на фоне различных патологий, в том числе инфекций, аутоиммунных заболеваний и новообразований. Характерные клинические данные: пурпура, артралгия и слабость. Также возникают язвы и ишемические поражения.
Сочетанная форма заболевания
Церебральный васкулит (васкулит с поражением центральной нервной системы)
Заболевание вызвано воспалением стенок мозговых сосудов различного калибра. Характеризуется преимущественно вторичной формой развития. Признаки вариабельные – парезы, энцефалопатия, эпилептические приступы, психические нарушения и обмороки.
Анализы и диагностика
В процессе диагностики проводятся следующие исследования:
- Анализы крови и мочи – их проводят многократно. В процессе таких исследований у больных васкулитом часто определяется ускорение СОЭ, повышение фибриногена, увеличение показателей С-реактивного белка. Может определяться лейкоцитоз. Анализы крови и мочи помогают определить поражение почек.
- Исследование иммунограммы. В процессе иммунологического исследования при некоторых формах васкулита определяются антинейтрофильные цитоплазматические антитела (АНЦА). Это значительно упрощает постановку диагноза.
- Аллергологическое тестирование.
- Инструментальные методы исследования – УЗИ, рентгенография, эхокардиография и др.
- Биопсия пораженного органа или ткани для проведения иммуногистохимического и гистологического исследования. Такое исследование помогает подтвердить диагноз.
Но наиболее важное значение в процессе диагностики имеет все же определение АНЦА в сыворотке крови методом непрямой иммунофлуоресценции либо путем иммуноферментного анализа.
Комплекс исследований, которые назначает врач, зависит от клинической картины, жалоб больного.
Нередко врачи сталкиваются со сложностями на этапе ранней диагностики, так как симптомы болезни часто выражены неярко, а также являются схожими с признаками других заболеваний. Поэтому дифференциальная диагностика часто вызывает определенные сложности. К примеру, при геморрагическом васкулите иногда проявляется абдоминальный синдром, который может быть воспринят как заболевание ЖКТ, требующее хирургического вмешательства.
Чтобы правильно установить диагноз, практикуется следующий алгоритм:
- Определение клинических признаков васкулита. При поражении сосудов развивается кожный синдром, синдром трофических расстройств, ишемический синдром; отмечается вовлечение слизистых оболочек, артериальная гипертония, вовлечение вен и органные изменения.
- Определение лабораторных и клинических признаков болезни. Оценивается наличие общих симптомов, лабораторных показателей.
- Разграничение первичного и вторичного характера болезни.
- Инструментальное исследование сосудов. Чтобы подтвердить поражение сосудов, проводят допплерографию, ангиографию, биомикроскопию, ангиосканирование, капилляроскопию и оценивают наличие характерных признаков поражения.
- Выявление специфических маркеров поражения стенки сосудов, лабораторная диагностика васкулита.
- Морфологическое исследование материала, забор которого был осуществлен путем биопсии. Для этого применяют гистохимические и иммуноморфологические методы.
- Определение основных патогенетических звеньев повреждения сосудов. На этом этапе определяется тип заболевания (васкулиты, ассоциирующиеся с иммунными комплексами; ассоциирующиеся с АНЦА; органоспецифическими АТ; клеточно-опосредованные васкулиты с образованием гранулем).
- Определение вероятной этиологии заболевания. В большинстве случаев этиология первичных васкулитов неизвестна, но не исключается воздействие некоторых вирусов и бактерий. Выявляются иммуногенетические маркеры.
- Уточнение формы васкулита с применением классификационных критериев.
Диагностика васкулита
К какому врачу следует обращаться для диагностики васкулита? Прежде всего нужно записаться на прием к ревматологу. Для уточнения диагноза ревматолог может привлекать других специалистов, в частности, дерматологов и иммунологов.
Врач не может диагностировать васкулит, ориентируясь только на кожные проявления заболевания. Дело в том, что патология может «маскироваться» под другие, поэтому пациенту необходимо выполнить ряд анализов:
- общий анализ крови;
- общий анализ мочи;
- коагулограмму;
- определение уровня антистрептолизина-О, IGA в периферической крови;
- определение антител к гепатиту В и С (при васкулите они нередко обнаруживаются в крови);
- биопсию тканей пораженного органа или части тела с последующим гистологическим исследованием биоптата;
- ПЦР-тест;
- определение антител к гепатиту В и С (при васкулите они нередко обнаруживаются в крови);
- рентген, УЗИ, КТ или МРТ (по показаниям).
Для постановки диагноза геморрагического васкулита необходимо присутствие у пациента двух и более диагностических критериев:
- специфические высыпания, не связанные с низким уровнем тромбоцитов;
- манифест заболевания в возрасте до 20 лет;
- распространенные боли в животе, которые усиливаются после приема пищи, кишечные кровотечения;
- гранулоцитарная инфильтрация стенок сосудов микроциркуляторного русла, которая подтверждена гистологически.
Лечение народными средствами
Если посетить какой-либо тематический форум, можно узнать о многих способах лечения васкулита народными методами. Но все же всегда важно помнить о том, что такие способы лечения являются только вспомогательными в процессе основной терапии. Перед их применением лучше посоветоваться с врачом о целесообразности таких действий.
- При необходимости лечения поверхностных васкулитов используют растительные препараты, которые положительно воздействуют на проницаемость стенок сосудов и производят противовоспалительный эффект. Таким действием обладают: софора японская, гречиха, горец водяной и птичий, хвощ полевой, крапива глухая.
- Показано и применение отваров и настоев из трав, производящих общее стимулирующее действие: зерна и солома овса, тысячелистник, листья рябины и черной смородины, плоды шиповника.
- Снизить отечность при глубоких формах васкулитов помогут: череда, крапива жгучая, лапчатка прямостоячая.
- С целью стимуляции функции коры надпочечников, что актуально при тяжелых формах васкулитов, рекомендуется лечение препаратами и отварами, содержащими женьшень, черную бузину, элеутерококк. Часто больным назначают спиртовые настои женьшеня и элеутерококка.
- Рекомендуется также пить зеленый чай, который укрепляет стенки сосудов и снижает их проницаемость, а также положительно влияет на обменные процессы в организме. Его нужно пить каждый день, чередуя с другими травяными чаями.
Можно применять следующие травяные сборы:
- Сбор первый. Горец птичий, крапива двудомная, софора толстоплодная – по 4 части, тысячелистник – 3 части, бузина черная – 1 часть. Настой готовят, залив 5 г смеси 1 стаканом кипятка. Пить дважды в день по полстакана.
- Сбор второй. Бузина черная, хвощ полевой – по 3 части, мята перечная – 2 части. Настой готовят, залив 5 г смеси 1 стаканом кипятка. Пить настой теплым, по полстакана 4 раза в день. Этот настой также используют для примочек. Аппликации накладывают на пораженные места и держат 15 минут. Такую процедуру можно проводить несколько раз в день.
- Сбор третий. Его используют как общеукрепляющий и обеспечивающий организм витамином К. Для его приготовления в равных пропорциях смешивают зверобой, подорожник, медуницу, ягоды черной смородины и шиповника. 10 г средства нужно залить 1 ст. воды и проварить несколько минут. Пить 2 раза в день по полстакана.
Средства для наружного применения:
- Компрессы из смолы сосны. Их прикладывают при кожной форме к пораженным местам. Чтобы приготовить средство, 200 г смолы нужно растопить и добавить к нему 40 г нерафинированного растительного масла, 50 г пчелиного воска. Все перемешать, а когда смесь остынет, прикладывать ее к местам поражения, не снимая на протяжении суток.
- Почки березы и жир нутрии. Для приготовления средства нужно взять 1 ст. перетертых сухих или свежих березовых почек и смешать их с 500 г жира нутрии. Средство оставить в посуде из глины на неделю, каждый день выдерживая его на медленном огне в духовке по 3 часа. Разложить по баночкам и использовать каждый день в качестве мази.
Васкулит у детей
Фото геморрагического васкулита у детей
Дети болеют этим недугом достаточно редко. Но у всех разновидностей васкулита есть характерные особенности протекания именно в детском возрасте.
Геморрагический васкулит у детей может возникнуть на фоне инфекционных заболеваний – гриппа, ОРВИ, скарлатины, ветрянки. Могут влиять и другие провоцирующие факторы – переохлаждение, травмы, аллергия и др.
Заболевание приводит к тому, что у малышей появляется много красных кровоизлияний на слизистых во рту, на губах. Эти кровоизлияния немного возвышаются над слизистой. Иногда они кровоточат. На теле появляется папулезно-геморрагическая сыпь. Она образуется на конечностях, ногах, торсе, ягодицах.
Проявляются и другие симптомы, в частности, суставной синдром. Боли в суставах появляются одновременно с кожными проявлениями либо чуть позже. Боль исчезает через несколько дней, но при появлении новой сыпи она возникает вновь. Также у детей часто проявляется абдоминальный синдром, основным проявлением которого являются сильные боли в животе. Это может осложнить диагностику, так как боли схожи с симптомами аппендицита, кишечной непроходимости и др.
Поражение легких при геморрагической форме болезни у детей появляется реже, однако в таком случае существует риск стремительного легочного кровотечения. При разных формах болезни у детей может появляться кровь в моче.
Лечение васкулита проводят обязательно в условиях стационара. Как правило, назначают гепарин, сосудистые препараты, сорбенты, антиагреганты. В некоторых случаях показано лечение преднизолоном. При бурном течении болезни назначают плазмаферез.
В процессе лечения очень важно соблюдение строгой диеты. Если болезнь отступила, на протяжении 5 лет за ребенком ведут врачебное наблюдение. Ведь существует опасность рецидивов.
Лечение васкулитов
Консервативная терапия васкулитов направлена на подавление патологических аутоиммунных реакций с выработкой антител. Проводится поэтапно:
- купирование симптоматики и достижение ремиссии;
- поддержание ремиссии в течение 0,5 –2 лет;
- лечение рецидивов.
Кроме этого, проводят профилактику либо устранение сопутствующих заболеваний и осложнений.
В основе лечебной схемы – препараты выбора:
- гормоны – при гигантоклеточном артериите ГКА, ревматической полимиалгии и болезни Такаясу;
- гормоны и цитостатики – при системном, гемморагическом и криоглобулинемическом васкулите, узелковом полиартериите и ряде других;
- иммуносупрессоры с гормонами – при геморрагическом васкулите, если комбинированная терапия с цитостатиками не эффективна;
- моноклональные антитела – при системном васкулите, если комбинированная терапия не эффективна;
- базисные противоревматические средства – при противопоказаниях к препаратам выбора;
- иммуноглобулины – при тяжелых осложнениях.
Также показана диетотерапия. При функциональных поражениях почек назначают плазмоферез или гемосорбцию – аппаратную очистку крови. Кроме этого, по показаниям назначают противовирусные и симптоматические средства, антибиотики, препараты для поддержания сердечной деятельности и препятствующие свертываемости крови.
Консервативное лечение васкулитов – комплексное и длительное. При некоторых формах на фоне зарастаний, спазмов и тромбозов крупных сосудов показано хирургическое лечение. Без своевременного корректного лечения васкулитов у детей прогноз неблагоприятный. Характер последствий зависит от вида заболевания.
Источники:
- https://academic.oup.com/ndt/article/30/suppl_1/i94/2324852 Despina Eleftheriou, Ezgi Deniz Batu, Seza Ozen, Paul A. Brogan. Vasculitis in children // Nephrology Dialysis Transplantation, Volume 30, Issue suppl_1, 1 April 2015, Pages i94–i103.
- Е.В. Борисова. Геморрагический васкулит у детей // Педиатрия, №6, 2004, с.51-56.
- И.Я. Лутфуллин. Синдром Кавасаки: клинические алгоритмы и проблема гиподиагностики заболевания // Вестник современной клинической медицины, 2016, т.9, вып.2, 52-60/
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Диета
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
В период болезни важно исключить из рациона все продукты, которые могут провоцировать аллергические проявления. Необходимо полностью убрать из рациона шоколад, какао, яйца, цитрусовые. При почечной недостаточности нельзя есть слишком соленую пищу, а также продукты, содержащие много калия. Следует полностью исключить алкоголь, не есть слишком холодных и слишком горячих блюд.
Важно придерживаться следующих рекомендаций:
- Есть маленькими порциями и не меньше 6 раз в день.
- Ввести в рацион продукты, содержащие витамины С, В, К и A.
- Количество соли в день не должно превышать 8 г.
- Важно есть много кисломолочных продуктов, чтобы восстанавливать запасы кальция в организме.
- В меню должны быть овощные супы, отварные овощи, каши с молоком и обычные, растительные масла, сладкие фрукты, отварное мясо и рыба, сухари из белого хлеба.
- Пить нужно зеленый чай, травяные отвары, кисели и компоты.
- По мере выздоровления диету корректируют.
Последствия и осложнения
Если болезнь не лечить вовремя, могут возникнуть следующие осложнения:
- печеночная и почечная недостаточность;
- абсцессы брюшной полости;
- легочные кровотечения;
- инвагинация кишечника;
- полинейропатия.
Если в процессе развития болезни часть кровеносного сосуда вытягивается и расширяется, возрастает риск появления аневризмы.
Если в ходе воспалительного процесса сосуды сужаются, кровоснабжение отдельных органов и тканей может прекратиться, что увеличивает вероятность некроза.
Список источников
- Дунаева Н.В., Никитина О.Е., Стуков Б.В., Карев В.Е., Мазинг А.В., Лернер М.Ю., Лапин С.В., Тотолян А. Криоглобулинемический васкулит, ассоциированный с хроническим гепатитом в: клинические наблюдения и обзор литературы.
- Насонов Е.Л., Баранов А.А., Шилкина Н.П. Геморрагический васкулит (болезнь Шёнлейна-Геноха) // Васкулиты и васкулопатии. — Ярославль: Верхняя Волга, 1999. — 616 с.
- Справочник практического врача. Под. ред. Воробьева А. И. «Медицина», 1981.
- Шостак Н.А., Клименко А.А. Системные васкулиты: новое в классификации, диагностике и лечении. Клиницист. 2015;9(2):8-12
- Шилкина Н.П., Дряженкова И.В. Системные васкулиты и атеросклероз. Тер. Арх. 2007; 3: 84-92.