Что такое васкулит?
Васкулиты — группа заболеваний, характеризующаяся развитием воспаления стенок кровеносных сосудов. Это воспаление начинается из-за нарушения иммунной реакции. Причиной может быть перенесённая инфекция, аллергия. Воспаление может затрагивать мелкие, средние, крупные сосуды. Из-за него нарушается кровообращение и кровоснабжение отдельных органов, что может стать причиной развития осложнений. Без лечения васкулита начинается некроз стенок сосудов (гибель их тканей), кровотечения, ишемия (нарушение кровотока). Заболеть васкулитом может и ребёнок, и взрослый. Заболевание может быть первичным (когда воспаление стенок сосудов — это единственное проявление без видимой причины) или вторичным. При вторичном васкулите стенки сосудов воспаляются из-за других заболеваний (инфекционных, онкологических, ревматических).
Патогенез васкулита
Васкулит развивается из-за сбоя иммунных механизмов, но точные причины заболевания не выявлены. Основная гипотеза предполагает, что природа болезни — мультиэтиологическая, связанная со многими факторами. К ним относят:
- острые или хронические бактериальные или вирусные инфекции;
- аллергия. Сильная аллергическая реакция на компоненты лекарств или продукты питания может вызывать иммунный сбой;
- осложнение вакцинации. Если после прививки иммунная реакция оказывается нарушенной, возможно появление васкулита. Такие осложнения встречаются очень редко;
- сильное или длительное действие стресса, переохлаждения или перегрева, травм.
Под действием этих факторов начинается выработка патогенных иммунных комплексов. В норме они атакуют возбудителя болезни, но из-за иммунного сбоя атака направлена на клетки организма. Иммунные комплексы фиксируются на стенках сосудов, повреждают их и провоцируют воспаление.
Рисунок 1. Разница между здоровым сосудом и поражённым васкулитом. Источник: sl.smithhealthcentre.com
Ангииты кожи: Этиология и патогенез.
В последние годы все большее распространение получает теория иммунокомплексного генеза ангиитов, связывающая их возникновение с повреждающим действием на сосудистую стенку осаждающихся из крови иммунных комплексов. Среди этиологических факторов, приводящих к воспалению сосудистой стенки, чаще всего называют фокальную (реже общую) инфекцию, обусловленную стафилококком или стрептококком, микобактериями туберкулеза, энтерококками, дрожжевыми и другими грибами, вирусом гриппа. Среди экзогенных сенсибилизирующих факторов при ангиитах особое место в настоящее время отводится лекарственным средствам, в первую очередь антибиотикам и сульфаниламидам. Существенную роль в патогенезе ангиитов могут играть хронические интоксикации, эндокринопатии, различные виды обменных нарушений, а также повторные охлаждения, психическое и физическое перенапряжение, .фотосенсибилизация, артериальная гипертензия, венозный застой.
Классификация
Васкулиты — большая группа заболеваний, и для них применяется две классификации. Первая — по этиологии — она учитывает, по каким причинам появляется заболевание. Вторая — по локализации, учитывает, какие именно сосуды поражены.
По этиологии
Эта классификация учитывает причины васкулитов:
- первичные. Воспаление стенок сосудов не связано с другими заболеваниями, не является их проявлением и развивается как самостоятельная болезнь. Точные причины первичных васкулитов не установлены, но известно, что большую роль играет наследственная предрасположенность;
- вторичные. Стенки сосудов воспаляются из-за других заболеваний, воспаление является одним из их проявлений.
Выделяют несколько видов вторичных васкулитов по основному заболеванию или состоянию, вызвавшему воспаление стенок сосудов:
- вирусы гепатита B и C;
- сифилис;
- онкологические заболевания;
- реакция на приём медикаментов.
По локализации
Деление по локализации учитывает, какие именно сосуды поражены при васкулите и где они расположены. Это определяет клиническую картину, подходы к лечению, прогноз и возможные осложнения. Воспаляться могут стенки мелких, средних и крупных кровеносных сосудов, воспаление может затрагивать разные по размеру кровеносные сосуды или сосуды отдельных органов.
Васкулиты крупных кровеносных сосудов
При воспалении стенок крупных кровеносных сосудов есть несколько общих симптомов. Это большие отклонения от нормы при изменении артериального давления, аномалии распространения пульсовых волн. При каждой такой волне после сокращения сердца давление в артериях повышается. Если на руках или ногах волна несимметрична или отсутствует, это может быть признаком васкулита. На заболевание также указывает развитие ишемии (снижение кровотока на отдельном участке), перемежающаяся хромота (боли, возникающие при ходьбе и проходящие после отдыха). У каждого из видов васкулитов крупных кровеносных сосудов есть собственные дополнительные симптомы.
Гигантоклеточный артериит. Воспаление затрагивает грудную аорту, а также идущие от неё на шею крупные артерии, экстракраниальный отдел сонной артерии. Часто причиной гигантоклеточного артериита становится ревматическая полимиалгия. Среди симптомов: головные боли, ухудшение зрения, лихорадка, потеря веса, быстрая утомляемость, общее недомогание.
Артериит Такаясу. Воспаление стенок аорты и её ветвей, стенок лёгочных артерий, чаще развивается у молодых женщин. Первые признаки болезни — слабость, спастические боли в конечностях, периодические нарушения зрения, гипертония, различие в значениях пульса или артериального давления на разных ногах или руках или на руке и ноге с одной и той же стороны.
Васкулиты средних по калибру сосудов
Общее проявление — симптомы инфаркта тканей поражённых органов: происходит их омертвение из-за недостаточного кровоснабжения. На коже это проявляется образованием узелков, язв, сетчатым ливедо (изменением окраски). При инфаркте мышечной ткани появляются сильные боли. Возможно развитие множественной невропатии (поражение нескольких нервов), поражения почек (повышение давления в почечных артериях), ишемии брыжейки, из-за которой нарушается кровоток в сосудах кишечника. Точные симптомы зависят о того, где именно находятся поражённые сосуды.
Кожный васкулит. Поражает сосуды подкожной клетчатки, из-за чего на коже появляются язвы, пурпура (кровоизлияния в кожу или под неё, выглядят как россыпи небольших красных точек), петехии (ярко-красная сыпь).
Узелковый полиартериит. При этом заболевании воспаляются стенки мышечных артерий, из-за чего развивается вторичная ишемия тканей. При узелковом артериите возможно поражение кожи, почек, периферических нервов, органов желудочно-кишечного тракта, любых других органов. Не характерно поражение лёгких. Сперва появляются общие симптомы: быстрая утомляемость, лихорадка. Другие проявления зависят от того, какой именно орган поражён.
Васкулиты сосудов мелкого калибра
При воспалении стенок мелких сосудов развиваются симптомы инфаркта тканей в поражённой области. Часто эти проявления схожи с симптомами васкулитов средних сосудов.
Криоглобулинемический васкулит. Является системным, поражает в основном мелкие сосуды. В сыворотке крови при анализе выявляются криоглобулины. Симптомы разнообразны и определяются локализацией воспаления. Часто развивается поражение почек, периферической нервной системы, появляется сосудистая пурпура. Общие проявления — слабость, незначительное повышение температуры, быстрая утомляемость. В 90% наблюдений появляется пурпура, чаще она образуется на коже ног. При поражении почек развиваются периферические отёки, повышение давления в почечной артерии. Также возможно появление мышечных и суставных болей, увеличение лимфатических узлов.
Гранулематоз Вегенера. Поражение может затрагивать любые органы, но чаще это органы дыхания или почки. Если поражены органы дыхания, первыми симптомами становятся кашель и насморк, после чего развиваются отёки, повышение давления, появляются симптомы поражения сразу нескольких органов.
Геморрагический васкулит. Чаще им болеют дети. Есть четыре формы заболевания: кожная (кожно-суставная), абдоминальная (с поражением органов пищеварения), почечная, смешанная. Соответственно, выделяют характерные симптомы, среди которых пальпируемая пурпура, абдоминальные или суставные боли, почечный синдром, рвота, тошнота.
Микроскопический полиангиит. Редкое заболевание, которое чаще всего поражает почки. Примерно в трети наблюдений дополнительно на коже появляется пурпура. Возможно поражение органов дыхания с быстрым развитием одышки, кровохаркания, анемии. Если на этом фоне развивается альвеолярное кровотечение, больному нужна неотложная помощь. Также возможны боли в животе, рвота и тошнота, поражение нервной системы.
Васкулиты, способные поражать кровеносные сосуды, различные по размеру
Болезнь Бехчета. Воспаление развивается на стенках мелких или средних сосудов. Симптомы зависят от локализации. Болезнь может поражать лёгкие, почки, желудок, головной мозг. Особенность — часто появление язв на слизистых во рту, в области гениталий, других слизистых оболочек.
Синдром Когана. Редкое заболевание, при котором воспаляются сосуды разного калибра. Болезнь часто сопровождается лихорадкой, суставными болями, неврологическими нарушениями, снижением зрения, потерей слуха (может быть необратимой).
Системные васкулиты
В этой группе — связанные с системными заболеваниями васкулиты:
- системная красная волчанка. Иммунная система начинает выработку антител, которые повреждают здоровые клетки. Из-за этого воспаляются стенки сосудов и развивается волчаночный васкулит;
- ревматоидный артрит. Это — системное воспалительное заболевание с поражением мелких суставов. Может сопровождаться ревматоидным васкулитом;
- саркоидоз. Болезнь сопровождается образованием гранулём (узелков) в воспалённых тканях. Очаги воспаления при саркоидозе образуются в лимфатических узлах, лёгких, печени, селезёнке, на коже, костях. Саркоидоз может сопровождаться саркоидным васкулитом.
Васкулиты отдельных органов
Воспаление сосудов может затрагивать только один, отдельный орган. К таким заболеваниям относят:
- кожный васкулит. Поражает малые и средние сосуды в коже и подкожной клетчатке, проявляется образованием язв, пурпур, петехий;
- кожный лейкоциткластный ангиит. Воспаление сосудов в коже изолировано и не сопровождается системным васкулитом или другими сопутствующими состояниями;
- первичный ангиит центральной нервной системы. Поражает сосуды спинного, головного мозга, мягкой мозговой оболочки. Признаков системного воспаления нет;
- изолированный аортит. Форма васкулита с ограниченной локализацией воспаления стенок сосудов.
Диагностика
Диагностика заболевания осуществляется комплексно. В первую очередь, врач проводит устный опрос, в ходе которого выясняет жалобы пациента, осуществляет сбор анамнеза. В дальнейшем могут быть назначены следующие исследования:
- УЗИ органов брюшной полости и почек.
- Определение продолжительности кровотечения.
- Проведение манжетной пробы, а также пробы жгута и щипка.
- Исследование фекалий.
- Проведение иммунологических исследований, а также биохимия крови.
- Вирусологические исследования с целью выявления гепатитов.
- Проведение эндоскопического исследования желудочно-кишечного тракта.
- Анализ крови позволяет выявить повышенное количество лейкоцитов и СОЭ. Также наблюдаются иммунологические нарушения в виде увеличения иммуноглобулинов А и снижения уровня иммуноглобулинов G.
- В ходе физкального осмотра врач проверяет функционирование суставов, тщательно осматривает кожные покровы с целью выявления изменения их цвета и возможных высыпаний. В том случае, если будут обнаружен отеки в области лица, это может свидетельствовать о нарушении нормального функционирования мочевыделительной системы. Также следует проверить пульс.
Болезнь следует отличать от следующих недугов и состояний:
- Инфекционный эндокардит.
- Системные васкулиты (синдром Гудпасчера, узелковый периартериит, болезнь Бехчета).
- Диффузные заболевания соединительной ткани (системная красная волчанка).
- Менингококцемия.
- Макроглобулинемическая пурпура Вальденстрема.
- Иерсиниоз.
- Болезнь Крона.
Дополнительно может быть назначено проведение процедуры трепанобиопсии и обследование костного мозга.
Причины
Воспаление стенок сосудов начинается из-за аутоиммунных нарушений, при которых происходит выработка антител против клеток собственного организма. Точные причины первичных васкулитов не установлены. Вторичные васкулиты развиваются на фоне инфекционных или онкологических заболеваний, как редкое осложнение вакцинации, после перегрева или переохлаждения, солнечных ожогов.
Среди других возможных причин — аллергия на лекарства. Установлено больше 150 лекарственных средств, которые могут провоцировать заболевание. В их числе некоторые антибиотики, анальгетики, рентгеноконтрастные вещества, сыворотки, вакцины, а также препараты йода, витамины группы B и другие препараты. Аллергия, аутоиммунный сбой и развитие васкулита после их приёма происходит не всегда. Риск таких осложнений определяется индивидуальной реакцией на компоненты лекарства. Поэтому важно, чтобы все препараты подбирал врач. Не нужно самостоятельно подбирать себе антибиотики или антигистаминные средства.
Симптомы васкулита
Проявления васкулита определяются видом заболевания, локализацией и размером поражённых сосудов. Чаще всего появляются следующие симптомы:
- повышение температуры тела;
- слабость, недомогание, быстрая утомляемость;
- снижение аппетита, тошнота и рвота;
- быстрая потеря веса;
- боли: головные, мышечные, суставные;
- головокружения, потеря сознания;
- бледность кожи, появление на ней высыпаний (язв, пурпур, петехий);
- если есть сердечно-сосудистые заболевания, они обостряются;
- возможно снижение зрения;
- изменение чувствительности кожи (от слабой, почти отсутствующей до слишком сильной);
- симптомы, связанные с органами, работа которых нарушается из-за недостаточного кровообращения (это может быть снижение зрения, симптомы почечной недостаточности, проблемы с пищеварительной системой).
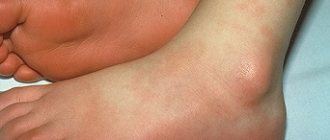
Рисунок 2. Кожная сыпь при васкулите. Источник: СС0 Public Domain
Первыми при любом калибре поражённых сосудов появляются симптомы воспаления. Возникает лихорадка, общее недомогание, вес начинает снижаться, появляются суставные боли, ночью усиливается потоотделение. Если воспаляются стенки малых и средних сосудов, почти сразу появляются кожные поражения: сыпь (пальпируемая пурпура, крапивница и другие), образование язв, узелков, сетчатого ливедо.
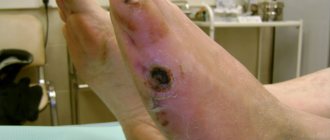
Рисунок 3. Сетчатый рисунок эритемы, типичный для сетчатого ливедо при кожном васкулите. Источник: Springer Science/Business Media
Некоторые из симптомов васкулита могут угрожать жизни и требуют неотложного лечения. Это — альвеолярное кровотечение, ишемия брыжейки, резкое снижение зрения, гломерулонефрит (поражение почек).
Точные симптомы васкулита зависят от его формы:
- кожная — на коже в результате точечных кровоизлияний появляется зудящая сыпь. Сначала её цвет красный, но затем высыпания темнеют, исчезают, а на их месте остаются пигментированные участки. Чаще такие высыпания образуются на коже ягодиц и ног;
- суставная — проявляется отёками, нарушением подвижности крупных суставов, болями;
- абдоминальная — боли в животе, тошнота, рвота, снижение аппетита;
- почечная — изменение цвета мочи и уменьшение её объёма. Моча становится красной или розовой. Клинический анализ выявляет содержание белка, указывающее на гломерулонефрит. Без лечения развивается почечная недостаточность.
Васкулит у детей
У детей васкулиты появляются редко. Почти всегда это или геморрагический васкулит, или синдром Кавасаки.
Синдром Кавасаки. Yonsei medical journal / Open-i (Attribution-NonCommercial 3.0 Unported)
Синдром Кавасаки опасен поражением лимфатических узлов, сосудов сердца, слизистой органов дыхания. Болезнь развивается в острой форме с последовательным появлением следующих симптомов:
- тяжёлая лихорадка с быстрым повышением температуры до 38-41 градуса;
- появление сыпи, эритематозных пятен на коже;
- поражение слизистой глаз, верхних дыхательных путей, носа;
- покраснение, а затем утолщение кожи на ладонях и ступнях;
- воспаление, увеличение лимфатических узлов на шее;
- покраснение языка;
- сухость и шелушение кожи на фалангах пальцев рук и ног, вокруг ногтей.
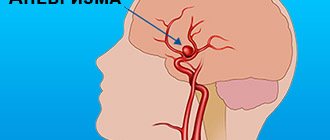
Синдром Кавасаки опасен поражением сердечно-сосудистой системы и риском образования аневризм, но при своевременной диагностике и лечении прогноз благоприятный.
Геморрагический васкулит у детей может протекать в нескольких формах, включая кожную, абдоминальную, кожно-суставную, почечную. Симптомы при каждой из форм различаются:
- кожная — появление сыпи, отёков;
- абдоминальная — боли в животе, тошнота и рвота, снижение аппетита, потеря веса;
- почечная — уменьшение объёма мочи, изменение её цвета, появление белка в анализе;
- суставная — появление суставных болей, ограничение подвижности крупных суставов.
Васкулит у взрослых
Васкулит у взрослых развивается в результате нарушений в работе иммунной системы. Основные факторы риска — тяжёлые инфекции, несвоевременное или неправильное лечение инфекционных заболеваний, приём лекарств без назначения врача, наличие аллергий на продукты питания или лекарственные средства, применение некоторых препаратов.
Васкулиты протекают как хронические, прогрессирующие заболевания, и в этом случае для их лечения нужна комплексная и продолжительная терапия. Чем раньше поставлен диагноз и начато лечение, тем лучше прогноз. У взрослых воспаление стенок сосудов может провоцировать состояния, угрожающие жизни, поэтому важно своевременно обращаться к врачу. На воспаление стенок сосудов может указывать продолжающаяся лихорадка, симптомы, связанные с нарушением кровообращения, мышечные, головные, суставные боли.
Анализы и диагностика
Васкулиты могут протекать в нескольких формах, причём симптомы для каждой из них будут разными. Часто они «маскируются» под другие заболевания, и поэтому нужна развёрнутая диагностика. Её начинают с обращения к ревматологу. Он может направить к дерматологу, кардиологу, иммунологу, нефрологу и другим специалистам.
Диагностику начнают следующими исследованиями:
- клинический анализ крови. Позволяет выявить воспаление, признаки аллергии, иммунной реакции;
- общий анализ мочи. Оценивает состояние и работу почек. При высоком содержании белка указывает на гломерулонефрит, связанный с поражением почек;
- коагулограмма. Оценивает свёртываемость крови. При васкулите она снижается, что увеличивает риск кровоизлияний.
Дополнительно могут проводиться анализы на антитела к гепатиту B и C (часто выявляются при васкулите), биопсия поражённых тканей с последующей гистологией (изучение клеток). Некоторые лабораторные тесты используют для определения типа васкулита, его этиологии, степени поражения органов.
При диагностике также назначают ЭКГ для оценки состояния сердца, выявления нарушений кровообращения, рентгенографию, КТ или МРТ поражённых органов или крупных кровеносных сосудов.
Как выставляется диагноз геморрагического васкулита?
Болезнь Шенлейна-Геноха достаточно легко выставить больному, имеющему все три основных симптома.
Есть небольшие отличия протекания болезни у детей и взрослых.
У детей:
- Более, чем у 30% детей развивается лихорадка.
- Характерно острое начало и течение болезни.
- Абдоминальный синдром сопровождается жидким стулом с прожилками крови.
- Часто в процесс уже с самого начала вовлекаются почки, с выявлением в анализах мочи гематурии и протеинурии.
У взрослых:
- Начало болезни стертое, симптомы более мягкие.
- Абдоминальный синдром встречается всего у 50% больных и редко сопровождается тошнотой и рвотой.
- Поражение почек ведет к развитию хронического диффузного гломерулонефрита, с формированием хронической почечной недостаточности.
Лечение
Подход к лечению васкулита определяется локализацией поражённых сосудов, наличием сопутствующих заболеваний, тяжестью состояния, рядом других факторов. Чаще всего применяют комплексную терапию, которая предполагает приём лекарств, физиотерапию, соблюдение диеты, профилактику обострений. При тяжёлых формах заболевания, если развивается тромбоз крупных артерий, стеноз магистральных артерий, показано хирургическое лечение.
Медикаментозное лечение васкулита
Подходы к лечению васкулита различаются в каждом случае. Ревматолог назначит препараты для снижения выработки антител, уменьшения чувствительности тканей. В некоторых случаях нужны антибиотики, в других — противоаллергические препараты.
Фото: lucky7trader / freepik.com
Составлять программу медикаментозного лечения должен лечащий ревматолог. Дополнительно он может привлечь, других врачей, более узкой специализации. Заболевание нельзя пытаться вылечить самостоятельно. Оно опасно тяжёлыми осложнениями, требует системной и сложной терапии.
Лекарства при васкулитах
Назначают так, чтобы добиться устойчивой ремиссии, снизить риск развития осложнений. При вторичном васкулите терапия направлена на лечение основного заболевания, вызвавшего воспаление сосудов.
Для лечения используют следующие препараты:
- глюкокортикостероиды или стероидные гормоны. Назначаются почти во всех случаях, оказывают противовоспалительное и иммунодепрессивное действие. Дозы препаратов подбирают индивидуально, формируя график приёма. Обычно дозировка сначала высокая, а затем постепенно снижается;
- цитостатики. Они подавляют активность иммунной системы, что позволяет корректировать аутоиммунные механизмы. Цитостатики применяются в сочетании с глюкокортикостероидами при тяжёлых формах васкулитов. Препараты назначают в составе пульс-терапии. Она предполагает приём лекарств короткими курсами, чтобы избежать побочных эффектов;
- противоопухолевые, в частности — Ритуксимаб. Это — моноклональные антитела, которые вырабатываются иммунными клетками, обладают иммунодепрессивными свойствами и используются в лечении системных васкулитов, если применение цитостатиков нежелательно. Их не назначают при вирусе гепатита B, нейтропении, низком содержании IgC в крови и положительной туберкулиновой пробе.
Также могут назначаться иммуносупрессоры (подавляют активность иммунной системы), нормальный иммуноглобулин человека (применяется при инфекционных осложнениях, тяжёлом поражении почек, развитии геморрагического альвеолита), антибактериальные, нестероидные противовоспалительные препараты, антикоагулянты (препятствуют образованию тромбов в сосудах), противоаллергические препараты.
Физиотерапевтические методы лечения васкулита
Для лечения васкулита применяется плазмаферез, при котором происходит забор крови, её очистка и возвращение в кровоток. Методику используют как часть комбинированной терапии, если заболевание протекает в тяжёлой или острой форме, быстро прогрессирует. Плазмаферез назначают курсами, при тяжёлом поражении почек, а также в случаях, когда применение цитостатиков противопоказано.
Лечение народными средствами
Народные средства неэффективны при лечении васкулитов, их применение может быть опасным. Если заболевание быстро прогрессирует, протекает в тяжёлой форме, нужно срочно обращаться к врачу. Попытки лечиться народными методами приведут к потере времени и могут спровоцировать осложнения.
Валерия Король – врач-терапевт, ревматолог, Член экспертного совета МедПортала
«Кого кладут в стационар при васкулите?
— Всех больных с впервые выявленными признаками системного васкулита. Специальные показания к госпитализации пациентов с установленным диагнозом СВ:
- Быстропрогрессирующее ухудшение функции почек
- Появление белка в моче -больше 3 г/сутки
- Повторяющиеся боли в животе
- Поражение органа зрения
- Признаки поражения ЦНС»
Профилактика
Причины появления первичных васкулитов неизвестны, поэтому их специальная профилактика не проводится. Профилактика вторичных васкулитов ведётся в нескольких направлениях и предполагает восстановление, поддержание нормального состояния здоровья:
- снижение риска заражения вирусом гепатита B, гепатита C, другими инфекциями;
- своевременное и корректное лечение любых заболеваний и в особенности — инфекционных;
- приём лекарственных средств только по назначению врача;
- ведение здорового образа жизни: поддержание нормального веса, отказ от вредных привычек, правильное питание и достаточная физическая активность;
- контроль аллергии. Если они есть, важно исключить аллергические реакции на продукты питания, лекарственные средства.
Специалисты.
Список специалистов, к которым необходимо обратиться для диагностики и лечения аллергического васкулита:
- Аллерголог
- Иммунолог
- Терапевт
Дополнительно врач может направить пациента на консультацию к узким специалистам: дерматологу, сосудистому хирургу, венерологу, ревматологу и др.
Для диагностики, лечения и профилактики данного заболевания приглашаем Вас в клинику ЦКБ РАН, где Вы сможете пройти все необходимые обследования.
Диета при васкулите
Рацион при васкулите составляют так, чтобы исключить пищевые аллергии, нормализовать вес, обеспечить суточную потребность в калориях, витаминах, минералах и т.п. Формируя диету, учитывают спровоцировавшие васкулит причины и то, какие именно органы были поражены из-за воспаления стенок кровеносных сосудов и нарушения кровообращения. Например, при поражении желудка, кишечника нужен специальный план питания.
Общие рекомендации предполагают организацию здорового питания: исключение продуктов, которые вызывают аллергическую реакцию, употребление достаточного количества свежих овощей и фруктов, молочных продуктов, злаков, исключение жирных, острых, жареных блюд. В каждом отдельном случае за помощью в составлении рациона можно обратиться к врачу-диетологу.
Последствия и осложнения
Без лечения васкулит становится угрожающим жизни заболеванием. Он может стать причиной лёгочных, кишечных и внутричерепных кровотечений, тромбозов, почечной или печёночной недостаточности, инфарктов миокарда, аневризм. Среди возможных осложнений:
- кишечная непроходимость;
- перитонит;
- панкреатит;
- инфаркты, тромбозы, ишемия тканей и органов;
- перфорация язв кишечника, желудка;
- невриты, церебральные расстройства.
Даже при своевременном лечении васкулита и стойкой ремиссии заболевания возможны последствия, включая хронические болезни почек, печени, органов пищеварения, дыхания, потерю слуха, зрения и другие. Чтобы максимально эффективно восстановить нормальное состояние здоровья и качество жизни, проводят длительную системную терапию.
Прогноз
Зависит от формы, локализации васкулита, тяжести заболевания. В некоторых наблюдениях первичный васкулит проходит без лечения и вообще не оставляет последствий. В других заболевание развивается стремительно и угрожает жизни. Важно вовремя, сразу после появления первых симптомов обращаться к врачу общей практики или ревматологу. Основная опасность при большинстве форм васкулита — в возможных осложнениях:
- тяжёлые сердечно-сосудистые заболевания, инфаркты при узелковом полиартериите;
- развитие инфекций и лёгочные кровотечения при микроскопическом полиартериите;
- инфекции, почечная, дыхательная недостаточность, сердечно-сосудистые катастрофы при гранулематозе Вегенера;
- частичная или полная потеря зрения при гигантоклеточном артериите (но в целом прогноз благоприятный);
- инсульты, инфаркты при артериите Такаясу.
Чтобы улучшить прогноз, важно строго соблюдать рекомендации лечащего врача, стараться продлить ремиссию заболевания, исключить факторы, провоцирующие рецидивы.
Валерия Король – врач-терапевт, ревматолог, Член экспертного совета МедПортала «Как избежать повторного васкулита?
— Избегать факторов, которые могут провоцировать обострение болезни:
- Инфекций
- Стресса
- Нахождение под прямыми солнечными лучами
- Немотивированный прием лекарств
- Отказ от курения
- Нормализация массы тела
- Валерия Король
- врач-терапевт, ревматолог»
Классификация системных васкулитов (EULAR 2009)
Преимущественное поражение сосудов мелкого калибра:
- Пурпура Шенлейн-Геноха
- Эссенциальный криоглобулинемический васкулит
- Микроскопический полиангиит
Преимущественное поражение сосудов мелкого и среднего калибра:
- Гранулематоз Вегенера (с 2011 года гранулематоз с полиангиитом (Вегенера)
- Васкулит Чарга-Стросса
Преимущественное поражение сосудов среднего калибра:
- Узелковый полиартериит
- Болезнь Кавасаки
Преимущественное поражение крупных сосудов:
- Височный гигантоклеточный артериит
- Артериит Такаясу
Сочетанные состояния:
- Болезнь Бехчета
- Облитерирующий тромбангиит