Общие сведения
Арахноидит относится к инфекционным заболеваниям ЦНС и является серозным воспалением структур паутинной оболочки головного либо спинного мозга. Паутинные оболочки не имеют собственной системы сосудов, поэтому и поражения при этом изолированными не бывают, а инфекционные процессы распространяются с твердых или мягких мозговых оболочек, поэтому симптоматика арахноидита доказательно отнесена к серозному типу менингита. Детальнее всего патологию описал немецкий врач — Беннингхаус, а впервые термин был использован в диссертации А.Т.Тарасенкова, изучавшего признаки головного воспаления и arachnoiditis в особенности.
Некоторые ученые это заболевание так и называют серозным менингитом, но по МКБ-10 ему присвоен код G00 и название бактериальный арахноидит, G03 — который включает менингиты, обусловленные другими или неутоненными причинами, в том числе арахноидит, менингит, лептоменингит, пахименингит, а также G03.9 – для менингита неуточненного – спинального арахноидита БДУ (без дополнительных указаний).
Головной мозг имеет три оболочки: твердую, паутинную и мягкую. Благодаря твердой формируются синусы для оттока венозной крови, мягкая – обеспечивает трофику, а паутинная – необходима для циркуляции ликвора. Она расположена над извилинами, но не проникает в борозды головного мозга и разделяет субарахноидальное и субдуральное пространство. В её структуре есть арахноидэндотелиальные клетки, а также пучки коллагеновых фибрилл различной толщины и количества.
Гистология мозговых оболочек
Преимущества лечения в Ихилов
- Ведущие врачи в области лечения боли, вызванной неврологическими заболеваниями спинного и головного мозга.
- Доступность современных методов, направленных на облегчение хронической боли и симптомов, негативно влияющих на выполнение повседневных активностей.
- Оборудование, позволяющие выполнять точные диагностические процедуры и лечебные мероприятия.
- Поддержка со стороны международного отдела клиники в организации поездки на лечение и комфортного пребывания в клинике
- Финансовая доступность лечения, отсутствие предоплат, возможность оплачивать процедуры по факту из получения.
- Отзывы пациентов, уже проходивших лечение в Ихилов отмечают не только профессионализм врачей, но и комфортную психологическую атмосферу и чуткое отношение.
- 5
- 4
- 3
- 2
- 1
(0 голосов, в среднем: 5 из 5)
Патогенез
Арахноидит вызывает морфологические изменения в виде помутнения и утолщения паутинной оболочки, которые могут осложняться фибриноидными наложениями. Чаще всего они разлитые, но в отдельных случаях могут быть ограниченными, то есть речь идет о более грубых локальных нарушениях, инициированных обширным процессом при арахноидите. Макроскопические изменения при этом представляют собой:
- помутнение и утолщение (гиперплазия арахноид эндотелия) паутинной оболочки, сращение ее с сосудистой и твердой оболочками мозга;
- диффузная инфильтрация;
- расширение субарахноидальных щелевидных образований и цистерн в основания мозга, развитие их гидропса (переполненности цереброспинальной жидкостью).
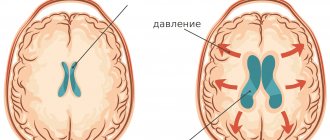
Дальнейшее течение патологии приводит к фиброзу и формированию спаек между сосудистой и паутинной оболочкой, нарушению циркуляции ликвора (спинномозговой жидкости) и образованию одной или более арахноидальной кисты. При этом происходит нарушение нормальной циркуляции ликворной жидкости и как следствие – возникает гидроцефалия, в основе механизма которой два пути развития:
- окклюзионный – возникший в результате нарушения оттока жидкости из системы желудочков, к примеру, закрытие отверстий Люшка, Мажанди образующимися спайками или кистами;
- арезорбтивный – при котором нарушены процессы всасывания жидкости сквозь структуры твёрдой мозговой оболочки, как результат разлитого «слипчивого» процесса.
Основные методы лечения заболевания
Лечение арахноидита должно проводиться только в стационаре. Оно может быть как консервативным, так и оперативным при кистозном или тяжёлом спаечном процессе. Важным моментом терапии является выявление заболевания, спровоцировавшего воспалительный процесс в паутинной оболочке. Так как многие из них нуждаются также в лечении (к примеру, хронические синуситы).
Хирургическое лечение заключается в удалении кист, рассечении спаек и шунтировании желудочков или кист при тяжёлой гидроцефалии.
Консервативная терапия
При арахноидите применяются следующие группы препаратов:
- анальгетики и нестероидные противовоспалительные средства (Анальгин, Парацетамол, Ибупрофен, Нимесил) – уменьшают головную боль, обладают противовоспалительным и противоотёчным эффектом;
- кортикостероиды (Дексаметазон, Преднизолон) – являются мощными противовоспалительными препаратами;
- рассасывающие препараты (Лидаза, Пирогенал, йодвисмутат хинина) – необходимы при спаечных процессах для уменьшения разрастания соединительной ткани;
- антиконвульсанты (Карбамазепин, Ламотриджин, Вальпроком, Депакин) – применяют в случае развития симптоматической эпилепсии;
- дегидратационные препараты (Лазикс, Верошпирон, Маннит, Диакарб) – назначаются для коррекции внутричерепной гипертензии и гидроцефалии;
- нейропротекторы (Цераксон, Глиатилин, Ноохолин, Фармаксон) – применяются для защиты клеток мозга от гипоксии;
- нейрометаболиты (Актовегин, Кортексин, Церебролизат) – необходимы для коррекции метаболических процессов в ткани и оболочках мозга;
- антиоксиданты (Мексикор, Мексидол, Мексипридол) – устраняют влияние свободных радикалов, образующихся в результате гипоксии клеток;
- сосудистые средства (Винпоцетин, Кавинтон, Пентоксифиллин, Курантил, Цитофлавин) – улучшают микроциркуляцию в мозге и его оболочках;
- витамины (поливитамины, витамины группы В: Мильгамма, Комбилипен, Комплигамм В) – являются не только общеукрепляющим средством, но и улучшают питание мозга;
- антибиотики широкого спектра действия (Цефалоспорины, Фторхинолоны, Тетрациклин) – используют при инфекционном генезе арахноидита, а также при наличии очагов инфекции в организме (синуситы, абсцесс и т.п.).
Необходимо помнить, что адекватное лечение подбирается только врачом, с учётом тяжести и длительности заболевания, ключевых симптомов.
Классификация
Существует несколько классификаций арахноидита. На основе установленной причины арахноидит бывает посттравматическим, инфекционным (ревматическим, постгриппозным, тонзилогенным) и токсическим, от типа изменений — кистозный, слипчиво-кистозный, ограниченный и диффузный, одноочаговый и многоочаговый.
В зависимости от клинической картины и течения различают острый, подострый и хронический арахноидит, но для диагностики наиболее важно определить место локализации арахноидита и спрогнозировать картину воздействия и последствия оболочечных поражений.
В зависимости от преимущественного места локализации и вовлеченных в патологию структур, арахноидит может быть различного типа: церебральный, базальный, оптико-хиазмальный, мостомозжечковый, предмозжечковый, спинальный и пр.
Церебральный арахноидит
Церебральный тип арахноидита обычно охватывает оболочки головного мозга передних отделов больших полушарий и областей центральных извилин, поражая не только архноид эндотелий, но и структуры мягкого мозгового слоя с образованием спаек между ними. В результате спаечного процесса образуются кисты с ликвороподобным содержимым. Утолщение и уплотнение кист может привести к ксантохромным опухолевидным образованиям с содержанием большого количества белка, что может проявиться развитием эпилептического статуса.
Арахноидальная киста головного мозга
Оптико-хиазмальный арахноидит
Наиболее часто локализуется в хиазмальной области и поражает основание мозга, вовлекая в патологию зрительные нервы и их перекрест. Этому способствуют черепно-мозговые травмы (сотрясение или ушиб мозга), инфекционные процессы в придаточных пазухах носа, а также такие заболевания как ангина, сифилис или малярия. Её результатом может быть необратимая потеря зрения, которая начинается с болей сзади глазных яблок и ухудшения зрения, которое может приводить к одно- и двусторонней темпоральной гемианопсии, центральной скотоме, концентрическому сужению полей зрения.
Развитие патологии медленное и не строго локальное, оно может распространяться и на отдаленные от хиазмы участки, обычно сопровождается образованием множественных спаек, кист и даже формирование рубцовой оболочки в области хиазмы. Негативное воздействие на зрительные нервы вызывает их атрофию – полную или частичную, что обеспечивается механическим сдавливанием спайками, образованием застойных сосков и расстройством циркуляции крови (ишемией). При этом изначально в большей мере страдает один из глаз, а спустя несколько месяцев вовлекается и второй.
Спинальный арахноидит
Помимо указанных общеизвестных причин спинальный арахноидит спинальный может быть вызван фурункулезом и гнойными абсцессами различной локализации. При этом кистозные ограниченные образования вызывают симптомы аналогичные экстрамедуллярной опухоли, симптомы компрессии структур спинного мозга, а также корешковый синдром и проводниковые нарушения, как двигательные, так и чувствительные.
Хронические воспалительные процессы вызывают белково-клеточную диссоциацию спинномозговой жидкости и чаще затрагивают заднюю поверхность спинного мозга грудного, поясничного отдела или конского хвоста. Они могут распространяться на несколько корешков или при диффузных поражениях — на большое количество, изменяя нижнюю границу расстройства чувствительности.
Спинальный архноидит может выражаться:
- в виде покалываний, онемения, слабости в ногах, необычных ощущений в конечностях;
- возникновение судорог в ногах, мышечных спазмов, самопроизвольных подергиваний;
- в форме расстройства (повышения, выпадения) таких рефлексов как коленные, пяточные;
- приступы сильной стреляющей боли как удары током или напротив – ноющей боли в пояснице;
- нарушение работы органов таза, в том числе снижение потенции.
Раздражение и сдавливание коры и близлежащих отделов мозга при арахноидите может осложняться образованием кисты различного типа – ретроцеребеллярной, ликворной, левой либо правой височной области.
Ретроцеребеллярная арахноидальная киста
Ретроцеребеллярная киста формируется при смещении сосудистого сплетения четвертого желудочка вверх и назад от интактного червеобразного отдела мозжечка. Для выявления такого типа кист приблизительно одинаково информативными являются КТ и МРТ.
Арахноидальная ликворная киста
Принято различать внутримозговые и субарахноидальные ликворные кисты, первые чаще встречаются у взрослых, а вторые – более характерны для пациентов детского возраста, что очень опасно и вызывает отставание в психическом развитии.
Ликворные кисты сформированы арахноид эндотелием либо рубцовым коллагеном, заполнены спинномозговой жидкостью. Они могут быть врожденными или образовываться при резорбции интрацеребральных кровоизлияний, очагов ушибов и разможжения головного мозга, в зоне ишемического размягчения после травм. Для них характерно длительное ремиттирующее течение, инициирующее эпилептические припадки разные по структуре, длительности и частоте.
Ликворная киста также может возникнуть в результате субарахноидального кровоизлияния или при реактивном слипчивом лептоменингите.
Арахноидальная киста правой височной области
Киста правой височной области может вызывать головные боли, ощущение пульсирования, сдавливания головы, шумы в ухе, приступы тошноты, судороги, раскоординацию движений.
Арахноидальные кисты бывают замершие, имеют стабильность и чаще всего не вызывают дискомфорта или общемозговых нарушений. Бессимптомное течение может привести к тому, что образование обнаружится лишь во время томографии мозга при подозрении на арахноидит.
Арахноидальная киста левой височной доли
Если киста левой височной доли прогрессирующая, то она может постепенно усиливать очаговые симптомов в связи с давлением на мозг. Обычно она располагается в области левой височной доли и выглядит как расширение внешнего ликворного пространства.
Когда пациент узнает информацию о кисте левой височной области, то часто выясняется, что это не смертельно и может не вызывать негативных симптомов. Однако, в ряде случаев есть риск развития нарушений речи (сенсорной афазии), выпадений полей зрения, внезапных судорог конечностей или всего тела.
Что понимают под термином «арахноидит»?
Арахноидит – это воспалительное заболевание чаще аутоиммунной природы, при котором поражается паутинная (арахноидальная) оболочка головного или спинного мозга. Он сопровождается образованием кист и спаек. Арахноидит возникает в основном у мужчин до 40 – 45 лет и у детей.
Эта патология может протекать остро, подостро или иметь хронический тип течения (80 – 85% случаев). Выделяют истинный арахноидит (5%), который возникает на фоне аутоиммунной агрессии, и резидуальный, возникающий как последствие перенесённых черепно-мозговых травм и нейроинфекций. Первый – чаще всего носит диффузный характер и неуклонно прогрессирует от рецидива к рецидиву, а второй – в большинстве своём локальный и не прогридиентный.
Поражение паутинной оболочки не бывает изолированным, так как она плотно прилежит к мягкой, а та, в свою очередь, к веществу головного мозга.
Хотя до сих пор некоторые неврологи опасаются выставлять этот диагноз, он был подтверждён многочисленными исследованиями, в ходе которых были обнаружены характерные патоморфологические изменения в оболочках и ткани мозга, а также выявлены признаки арахноидита при проведении КТ и МРТ.
Причины развития заболевания
Наиболее частыми причинами развития арахноидита являются:
- заболевания околоносовых пазух (хронический отит, этмоидит, сфеноидит), когда инфекция переходит на оболочку контактным путём;
- ушные инфекции (отит);
- нейроинфекции, приводящие к развитию менингита, энцефалита (45 – 50%);
- общие инфекционные заболевания (грипп, аденовирус, цитомегаловирус и т.д.);
- черепно-мозговые травмы (30 – 35%), особенно сопровождающиеся субарахноидальными кровоизлияниями и формированием контузионных очагов в веществе головного мозга;
- хронические интоксикации (алкоголизм и т.п.).
Не обязательно после этих заболеваний разовьётся арахноидит. Выделяют ряд триггер-факторов, которые увеличивают риск возникновения патологии.
К ним относят:
- хронические стрессы;
- переутомление;
- синдром хронической усталости;
- работа в неблагоприятных условиях (шахты, металлургическое производство и т.п.);
- частые острые респираторные вирусные инфекции;
- неоднократные травмы и кровоизлияния.
Патоморфологическая характеристика
Арахноидальная оболочка достаточно плотно прилегает к мягкой мозговой оболочке, особенно в районе извилин головного мозга. Но при этом она не заходит в борозды, поэтому под таким «навесом» формируются полости, содержащие цереброспинальную жидкость. Это и есть субарахноидальное пространство, которое сообщается с VI желудочком.
Таким образом, любой патологический процесс, возникающий в паутинной оболочке, быстро распространяется на мягкую мозговую оболочку, вещество мозга, а также часто приводит к нарушению ликвородинамики и изменению нормального состава спинномозговой жидкости.
При арахноидите паутинная оболочка утолщается, теряет свою прозрачность. Патологический процесс характеризуется образованием спаек между оболочками и тканью мозга, которые приводят к развитию наружной гидроцефалии. Часто на фоне арахноидита возникают кисты, наполненные серозным или гнойным содержимым.
Из-за персистирующего вялотекущего воспаления происходит разрастание соединительной ткани на месте погибших клеток, поэтому в оболочках и хороидальных сплетениях обнаруживаются грубые фиброзные изменения.
Механизм развития патологических процессов в паутинной оболочке
Истинный и резидуальный арахноидит развивается вследствие выработки в организме антител к клеткам паутинной оболочки, что и приводит к воспалительным реакциям. Но в первом случае это происходит по неизвестным причинам, а во втором – это «неадекватная» реакция иммунной системы на инфекции, травмы и т.п.
Такие аутоиммунные и аллергические процессы поражают не только арахноидальную оболочку, но и сосудистые сплетения желудочков, их внутреннюю стенку, приводя к разрастанию соединительной ткани.
Причины
Существует несколько путей развития воспаления паутинных оболочек и установлено, что арахноидит полиэтиологичен и может возникать в результате таких факторов как:
- перенесённые острые и хронические инфекционные процессы (в том числе грипп, ревматизм, корь, скарлатина, сепсис, пневмония, сифилис, туберкулез, бруцеллез, токсоплазмоз, остеомиелит костей черепа);
- воспалительные заболевания носовых придаточных пазух;
- острый или чаще хронический гнойный средний отит, особенно вызванный маловирулентными микроорганизмами или токсинами;
- осложнение гнойного среднего отита, например, лабиринтит, петрозит, синус-тромбоз;
- осложнение излеченного гнойного менингита либо абсцессов мозга;
- хронические интоксикации алкоголем, свинцом, мышьяком;
- различные травмы — черепно-мозговые и позвоночно-спинномозговые (преимущественно как остаточные явления);
- реактивное воспаление, вызванное медленно растущими опухолями или энцефалитом, чаще всего – негнойным отогенным.
Симптомы арахноидита головного мозга
Симптомы арахноидита обычно вызваны внутричерепной гипертензией, в более редких случаях — ликворной гипотензией, а также проявлениями, отражающими локализацию, затрагивающую оболочечные процессы. Причем преобладать могут общие или локальные симптомы в зависимости от этого первые симптомы и клиническая картина меняется.
Изначальное подострое течение болезни со временем может переходить в хроническую форму и проявляться в виде общемозговых нарушений:
- локальные, усиливающиеся при напряжении головные боли, наиболее интенсивные – в первой половине дня могут вызывать тошноту и рвоту;
- развитие симптома прыжка, когда боль возникает локально во время подпрыгивания или неловкого неамортизированного движения с приземлением на пятки;
- головокружение несистемного характера;
- нарушения сна;
- ухудшение памяти;
- психические нарушения;
- возникновение беспричинной раздражительности, общей слабости и повышенной утомляемости.
Очаговые нарушения в первую очередь зависят от места локализации развития патологии и могут проявляться в виде симптомов поражения тройничного, отводящего, слухового и лицевого нервов. Кроме того:
- При конвекситальных (выпуклых) арахноидитах воспалительные процессы затрагивают участки центральных извилин и передних отделов больших полушарий, при этом преобладают явления раздражения структур головного мозга над проявлениями выпадений функций, которые выражаются в виде анизорефлексии, центрального пареза, генерализованных и джексоновских эпилептических припадков, нарушения циркуляции ликвора, расстройств чувствительности и движений (моно- или гемипарезов).
- При воспалении базальных отделов (оптико-хиазмального, мостомозжечкового и в области заднечерепной ямки) чаще всего возникают общемозговые симптомы и нарушаются функции нервов основания черепа.
- Оптико-хиазмальный арахноидит проявляется снижением остроты зрения и изменения полей, напоминая неврит зрительного нерва и сочетаясь с вегетативной дисфункцией — резким дермографизмом, усиленным пиломоторным рефлексом, обильным потоотделением, акроцианозом, иногда жаждой, усиленным мочеиспусканием, гипергликемией, адипозогенитальным ожирением, снижением обоняния.
- Патология, затрагивающая область ножек мозга становится причиной пирамидных симптомов, а также признаков поражений глазодвигательных нервов и менингеальных признаков.
- Арахноидит мостомозжечкового угла вызывает головные боли в затылочной области, шумы в ушах, невралгию, приступообразное головокружение, иногда с рвотой, односторонние мозжечковые нарушения — при пошатываниях больного или удержании веса на одной ноге — падение припадает на сторону поражений; при тщательном обследовании можно выявить атактическую походку, горизонтальный нистагм, пирамидные симптомы, расширение вен глазного дна, спровоцированное нарушениями венозного оттока.
- Если затронута большая (затылочная) цистерна, то заболевание развивается остро с повышением температуры, навязчивой рвотой, болями в затылке и шейном отделе, которые усиливаются при кашле, попытке повернуть голову или совершить резкое движение.
- Локализация воспалительных процессов в области IX, X, XII пар черепных нервов приводит к нистагму, повышению сухожильных рефлексов, пирамидным и менингеальным симптомам.
- Арахноидит задней черепной ямки может затрагивать V, VI, VII, VIII пару черепных нервов и вызывать внутричерепную гипертензию с менингеальными симптомами, мозжечковыми и пирамидными нарушениями, к примеру, атаксию, асинергию, нистагм, адиадохокинез, головная боль становится постоянным симптомом, одним из самых ранних.
- Диффузное поражение провоцируют общемозговые явления и неравномерное расширение желудочков, что выражается в возникновении лобного, гипоталамического, височного, среднемозгового и коркового синдрома, патология инициирует нарушение нормального обмена ликвора, нечеткие пирамидные симптомы, может влиять на отдельные черепные нервы.
Классификация арахноидита
Исходя из причин развития заболевания, выделяют:
- истинный арахноидит;
- резидуальный арахноидит.
В зависимости от скорости нарастания симптомов арахноидит бывает:
- острый;
- подострый;
- хронический.
Также классифицируют нозологию по объёму поражения:
- диффузный процесс;
- локальный (ограниченный) процесс.
Арахноидит подразделяется на слипчивый, кистозный и кистозно-слипчивый, учитывая преобладающие морфологические изменения в тканях.
Локализация патологического процесса позволяет классифицировать арахноидит на:
- церебральный: арахноидит конвекситальной поверхности, базальный арахноидит (оптико-хиазмальный, мосто-мозжечкового угла, межножовый, арахноидит поперечной цистерны), арахноидит большой затылочной цистерны и задней черепной ямки;
- спинальный.
Анализы и диагностика
При постановке диагноза обязательно проводят дифференциальную диагностику с абсцессами и новообразованиями в задней черепной ямке или других участках головного мозга. Для определения арахноидита важно проведение всестороннего и подробного обследования больного.
Показательными оказываются электроэнцефалография, ангиография, пневмоэнцефалограмма, сцинтиграфия, обзорные краниограммы, рентгенограмма черепа, миелография, КТ, МРТ. Эти исследования позволяют выявить внутричерепную гипертензию, местные изменения биопотенциалов, расширение субарахноидального пространства, цистерн и желудочков мозга, кистозные образования и очаговые изменения вещества мозга. Только если не наблюдается застойных явлений на глазном дне, то у пациента может быть взята люмбальная пункция для обнаружения умеренного лимфоцитарного плеоцитоза и незначительной белково-клеточной диссоциации. Кроме того, может понадобиться проведение указательной и пальце-носовой пробы.
Методы диагностики арахноидита
Клиника Ихилов сотрудничает с ведущими неврологами, нейрохирургами и специалистами в области лечения заболеваний позвоночника, головного и спинного мозга. Диагностика, пройденная в Ихилов всегда отличается точностью, а весь процесс обычно занимает не более трех дней.
- День 1
- День 2
- День 3
В первый день лечащий врач проводит осмотр, уточняет симптомы и признаки заболевания, анамнез и результаты предварительных исследований. Пациент может воспользоваться мнениями нескольких неврологов, чтобы получить более подробную своего состояния. Для уточнения отличительных особенностей состояния врачи назначают дополнительные тесты.
Диагноз основывается на анамнезе пациента, клинических проявлениях и причинном событии. Для подтверждения назначается МРТ-исследование с контрастированием.
Когда МРТ невозможна, показана миелограмма с последующей компьютерной томографией.
Также могут быть назначены следующие виды диагностических тестов:
— аудиометрия
— эхоэнцефалография
— электроэнцефалогрфия
— люмбальная пункция
Этот день диагностики посвящен обсуждению клинического случая экспертами, которые примут участие в лечении. Обсуждение проводится в рамках медицинского консилиума. Коллегиально врачи выберут наиболее релевантную схему лечения. Пациент может присутствовать на обсуждении, задавать вопросы, выражать пожелания.
Комплексная телемедицина
Пациент может получить рекомендации по лечению и в ходе удаленной консультации. Для анализа консультирующему специалисту потребуется информация о результатах обследования, проведенного по месту жительства пациента. Подробно о том, какие именно медицинские документы нужны для проведения удаленной консультации проинформирует наш консультант, обратиться к которому можно, воспользовавшись любой из онлайн-форм на этом сайте или заказав обратный звонок.
Диета при арахноидите
Диета для нервной системы
- Эффективность: лечебный эффект через 2 месяца
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 рублей в неделю
Лечение арахноидита лучше всего сочетать с диетой, которая построена по принципам здорового питания:
- ограниченно потребление приправ и соли;
- исключены продукты, содержащие рафинированный сахар, масло, муку;
- мясо должно быть диетичных сортов – кролик, индейка, курочка и т.д.;
- нельзя колбасы и копчености;
- на столе должны быть свежие овощи и фрукты;
- обогатить рацион нужно печеным картофелем, капустно-морковными салатами, пряной и листовой зеленью;
- нужно добавлять в блюда и чаи смородину, облепиху, хурму, виноград, изюм.
Сколько стоит лечение арахноидита
Стоимость лечения арахноидита в Израиле зависит от характера протекания заболевания, вида необходимой диагностики и терапии. Окончательная цена становится известна после комплексной диагностики и выбора схемы лечения и может отличаться от случая к случаю. Примерную стоимость менеджер по работе с иностранными пациентами сообщает на этапе подготовки поездки на лечение. Пациент может запросить сравнительный анализ ценовых предложений от нескольких клиник, чтобы принять взвешенное решение. В любом случае, израильские клиники всегда предлагают пациентам более выгодные финансовые условия по сравнению с конкурирующими клиниками Германии и США, при этом качество лечения всегда соответствует наивысшим медицинским стандартам.