Общие сведения о холестерине и липопротеинах
Холестерин (в химии – холестерол) различают по происхождению:
- Эндогенный, то есть внутренний, синтезируют гепатоциты (печеночные клетки). Он является основой и составляет 80% от общего количества.
- Экзогенный – это животные липиды (жиры), поступающие в пищеварительную систему в составе употребляемых блюд и продуктов.
Липофильный спирт жизненно важен для нормальной работы всего организма. Он является основой эластичной ткани, отделяющей и защищающей клетку от внешней среды. На базе холестерина происходит выработка половых и стероидных гормонов, а также желчных кислот и нейромедиаторов, с помощью которых передаются нервные импульсы. Без холестерина невозможно усвоение жирорастворимых витаминов А, Д, Е и др.
Холестериновый гомеостаз (внутреннее постоянство) – это результат баланса трех процессов:
- поступление и выработка холестерола;
- правильное его использование организмом;
- своевременное выведение излишек.
Молекулы жирного спирта не могут спокойно перемещаться внутри организма, пока не встретятся с белками (протеинами-проводниками). Через стенки тонкого кишечника холестерол всасывается в кровь, где соединяется с белками. В ходе липидно-белкового взаимодействия образуются липопротеины, способные свободно «путешествовать» по кровотоку.
Липопротеины классифицируют по плотности:
- низкоплотные (ЛПНП);
- высокоплотные (ЛПВП);
- очень низкоплотные (ЛПОНП).
Плотность определяется по соотношению протеинов и жиров. Чем меньше белковая часть и больше жировая, тем ниже плотность.
Липидограмма и биохимия крови
Развернутый биохимический анализ и липидный профиль включают расшифровку показателей, отвечающих за белково-жировой баланс организма:
- липопротеины низкой и очень низкой плотности (так называемый плохой холестерин) являются основными поставщиками эндогенного жира из печени в клетки организма для обеспечения функций холестерола;
- липопротеины высокой плотности («хороший» холестерин») обеспечивают обратное движение излишек ЛПНП и ЛПОНП в печень для переработки и экскреции;
- триглицериды – жиры, представляющие липидный ресурс (организм откладывает их «про запас» для поддержания энергетического тонуса);
- общий холестерин (ОХ) – совокупность липопротеиновых фракций;
- индекс или коэффициент атерогенности (КА) отражает риск развития атеросклероза сосудов и ишемической болезни сердца (рассчитывается по специальной формуле).
Показатели, определение которых проводят по специальному назначению врача – это апопротеины и хиломикроны. В расширенное биохимическое исследование они не входят, но имеют диагностическое значение при сомнительных результатах анализов:
- апопротеины – белки, непосредственно участвующие в образовании липопротеинов;
- хиломикроны (ХМ) – липопротеины с функцией доставки экзогенного жира из кишечника в печень по кровотоку (синтезируются кишечником из экзогенного холестерола).
Процентное содержание
| ХМ | ЛПОНП | ЛПНП | ЛПВП | |
| апопротеины | 2 | 10 | 25 | 50 |
| триглицериды | 90 | 60 | 10 | 5 |
| холестерин | 5 | 15 | 55 | 20 |
| иные липиды | 3 | 15 | 10 | 25 |
Типы холестерина и показания к назначению анализа
Холестерин, или холестерол, относится к липидам. Примерно 80 % этого вещества производится в печени, остальное же поступает из продуктов питания[2]. Холестерин в организме присутствует в виде фракций — триглицеридов — липопротеинов высокой плотности (ЛПВП) и липопротеинов низкой плотности (ЛПНП).
- ЛПНП[3]. Это «плохой холестерин», однако такое название вовсе не означает, что он действительно плох и опасен. ЛПНП, например, нейтрализуют вредные для организма токсины. Однако, если уровень этого соединения слишком велик, оно действительно образует склеротические бляшки.
- ЛПОНП[4]. Триглицериды, которые входят в состав липопротеинов очень низкой плотности (ЛПОНП), участвуют лишь в образовании холестериновых бляшек.
- ЛПВП[5]. Это вещество растворяет холестериновые бляшки на стенках сосудов, потому его еще называют «хорошим холестерином». Функция ЛПВП — доставка холестерина с окраин организма обратно в печень для дальнейшей переработки. «Хороший холестерин» также участвует в строительстве клеточных мембран, обмене витамина D и синтезе ряда гормонов.
Холестерин — это один из основных показателей происходящего в нашем организме жирового обмена. Анализ крови на холестерин играет значительную роль в диагностике такого заболевания, как атеросклероз, и определении риска развития ишемической болезни сердца. Показаниями для проведения анализа являются также некоторые эндокринные патологии и заболевания печени и почек, ожирение, диабет[6]. Исследование проводят для контроля эффективности терапии статинами и другими гиполипидемическими препаратами. И, наконец, даже здоровые люди должны время от времени делать такой анализ, чтобы вовремя заметить изменения в уровне этого соединения и скорректировать диету. Для получения полной картины необходимо измерять не только общий уровень холестерина, но и уровень всех его видов в отдельности. Соотношение ЛПНП, ЛПВП И ЛПОНП может сказать о состоянии здоровья больше, чем уровень холестерина в крови в целом.
Это интересно
Как холестерин попадает внутрь артерий? В процессе транспортировки это вещество иногда подвергается процессу окисления и превращается в неустойчивую молекулу, которая проникает внутрь стенок артерий. Именно поэтому для профилактики возникновения холестериновых бляшек врачи рекомендуют употреблять пищу, богатую антиоксидантами — веществами, препятствующими окислению. Самый известный антиоксидант — обычный витамин C, который содержится во фруктах и овощах. Витамины A и E также являются мощными антиоксидантами[7].
Подготовка и проведение
Анализ крови на холестерин — очень распространенная процедура. Его можно сдать в любой медицинской лаборатории. Поскольку он требует некоторой подготовки, лучше запланировать его заранее.
Подготовка
Современные технологии позволяют достичь исключительной точности результатов. Однако, для того чтобы исключить возможность ошибки, пациент должен придерживаться некоторых правил. Еда, напитки, алкоголь и никотин, прием некоторых лекарств — все это может оказать влияние на результаты и исказить данные. Поэтому сдавать анализ крови нужно натощак (последний прием пищи не менее чем за 12 часов до посещения лаборатории). За два–три дня до сдачи анализа нужно исключить из меню все жареное и жирное, отказаться от алкоголя и курения, перестать принимать биодобавки. О приеме лекарств обязательно следует сообщить врачу. Антибиотики, витамины, гормоны, фибраты, статины, мочегонные и гипотензивные препараты, нестероидные противовоспалительные средства и многие другие медикаменты оказывают существенное влияние на уровень холестерина.
Как сдавать
Для определения уровня холестерина исследуется кровь из вены. Для пациента вся процедура занимает считанные минуты, а результат можно забрать через несколько часов или на следующий день. В бланке будет указан уровень общего холестерина и его фракций. Обычно холестерин измеряется в ммоль/л либо мг/дл (для пересчета в мг/дл число в ммоль/л следует умножить на 38). Помимо результатов анализа, в бланке будет указано ориентировочное нормальное значение.
Методики исследования
Существует очень много методов для определения концентрации холестерина в крови — как химических, так и ферментативных. Чаще всего анализы проводятся ферментативным методом. Химический же, несмотря на точность, весьма трудоемок.
Также сегодня в аптеке можно купить индивидуальные тест-системы для определения уровня холестерина в домашних условиях, но их точность совершенно несопоставима с точностью результатов, полученных в лаборатории. На действие этих тестов могут влиять многие факторы внешней среды, например повышенная температура или влажность.
Показания к сдаче крови на холестерин
Обычный биохимический анализ крови определяет концентрацию ОХ. Исследование проходят в рамках плановой диспансеризации и перинатального скрининга, при обращении к врачу с симптоматическими жалобами, в качестве контроля проводимой терапии.
Оценка всех холестериновых показателей (липидный профиль) назначается:
- при повышенном ОХ в результатах предварительной биохимии;
- после перенесенных инфарктов и инсультов;
- при сахарном диабете, хронических кардиологических патологиях, заболеваниях органов гепатобилиарной системы (печени, желчного пузыря), гипертонии;
- пациентам с ожирением.
Анализ обязательно проводят перед плановым хирургическим вмешательством и после операции. Регулярно сдавать кровь на содержание ОХ и липопротеинов рекомендовано:
- женщинам в климактерическом периоде;
- мужчинам в возрасте 40+;
- пациентам с никотиновой зависимостью;
- людям, ведущим малоподвижный образ жизни.
Кровь на холестерин необходимо регулярно проверять при наличии неблагополучной наследственности (гиперхолестеринемия, диабет, сосудистые патологии у близких родственников).
Зачем делать анализ на холестерин
Холестерин – сложное органическое вещество, по химическому строению относящееся к жирным спиртам. Основное его назначение – поддержание упругости всех клеток организма. Холестерин является таким себе «уплотнителем» цитоплазматических мембран. Он располагается в толще наружной оболочки клеток и придает ей плотность и выборочную проницаемость для определенных соединений. При поверхностном повреждении клеток именно холестерин «пломбирует» дефекты и сохраняет жизнь тканевым элементам.
Кроме того, он является источником энергии, компонентом стероидных гормонов и витамина D. Без участия холестерина в печени не образуются желчные кислоты, способствующие перевариванию пищи и всасыванию жирорастворимых витаминов в кишечнике. В конце концов, он вместе с другими веществами придает крови нужную плотность и консистенцию.
Следовательно, количество холестерина должно находиться на достаточном уровне, чтобы обеспечивать все эти процессы. Но не более, ведь его излишки уже негативно влияют на организм, в первую очередь – на состояние сосудистой системы.
В крови холестерин не может находиться в чистом виде, ведь жир не растворим в водных средах. Природа придумала соединять его с белками: эти комплексы пригодны для перемещения по кровеносному руслу. Существует несколько разновидностей липопротеидов, плотность которых напрямую зависит от количества основных составляющих: чем больше белка, тем она выше, чем больше холестерина, тем она ниже.
В плазме крови должно быть не только нужное количество жиробелковых соединений, но и правильное соотношение между ними. Особенно неблагоприятна повышенная концентрация низкоплотных липопротеидов. Невостребованные холестеринсодержащие вещества низкой плотности берут на себя слишком много обязанностей: они так усердствуют в латании дефектов внутренней оболочки сосудов, что не замечают, как начинают откладываться намного глубже – прямо в толще артериальных стенок.
Получается, что риск развития сердечно-сосудистой патологии растет вместе с увеличением содержания ЛПНП. Следовательно, необходимо контролировать уровень «плохого» холестерина. Для этого существует биохимический анализ плазмы крови, который включает и липидограмму – определение количества всех холестеринсодержащих соединений и белков, их переносящих. Она включает показатели липопротеинов с высокой, низкой и очень низкой плотностью (ЛПВП, ЛПНП, ЛПОНП), общего (суммарного) холестерола в этих соединениях, триглицеридов и коэффициент атерогенности.
Комплексная оценка показателей дает возможность определить степень вероятности поражения сосудов атеросклерозом.
Особенное значение анализ липидного профиля у людей из группы атерогенного риска:
- с избыточным весом;
- питающихся фаст фудом;
- предклимактерического и климактерического возраста (старше 45 лет);
- болеющих сахарным диабетом, гипертонией, заболеваниями с печеночной и/или почечной недостаточностью, гипотиреозом.
Несмотря на наш менталитет, даже при кажущемся благополучии медики рекомендуют исследовать кровь на холестерин хотя бы 1 раз в пятилетку. Людям, с наличием проблем из списка группы риска – намного чаще: до 40 лет – 1 раз, после – 2 раза в год.
Лабораторные обозначения
Принятая единица измерения – количество милимолей растворенного вещества в одном литре крови (ммоль/л). В бланках биохимии и липидограммы приняты следующие обозначения:
- Cho (Cholesterin) или TC – общий холестерин;
- TRIG или TG – триглицериды;
- HDL – ЛПВП;
- LDL – ЛПНП;
- VLDL – ЛПОНП;
- IA – индекс атерогенности.
Высокая концентрация ОХ в крови называется гиперхолестеринемия, низкое содержание ОХ – гипохолестеринемия. Разбалансировка липопротеинов разной плотности именуется дислипидемия. Бланк с результатами лабораторного исследования, проведенного в обычной поликлинике, направляется лечащему врачу. Самостоятельно сдать анализ крови на холестерин можно в платных клинико-диагностических центрах Хеликс, Инвитро и т.д.
Комплексы с этим исследованием
Биохимия крови. 19 показателей Расширенный биохимический анализ крови 5 620 ₽ Состав
Мужской чек-ап №1 39 исследований для ежегодного профилактического обследования 18 920 ₽ Состав
Женское бесплодие Анализ состояния женского репродуктивного здоровья 16 470 ₽ Состав
В ДРУГИХ КОМПЛЕКСАХ
- Расширенный госпитальный комплекс 7 890 ₽
- Биомаркеры функциональной способности печени. Расширенное обследование 3 990 ₽
- Вступление в ЭКО 23 500 ₽
- Биохимия крови. 13 показателей 3 590 ₽
- Профилактический чек-ап 12 230 ₽
Предварительная подготовка к анализу
Для получения максимально информативных и точных результатов к сдаче крови на холестерин необходимо подготовиться. Ключевые условия подготовки касаются коррекции рациона. В течение 2-3 дней перед забором крови не употреблять продукты и блюда, богатые жирами животного происхождения, а также исключить из меню спиртные напитки (любой крепости).
За 3 дня до анализа прервать медикаментозную терапию (исключения составляют жизненно необходимые препараты). Вечером накануне процедуры ограничить употребление сахара, отказаться от мясных полуфабрикатов и фастфуда. Соблюдать режим голодания перед забором крови минимум 8 часов (в идеале – 12 часов). Кровь на биохимию и липидограмму берется строго натощак.
Важно! Перед сдачей анализа категорически запрещено принимать препараты-коагулянты, разжижающие кровь (Аспирин, Тромбо АСС, Гепарин, Варфарин и др.).
За сутки перед сдачей крови рекомендуется уменьшить интенсивность спортивных тренировок (сократить иные физические нагрузки).
Повлияют ли еда или голодание на результаты теста?
По данным Американской кардиологической ассоциации (AHA), в прошлом врачи рекомендовали пациентам голодать в течение 9–12 часов перед сдачей анализа на холестерин.
Национальная служба здравоохранения Соединенного Королевства (NHS) объясняет, что есть два способа измерить уровень холестерина.
Один из методов — это забор крови из пальца. При этом пациенту делают укол в палец и капают кровь на полоску бумаги. Затем эта полоска бумаги отправляется в машину, которая в течение нескольких минут проверяет уровень холестерина.
Другой метод предполагает взятие крови из руки. При этом врач берет кровь из руки и отправляет образец в лабораторию для получения результатов. Этот метод может потребовать воздержания от пищи.
Тем не менее, статья в Журнале Американского колледжа кардиологии предполагает, что для людей в возрасте 20 лет и старше, которые не принимают лекарства, снижающие уровень холестерина, похоже, нет большой разницы между анализами крови натощак и анализами крови после еды с точки зрения их показателей точности и способности оценить сердечно-сосудистый риск.
Прием пищи может повлиять на уровень триглицеридов в крови. Триглицериды — это тип жира в крови. Согласно приведенной выше статье, анализ крови натощак может быть необходим, если результаты анализа крови после еды показывают уровень триглицеридов 400 миллиграммов на децилитр (мг/дл) или выше.
Пациенту следует заранее обсудить с врачом, какой тип обследования он будет проходить и нужно ли ему голодать. Если врач не потребует воздержания от пищи, перед обследованием пациент может спокойно есть и пить.
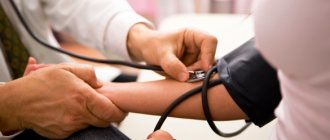
Процедура забора крови
Чтобы правильно сдать кровь, пациенту рекомендуется прибыть в медицинское учреждение за 15 минут до процедуры. Это поможет стабилизировать пульс и давление.
Концентрацию холестерола и липопротеиновых составляющих определяют в сыворотке или плазме венозной крови. Для обеспечения медперсоналу комфортного доступа к вене нужно поработать кулаком той руки, откуда берут кровь.
В зависимости от оснащения лаборатории, биоматериал для анализа могут брать посредством одноразового шпица либо с помощью современного стерильного вакутейнера. У квалифицированного лаборанта забор крови из вены занимает 2-3 минуты. После процедуры на место прокола прикладывают кусочек ваты, пропитанной спиртовым раствором. Его нужно прижать и согнуть руку в локтевом суставе.
Ключевое правило: держать ватный тампон до полной остановки кровотечения. В противном случае, кровь, не успевшая свернуться, изливается под кожу. Это становится причиной образования синяка. Для предупреждения гематомы несколько часов нельзя нагружать руку, из вены которой взяли кровь (поднимать и переносить тяжести, выполнять физические упражнения и т. д.).
Откуда берут кровь на холестерин: из вены или из пальца
Объектом исследования является венозная кровь, ведь именно она содержит отработанные липопротеиды, выброшенные клетками после их использования в собственных целях. Капиллярная по составу приближается к артериальной: очищенной и оксигенированной. Требуется кровь из вены, а не из мягких тканей пальца еще и потому, что для определения уровня холестерина необходим больший объем биологического материала, чем, например, для общего анализа.
Теоретически нужный объем можно выжать и из пальца, но на это или уйдет масса времени, или кровь разбавится выдавливаемой межтканевой жидкостью. А так как единица измерения холестерина – ммоль/л, то эта жидкость исказит результат, и показатели будут ниже истинных.
Референсные значения для липидограммы
Нормы холестерина и липопротеинов классифицируются по гендерной принадлежности и возрасту. Детские показатели ниже, чем значения, принятые для взрослых пациентов. Это объясняется несовершенством гормональной системы ребенка и меньшей потребностью в экзогенных липидах. С возрастом содержание Cholesterin увеличивается пропорционально росту и развитию организма.
Норма для детей
Детям с наследственной гиперхолестеринемией и предрасположенностью к диабету рекомендуется ежегодно сдавать кровь на холестерин и сахар. Женские нормы липопротеинов незначительно выше, чем мужские. Это связано с активностью липофильного спирта в процессе выработки половых гормонов и особенностью организма женщины накапливать «впрок» липиды для сохранения беременности.
Нормальный липидный профиль
Во втором и третьем триместре перинатального периода в женском организме возрастает синтез прогестерона (полового гормона, отвечающего за сохранение плода), соответственно, повышается уровень холестерина, задействованного в производстве прогестерона.
Кроме того, холестерол является жировой базой для клеток провизорного органа (плаценты). Обеспечение двух организмов заставляет печень синтезировать его в увеличенных объемах. Для беременных женщин разработаны отдельные нормы липопротеинов и ОХ.
Норма основных показателей липидограммы по триместрам
После родоразрешения показатели, как правило, самостоятельно снижаются. Отклонение от нормы на 1-2 ммоль/л не считается патологией у женщин в период климакса. В менопаузу вместо утраченного эстрадиола (полового гормона) начинает синтезироваться эстрон, основу которого составляют жировые клетки. При гормональном дефиците организму гораздо труднее контролировать обменные процессы и регулировать производство холестерина.
Женские референсные значения в предклимактерический период и во время менопаузы
| Возраст | Нормальные показатели ОХ (в ммоль/л) |
| 45+ | 3,94-6,85 |
| 50+ | 4,20-7,37 |
| 55+ | 4,45-7,76 |
Концентрация ЛПВП в крови у пожилых пациентов повышена в среднем на 2 ммоль/л. Это обусловлено снижением двигательной активности и естественными процессами старения организма (угасание репродуктивной функции, замедление метаболизма и т. д.). Усредненные референсные значения ОХ гендерных различий не имеют.
Средние значения Cholesterin для взрослых
Коэффициент атерогенности
КА – это маркер, указывающий на атеросклеротические изменения артерий. Для вычисления коэффициента в гематологии принята формула, учитывающая значения липопротеинов и ОХ.
Расшифровка значений индекса атерогенности
| Индекс | Нормальный | Максимально допустимый | Завышенный |
| Результат | 2-2,5 | 3-4 | >4 |
| Предварительный диагноз | Правильный жировой обмен | Риск атеросклеротических изменений артерий | Прогрессивный атеросклероз, угроза инфаркта, инсульта |
Второй вариант формулы, который можно использовать для самостоятельного определения индекса: КА = (ХО – ЛПВП) ÷ ЛПВП.
Важно! Содержание ОХ и липопротеинов в крови – один из показателей состояния артерий сердца, головного мозга, почек, нижних конечностей. Гиперхолестеринемия является основной причиной атеросклероза – нарушения кровообращения, вследствие разрастания холестериновых наростов на внутренней стенке сосудов.
Коротко о причинах развития атеросклероза
Атеросклеротические изменения – результат влияния двух факторов, тесно связанных между собой:
- микроповреждения внутренней оболочки сосудистых стенок (эндотелия, иначе интимы);
- дислипидемия, вызванная хронически повышенным уровнем ОХ за счет увеличения концентрации ЛПНП и ЛПОП и компенсаторно заниженным содержанием ЛПВП.
При гемодинамике излишки ЛПНП и ЛПОП «застревают» в микротрещинах интимы. Осевшие молекулы формируют холестериновое пятно, которое со временем разрастается и трансформируется в бляшку, частично перекрывающую естественный кровоток. В зависимости от локации пораженных артерий, нарушается кровоснабжение головного мозга, миокарда, ног, почек.
| Причины сбоя холестеринового обмена | Причины микротрещин интимы |
| Длительные нервные перегрузки, нездоровое пристрастие к сладкой и жирной пище, гиподинамия, хронические болезни органов гепатобилиарной системы (желчного пузыря, печени) и эндокринной системы (сахарный диабет, гипотиреоз), пищеварительной системы (мальабсорбция) | Деструктивное воздействие никотина и алкоголя, некоторые агрессивные фармакологические препараты, изменение состава крови при гематологических, эндокринных, онкологических заболеваниях, артериальная гипертония |
Повышенная хрупкость сосудистых стенок может быть результатом гиповитаминоза аскорбиновой кислоты, витаминов Д, Е, группы В.
Итоги
Исследование на общий холестерин проводится в рамках биохимического анализа крови. Средние нормальные значения варьируются от 3,2 до 5,2 ммоль/л. Для определения всех показателей жирового обмена (липопротеинов и триглицеридов) назначают липидограмму. Контролировать уровень ОХ рекомендуется ежегодно.
В более частой проверке нуждаются:
- пациенты с хроническими патологиями сердечно-сосудистой, эндокринной и гепатобилиарной системы,
- курильщики;
- люди, злоупотребляющие алкоголем.
Повышенное внимание к показателям ОХ, ЛПНП и ЛПВП следует проявить при наличии наследственной гиперхолестеринемии и предрасположенности к сахарному диабету.
Расшифровка результатов
Неправильно определять только уровень общего холестерола, анализ обязательно нужно развертывать. Бывает так, что он находится в пределах нормы, но состояние здоровья у человека ухудшается, на стенках сосудах много холестериновых отложений. Это происходит потому, что повышается количество ЛПНП и триглицеридов, а уровень ЛПВП низкий. Может быть также, что показатели общего холестерина превышают норму, а сосуды у человека здоровы. Значит, у него повысилось количество ЛПВП.
Поэтому так важна точная расшифровка анализа. При этом учитывается возраст пациента, пол, уровень физической активности, наличие хронических заболеваний. Правильно трактовать результаты может только врач.
Расширенного
При расшифровке анализа учитывается не только уровень общего холестерина. Важно оценить количество ЛПНП и ЛПВП, индекс атерогенности, уровень триглицеридов. Не всегда отклонение от норм требует лечения. Повыситься этот уровень может у пожилых людей, беременных женщин, при неправильном питании, алкоголизме или ожирении.
Но часто повышенные результаты бывают в таких случаях:
- при заболеваниях печени;
- почечной недостаточности;
- ишемической болезни сердца;
- сахарном диабете;
- нарушении работы щитовидной железы;
- панкреатите;
- застое желчи;
- подагре.
Обычно при таких болезнях растет уровень общего холестерина за счет ЛПНП. После расшифровки результатов и беседы с пациентом врач выбирает подходящее лечение. Иногда достаточно изменить рацион питания и образ жизни, в других случаях требуется назначение специальных препаратов.
Иногда бывает, что результаты ниже нормы. Причиной этого может стать прием некоторых препаратов, голодание, высокая физическая нагрузка перед сдачей анализа, острые инфекционные заболевания, сильный стресс. Пониженный уровень холестерина может указывать на туберкулез, анемию, гипертиреоз, рак костного мозга, цирроз печени.
Биохимического
Если проводится биохимический анализ крови, определяются такие параметры:
- глюкоза;
- общие липиды;
- холестерол;
- ЛПНП;
- ЛПВП;
- триглицериды;
- фосфолипиды;
- белки, ферменты печени.
Результаты расшифровываются обязательно с учетом всех показателей. Это поможет определить причину отклонений. Например, часто повышается холестерин при сахарном диабете или болезнях печени. Это будет сразу видно по результатам анализов.
Уровень холестерина очень важен для оценки состояние здоровья человека. Поэтому рекомендуется регулярно делать такой анализ. Это поможет вовремя обнаружить нарушения и принять меры.