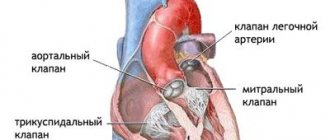
Причины развития пороков митрального клапана
В основе заболевания могут лежать принципиально различные дефекты структур клапана. Для выбора эффективной тактики лечения важно точно определить форму порока и причину его развития.
- Дефекты створок клапана часто встречаются при инфекционных эндокардитах и миокардитах, ревматических поражениях сердца. Перфорированные, неплотно смыкающиеся створки не способны удержать кровь в левом желудочке во время сокращений сердца. Кровь забрасывается обратно в левое предсердие и далее – в легкие.
- Сращение створок клапана. Наиболее распространенная причина митрального стеноза – ревматизм (острая ревматическая лихорадка), реже этот порок развивается после перенесенного инфекционного эндокардита или травм сердца. Спаянные между собой, кальцинированные створки затрудняют нормальный ток обогащенной кислородом крови в левый желудочек и далее – к тканям и органам.
- Разрыв сухожильных хорд чаще всего происходит при системных заболеваниях соединительной ткани и остром эндокардите. Створки клапана смещаются (пролабируют) в полость предсердия, снижая эффективность работы сердца.
- Разрыв или склероз сосочковых мышц – это острое, угрожающее жизни состояние, которое развивается при инфаркте сосочковых мышц на фоне ишемической болезни сердца (ИБС), опухолях сердца. При поражении сосочковых мышц створки клапана теряют точку фиксации, и клапан полностью прекращает свою работу.
Противопоказания для пластики клапанов сердца
Разумеется, у каждого пациента при любом пороке сердца всегда необходимо использовать хоть малейший шанс на восстановление нормальной функции клапана. Однако, при наличии выраженной ХСН (3 – 4 функциональные классы и III стадия) операция пациенту противопоказана, так как сердце не вынесет операционной нагрузки. Кроме этого, при необратимых изменениях в миокарде и в других внутренних органах при тяжелой ХСН операцию по пластике клапана проводить бессмысленно, так как восстановленный клапан помочь восстановлению сердца уже не сможет.
Поэтому основным противопоказанием для пластики клапанов сердца является наличие у пациента следующих состояний:
- ХСН в последних стадиях, с выраженными отеками по всему телу и с постоянной одышкой в покое,
- Тяжелая вторичная дилатационная или гипертрофическая кардиомиопатия с фракцией выброса менее 20% по данным УЗИ сердца,
- Необратимые изменения печени и почек (кардиальный цирроз печени, тяжелая хроническая почечная недостаточность).
Кроме этого, вмешательство на сердце противопоказано при таких заболеваниях, как:
- Острый инсульт или инфаркт миокарда,
- Сепсис,
- Острые инфекционные заболевания,
- Лихорадка,
- Пневмония,
- Декомпенсация тяжелых сопутствующих хронических заболеваний (сахарный диабет, бронхиальная астма, язвенная болезнь желудка др).
Подходы к лечению пороков митрального клапана
Первый шаг в лечении клинически значимого порока митрального клапана – это медикаментозная терапия. В нее входят препараты, замедляющие работу сердца и снижающие силу его сокращений (бета-блокаторы), антиагреганты и антикоагулянты, антибактериальные и противовоспалительные препараты при инфекционной этиологии порока. Медикаментозная терапия до определенного предела улучшает состояние пациента, но радикально устранить причину болезни может только качественная хирургическая коррекция митрального клапана.
В зависимости от формы порока, кардиохирурги применяют одну из следующих процедур:
- Аннулопластика – замена или реконструкция опорного кольца, которое окружает митральный клапан и надежно фиксирует его между левым предсердием и желудочком.
- Пластика хорд – восстановление целостности поврежденных сухожильных хорд или их удлинение.
- Комиссуротомия – хирургическое разделение сросшихся между собой створок клапана.
- Пластика створок клапана – коррекция формы, размера или анатомического положения створок.
- Протезирование – полная замена поврежденного митрального клапана биологическим или механическим протезом.
Согласно результатам мультицентровых клинических исследований и практическому опыту ведущих кардиохирургических центров, предпочтение отдается роботизированной хирургии с применением системы daVinci и катетерным оперативным техникам.
Роботизированная хирургия daVinci – сочетание опыта хирурга и точности робота
Роботизированная хирургия с применением системы daVinci позволяет успешно проводить как реконструктивные операции, так и полное протезирование митрального клапана. Такие вмешательства сочетают в себе преимущества минимально инвазивной хирургии и высокую точность манипуляций за счет компьютерного контроля эндоскопических инструментов.
При использовании робота daVinci пациенты получают ряд важных преимуществ:
- Более короткий период госпитализации (до 7 дней).
- Непродолжительное пребывание в блоке интенсивной терапии.
- Низкий риск кровотечения, отсутствие необходимости в переливании крови и ее компонентов.
- Низкий риск реактивного послеоперационного перикардита и плеврита.
- Быстрое восстановление физической активности (на следующий день после операции пациент может передвигаться в пределах клиники).
- Незаметные послеоперационные шрамы размером 1-2 см, грудная клетка не вскрывается.
Опыт применения робота daVinci насчитывает более 20 лет. За это время система прошла ряд модификаций, позволяющих улучшить функциональные и эстетические результаты лечения. В современных кардиохирургических центрах используется последняя модификация робота – da Vinci Xi®. На сегодняшний день это единственное роботизированное устройство, одобренное FDA для проведения операций на митральном клапане.
К относительным ограничениям использования системы daVinci относятся высокая стоимость оборудования и небольшое число квалифицированных кардиохирургов, в совершенстве владеющих методикой работы с ним. Также эндоскопические вмешательства не проводятся у пациентов с легочной гипертензией, аортальным стенозом или недостаточностью, выраженными нарушениями функции печени.
Преимущества и недостатки методики
В зависимости от вида порока (стеноз или недостаточность клапана), могут применяться пластика или протезирование клапанов. Чаще всего операции проводятся на митральном и трикуспидальном клапанах, реже – на клапанах аорты и легочной артерии.
Как правило, при недостаточности створок клапана применяется пластика створок, а при сужении клапанного кольца – протезирование.
У каждого из типов операции имеются свои преимущества и недостатки. Так, преимуществами пластики клапанов являются:
- Благоприятный прогноз после операции,
- Повышение выживаемости пациентов с пороками сердца,
- Увеличение продолжительности жизни и повышение качества жизни пациента в связи с практически полным исчезновением симптомов хронической сердечной недостаточности.
К относительным недостаткам можно отнести риск возникновения осложнений после операций на открытом сердце, но эти риски в настоящее время сведены практически к десятым долям процента.
NeoChord – пластика сухожильных хорд на работающем сердце
Разработка системы NeoChord DS1000 стала результатом многочисленных клинических исследований, которые продемонстрировали преимущество пластики митрального клапана перед его полной заменой. NeoChord DS1000 успешно применяется для пластики сухожильных хорд сердца у пациентов с тяжелой митральной недостаточностью на фоне пролапса митрального клапана.
Процедура проводится под общим обезболиванием, через мини-торакотомический доступ (длина разреза не более 5-6 см). При этом пациента не подключают к аппарату искусственного кровообращения, сердце сохраняет свой естественный ритм.
Под строгим визуальным контролем при помощи 2D или 3D чреспищеводной эхокардиографии, система NeoChord DS1000 вводится в левый желудочек. Кардиохирург заменяет поврежденную хорду искусственной и контролирует ее натяжение. При этом на мониторе эхокардиографа в режиме реального времени отражается движение створок клапана – это позволяет незамедлительно оценить результат операции и, при необходимости, откорректировать положение или натяжение хорды.
На сегодняшний день процедура NeoChord была успешно проведена у более чем 1000 пациентов в Европе и США. Результаты долгосрочного послеоперационного наблюдения подтверждают безопасность методики и ее эффективность в коррекции пролапса митрального клапана.
Методика операции
Пластику проводят только в условиях стационара, в кабинете, специально оборудованном для операции. Если ее будут проводить с помощью эндоскопа, в помещении будут мониторы для наблюдения за процессом. Сначала больного доставляют на премедикацию, в вену вводят седативные и снотворные вещества. После погружения в сон начинается сама пластика.
Хирург делает надрез на передней стенке груди, затем грудных костей. Послойно открывают доступ к сердцу. Подсоединяют аппарат искусственного кровообращения (АИК). Этот аппарат будет имитировать работу легких, насыщая кровь кислородом пока на сердце проводятся манипуляции. К камерам сердца подсоединяют трубочки от АИК, кровь будет поступать к нему, насыщаться кислородом и расходиться по организму. Затем хирург начинает основной этап работы, он будет зависеть от того, что конкретно произошло с клапаном.
При митральной недостаточности проводят так называемую аннулопластику. Пластическое кольцо устанавливают возле отверстия клапана, чтобы восстановить просвет и нормальный кровоток.
Створки могут соединить вручную – это шовная пластика. Если диагностирован стеноз, нужна комиссуротомия. Это ручное разделение сросшихся створок в клапане. Оперирование стеноза проводится и без подключения к АИК, проводится через небольшое отверстие между ребрами с левой стороны. Во время процедуры состояние оперируемого контролируется с помощью медицинского оборудования. Постоянно измеряется артериальное давление и дыхание. Когда все работы будут окончены, АИК отключают, хирург послойно зашивает места вскрытия. Наружные швы обрабатываются антисептиком, накладывается плотная повязка. Перед тем, как увезти пациента из операционной, еще раз проверяют его состояние.
В первые дни после операции за больным постоянно наблюдают доктора. В стационаре он остается еще на 5-7 дней, в зависимости от сложности операции и скорости реабилитации. В первые 1-2 суток показан постельный режим и диета.
Активность постепенно восстанавливается под наблюдением врача. Затем оперированного выписывают, назначают медикаменты для реабилитации и плановый осмотр у кардиолога и терапевта.
Несложные нарушения митрального клапана решают путем малоинвазивных методик. В груди делают несколько небольших надрезов, в один из которых помещают эндоскоп – устройство с микрокамерой. Хирург проводит операцию без полосного вскрытия, поэтому после таких манипуляций пациент быстрее проходит реабилитацию.
MitraClip – щадящая одномоментная реконструкция створок митрального клапана
Технология MitraClip также используется в рамках кардиохирургического подхода «Respect when you can, resect when you should», который демонстрирует преимущество реконструкции нативного митрального клапана пациента перед его заменой на искусственный протез.
Система MitraClip позволяет прочно соединить деформированные или поврежденные створки клапана при помощи микрохирургического зажима из сплава прочных и метаболически инертных металлов – кобальта и хрома. В ходе процедуры зажим MitraClip вводится в бедренную вену и под контролем эхокардиографии перемещается в левое предсердие. Такой способ введения катетера в сердце не требует вскрытия грудной клетки и существенно снижает операционные риски.
MitraClip надежно фиксирует створки клапана в необходимом положении, восстанавливая нормальный ток крови из левого предсердия в желудочек. С помощью интраоперационной эхокардиографии кардиохирург сразу же оценивает качество работы реконструированного клапана и, при необходимости, устанавливает дополнительный зажим.
Благодаря успешным результатам клинических исследований (европейские исследования COAPT и EVEREST II), методика MitraClip была включена в обновленные медицинские руководства по хирургическому лечению митральной недостаточности. Систему MitraClip рекомендуется применять у возрастных пациентов с высокими операционными рисками – такая операция легче переносится по сравнению с классическим открытым кардиохирургическим вмешательством, но не может полноценно заменить комплексную реконструкцию митрального клапана.
Недостаточность митрального клапана – пластика или замена?
Недостаточность митрального клапана проявляется забросом (регургитацией) крови в левое предсердие из левого желудочка при каждом его сокращении. Это перегружает левые отделы сердца, вызывает сердечную недостаточность, опасные аритмии и требует обязательного лечения. Тактика зависит от многих факторов:
- степени недостаточности клапана, определяемой объемом остаточной крови в левом предсердии и объемом крови, выталкиваемой левым желудочком в аорту;
- структурных изменений сердца;
- выраженности сердечной недостаточности, наличия аритмии и других осложнений;
- возраста;
- характера сопутствующих заболеваний и общего состояния пациента.
Недостаточность митрального клапана может длительно находиться в стадии компенсации, поддерживаемой консервативными методами. Однако хирургическое лечение, направленное на восстановление функции митрального клапана, является основным методом, и показано пациентам, имеющим II-IV степени его недостаточности. Причем лучшие результаты имеют операции, выполненные до развития выраженной левожелудочковой дисфункции.
Изменения клапанного аппарата и его функций при недостаточности митрального клапана могут иметь разный характер:
- миксоматозная дегенерация, проявляющаяся уплотнением и утолщением створок, из-за чего затрудняется их плотное смыкание во время сокращения левого желудочка;
- ишемическая митральная регургитация, возникающая у пациентов с ИБС, перенесших инфаркт миокарда.
В отношении недостаточности, вызванной миксоматозной дегенерацией митрального клапана, все кардиохирургические школы мира единодушны – необходимо использовать все возможности для пластики клапана, имеющей несомненные преимущества перед протезированием:
- отсутствие необходимости в пожизненной антикоагулянтной терапии;
- меньшая вероятность повторных операций – через 15 лет в них нуждается не более 8% пациентов;
- низкий риск эндокардита;
- отсутствие рисков протезозависимых осложнений, например, тромбоза имплантата;
- послеоперационная летальность не выше 1,5%, при протезировании – до 2,2%;
- более низкая отдаленная летальность;
- лучшее сохранение функции левого желудочка;
- более высокие ближайшие и отдаленные результаты;
- лучшее качество жизни;
- меньшая частота госпитализаций по поводу сердечно-сосудистой патологии.
Единственный минус пластики митрального клапана у пациентов с миксоматозной дегенерацией – она не исключает прогрессирования дегенеративного процесса.
Результаты реконструктивной пластики митрального клапана
| Через 1 год | Через 5 лет | Через 10 лет | Через 15 лет | |
| Выживаемость | 98% | 94% | 85% | 76% |
| Свобода от повторной операции | 98% | 97% | 95% | 92% |
Что касается недостаточности митрального клапана ишемического происхождения, соотношение преимуществ и недостатков пластики и протезирования клапана несколько иное. Выживаемость пациентов и восстановление структуры левого желудочка существенно не отличаются, в остальном есть значимые различия:
| Характеристики | Пластика | Протезирование |
| частота рецидивов через 2 года | 5-59% в зависимости от квалификации хирурга | менее 4% |
| сердечная недостаточность через 2 года | 24% | 15% |
| частота госпитализаций в кардиологическое отделение | 48% | 32% |
Пластика митрального клапана представляет значительные технические трудности и часто доступна только ведущим специалистам лучших кардиоцентров мира. В их числе:
- Кардиохирургический центр больницы Шаарей Цедек в Иерусалиме под руководством профессора Даниэля Битрана;
- Немецкий кардиоцентр в Берлине.
Здесь выполняются сложные многокомпонентные реконструктивные вмешательства в случаях, когда большинство других кардиохирургов могут предложить только протезирование клапана. В ходе пластики проводится:
- укорочение хорд;
- протезирование хорд специальными нитями при отрыве их от створки;
- разные варианты резекции створок клапана;
- имплантация опорных колец;
- шовная пластика;
- сближение папиллярных мышц;
- одномоментная радиочастотная абляция в случае фибрилляции предсердий;
- транскатетерная операция без вскрытия грудной клетки и аппарата искусственного кровообращения по имплантации зажима митрального клапана для пациентов преклонного возраста с высоким хирургическим риском;
- контроль эффективности операции с помощью трехмерной чреспищеводной Эхо-КГ.
В редких случаях, когда пластика невыполнима, специалисты Кардиохирургического ]больницы Шаарей Цедек[/anchor] в Иерусалиме и Немецкого кардиоцентра в Берлине проводят протезирование митрального клапана с обязательным сохранением подклапанных структур, что обеспечивает долгосрочное поддержание функции левого желудочка.
В выводах по результатам всех крупных отечественных и международных исследований, касающихся хирургической коррекции недостаточности митрального клапана, оцениваются не только преимущества и недостатки разных хирургических методик. Везде подчеркивается ведущая роль кардиохирургов, уровень их квалификации и опыта в отношении операций на митральном клапане, возможности клиник в обеспечении комплексного, индивидуального подхода к каждому пациенту, их оснащения передовой диагностической и операционной аппаратурой. Например, необходимость в повторной операции после неудачной пластики возрастает ежегодно на 2-3%.
В большинстве специализированных отечественных и рядовых зарубежных клиник предпочтительная для большинства пациентов пластика митрального клапана выполняется только в 30-50% случаев, а в остальных проводится протезирование. В то же время в Кардиохирургическом центре больницы Шаарей Цедек в Иерусалиме и Немецком кардиоцентре в Берлине пластика клапана выполняется более чем в 95% случаев, а протезирование – в 5% с лучшими ближайшими и отдаленными результатами, по данным многоцентрового анализа.
Клиники и стоимость лечения
Для успешного проведения минимально инвазивной реконструкции митрального клапана важны два основных момента: наличие аппаратуры и достаточный опыт хирурга. Среди мультидисциплинарных и кардиологических клиник, которые принимают пациентов со всего мира, стоит отметить следующие:
- Университетская клиника Ольденбург, Отделение кардиохирургии
- Университетская клиника Эссена, Отделение кардиоторакальной хирургии
- Университетская клиника Ульма, Отделение кардиоторакальной хирургии
- Университетская клиника им. Гете Франкфурт-на-Майне, Отделение кардиоторакальной хирургии
- Университетская клиника Тюбингена, Отделение взрослой и детской кардиоторакальной хирургии
Средняя стоимость лечения составляет:
- Диагностика недостаточности или пролапса митрального клапана – €1 160
- Лечение недостаточности или пролапса митрального клапана при помощи минимально инвазивной реконструкции – €23 290
- Лечение недостаточности или пролапса митрального клапана при помощи минимально инвазивного протезирования – €23 280
- Лечение недостаточности или пролапса митрального клапана с использованием системы Mitralign – €29 066
- Лечение недостаточности или пролапса митрального клапана с использованием системы Carillon – €30 130
- Кардиологическая реабилитация – €783
Точную стоимость лечения можно будет определить после первичной консультации, оценки состояния пациента и выбора хирургической техники. Также на стоимость лечения влияет наличие сопутствующих заболеваний и необходимость в реабилитации после завершения основного курса лечения.
Отправить запрос на лечение
Компетентный выбор клиники и кардиохирурга – основа успешного лечения
Одним из ключевых моментов успешного вмешательства на митральном клапане является тщательное предоперационное обследование и выбор подходящей хирургической методики. Это возможно в условиях специализированного кардиохирургического центра или крупной многопрофильной клиники университетского уровня, где доктора не ограничены в оборудовании для проведения инновационных вмешательств. Чаще всего такими возможностями обладают клиники европейских стран с развитыми системами здравоохранения.
Если Вы остановили свой выбор на престижной зарубежной клинике, то стоит учесть специфику записи на лечение для иностранных пациентов – необходимость получения приглашения из клиники, подготовку и перевод медицинской документации, ожидание госпитализации в течение нескольких месяцев, оплату медицинских услуг по более высокому тарифу и так далее. Чтобы пройти все этапы медицинской программы более комфортно и безопасно, Вы можете воспользоваться услугами Booking Health.
Booking Health – единственный в мире сертифицированный оператор медицинского туризма (сертификат ISO 9001:2015), который более 10 лет занимается организацией лечения пациентов из 75 стран в ведущих клиниках мира. Специалисты Booking Health помогут Вам в таких важных моментах:
- Выбор правильной клиники на основании ежегодного квалификационного профиля
- Прямая коммуникация непосредственно с лечащим врачом
- Предварительная подготовка программы лечения без повторения ранее проведенных обследований
- Обеспечение выгодной стоимости услуг клиники, без надбавок и коэффициентов для иностранных пациентов (экономия до 50%)
- Запись на прием на нужную дату
- Контроль медицинской программы на всех этапах
- Помощь в приобретении и пересылке медикаментов
- Коммуникация с клиникой после завершения лечения
- Контроль счетов и возврат неизрасходованных средств
- Организация дополнительных обследований
- Сервис высочайшего уровня: бронирование отелей, билетов на самолет, трансфера
Оставьте заявку с медицинской и контактной информацией на официальном портале Booking Health, и в тот же день с Вами свяжется компетентный консультирующий врач или медицинский координатор.
Образ жизни после операции
Первые четыре недели после операции считаются ранним постоперационным периодом. В это время пациент должен как можно бережнее относиться к своему организму и прислушиваться к своим ощущениям. После выписки из стационара при появлении малейших болевых ощущений, одышки, хрипов в грудной клетке следует немедленно обратиться к врачу кардиологу или к терапевту.
Также в это время пациент должен тщательнее следить за питанием, исключать все вредные продукты – жирное, жареное, соленое и пряное. Желательно ограничить потребление жидкости до полутора литров в сутки, чтобы не нагружать сердечно-сосудистую систему лишним объемом.
Крайне необходимо бросить курить и отказаться от употребления алкоголя.
Через месяц после операции можно допускать легкую физическую активность, например, недлительные прогулки в парке.
По окончании первого месяца после операции следует обратиться к лечащему врачу и выполнить полное обследование – УЗИ сердца, ЭКГ, суточное мониторирование АД и ЭКГ, а при необходимости – чреспищеводное ЭХО-КГ. Наблюдаться у врача в первый год следует ежемесячно, а затем – раз в полгода при отсутствии каких-либо жалоб.