Заболевания кардиологического профиля не всегда обнаруживаются рутинными методами. Особенно функциональные, на ранних стадиях своего развития. Требуется продолжительное динамическое наблюдение, которого пациенты, условно здоровые не получают.
Замедление внутрипредсердной проводимости — это клинический вариант нарушения, при котором ослабевает интенсивность движения электрического импульса от естественного водителя ритма к предсердиям.
При прогрессировании в патологический процесс включается весь орган, в том числе и желудочки.
Основная и непосредственная причина — отмирание структур синусового (СА) узла, который как раз и образует тот самый сигнал, необходимый для сокращения миокарда.
Лечение имеет различные перспективы. Вторичные формы (вызванные внесердечными заболеваниями), при условии устранения основного фактора становления купируются полностью.
Кардиогенные не подлежат искоренению, но есть хорошие возможности замедлить и даже остановить прогрессирование, снять симптомы и сравнять шансы пациента на жизнь с другими людьми, не имеющими кардиальных патологий.
Механизм развития
Замедление проводимости импульса по предсердиям — следствие отмирания клеток синоатриального или синусового узла.
В результате недостаточно интенсивной продукции биоэлектрического импульса наблюдается слабая деятельность самого миокарда. Сначала только предсердий, затем страдают желудочки и весь мышечный орган в целом.
Подробнее о нарушениях внутрижелудочковой проводимости читайте здесь.
До определенного момента нарушений не видно вообще, информацию об отклонении дает только электрокардиография, если хорошо присмотреться.
По мере прогрессирования, развивается брадикардия (замедление пульса). Естественный водитель ритма производит недостаточный сильный сигнал, а после достижения критической о клеток, развиваются угрожающие последствия. Вероятность остановки сердца растет до 70%, спасти пациента может только трансплантация.
Сократительная способность миокарда падает, объем перекачиваемой крови снижается, потому от ишемии страдают все органы и системы. Формируется недостаточность печени, почек, гипоксия головного мозга, неврологический дефицит.
Смерть — вопрос времени. К счастью, подобный роковой сценарий — дело не одного года. Есть шансы на качественную диагностику и назначение адекватной терапии.
Как влияет патология на работу организма у взрослых, детей?
При значительном замедлении внутрипредсердной проходимости нарушается нормальное поступление кислорода в органы и ткани. И в первую очередь страдает головной мозг.
Поэтому у пациентов могут наблюдаться:
- приступы одышки без физических нагрузок;
- явления интоксикации;
- нарушение ориентации в пространстве;
- постоянные головные боли;
- потери сознания на несколько секунд.
При отсутствии терапии данная патология влечет развитие нарушения внутрижелудочковой проводимости, при которой происходит блокирование нескольких синоптических узлов. При таком состоянии часть мышц в теле человека перестает сокращаться, приводя к резкому возрастанию внутреннего давления.
У детей резко снижается физическая и умственная активность, появляются головные боли и усталость без видимых причин.
Классификация и степени
Типизации, которые используются в клинической практике.
По количеству и характеру симптомов:
- Без проявлений. Наиболее частый вариант. Картины нет вообще, пациент чувствует себя нормально. Изменения на электрокардиограмме отсутствуют или незначительны. Диагностировать патологию на данном этапе — большая удача.
- Со слабой симптоматикой. Отклонения возникают при отмирании 10-30% клеток синусового узла.
- С выраженными клиническими признаками. Без проблем обнаруживается объективными методами. Лечение назначается в срочном порядке, есть риск смерти пациента.
В зависимости от течения:
- Пароксизмальный тип. Симптомы или, в их отсутствии, признаки на ЭКГ обнаруживаются непостоянно. Развиваются эпизодами. Каждый длится от нескольких минут до часов. Такие моменты могут возникать неоднократно.
- Персистирующая форма. Примерно то же самое, только продолжительность выше. Несколько суток подряд.
- Хроническая разновидность. Симптоматика и объективная картина не исчезают вообще, регистрируются постоянно.
- Острая. Признаки выражены максимально, при существенной дисфункции сердца велика опасность остановки сердца и внезапной смерти пациента.
В зависимости от основного признака:
- Блокада синоатриального узла (СА блокада).
- Замедление работы синусового скопления.
- Классическая синусовая брадикардия.
Все три формы проявляются примерно одинаково. Различны находки на ЭКГ. Критический вариант — остановка естественного водителя ритма. Это прямой путь к смерти, асистолии.
Исходя из этиологии:
- Первичная разновидность. Развивается как итог собственно сердечных заболеваний.
- Вторичная. Или внешняя. Результат влияние прочих патологических состояний.
Степени нарушения внутрипредсердной проводимости всего три:
- Первая. Пациент не предъявляет жалоб на самочувствие. Объективно обнаруживаются отклонения в электрокардиограмме, незначительные. Выявление — чистая случайность.
- Вторая. Симптомы выражены, картина ЭКГ хорошо заметна. Специфические признаки дают возможность обнаружить блокаду или нарушение работы синусового узла. Это наиболее частый момент диагностики.
- Третья. Все проявления выражены в максимальной степени. «Своих» больных кардиолог замечает невооруженным глазом. Кардиограмма верифицирует нарушение проводимости. Лечение срочное, в противном случае наступит остановка сердца в результате недостаточной стимуляции и смерть человека.
Лечение нарушений проводимости
Лечение проводится под контролем участкового врача в поликлинике или в отделении кардиологии (аритмологии). Терапия должна начинаться с устранения причины, спровоцировавшей нарушение проводимости. Если сердечных заболеваний не выявлено, назначаются витамины и препараты, улучшающие питание сердечной мышцы, например, предуктал, АТФ и др.
При полном нарушении проводимости, которое вызывает выраженную брадикардию, решается вопрос об установке искусственного кардиостимулятора.
При синдроме ВПВ и укороченного PQ с выраженными симптомами тахиаритмий возможно проведение радиочастотной абляции (РЧА). Это разрушение дополнительных пучков проведения путем внедрения аппаратуры через артерии в полость сердца.
Причины кардиальные
Все факторы нужно рассматривать в системе. В ходе обследования они исключаются по одному.
Резкий рост артериального давления
Если на фоне хронической гипертензии и постепенного увеличения АД организм хоть как-то успевает подстроиться под новые, пусть и тяжелые условия, стремительное повышение показателя тонометра приводит к перегрузке правого предсердия.
Итог — повреждение клеток синусового узла. Если подобные эпизоды повторяются, а именно это и бывает на фоне нескорректированной гипертонической болезни, клеток погибает все больше.
Прогрессирование зависит от течения ГБ. Кризы сказываются еще тяжелее.
Воспаление сердечной мышцы или миокардит
Оказывает губительное воздействие в основном на предсердия. Без лечения приводит к деструкции тканей, из грубому рубцеванию.
Синусовый узел находится в правой камере, возможно и его частичное разрушение. Замедление проводимости — осложнение болезни.
По характеру воспаление может быть инфекционным или аутоиммунным. Обе формы протекают остро, с выраженной клинической картиной со стороны сердца, сосудов, дыхательной и нервной систем.
Лечение строго в стационаре. Эндокардит похожий патологический процесс, затрагивающий внутренюю сердечную оболочку. Реже приводит к замедлению, но и такое возможно.
Коронарная недостаточность
Сужение или закупорка особых артерий, питающих само сердце. Некроз тканей — вариант состояния. Возможен и другой. Так называемая стенокардия.
Она не столь катастрофически протекает, отмирание есть, но процесс не достигает той критической точки, когда деструкция приводит к поражению обширных областей.
Может длиться годами. Течет приступообразно. Волнами. Каждый эпизод разрушает часть миокарда. Итогом вступает недостаточность, дисфункция. Синусовый узел страдает не в последнюю очередь.
Помимо отмирания кардиомиоцитов, возникает рубцевания путей проведения импульса. Так называемого пучка Гиса и его ответвлений (ножек), что приводит к блокаде.
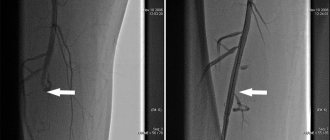
Атеросклероз коронарных артерий или аорты
Суть процесса в образовании холестериновых бляшек, закрывающих просвет сосудов. Кровоток ослабевает, растет давление в предсердиях и желудочках.
Чем заканчивается рост показателя — повышением нагрузки и разрушением тканей на клеточном уровне.
Существует и другой вариант патологии — сужение просвета артерий. Это итог курения, перенесенного васкулита, когда стенки сосудов рубцуются и закрываются, злоупотребления спиртным, прочих аутоиммунных патологий.
Лечение срочное, консервативное на первых этапах. При неэффективности показано оперативное вмешательство.
Инфаркт
Острое нарушение кровообращения в сердечной мышце. Приводит к стремительной деструкции кардиомиоцитов. Процесс лавинообразный, чем дольше наблюдается ишемия, тем существеннее площадь разрушения.
Обширные инфаркты — практически гарантированно заканчиваются смертью. Даже при колоссальном везении бесследным процесс не пройдет. Регенерация сердца невозможна. Пораженные ткани замещаются рубцовыми, не способными сокращаться или создавать импульс. Итог — ишемическая болезнь.
Типы нарушенной проводимости
В зависимости от возникших физиологических условий выделяют типы нарушения импульсной проводимости:
- создание препятствия в зоне между нормальной тканью миокарда и измененным участком;
- сохранение распространения при замедленной скорости в зоне патологии;
- вовлечение импульса в зону поражения с последующей блокадой;
- возможность прохождения только в одном направлении, прерывание обратного потока.
Одной из патологий ритма вследсвие последнего варианта является пароксизмальная тахикардия, при которой импульсы проходят только из желудочков в предсердия по дополнительному пучку Кента.
Нарушенная и расширенная форма желудочкового комплекса указывает на экстрасистолию или измененную проводимость
Внесердечные причины
Прочие факторы также играют роль, хотя и не связаны с сердцем напрямую. Они корректируются проще, присутствует возможность полного искоренения нарушения проводимости:
- Проведенная кардиоверсия. Назначается пациентам с пароксизмальными тахикардиями, и прочими аритмиями. Процедура заключается в наложении электродов и пропускании заряда через сердце.
Побочным эффектом выступает замедление проводимости уже по причине дисфункции синусового узла. Коррекция медикаментозными способами.
Это обратимое состояние. Острый период требует реанимации, но возникает такое явление относительно редко.
- Сдавливание шеи на уровне каротидного синуса. В результате ношения одежды с тугим воротником, галстука, украшений. Процесс также обратим, но возможны угрожающие острые варианты состояния. Ночная остановка дыхания или апноэ. Развивается у пациентов с ЛОР проблемами, тучных людей, при сильном храпе. Сердечные патологии у такой категории лиц — доказанный факт. Нужно как можно скорее скорректировать состояние.
- Инсульт, поражающий субарахноидальное пространство. Нарушение кардиальной деятельности — чисто рефлекторный акт, связанный с дисфункцией парасимпатической области вегетативной нервной системы. Требует срочной медицинской помощи. Обязательное условие развития отклонений — кровотечение. Тот же эффект наблюдается при черепно-мозговых травмах с образованием гематомы.
- Длительное или неправильное применение некоторых лекарственных средств. Особенно опасны сердечные гликозиды, антагонисты кальция, бета-блокаторы, нейролептики, анксиолитики (транквилизаторы), нормотимики, психотропные препараты вообще, опиоидные, наркотические анальгетики, кортикостероиды в неадекватно большой дозировке и прочие. Требуется коррекция схемы терапии или замена препаратов.
- Чрезмерное количество калия в организме. Сказывается избыточное потребление. С пищей набрать такую концентрацию сложно, скорее всего, пациент принимает препараты вроде Аспаркама.
- Избыток кальция в кровеносном русле. Результат вымывания минеральной соли из костей. Наблюдается при раковых заболеваниях, длительной иммобилизации. Остеопорозе. Пищевой фактор роли не играет.
- Интоксикация солями тяжелых металлов, продуктами распада опухоли (при раке, особенно запущенном).
- Рост внутричерепоного давления (гипертензия, обусловленная нарушением оттока ликвора).
Факторы учитываются в системе. Диагностика ставит точку в вопросе. Крайне редко причина не обнаруживается. Тогда говорят об идиопатической форме. В будущем возможен пересмотр.
ЭКГ и другие методы диагностики
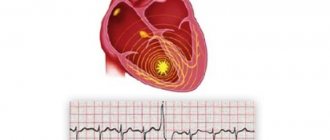
Замедление внутрипредсердной проводимости выявляется на ЭКГ, ЭФИ или Холтер-мониторинге. Стандартная электрокардиография является обязательным и наиболее доступным методом обследования, используемым во всех лечебных учреждениях. В его основу положена регистрация биоэлектрических сигналов, возникающих во время сердечных сокращений, с помощью графических изображений.
Холтеровский мониторинг представляет собой ЭКГ, продолжительность которой составляет от 24 часов до недели. Данный метод дает возможность зафиксировать и отследить биоэлектрическую активность сердца в повседневных ситуациях.
Для его проведения на тело пациента крепятся датчики электрических импульсов. Считываемая ими информация выводится на экран монитора и в дальнейшем интерпретируется кардиологом.
В период обследования пациент ведет обычный образ жизни, включающий работу, прием пищи, физическую активность, проезд в транспорте, сон и другие обычные дела.
Сведения о своем физическом и эмоциональном состоянии человек обязательно должен записывать в дневник. В нем также указываются данные о приеме пищи и лекарственных препаратов, продолжительности и качестве сна, изменениях самочувствия.
ЭФИ (электрофизиологическое исследование сердца) относится к дорогостоящим методам, проводимым в условиях стационара.
Существуют 2 разновидности данного обследования, применяемые при изучении различных патологий.
В первом случае в вены верхних и нижних конечностей пациента устанавливают специальные катетеры. Через них вводят электроды, через которые осуществляют электростимуляцию проводящей системы сердца. Таким способом удается вызвать, устранить и исследовать параметры возникающих нарушений проводимости.
Более простой разновидностью ЭФИ является чреспищеводное введение зонда-электрода, через которое проводится стимуляция левого предсердия. Этот метод позволяет изучить самые часто встречающиеся виды замедлений проводимости сердечных импульсов, а также точно установить синдром слабости синусового узла, распространенный у людей преклонного возраста.
Симптомы
Клиническая картина вариативна. В некоторых случаях отсутствует вовсе. Пациент не испытывает каких-либо трудностей в повседневной жизни, при осуществлении трудовых обязанностей.
Внимание:
Недостаточная проводимость — случайная находка. Есть и острые формы, которые текут агрессивно, часто заканчиваются летально.
Примерный перечень симптомов выглядит таким образом:
- Скачки артериального давления. То низкое, то высокое. Изменение цифр не обусловлено каким-либо внешним фактором, вроде физической активности или приема пище. Это спонтанный процесс. По мере прогрессирование развиваются частые кризы с высокими показателями тонометра. Эффект от лекарств минимален.
- Периферические отеки. Страдают нижние конечности, реже пальцы рук. Лицо.
- Одышка. После выраженной физической активности. При переходе процесса в критическую фазу (3 стадия и далее) наблюдается в состоянии покоя.
- Дискомфорт и боль в грудной клетке средней степени интенсивности. Выраженные приступы нехарактерны, хотя и такое возможно при параллельном течении стенокардии. Нитроглицерин эффекта не дает.
- Потемнение в глазах, шум в ушах, головная боль, туман в поле зрения, мерцание, вертиго, невозможность ориентироваться в пространстве, обмороки. Результат недостаточного кровообращения в церебральных структурах.
- Слабость, сонливость, снижение работоспособности. Уже со второй стадии. В некоторых случаях и на первой симптомы обнаруживаются.
- Брадикардия. Урежение частоты сердечных сокращений. До 50-60 ударов в минуту и ниже.
В острые периоды или моменты ухудшения также отмечается апатия, либо психомоторное возбуждение, страх, удушье, бледность кожного покрова, слизистых оболочек, цианоз носогубного треугольника.
В рамках развития сердечной недостаточности возможен асцит — увеличение живота за счет скопления жидкости.
Нарушение синоатриальной проводимости
По-другому это называется синоатриальной блокадой. Электрический импульс, зародившийся в синусовом узле, не может полноценно достичь предсердий, и их возбуждение происходит с задержкой. Часто встречается у здоровых людей и не требует активного лечения, но может встречаться и при органических заболеваниях сердечной ткани.
Причины:
- Нейроциркуляторная дистония с преобладающим влиянием на синусовый узел блуждающего нерва, способного замедлять сердцебиение,
- Увеличенное (гипертрофированное) сердце у спортсменов,
- Передозировка сердечными гликозидами (строфантин, коргликон, дигоксин), применяемых в терапии других видов аритмий,
- Различные пороки сердца,
- Ишемия миокарда.
Симптомы:
- При частичном нарушении проводимости симптомы возникают редко,
- При полном нарушении проводимости возникают чувство перебоев в сердце, неприятные ощущения в грудной клетке, головокружение, обусловленное ухудшением кровоснабжения головного мозга из-за редких сердечных сокращений,
- Пульс становится редким – менее 50 в минуту.
ЭКГ при синоатриальной блокаде – выпадение сокращения предсердий и желудочков (комплекс PQRS)
Диагностика
Проходит в амбулаторных условиях. Нарушение внутрипредсердечной проводимости означает, что присутствует поражение синусового узла. Требуется тщательное обследование для обнаружения причин такого явления.
Примерный перечень:
- Устный опрос пациента кардиологом. Когда появились жалобы ,есть ли они вообще, насколько мешают повседневной активности и прочие моменты подлежат уточнению.
- Сбор анамнеза. Семейная история, образ жизни, патологии, перенесенные или текущие.
- Измерение артериального давления и частоты сердечных сокращений. Классическая картина — АД нестабильно, даже при повторении процедуры спустя 10-15 минут, превалирует повышение показателя. ЧСС стабильно ниже нормы.
- Суточное мониторирование. Дает много информации о динамике тех же уровней в течение 24 часов. Результат выступает косвенным подтверждением наличия нарушения проводимости в предсердиях.
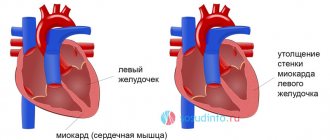
- Эхокардиография. Визуальная методика оценки. Отклонения анатомического развития обнаруживаются только при грубых дефектах, после инфаркта, воспаления и прочих моментов. При запущенных формах увеличивается левый желудочек, нарушается кровяной выброс.
- Рентгенография грудной клетке. Обнаруживается усиление легочного рисунка и рост размеров сердца.
- ЭКГ. Профильное исследование. Дает основную информацию. Типичные черты: урежение пульса, деформация или полное исчезновение предсердных зубцов (P), при физической нагрузке не увеличивается ЧСС, обнаружение замещающих скользящих комплексов. Замедление АВ-проводимости на ЭГК фиксируется даже на ранних стадиях.
Также проводится ЭФИ (при тяжелых сопутствующих заболеваниях методика не применяется), по мере необходимости назначают консультацию невролога.
К какому врачу обращаться для диагностики нарушений проводимости?
Если пациент обнаружил подобные симптомы, ему нужно обратиться к кардиологу, а лучше к аритмологу для дальнейшего обследования и решения вопроса о необходимости лечения.
Врач назначит дополнительные методы исследования:
- Мониторирование ЭКГ по Холтеру для более точной диагностики нарушений проводимости в разное время суток,
- Пробы ЭКГ с нагрузкой – тредмил – тест, велоэргометрия. Ходьба по беговой дорожке или вращение педалей на устойчивом велосипеде с наложенными электродами ЭКГ помогут точнее выявить связь нарушений проводимости с нагрузкой,
- УЗИ сердца (эхокардиография) визуализирует анатомические структуры сердца, выявляет заболевания сердца, а также позволяет оценить функции сократимости миокарда.
Важно! Если Вы заметили у себя симптомы нарушений проводимости, или они были выявлены на ЭКГ, следует как можно раньше получить консультацию врача для того, чтобы исключить опасные заболевания сердца, требующие активного лечения.
Немедленно вызывать скорую помощь нужно, если наблюдаются такие признаки:
- Редкий пульс менее 45 – 50 в минуту или частый пульс более 120 в минуту,
- Потеря сознания, предобморочное состояние,
- Боли в сердце,
- Холодный пот, слабость,
- Выраженная одышка.
Лечение
{banner_banstat9}
Терапия зависит от формы и течения. Ранние этапы, не дающие выраженной клиники и никак не мешающие пациенту, срочной курации не требуют. Необходимо дообследование, уточнение этиологии процесса.
При вторичном происхождении устраняют основное заболевание. В качестве поддерживающей меры назначаются кардиопротекторы, вроде Милдроната, витаминно-минеральные комплексы.
Каждые 3 месяца за больным наблюдают. Ухудшение состояния — основание для оперативного вмешательства. Путь — имплантация кардиостимулятора, который искусственно создает необходимый по силе электрический импульс.
В качестве меры по подготовке к хирургическому лечению показано применение антиаритмических (Амиодарон), противогипертензивных (Периндоприл в разных торговых вариациях, Моксонидин, Дилтиазем или Верапамил, прочие, на усмотрение лечащего специалиста), диуретиков, кардиопротекторов. Сердечные гликозиды по мере необходимости.
Также показаны отказ от курения, приема спиртного, избыточной физической активности, потребления жирной пищи (лечебный стол №10).
Методы коррекции и лечение: что и когда делать
Изолированное нарушение проведения импульса по межпредсердным волокнам, которое не сопровождается клиническими симптомами, не требует лечения. Медикаментозная терапия назначается при развитии аритмий с нарушениями гемодинамики: фибрилляция предсердий, экстрасистолия, пароксизмальные тахикардии.
Используемые группы препаратов:
- антиари, «Кордарон», «Этацизин», «Бисопролол».
- сердечные гликозиды: «Дигоксин»;
- мочегонные: «Эплеренон», «Спироналоктон», «Торасемид».
Внутрипредсердные блокады высокой степени, которые вызывают симптомы сердечной недостаточности, требуют установки кардиостимулятора (искусственного водителя ритма). Установка электродов в оба предсердия позволяет синхронизировать работу миокарда.
Прогноз
{banner_banstat10}
Зависит от диагноза. Первичные формы не излечиваются, но на ранних стадиях могут быть скорректированы медикаментозно, выживаемость 90% и выше.
Вторичные требуют купирования причины. Летальность по нарушению проводимости предсердий в целом находится в пределах 10-60%, острые формы фатальны в 40% ситуаций. Отмирание клеток синусового узла более чем на 90% влечет смерть почти всегда.
Молодые пациенты без вредных привычек, с хорошим семейным анамнезом, относительно здоровые, имеют больше шансов на выживание.
Лечение хирургическим путем
При неэффективности консервативной терапии применяются следующие хирургические методы:
- имплантация электрокардиостимулятора;
- замена сердечных клапанов искусственными аналогами
Имплантация электростимулятора не имеет возрастных ограничений. В дальнейшем прооперированные пациенты могут вести полноценную жизнь. Им только следует избегать воздействия сильных электромагнитных волн, включая прохождение магнитно-резонансной томографии.
Люди со встроенными кардиостимуляторами должны периодически посещать нейрохирурга и кардиолога, с целью проверки исправности прибора и регулирования параметров его настроек.
Данная имплантация возможна даже во время беременности. Но, если не существует реальной угрозы жизни, то до 8-ми недель врачи рекомендуют воздержаться от операции. Установка кардиостимулятора обязательно проводится под контролем эхокардиографа и с применением средств, обеспечивающих максимальную защиту плода.
Если нарушение проводимости обусловлено патологическими изменениями в одном из клапанов сердца, то специалист предлагает его замену механическим или биологическим искусственным аналогом. Выбор определяется рядом факторов, которые врач оценивает после проведения многочисленных обследований и получения результатов лабораторных исследований крови пациента.
Механический сердечный клапан отличается надежностью и не требует замены. Однако после его установки, человек должен постоянно употреблять лекарственные препараты, снижающие уровень свертываемости крови.
Биологические клапана после определенного срока работы начинают постепенно разрушаться. Поэтому их рекомендуют устанавливать людям преклонного возраста.
Осложнения
Причина нарушения внутрипредсердной проводимости — слабость или дисфункция синусового узла.
Состояние грозит такими последствиями:
- Остановка сердца или асистолия. Результат недостаточной стимуляции кардиальных структур, в частности мышечного слоя.
- Инфаркт. Итог слабого питания. Крови по коронарным артериям поступает мало. Отсюда острый некроз или, как минимум, повторяющиеся приступы.
- Инсульт. Отмирание нервных клеток и тканей. Заканчивается смертью или стойким неврологическим дефицитом.
- Кардиогенный шок.
- Обморок и травмы, несовместимые с жизнью.
- Сосудистая деменция.
Все состояния, так или иначе, ведут минимум — к тяжелой инвалидности. Затягивать с терапией, если таковая показана, не стоит.
Как проходит беременность при нарушении внутрипредсердной проводимости?
Беременность не является причиной нарушения внутрипредсердной проводимости. Однако существуют факторы, способные спровоцировать развитие данной патологии.
К ним относятся:
- физиологические изменения кровообращения (увеличение общего и ударного объема крови, ускорение сердцебиения);
- усиление чувствительности адренорецепторов, повышение уровня концентрации катехоламинов;
- гормональные сдвиги, выраженные в увеличении выработки прогестерона, эстрогена, простагландина и ренина.
Совокупность данных процессов способствует изменению возбудимости миокарда. Если у женщины до начала беременности имелись предпосылки к развитию патологий сердечно-сосудистой системы, то во время вынашивания плода велика вероятность развития замедления внутрипредсердной проходимости.
Медики выделяют следующие причины, способные спровоцировать данное нарушение:
- несбалансированные физические нагрузки;
- частые или сильные стрессы;
- употребление большого количества продуктов, вызывающих усиленную выработку пирокатехоламинов (крепкий черный и зеленый чай, кофе, горький шоколад, никотин);
- врожденные пороки сердца;
- хронические болезни, новообразования или перенесенные травмы сердца;
- патологии органов дыхательной системы различной этиологии;
- системные заболевания;
- психические расстройства;
- патологии ЦНС;
- язва желудка или кишечника;
- хронические и острые гепатиты;
- сбои в работе желез внутренней секреции;
- нарушение баланса электролитов в организме;
- отравления.
У женщин с нарушением внутрипредсердной проводимости часто регистрируются гестозы, гипотрофия плода, рождение недоношенных детей.
Занятия спортом при аритмии
Активные виды спорта противопоказаны людям, страдающим замедлением внутрипредсердной проходимости. В случае, когда она осложняется ишемической аритмией, любая физическая и эмоциональная нагрузка становятся строго противопоказанными, так как могут спровоцировать предынфарктное состояние.
Синдром внезапной смерти вследствие аритмии возникает даже у очень молодых спортсменов. В большинстве случаев данный синдром развивается на фоне не выявленного ранее поражения проводящей системы сердца.
В настоящее время особое внимание ученые уделяют изучению аритмии у детей. Это объясняется спецификой развития аритмии в молодом возрасте, которая при наличии усиленной физической нагрузки может спровоцировать патофизиологические изменения сердечно-сосудистой системы, а в тяжелых случаях — привести к летальному исходу.
Оптимальным решением при замедлении внутрипредсердной проводимости, обнаруженном на ЭКГ, является регулярное выполнение комплекса ЛФК, разработанного врачом-специалистом. Грамотно подобранные упражнения лечебной физкультуры повышают эффективность лечения, уменьшают реабилитационный период и предупреждают последующее развитие патологии.
Однако самостоятельные занятия, выполняемые без предварительной консультации с врачом или инструктором, могут иметь обратный эффект и привести к ухудшению состояния пациента.
Диагностика сердечных блокад
- Электрокадиография и холтеровскоемониторирование выявляет нарушения сердечной проводимости.
- Велоэргометрия уточняет условия возникновения блокад.
- Эхокардиография, КТ-коронарография устанавливают степень и причину поражения миокарда.
- Исследование биохимических показателей крови позволяет уточнить характер процесса, приводящего к поражению сердечной мышцы.