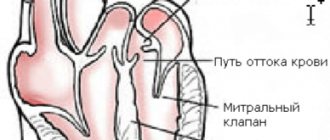
Трикуспидальная регургитация — это реверсивный ток крови из правого желудочка обратно в предсердие, но не самостоятельный диагноз. Это даже не заболевание, а следствие нарушения работы трехстворчатого клапана, закрывающего проход из правого предсердия в соответствующий желудочек.
Состояние может быть первичным или вторичным, в зависимости от происхождения патологического процесса. Восстановление проводится хирургическими методами.
Перспективы полного излечения хорошие, но только на ранних стадиях, когда анатомических дефектов со стороны сердца и отдаленных систем еще нет.
К счастью, длительность начальной фазы достаточна для тщательной диагностики. Вмешательство плановое, не считая исключительных случаев.
Примерные сроки с момента возникновения отклонения до складывания четкой клиники — 3-6 лет.
Механизм развития
Суть патологического процесса заключается в нарушении гемодинамики на локальном уровне и образовании стойкого анатомического дефекта.
При нормальном положении вещей кровь в кардиальных структурах движется строго в одном направлении, заканчивая цикл в левом желудочке и транспортируясь в аорту, а оттуда в ее ветви по большому кругу.
Сердце представлено группой камер, каждая отделена от другой клапанами, что не позволяет двигаться жидкой соединительной ткани в обратном направлении.
Трикуспидальная структура закрывает просвет между правыми предсердием и желудочком. В случае слабости, недостаточности, пороков соединительной ткани возникает обратный ток крови или регургитация, которая называется соответственно наименованию клапана, который обуславливает состояние.
Итогом отклонения оказывается во-первых, нарушение транспортировки крови по малому кругу, во-вторых, недостаточное ее количество, которое выбрасывается в аорту.
Это приводит к генерализованным отклонениям гемодинамики, гипоксии тканей, полиорганной недостаточности в перспективе.
Что происходит при недостаточности трикуспидального клапана?
Триксупидальный клапан (ТК) располагается между правыми предсердием и желудочком и имеет тонкую, но в то же время прочную соединительнотканную основу. По-другому этот клапан называют трехстворчатым именно вследствие наличия в клапанном кольце трех створок, которые плотно смыкаются в момент заполнения кровью правого желудочка и раскрываются в момент излития крови из полости правого предсердия в полость правого желудочка.
Такая функция трикуспидального клапана необходима для полноценной работы сердца. Если кровь поступает в полость правого предсердия обратно из полости правого желудочка вследствие неполного смыкания створок клапана, то правое предсердие оказывается постоянно перерастянутым, что, согласно определенным биофизическим механизмам, приводит к нарушению сократительной способности миокарда правого предсердия в дальнейшем.
Неполное смыкание створок клапана классифицируется в зависимости от размера струи крови, вновь оказывающейся в полости правого предсердия, то есть от размера так называемой «струи регургитации». Так:
- При недостаточности ТК 1 степени длина струи «регургитации» составляет не более 2 см и является гемодинамически незначимой.
- Для недостаточности ТК 2 степени характерна длина струи не более 2 см, но которая уже является гемодинамически значимой.
- Для недостаточности ТК 3 степени – струя более 2 см.
- Для недостаточности 4 степени – струя, заполняющая всю полость предсердия до верхней его стенки.
Само собой, недостаточность 4 степени является прогностически неблагоприятной и требует незамедлительной коррекции, так как приводит к выраженным расстройствам гемодинамики.
Логичным завершением постепенного расхождения створок клапана является застой крови не только в правых отделах сердца, но и в левых, с развитием застойной сердечной недостаточности сначала в сосудистом русле внутренних органов и кожи, а затем и в сосудистом русле легочной ткани. В первом случае застой крови в сосудах внутренних органов приводит к пропотеванию жидкости в капиллярах печени, почек, подкожно-жировой клетчатки и головного мозга. Именно поэтому у пациентов происходит повышенное кровенаполнение печени и отеки нижних конечностей.
При застое крови в сосудах малого круга кровообращения возникает пропотевание жидкой части крови в сосудах легочной ткани, что чревато развитием приступов острой левожелудочковой недостаточности, вплоть до сердечной астмы и отека легких.
Формы нарушения
Типизация патологического процесса проводится по двум основаниям.
Исходя из происхождения анатомического дефекта, говорят о:
- Первичной форме. Развивается спонтанно, на фоне собственно кардиальных проблем. В том числе аортальной недостаточности, перенесенных воспалительных, инфекционных состояний и прочих.
Характеризуется большей сложностью с позиции излечения и перспектив восстановления, поскольку коррекции требует не только симптоматическая составляющая, но и приобретенный порок.
Также в данную группу входят врожденные факторы, обусловленные генетическими дефектами и спонтанными деформациями трикуспидального клапана.
- Вторичной разновидности. На фоне текущих патологий отдаленных органов и систем.
Возможные причины появления
Существует много причин развития трикуспидальной недостаточности. К наиболее частым из них относят:
- Ревматизм — аутоиммунное воспаление, часто охватывающее клапаны. Может возникнуть через 1—2 недели после ангины (тонзиллита), вызываемой особым бета-гемолитическим стрептококком. Это наиболее частая причина не только недостаточности ТК, но и многих других приобретенных пороков сердца у детей.
- Инфекционный эндокардит — острая патология внутренней оболочки сердца, которую иногда называют «болезнью инъекционных наркоманов» из-за высокого риска инфицирования во время нечистоплотной инъекции. Но он также может развиться из-за плохой антисептической обработки кожи при непрофессиональной процедуре.
- Пороки митрального клапана (МК) — недостаточность МК или стеноз митрального отверстия часто возникают как следствие патологии трехстворчатого клапана.
- Заболевания дыхательной системы — хроническая обструктивная болезнь легких, бронхиальная астма.
- Врожденные сердечные дефекты — аномалия Эбштейна.
- Кардиологические болезни — кардиомиопатии, миокардиосклероз.
- Повышение давления в легочной артерии.
Более редкие причины недостаточности ТК:
- Использование лекарственных препаратов — некоторые медикаменты могут оказывать разрушающее действие на створки, например средство от мигрени «Метисергид» или таблетки для похудения «Фенфлурамин».
- Воздействие ионизирующего излучения — лучевая терапия для лечения злокачественных опухолей.
- Наследственные болезни, проявляющиеся дефектом соединительной ткани, — синдром Элерса-Данло, синдром Марфана, недифференцированные дисплазии.
- Карциноидные опухоли. При нейроэндокринных новообразованиях, расположенных в органах желудочно-кишечного тракта, по неизвестным причинам часто поражается трикуспидальный клапан.
- Ревматические болезни — ревматоидный артрит, системная красная волчанка, системная склеродермия, дерматомиозит.
- Болезнь Уиппла — очень редкая хроническая кишечная инфекция, которая может осложниться эндокардитом.
Степени регургитации
Другое основание классификации — это степени отклонения от нормы. Также из называют стадиями патологического процесса.
Соответственно выделяют:
- Слабо выраженный тип. 1 степень. Количество возвращающейся крови точно не известно. Объемы струи не превышают 1 см в диаметре. Интенсивность проявлений при минимальной трикуспидальной регургитаци незначительна, либо они полностью отсутствуют, что делает раннюю диагностику вопросом удачного случая. Это лучший момент для начала терапии под контролем кардиохирургов.
- Умеренный тип. 2 степень. Характеризуется нарушением нормального тока крови в объеме 2 см, не более. Восстановление проводится оперативным путем. Клиника минимальна, характеризуется болями в груди, одышкой при интенсивной физической нагрузке. Шансы на полное излечение есть, вероятность формирования стойких кардиальных и внесердечных дефектов присутствует, но он еще не велика. Даже в случае возникновения таковых, вероятность качественной, долгой жизни максимальна.
- Выраженный тип. 3 степень. Струя крови более 2 см в диаметре. Развивается хроническая сердечная недостаточность застойного типа. Перспективы восстановления есть, но они не полные, при этом требуется длительная, пожизненная терапия поддерживающего плана.
- Терминальная фаза. 4 степень. Хирургическая помощь не имеет большого смысла, так как сердце, почки, печень, головной мозг изменены существенно. Восстановление невозможно, требуется паллиативная помощь для обеспечения приемлемого качества оставшегося недолгого периода жизни. Смерть наступает от острой сердечной недостаточности.
Классификации используются для точной оценки состояния пациента, перспектив излечения, определения тактики диагностики и терапии.
Какими симптомами проявляется недостаточность трикуспидального клапана?
В связи с тем, что недостаточность трикуспидального клапана редко является самостоятельной патологией, а чаще встречается в сочетании с пороками других клапанов (обычно митрального), с трудом удается выделить патогномоничные признаки, характерные строго для этого вида порока. Тем не менее, именно в связи с развитием и постепенным неуклонным нарастанием застойной сердечной недостаточности появляются характерные клинические признаки.
Вначале заболевания недостаточность трикуспидального клапана может никак не проявляться клинически. Это обусловлено тем, что сердце имеет огромные компенсаторные возможности, вследствие которых адекватная работа сердечной мышцы может сохраняться месяцами и годами, даже несмотря на то, что стенка предсердия перерастянута, а в просвет легочной артерии поступает меньшее количество крови, чем в норме.
Но с течением времени наступает субкомпенсация и декомпенсация, когда правые отделы сердца уже не могут справляться с неправильным потоком крови по сердечным камерам. Именно тогда и начинаются первые клинические проявления. Сначала у пациента возникают незначительные отеки нижних конечностей, по мере прогрессирования все нарастающие и в конце концов, приводящие к отекам не столько всей подкожно-жировой клетчатки, сколько к скоплению жидкости во внутренних полостях тела (в грудной и в брюшной полости). Такие явления развиваются на поздних, тяжелых стадиях хронической сердечной недостаточности, и называются анасаркой, гидротораксом и асцитом, соответственно.
Постепенный застой крови в сосудах легких приводит к появлению приступов сердечной астмы, которые проявляются ночной одышкой, усиливающейся в положении лежа, вплоть до развития жизнеугрожающего состояния – отека легких. Но сердечная астма может развиться не сразу, так как пациента на начальных этапах застойной недостаточности может беспокоить лишь небольшая одышка при значительных физических нагрузках, например, при ходьбе на очень большие расстояния.
Кроме отеков и одышки, у ряда пациентов могут наблюдаться различные нарушения ритма, в частности, приступы мерцательной аритмии, экстрасистолии и тахикардии.
Чем опасно заболевание?
Осложнения возникают, начиная с третьей, реже второй стадии патологического процесса. Регургитация трикуспидального клапана определяет такие последствия для здоровья и жизни:
- Острая сердечная недостаточность. Нарушение нормальной работы кардиальных структур. Характеризуется триадой признаков: снижением кровяного выброса, падением локальной и генерализованной гемодинамики, аритмическими процессами. Имеет короткий период развития в остром случае, при скрытом течении длительность формирования полноценной картины — 2-4 недели, смерть наступает в результате остановки работы мышечного органа.
- Кардиогенный шок. Летальное почти в 100% случаев состояние. Не имеет перспектив излечения. Даже при частичном восстановлении присутствует гарантия повторного эпизода.
- Инфаркт. Нарушение питания миокарда, острый некроз тканей и, как итог, снижение функциональной активности. Развивается сердечная недостаточность со всеми последствиями.
- Инсульт. Ишемия головного мозга.
- Опасные формы аритмии, влекущие остановку сердца.
Незначительная регургитация провоцирует фатальные осложнения в 0.3-2% случаев, зачастую это результат случайного стечения обстоятельств.
Гемодинамически значимые формы определяют риск летального исхода в широком диапазоне: от 10 до 70% и выше.
Основная причина смерти — не регургитация, а развивающиеся на ее фоне органические дефекты сердца и систем.
Причины
Факторы становления разделяются на первичные и вторичные, соответственно основным формам патологического процесса.
Первичные факторы
- Отягощенная наследственность. Приводит к становлению недостаточности трикуспидального клапана. Проблемы закладываются еще во внутриутробный период. В данном случае имеет место генетическая предрасположенность. Точный механизм, однако, не известен.
Доказано одно: при наличии больного родителя, дети рождаются с рассматриваемым пороком и регургитацией в 12-15% случаев. Возможны спонтанные дефекты перинатального периода, обусловленные внутренними и внешними факторами.
- Спайки в сердце. Это небольшие фибриновые тяжи, нарушающие нормальное анатомическое строение органа. Развиваются в результате воспалительных процессов любого типа, особенно инфекционного. Это своего рода защитный механизм, как и дальнейшее отложение солей кальция, чтобы изолировать пораженный участок.
- Перенесенный инфаркт. Заканчивается замещением функционально активных тканей на слабые, рубцовые, не способных к сокращению, проведению сигнала, спонтанному возбуждению.
Если процесс затрагивает трикуспидальный клапан, возможны такие варианты: его полное заращение, стеноз или же функциональная недостаточность, сразу ведущая к выраженной регургитации. Восстановление срочное, хирургическое.
- Воспалительные патологии сердца (миокардит и прочие). Сопровождаются быстрой деструкцией тканей кардиальных структур. Лечение срочное, в стационаре, с применением антибиотиков и НПВП, также стероидных средств, диуретиков.
- Ревматизм. Воспалительная патология хронического характера, с частыми рецидивами и короткими периодами ремиссии. Терапия пожизненная, с применением поддерживающей тактики. При необходимости проводится хирургическая коррекция последствий.
Вторичные факторы
Вторичный патологический процесс обусловлен кардиальными проблемами и внесердечными моментами:
- Легочная гипертензия и становление специфических отклонений анатомического развития сердца. Требует срочного лечения на ранних стадиях, поскольку на поздних смысла уже нет. В основном рискуют курильщики, алкоголики, астматики и пациенты с длительным течением ХОБЛ.
- Кардиомиопатия.
- Эндокринные патологии: гипертиреоз, избыток гормонов коры надпочечников, их недостаток, сахарный диабет и прочие.
Факторы риска
Они непосредственно не обуславливают трикуспидальную регургитацию, но приводят к началу патологического процесса:
- Длительное курение.
- Потребление алкоголя в неумеренных количествах.
- Продолжительный период иммобилизации, без возможности активной деятельности. Для развития требуется много времени, от полугода и более.
- Наркозависимость.
- Неумеренное применение «опасных» препаратов: гликозидов, противоаритмических, гестагенных средств, также гормональных медикаментов, антибиотиков широкого спектра действия.
- Сказываются вредные условия труда на химических, горячих производствах, в шахтах.
Причины рассматриваются в комплексе, возможна система факторов развития.
Характерные симптомы
Проявления зависят от этапа патологического процесса. Гемодинамически незначимая разновидность не имеет признаков вообще.
Среди типичных признаков в остальных ситуациях:
- Поражения печени. Дают знать о себе на поздних стадиях. Определяются болями в правом подреберье, увеличением размеров органа, желтизной кожных покровов из-за избытка билирубина. Возможно постепенное формирование недостаточности.
- Боли в животе неясной локализации. Блуждающие, отдают в подвздошные области. Острый дискомфорт не характерен, потому спутать с клиникой аппендицита невозможно.
- Одышка без видимых причин. Развивается сначала на фоне интенсивных физических нагрузок, затем возникает в состоянии полного покоя. Существенно снижает качество жизни.
- Полиурия. Как итог развивающейся почечной недостаточности. На поздних стадияз (3-4) при преимущественном поражении выделительной системы сменяется обратным процессом. Суточный диурез составляет 500 мл и ниже.
- Тахикардия. Частота сердечных сокращений достигает 120-150 ударов. Они полноценные, регулярные. Тип — синусовый. Реже пароксизмальный.
- Слабость, отсутствие трудоспособности.
- Ощущение постоянного холода. Пациент мерзнет, поскольку падает интенсивность периферического кровообращения.
- Повышение давления в венах. Объективно симптом проявляется набуханием шейных сосудов, их интенсивной пульсацией, видимой напряженностью. Определить признак может не только врач, но и сам пациент или окружающие его люди. Вместе с тем, АД падает в большинстве случаев. Несущественно, однако, клиническая значимость присутствует.
- Отечность нижних конечностей. Как логическое продолжение нарастающей почечной недостаточности.
- Дыхательные проблемы.
В итоге пациент имеет целый комплекс симптомов со стороны как удаленных органов и систем, так и самих кардиальных структур. Причина всех ощущений кроется в нарушении циркуляции крови, как по большому, так и по малому кругу.
Лечение трикуспидальной недостаточности
Если обнаружена недостаточность трехстворчатого клапана первой степени, то лечение не назначается. На этой стадии сердце само справляется с возникшим дефектом и не дает сбоев за счет компенсационных механизмов.
На более поздних стадиях, когда появляются симптомы, назначается медикаментозное лечение, которое позволяет уменьшить признаки сердечной недостаточности. Могут назначаться: бета-адреноблокаторы, сердечные гликозиды, антикоагулянты, мочегонные средства и другие препараты, которые кардиолог подбирает индивидуально с учетом состояния.
На поздних стадиях рекомендуется оперативное лечение, которое включает несколько видов хирургии: реконструкцию трикуспидального клапана или замену плохо работающего клапана на искусственный или биологический протез.
Диагностика
Обследование проходит под руководством кардиолога, при доказано процессе продолжает деятельность профильный хирург. Он же занимается назначением лечения.
Схема мероприятий в правильном порядке:
- Устный опрос больного на предмет жалоб, их давности, также сбор анамнеза. Таким образом врач понимает направление дальнейшего обследования.
- Измерение артериального давления. Обычно оно незначительно понижено. Частота сердечных сокращений выше нормы. Ритм правильный, по мере прогрессирования возникают спонтанные преждевременные удары (экстрасистолы).
- Выслушивание звука (аускультация). Определяется синусовый шум обратного тока крови. Тона могут быть как нормальными, так и глухими.
- Суточное мониторирование. Для регистрации показателей кардиальной работы на протяжении 24 часов в динамике. Используется наиболее часто в качестве первого метода, после рутинного обследования. Дает исчерпывающую информацию о движении АД и ЧСС в течение суток.
- Электрокардиография. Оценка функционального состояния сердца.
- Эхокардиография. Методика визуализации кардиальных структур. Проводится в первоочередном порядке, поскольку позволяет обнаружить органические отклонения со стороны трикуспидального клапана.
- МРТ или КР (много реже). Проводится для детализации изображения сердца и окружающих тканей.
- Измерение давления в легочной артерии.
- Нагрузочные тесты. На ранней стадии, позже не применяется из-за значительной опасности.
Методики направлены как на констатацию факта анатомического дефекта, так и на верификацию предполагаемого диагноза.
Недостаточность трехстворчатого клапана
ОПРЕДЕЛЕНИЕ, ЭТИОЛОГИЯ И ПАТОГЕНЕЗнаверх
Патологический заброс крови из правого желудочка в правое предсердие вследствие нарушения смыкания трехстворчатого клапана. Причины: органические — ревматическая болезнь, инфекционный эндокардит, карциноидный синдром, синдром Марфана, болезнь Фабри, болезнь Уиппла, пролапс трехстворчатого клапана, ревматоидный артрит, СКВ, врожденные пороки (синдром Эбштейна и др.), дисфункция папиллярных мышц, ЛС (метисергид, фенфлурамин); функциональные (чаще всего при приобретенном пороке) — расширение кольца при анатомически нормальном клапане, изменение геометрии правого желудочка вызванное чаще всего пороком митрального клапана, а также легочной гипертензией, инфарктом правого желудочка, врожденным пороком сердца (например, стенозом легочной артерии).
КЛИНИЧЕСКАЯ КАРТИНА наверх
Обычно преобладают симптомы порока митрального клапана, которому сопутствует порок трехстворчатого клапана.
1. Субъективные симптомы: снижение переносимости физической нагрузки, слабость, тяжесть и распирание в правом подреберье.
2. Объективные признаки: пульсация значительно расширенных яремных вен, симптом Плеша; у пациентов с выраженной недостаточностью появляется пульсация сосудов головы и шеи, реже, пульсация глазных яблок, правого желудочка, печени; на поздних стадиях порока — генерализованый отек подкожной клетчатки, асцит и желтовато-цианотичная окраска покровов; пансистолический шум, усиливающийся при глубоком вдохе, а также диастолический шум (при выраженной недостаточности).
ДИАГНОСТИКАнаверх
Дополнительные методы исследования
1. ЭКГ: P pulmonale, признаки гипертрофии правого желудочка и часто неполная блокада правой ножки пучка Гиса; обычно фибрилляция предсердий.
2. Рентгенография органов грудной полости: при функциональной недостаточности — кардиомегалия с расширением тени правого предсердия, может появиться выпот в плевральной полости и расширение непарной вены; при выраженной недостаточности — увеличение правого желудочка.
3. Эхокардиография: оценка структуры, степени недостаточности клапана и систолического давления в правом желудочке (давление >55 мм рт. ст. предполагает вторичную причину порока); выраженная недостаточность трехстворчатого клапана при нормальной структуре клапана может появиться при систолическом давлении в легочной артерии ≥55 мм рт. ст.; недостаточность при систолическом давлении в легочной артерии <40 мм рт. ст. скорее указывает на патологию в структуре клапана; у многих здоровых лиц имеет место клинически незначимая недостаточность.
ЛЕЧЕНИЕ наверх
1. Недостаточность трехстворчатого клапана в сочетании с митральным пороком:
1) изолированная коррекция стеноза митрального клапана может существенно уменьшить степень функциональной недостаточности трехстворчатого клапана;
2) операция пластики трехстворчатого клапана → при значительной недостаточности или расширении кольца (≥40 мм или >21 мм/м2) и необходимости операции на митральном клапане;
3) у пациентов с тяжелой трикуспидальной недостаточностью после вмешательства на клапане левого сердца при наличии у них жалоб или прогрессирующей дилатации правого желудочка или снижении его функции, без снижения функции клапанов левого сердца, тяжелого нарушения функции правого или левого желудочка и без тяжелого сосудистого поражения легких → подумайте о возможности хирургического лечения.
2. Выраженная первичная изолированная трикуспидальная недостаточность с субъективными симптомами и без тяжелой правожелудочковой недостаточности: пластика клапана, при невозможности → замена клапана.
3. Выраженная изолированная трикуспидальная недостаточность бессимптомная или с маловыраженными симптомами, но с прогрессирующим расширением правого желудочка или ухудшением его функции: рассмотреть возможность оперативного лечения.
4. В сочетании с нарушениями проводимости: установка электрода для эпикардиальной стимуляции во время операции замены клапана.
ПРОГНОЗ наверх
Пациенты с выраженной трикуспидальной недостаточностью, независимо от ее причины, имеют плохой отдаленный прогноз из-за нарастающей правожелудочковой дисфункции и застоя крови в венах большого круга кровообращения.
Методы лечения
Терапия проводится под полным контролем кардиохирурга. Способы воздействия зависят от этапа патологического процесса.
Трикуспидальная регургитация 1 степени — это лучший момент для начала терапии. Но симптомов еще нет, выявление инцидентальное (случайное), сложностей не представляет при целенаправленном поиске.
На данном этапе показано динамическое наблюдение в течение 3-5 лет. В отсутствии прогрессирования, при стагнации процесса, нет необходимости в лечении. Порой пациенты могут жить, не подозревая о своем состоянии, качественно, без больших ограничений.
Трикуспидальная регургитация 2 степени и выше корректируется строго хирургическими путями. Вариантов вмешательства несколько.
Но до этапа лечения требуется стабилизировать состояния больного, если на то есть время (плановые операции).
Применяются препараты:
- Антиаритмические в минимальной дозировке для восстановления приемлемой частоты сердечных сокращений (Амиодарон, Хиндин).
- Бета-блокаторы (Метопролол).
- Гликозиды. С целью нормализовать сократительную способность миокарда.
- Кардиопротекторы.
- Антикоагулянты. Для предотвращения образования тромбов, которые обуславливают частую преждевременную смерть больных.
- Диуретики в рамках терапии ранних проявлений почечных состояний.
Длительность подготовительного периода варьируется от 2 до 4 месяцев, возможно больше.
К моменту оперативного вмешательства ритм должен быть стабильным, правильным, артериальное давление в пределах эталонного значения или близко к тому.
В зависимости от стадии патологического процесса и характера изменений показаны пластика или протезирование трикуспидального клапана. Оба способа, в целом, равнозначны.
Коррекция патологий и дефектов отдаленных органов проводится под контролем профильных специалистов. Перечень методик широк, определяется исходя из тяжести процесса.
Внимание:
Применение народных средств невозможно. Поскольку эффект от них при органическом отклонении со стороны кардиальных структур нулевой.
Изменение образа жизни также не сыграет ключевой роли. Имеет смысл отказаться от курения, алкоголя и наркотических веществ. При проведении тяжелой терапии сторонних патологий рекомендуется коррекция у лечащего специалиста.
Прогноз
{banner_banstat9}
Зависит от стадии и характера терапии.
- На первой стадии выживаемость 100%, особенно, если прогрессирования состояния нет.
- Вторая ассоциирована с вероятностью в 85%.
- Третья — 45%.
- Четвертая или терминальная ставит крест на больном, не давая шансов. Медиана составляет 1-2 года, часто еще меньше.
При проведении комплексной терапии есть вероятность стабилизировать состояния даже самых тяжелых пациентов, продлив жизнь на несколько лет.
Благоприятные прогностические факторы:
- Период молодости.
- Отсутствие соматических патологий, вредных привычек, осложнений после проведенной операции.
- Хороший семейный анамнез.
- Отклик на проводимое лечение.
- Редукция симптоматики.
Определение возможного исхода ложится на плечи кардиолога. Для того, чтобы сказать что-либо конкретное, нужно как минимум провести полную диагностику.