Рентген (рентгенография) – это не инвазивное медицинское исследование, которое помогает врачам диагностировать и лечить различные заболевания. Изображения получают путем воздействия небольшой дозы ионизирующего излучения на определенную часть тела. Это излучение способно проникать или задерживаться в тканях органов, тем самым позволяя получать снимки или экранные изображения. Рентген – самая старая и наиболее часто используемая форма медицинской визуализации.
Рентген грудной клетки является очень распространенным исследованием. Данный метод используют для диагностики заболеваний сердца отдельно или вместе с другими органами грудной клетки. Именно рентгенологическое исследование входит в число первых процедур, которые будет проходить больной, если врач подозревает заболевание сердца или легких. Его также используют для проверки эффективности лечения.
Какие отклонения можно обнаружить на рентгене сердца
У каждого, кто болеет сердечными заболеваниями, есть сделанный рентген-снимок грудной клетки в передней и боковой проекции. Рентгенологическое исследование показывает форму и размер сердца, контур крупных кровеносных сосудов в легких и грудной клетке.
Содержание:
- Какие отклонения можно обнаружить на рентгене сердца
- Показания для проведения рентгена сердца
- Противопоказания к проведению рентгена сердца
- Виды исследования
- Как подготовиться к рентгенографии грудной клетки
- Какая же угроза здоровью от рентгенографической диагностики
- Плюсы и минусы рентгенографии сердца
Легко можно увидеть аномальную форму и размеры сердца, осадки кальция в кровеносных сосудах, можно обнаруживать информацию о состоянии легких, в частности, являются ли кровеносные сосуды аномальными, есть ли жидкость внутри или вокруг них.
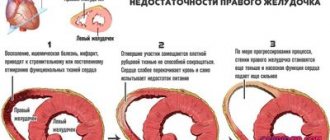
Рентген сможет обнаружить увеличение сердца, что часто связано с сердечной недостаточностью или с заболеваниями сердечного клапана. Сердце не увеличивается, когда сердечная недостаточность возникает из-за констриктивного перикардита. При нем образуется рубцовая ткань во всем мешочке, которая окутывает сердце (перикард).
Появление кровеносных сосудов в легких часто более полезно для постановки диагноза с проблемами сердца, чем исследование самого сердца. Например, расширение легочных артерий (артерий, несущих кровь из сердца в легкие) и сужение артерий в ткани легких предполагает высокое кровяное давление в легочных артериях, что может привести к утолщению мышцы правого желудочка (нижняя сердечная камера, которая прокачивает кровь через легочные артерии в легкие).
Рентген грудной клетки может показать изменения или патологии в легких, которые возникают из-за проблем с сердцем. Например, наличие жидкости в легких (отек легких) может быть результатом застойной сердечной недостаточности.
Изменения в размере и форме сердца могут указывать на сердечную недостаточность, жидкость вокруг сердца (перикардиальный выпот) или проблемы с клапаном сердца.
Поскольку на рентгеновских изображениях видны очертания крупных сосудов вблизи сердечной мышцы – аорты и легочных артерий, и вен – врачи смогут выявить аневризмы аорты, другие проблемы с кровеносным сосудом или врожденные пороки сердца.
Рентген грудной клетки может обнаружить наличие кальциевых отложений в сердце или кровеносных сосудах. Его присутствие может указывать на повреждение сердечных клапанов, коронарных артерий, сердечной мышцы или перикарда. Отложения кальция в легких чаще всего происходят после перенесенной раньше инфекции.
Рентгенологическое исследование грудной клетки полезно проводить для мониторинга выздоровления после операции на сердце. Врач-рентгенолог может посмотреть на любые линии или трубки, которые поместили во время операции, чтобы проверить наличие утечек воздуха и скопления жидкости, или образования воздуха. У кардиостимуляторов и дефибрилляторов есть специальные провода, прикрепленные к сердцу, чтобы контролировать нормальный сердечный ритм человека.
Коронарография как метод диагностики заболеваний сердца
Макаревич Ольга Вадимовна
Врач анестезиолог реаниматолог ОАиР №2
Рис.1 Коронарография – рентгеновское исследование состояния артерий сердца
- Что такое коронарография или сердечное зондирование?
- В каких ситуациях необходимо выполнение коронарографии?
- Насколько выполнение коронарографии опасно?
- Как пациенту необходимо готовиться к коронарографии?
- Что происходит во время коронарографии и как коронарография выполняется?
Что такое коронарография?
Коронарография (также называемая сердечным зондированием или ангиографией коронарных артерий) представляет собой инвазивную диагностическую процедуру, позволяющую выявить поражение сосудов (артерий) сердца и увидеть насколько хорошо функционирует сердце пациента. Суть и принцип коронарографии состоит в том, что к области отхождения коронарных артерий (сосуды питающие сердце) подводится специальный диагностический катетер, через просвет которого вводится контрастный препарат, прокрашивающий артерии сердца. Для регистрации изображения коронарных артерий используется рентгеновская лучевая трубка, при этом регистрируется внутренний просвет сосуда. Диагностический катетер представляет собой длинную тонкую пластиковую эластичную трубочку, благодаря которой через пункцию периферической артерии (бедренной или подмышечной) контраст подводится к артериям сердца. Также возможно «прокрашивать» полости сердца при введении в их просвет катетера.
В каких ситуациях необходимо проведение коронарографии?
Коронарография является инвазивной процедурой, поскольку при ее выполнении происходит минимальная, но все же травматизация тканей организма (на этапе доступа к сосуду для введения катетеров). Учитывая это, использование ангиографического исследования с диагностической целью должно осуществляться по строгим показаниям, когда другие дополнительные менее травматичные методы исследования не позволили установить точный диагноз. Проведение коронарографии бывает также необходимо при планировании хирургического лечения той или иной сердечнососудистой патологии. Ниже приведены основные показания к использованию данного метода диагностики:
- Необходимость точного подтверждения заболевания сердца и сосудов (например, ишемическая болезнь сердца, патология клапанов сердца или патология аорты).
- Произвести оценку функции сердца и миокарда.
- Определить показания и вид предполагаемого хирургического лечения (например, это будет эндоваскулярное вмешательство или шунтирующая операция).
Одним из неоспоримых преимуществ коронарографии, впрочем, как и любого ангиографического диагностического исследования, является возможность перехода от диагностической процедуры к лечебной и выполнения различных эндоваскулярных лечебных процедур, например баллонной ангиопластики и стентирования коронарных артерий.
Рис.2 Стентирование коронарных артерий с баллоннойангиопластикой
Насколько проведение коронарографии опасно?
Вообще проблемы при выполнении коронарографии встречаются очень редко, не более чем 1 случай на 100 000 исследований. Однако учитывая, что ангиографическое исследование само по себе является травматичным, риски возникновения тех или иных осложнений всегда присутствуют. Всегда существуют меры профилактики подобных осложнений и об этом всегда необходимо общаться с врачом, который будет проводить коронарографию. Ниже представлены наиболее распространенные из осложнений ангиографических исследований:
- Кровотечение из области пункции артерии
- Нарушение ритма сердца
- Образование тромбов и гематом
- Инфекция и воспаление раны в области пункции
- Аллергическая реакция на контрастный препарат
- Инсульт
- Инфаркт миокарда
- Перфорация кровеносного сосуда (образование отверстия в сосуде) или его разрыв
- Кессонная болезнь (попадание в просвет кровеносного сосуда воздуха, что может быть крайне опасным для жизни осложнением)
- Смерть
Как пациенту необходимо готовиться к коронарографии?
Перед выполнением коронарографии пациенту рекомендуют выполнить стандартный перечень необходимых обследований. Среди них рентген грудной клетки, анализы крови на инфекции, биохимический и общий анализ крови, коагулограмма, анализ агрегации тромбоцитов, эхокардиография, электрокардиограмма и общий анализ мочи.
Особых приготовлений для выполнения коронарографии не требуется. Пациента могут попросить оставить украшения или драгоценности дома. За 10 дней до исследования рекомендуется отменить препараты, разжижающие кровь, например варфарин или аспирин. Кардиолог обязательно обсудит с пациентом необходимость приема тех или иных препаратов, которые пациент принимал до госпитализации для исследования.
Если пациент является диабетиком, то ему необходимо продолжить прием противодиабетических лекарств или накануне проконсультироваться у эндокринолога. Пациент обязательно должен сообщить врачу о наличии у него аллергических реакций на тот или иной медикамент, например реакция на йод и йодсодержащие, рентгенконстрастные препараты, спирт, новокаин, другие медикаменты, изделия содержащие резину (резиновые перчатки), антибиотики и т.д. Необходимо взять с собой предметы личной гигиены (зубная щетка, тапочки, полотенце и т.д.), поскольку пребывание в клиники может составить 2-3 дня и их наличие сделает пребывание в стационаре более комфортным. Накануне исследования вечером и с утра пациенту подготовят кишечник с помощью клизмы, также рекомендуют ни есть, ни пить с утра. Утром область побреют область, где будет производиться пункция артерии для доступа, обычно это паховая или подмышечная области.
В случае наличия у пациентов серьезной патологии других органов и систем организма необходимо дообследование для выявления степени их нарушений. Например, при наличии патологии почек, важно оценить фильтрационную функцию почечной ткани, поскольку мочевыделительная система является единственным местом удаления контрастного вещества из организма. В случае выявления больших рисков развития почечной дисфункции после коронарографии обычно ставят вопрос об отказе от исследования или необходимости заместительной почечной терапии (гемодиализ). Однако современные контрастные препараты, которые используются при коронарографии, обладают все меньшим повреждающим действием и чаще коронарография, в прочем, как и любое другое контрастное исследование, протекает без осложнений.
Основной причиной, по которой врач может отказать пациенту в проведении коронарографического исследования является нестабильность состояния пациента, шоковое состояние, обострение хронического заболевания, в том числе инфекционной этиологии.
Что происходит во время коронарографии и как коронарография выполняется?
Перед коронарографией пациента попросят надеть специальное белье. Медсестра в кубитальную вену установит периферический венозный катетер, который необходим для введения жидкостей и препаратов во время процедуры.
Комната, в которой выполняется ангиографическое исследование, называется рентгеноперационной и при выполнении коронарографии в ней будет несколько прохладно и она будет затенена. Это необходимо для удобства работы врача и хорошей видимости получаемого изображения на мониторах. Пациент также будет видеть получаемое во время диагностики изображение. Исследуемого разместят на специальном подвижном столе, вокруг которого будет перемещаться в разных плоскостях рентгеновская трубка.
Область пункции артерии операционная медсестра обложит стерильным бельем, что делается с целью профилактики распространения и присоединения инфекции, то есть с целью асептики. На область грудной клетки разместят электроды электрокардиографа, аппарата, с помощью которого будет контролироваться деятельность сердца. Основной принцип осуществления процедуры ангиографии коронарных артерий представлен на следующей анимации: Коронарография в 3D-реконструкции.
Для контроля над состоянием функционирования почек и скорости отделения мочи в мочевой пузырь установят катетер. С целью релаксации пациенту накануне коронарографии вводят седативные препараты. Для обезболивания места, через которое будет установлен катетер и будут осуществляться манипуляции, рентгенангиохирург введет новокаин.
После обезболивания предполагаемого места пункции артерии, выполняется небольшой кожный разрез, необходимый для установки специального сосудистого порта (интрадюсера) в просвет артерии. Через него осуществляется введение различных катетеров и устройств. После грамотно проведенного обезболивания боли и чувство дискомфорта в области пункционного отверстия возникают редко. Чаще в качестве доступа к артериям используется бедренная артерия, но возможно проведение катетера через артерии руки.
После введения и расположения диагностического катетера в необходимом для проведения контрастирования месте, приглушают свет и после проб на реакцию к контрастному препарату (вводят небольшие дозы контраста) производят контрастирование коронарных артерий. При этом также возможна оценка состояния клапанов и камер (предсердий и желудочков) сердца.
При введении контраста возможно ощущение жара в груди. Это абсолютно нормальная реакция организма на введение в сосудистое русло практически любого препарата и проходит она через несколько секунд. При появлении необычных ощущений, таких как кожный зуд, чувство удушья или затруднения дыхания, отечности в горле или нарушений глотания, осиплости горла, дискомфорта в грудной клетке и других симптомом возможной аллергической реакции обязательно сообщите об этом врачу, который проводит коронарографию.
После расположения рентгеновской трубки в нужной позиции рентгенангиохирург может попросить пациента не дышать, задержать дыхание и не кашлять, после чего сделает серию снимков. Задержка дыхания необходима для получения качественного изображения. Далее после получения всей необходимой информации о состоянии коронарных артерий и функции сердца катетеры удаляются, и на место пункции накладывается давящая повязка или используют специальные окклюдеры (механические системы закрытия артерий).
По завершению ангиографического исследования, если не было никаких осложнений процедуры, пациента обычно переводят в отделение, из которого его доставили на коронарографию. Если же все-таки возникли те или иные осложнения вмешательства, то проводят коррекцию этих осложнений и размещают пациента в палате интенсивной терапии или в реанимационном отделении под наблюдение врача-реаниматолога. В профильное отделение пациента переводят после стабилизации состояния. В течение суток, до следующего утра пациенту необходимо находиться с выпрямленной ногой (той через которую осуществлялась пункция) и в положении лежа. Желательно не поднимать голову от подушки, поскольку это движение вызывает повышение давления в области паха и живота, а это может спровоцировать развитие кровотечение из области доступа к артерии. В случае если пункция проводилась через артерию руки, ограничение движения касается только плечевого пояса. Сидеть или вставать сразу после исследования категорически запрещается. При появлении ощущении онемения или покалывания в ногах или руках, а также при промокании кровью повязки обязательно необходимо сообщить об этом врачу, наблюдающему за пациентом после исследования. Возможно, появление желания помочиться после ангиографии. Для этих целей обычно используют судно. Постепенная активизация пациента осуществляется на следующие сутки. Сначала обычно предлагают какое-то время посидеть, после чего разрешают встать. Это обусловлено тем, что при нахождении в течение суток горизонтальном положении и последующим резким переходом в вертикальное положение возможно развитие коллапса. Сразу после исследования рекомендуют прием значительного количества жидкости. Ее обычно пьют или вводят внутривенно по ранее установленному катетеру в кубитальной вене. Это необходимо для скорейшего выведения из организма контрастного вещества, обладающего рядом токсичных свойств. Дальнейшее лечение и ознакомление с результатами исследования обычно проводит лечащий врач. Вместе с ним обычно обсуждается тактика и варианты возможного лечения при его необходимости.
Показания для проведения рентгена сердца
Рентгенограмму сердца проводят при таких показаниях:
- плановом лечении больных, которые страдают ишемическим заболеванием сердца;
- подозрении на присутствующие пороки сердца;
- бессимптомной, нестабильной стенокардии;
- отслеживания состояний в малом круге кровообращения;
- бессимптомные скрытые болезни сердечно-сосудистой системы;
- чтобы выявить обызвествления клапанов аорты, митральных клапанов, околосердечной сумки – перикарда, миокарда после острой ишемии сердца.
На рентгенографическое обследование врачи-кардиологи, врачи-хирурги направляют своих пациентов, которые жалуются на:
- имеющие симптомы стенокардии – это сжимающие боли за грудиной, чувство нехватки воздуха, перебои в работе сердца, нарушение ритма;
- одышку в покое и при физической нагрузке, повышенную утомляемость и сильную слабость;
- тахикардию, аритмию – нарушения ритма сокращений сердца;
- присутствующие отеки нижних конечностей и выраженную бледность кожных покровов;
- увеличенную печень;
- постоянный кашель и лихорадку.
Рентгенография сердца дает возможность заподозрить у больного такие патологии:
- экссудативные перикардиты – инфекционные воспалительные поражения перикарда (околосердечная оболочка);
- аномальные увеличения размера сердца, называемые гипертрофией миокарда, которая обнаруживается при ишемическом заболевании сердца и гипертонической болезни;
- аневризмы стенок после перенесенного инфаркта миокарда, проявляются в виде выпячиваний;
- дилатационные кардиомиопатии – поражения сердечных мышц в виде растяжения камер сердца;
- выраженный анатомический дефект оболочек сердечной мышцы, чаще всего это различные пороки клапанов;
- отложения кальция на стенках коронарной артерии, наличие уплотнений, обнаружение атеросклеротических и тромботических бляшек;
- помутнения, расширения корня легких, что значит возможное наличие сердечной патологии.
О чем расскажут результаты
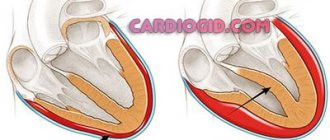
По совокупности признаков изменений формы, расположения, размеров можно судить о наличии заболеваний или аномалий строения сердца.
Тень сердца
В норме сердце занимает передненижнюю часть левой половины грудной клетки. При движениях тела оно может сместиться на 1 — 2 см. На рентгеновском снимке можно обнаружить такие варианты сердечной тени:
- расположение справа;
- сдвиг из-за выпота в плевральную полость;
- смещение грыжей диафрагмы или опухолью;
- перемещение при сморщивании легкого.
Конфигурация сердца при пороках
В зависимости от поражения клапанного аппарата различают конфигурации сердца:
| Конфигурации сердца | Описание |
| Митральная | Дуги легочной артерии длинные, талия сглажена, правый угол между предсердием и сосудами смещен вверх, дуговой радиус левого желудочка увеличен. Бывает при врожденных и приобретенных аномалиях строения митрального клапана, сужении пульмонального ствола. |
| Аортальная | Выражена талия, большой левый желудочек, аорта шире нормы. Бывает при болезни Фалло, стенозе аорты, намокании створок аортального клапана, гипертонии. |
| Шаровидная или трапециевидная | Правопредсердная и левожелудочковая дуги увеличены, талия определяется, очертания сглажены. Бывает при дистрофии и воспалении миокарда, расширении камер при кардиомиопатии, нарушении строения перегородки, выпоте в околосердечную сумку. |
Увеличение органа
При расширении полостей сердца, крупных сосудов возникает увеличение размеров сердца. В зависимости от локализации таких патологических изменений можно заподозрить заболевания:
- Левое предсердие – отклоняется пищевод кзади в боковой, увеличивается ушко, есть добавочная дуга внизу по правой границе. Признак митральных пороков.
- Левый желудочек – закруглена верхушка, позже увеличивается дуга. Встречается при клапанной недостаточности в левой половине сердца, артериальной гипертонии, кардиомиопатии.
- Дуга аорты – расширена первая дуга по правому контуру. Бывает при гипертонии, открытом Боталловом протоке, аортальной недостаточности, аневризме.
- Правое предсердие – косвенные признаки увеличения дуги, расширения полой вены. Указывает на пороки трикуспидального клапана, легочную гипертензию.
- Правый желудочек – удлинен и расширен легочной ствол, верхушка круглая и направлена кверху (форма деревянного башмака), поперечник сердца увеличен, загрудинное пространство не определяется. Возникает при врожденных аномалиях перегородки, правых клапанов, легочном сердце.
Рентгенограмма сердца при увеличении левого предсердия. Митральная конфигурация сердца. Прямая проекция. Увеличены дуги левого предсердия (стрелка) и легочной артерии (короткая стрелка). Справа на фоне тени правого предсердия видна тень края левого предсердия.
Противопоказания к проведению рентгена сердца
Лучевое исследование противопоказано проводить тяжелобольным пациентам, например, при раковых заболеваниях. Также врачи запрещают проводить данную диагностику, если в недавнем времени больной получил уже великую дозу облучения. Доза в сумме за весь год не должна быть больше 5 миллизивертов. Врач-рентгенолог должен указывать полученную дозу излучения при каждой диагностике пациента.
Если пациент не достиг четырнадцати лет, не рекомендуется проводить рентген-исследование сердца. Ведь чувствительность у молодого организма в несколько раз больше и выше, по сравнению с взрослым человеком. Поскольку органы у ребенка располагаются недалеко друг от друга, то существует большой риск облучения здоровых внутренних органов.
Детям разрешено проводить рентгенографическое исследование при тяжелых нарушениях мочеиспускания, серьезных патологиях зубов с угрозой скопления гноя в ротовой полости, при частых и тяжелых приступах бронхиальной астмы. И категорически запрещается делать рентген диагностику при отрицательной пробе Манту.
Врач может назначить рентгенографию органов грудной клетки, в частности сердца, у беременных достаточно редко. Обычно если уже есть подозрение на что-то очень серьезное и необходимое для определения последующих действий врача. В первый триместр беременной женщине строго запрещается проводить рентгенологическую диагностику. Ведь именно в этот период закладываются важные основы для будущего здоровья ребенка, идет формирование основных систем и органов плода.
Если в последующие месяцы необходимо проведения данного исследования, то его проводят таким образом: область живота закрывается специальной защитой от ионизирующего излучения, и сила самого рентгеновского излучения уменьшается.
Интересно учитывать тот факт, что у беременных женщин обычно могут увеличиваться размеры сердца и смещаться положение сердца, выгибая тем самым дугу легочной артерии. Это связывают с ростом притока крови к плоду.
Во время грудного вскармливания нет противопоказаний к проведению данного вида обследования. Ведь лучи не влияют на грудное молоко, не принося вред малышу.
Как делают рентгенографию
Длительность процедуры составляет несколько минут. Пациент заходит в специальную камеру и становится лицом к экрану. Руки нужно согнуть в локтях и поднять вверх так, чтобы они не заслоняли грудную клетку. Если нужно контрастирование, то предварительно больной выпивает бариевую взвесь. Затем проводится быстрое фиксирование данных на снимках, а обследуемого просят поворачиваться под разными углами к экрану и задерживать дыхание по команде.
Рентгенография
При проведении исследования нет неприятных или болезненных ощущений. По окончанию полученные снимки обрабатывают, проявляют и высушивают, после чего врач-рентгенолог описывает выявленные изменения.
Как подготовиться к рентгенографии грудной клетки
Рентген грудной клетки не требует большой подготовки со стороны пациента. Человеку нужно будет удалить любые драгоценности, очки, пирсинг или другой металлический предмет на теле перед самой процедурой. Поскольку это может затруднить постановку правильного диагноза и затемнять изображение. Нужно обязательно сообщить своему врачу, если у вас хирургически имплантированное устройство, такое как сердечный клапан или кардиостимулятор. От этого зависит, какой метод диагностики можно применить в том или ином случае. Рентгенографию грудной клетки можно проводить, когда есть металлические имплантаты у пациента. Но другие сканы, такие как МРТ, могут быть рискованными для людей, у которых есть металлическое устройство внутри. Женщинам с длинными волосами рекомендуется закалывать их, поскольку запрещено попадание инородных тел на зону диагностики. При попадании качество и информативность рентген-снимка падает в разы.
Также перед рентгеновским снимком нужно будет раздеться до пояса и следовать указаниям лаборанта. Рентгенографию сердца могут провести в трех видах проекций. Во время процедуры лаборант попросит задерживать дыхание буквально за 10 секунд, чтобы получить четкие контуры снимка.
Как происходит процедура исследования
Рентген-изображение имеет вид черно-белого снимка. Черным цветом показаны места, которые просвечиваются и пропускают рентгеновские лучи, а белым выделяются те области, которые не могут пропустить ионизирующее излучение. Именно потому кости и сердечная мышца на изображении имеет белый цвет.
Рентген-аппарат расположен в специальной большой комнате с подвижной рентгеновской камерой, прикрепленной к большому металлическому, так называемому плечу. Пациент должен стоять рядом с «тарелкой». Эта пластина содержит рентгеновскую пленку или специальный датчик, который записывает изображения на компьютер. Лаборант кабинета расскажет, как правильно стоять – поднять руки и согнуть их в локтях, и записывать в передней и боковой проекции. Обычно манипуляцию проводят в двух проекциях, но для более точного и конкретного диагноза могут проводить в трех-четырех – передняя, боковая левая, косая левая и правая, под углом сорок пять градусов. Именно снимки в косой проекции помогают просматривать стенки дуги аорты, стенки миокарда, не исследуемые при боковом виде. Для примера, косая правая съемка дает возможность обследовать все отделы сердца.
Пока делаются изображения, нужно будет сделать глубокий вдох и задержать дыхание по просьбе лаборанта, и чтобы ваше тело оставалось полностью неподвижным. Если будете двигаться, то снимки могут получиться размытыми. Данная процедура занимает около десяти минут, после чего нужно одеться и заниматься своими делами.
Данный метод диагностики является одним из самых дешевых и безболезненных, не инвазивных исследований сердечной мышцы. Только при рентгене с контрастом, пациент может почувствовать вкус извести раствора бария.
Зачем нужна рентгенография
Исследование сердца при помощи рентгеновских лучей проводится при помощи двух методов – рентгенография (получение снимков) и рентгеноскопия (врач видит работу сердца в режиме реального времени). Также диагностика предусматривает несколько проекций и контрастирование пищевода барием.
К заболеваниям, при которых могут назначить рентген сердца, относятся:
- аневризма миокарда;
- врожденные и приобретенные пороки;
- кардиомиопатия – первичная и вторичная, гипертрофическая, дилатационная;
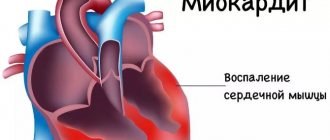
- миокардит, перикардит;
- кардиосклероз;
- киста перикарда, средостения;
- гипертоническая болезнь;
- опухоль перикарда или сердца;
- миокардиодистрофия;
- сердечная недостаточность;
- легочное сердце.
В трех проекциях
Прямая проекция предусматривает исследование при расположении пациента лицом к экрану. Она нужна для определения патологии в таких отделах:
- аорта в восходящей части;
- левый желудочек;
- граница между предсердиями;
- оба угла между диафрагмой и сердечной тенью;
- пульмональная артерия.
В правой косой позиции больной становится правым плечом вперед под углом 45 градусов к экрану. Рентгеновская трубка всегда расположена позади пациента. Это положение помогает исследовать:
- пространство позади грудины;
- конус, образованный артериями;
- контуры всех частей сердца;
- легочные поля.
Для левой косой позиции пациента просят повернуться левым плечом по направлению к экрану под таким же углом, как и в правой косой. В ней возможно хорошо рассмотреть все части аорты и заднюю стенку левого желудочка, визуализируются и все остальные отделы, трахея.
С контрастированием пищевода
Пищевод расположен позади сердца. Если происходит увеличение какой-либо камеры, то он оттесняется по направлению к позвоночнику по дугам разного радиуса. Для диагностики изменений проводится измерение этой дуги.
Рентгенография сердца с контрастированием пищевода в косой проекции (А – норма, В – митральный порок с преобладанием стеноза, С – митральный порок с преобладанием недостаточности)
Если происходит смещение по дуге малого радиуса в правой косой позиции, то это признак сужения митрального отверстия. При преобладании недостаточности клапанов пищевод отклоняется по дуге с большим радиусом. Также этот метод помогает установить правое расположение дуги аорты, аномальное ответвление от нее сосудов, расширение легочного ствола.
Какая же угроза здоровью от рентгенографической диагностики
Влияние рентгеновского излучения на человека напрямую зависит от дозы излучения. Ведь попадание больших доз радиоактивного ионизирующего излучения может плохо влиять на общее состояние и здоровье, оно задерживается в тканях, разрушает дезоксирибонуклеиновую кислоту и соответственно провоцирует нарушения функционирования важных органов и систем.
Поскольку лучи рентгена излучают незначительную радиацию, люди избегают и боятся проводить данный вид исследования. Но рентген-аппараты излучают очень малую дозу радиации и кардинального вреда для здоровья человека не вызывает. Вместе с этим, всемирная организация здравоохранения рекомендует не делать рентгенографию больше раза в год, уменьшая риски скопления радиации.
Возможные осложнения после
Рентгеновское излучение относится к ионизирующему, оно в больших дозах повреждает ДНК, выбывает сбои в обмене веществ, иммунной защите организма, выработке гормонов, разрушает ткани и нарушает работу внутренних органов. Его опасность возрастает по мере увеличения дозы облучения. К диагностическим обследованиям, в том числе и рентгенографии сердца, это не имеет прямого отношения, если не превысить рекомендованную безопасную дозу.
За год можно без последствий для организма получить 1 мЗв (один милизиверт). За одну процедуру рентгенографии чаще всего облучение составляет 0,3 мЗв. Поэтому максимальное число раз прохождения рентгена за год составляет 3. Для того чтобы оставить возможность исследования по экстренным показаниям, врачи в плановом порядке не назначают рентген-диагностику больше 2 раз.
Рекомендуем прочитать статью об опасном сочетанном пороке сердца. Из нее вы узнаете о видах сочетанного порока сердца, комбинированном пороке, а также о симптомах, диагностике и лечении сочетанного порока сердца.
А здесь подробнее о пороках трикуспидального клапана.
Рентгенография сердца проводится для определения его размеров, положения, конфигурации. Такая диагностика показана при пороках сердца, подозрении на объемные процессы в грудной клетке, перикардит, гипертонию. К противопоказаниям относится беременность, детский возраст, наличие тяжелой патологии. Для повышения информативности используется исследование в трех проекциях и дополнительное контрастирование пищевода.