Правожелудочковая недостаточность — это острое или хроническое расстройство работе правого желудочка сердца.
Он входит в так называемый малый круг кровообращения, ответственный за насыщение крови кислородом перед транспортировкой жидкой ткани в левые камеры.
Они, в свою очередь, выбрасывают кровь в большой круг кровообращения, питающий все органы и ткани.
Соответственно, симптомы патологического процесса определяются не только сердечными признаками, но и массивными легочными нарушениями.
Восстановление представляет большие сложности, особенно при органическом характере дисфункции, что делает прогнозы на запущенных стадиях, а иногда и на довольно ранних туманными или негативными изначально.
Механизм развития
Становление патологического процесса определяется массой факторов. От высокого давления и гипертонической болезни до атеросклероза коронарных артерий и прочих вариантов.
Независимо от этого, нарушение всегда развивается по примерно одной схеме:
- На сердце воздействует негативный фактор. Наступает компенсаторная реакция тела.
Обычно это утолщение стенок миокарда, рубцевание и расширение камер мышечного органа (дилатация) в результате инфаркта, перенесенного воспалительного процесса и прочих моментов.
- Далее снижается сократительная способность органа в пораженном, аномально измененном участке.
Соответственно, в малый круг выбрасывается недостаточное количество крови.
Значит, гораздо меньший объем от адекватного насыщается кислородом.
Далее же процесс двигается по цепочке. Минимальное количество жидкой ткани поступает и в левые отделы, выбрасывается в большой круг кровообращения и питает системы.
В долгосрочной перспективе это приводит к катастрофическим последствиям. В то же время, на ранних этапах развития патологического процесса организм может компенсировать состояние.
Потому угрожающих симптомов нет или проявления настолько скудные, что человек не обращает на них внимания (легкая одышка, покалывание в грудной клетке, возможно усталость, сонливость, кашель и прочие).
Основная рекомендация такова — лучше перестраховаться и обратиться к кардиологу.
Развитые стадии правожелудочковой сердечной недостаточности не лечатся и даже не подлежат частичной компенсации. Летальный исход — самый вероятный результат.
Расстройство не всегда связано со строго сосудистыми проблемами.
Тот же эффект наблюдается при вовлечении в патологический процесс легких на фоне ХОБЛ, обструктивного бронхита, астмы.
Как правило, имеет место сочетанная этиология (происхождение) заболевание. Определение причин проводится в рамках инструментальной диагностики.
Как развивается сердечная недостаточность
Острая форма сердечной недостаточности нередко формируется на основе инфаркта. К ее появлению приводит острый миокардит, серьезные аритмии. При этих заболеваниях довольно резко сокращается минутный выброс, в результате чего крови в артерии поступает значительно меньше. Данная форма по своим клиническим проявлениям напоминает острую сосудистую недостаточность. Поэтому в некоторых случаях такие явления носят обозначение острого коллапса сердца.
В случае хронической формы сердечной недостаточности патологические процессы, которые формируются в сердце, достаточно долгое время уравновешиваются его усиленной работой. Одновременно с тем действуют приспособительные механизмы сердечно-сосудистой системы. Ритм становится чаще, сила сокращений увеличивается. Вследствие расширения сосудов уменьшается давление в диастолу.
При последующем развитии проявлений сердечной недостаточности происходит снижение объема сердечного выброса. В желудочках становится больше крови. При расслаблении сердечной мышцы они переполняются. Миокард постоянно находится в напряженном состоянии, так как стремится поддержать нормальную циркуляцию крови и направить ее в сосудистое русло. В результате происходит компенсаторная гипертрофия этой сердечной мышцы. Но приходит время и миокард ослабляется, что приводит к возникновению декомпенсации. В результате в сердечной мышце развивается процесс дистрофии, она сама начинает испытывать нехватку снабжения кровью и энергии.
На данном этапе в этом процессе оказываются задействованными нейрогуморальная регуляция. Это явление приводит к сужению периферических сосудов. В результате объем сердечного выброса становится меньше, артериальное давление в большом круге остается на одном и том же уровне. A почках происходит сужение просвета сосудов, что, в свою очередь, вызывает ишемию этого органа. В результате задерживается жидкость внутри тканей.
Гипофиз вырабатывает большее количество антидиуретического гормона. Следствием этого является повышение всасывания жидкости. В результате количество циркулирующей крови становится больше, возрастает давление в венах и капиллярах. Транссудация увеличивается.
Таким образом, сердечная недостаточность становится причиной серьезных гемодинамических поражений организма:
Нарушение обмена газов.
Когда циркуляции крови замедляется, ткань начинает больше поглощать воздуха из капилляров. Если обычно этот показатель составляет 30 процентов, то в данном случае он возрастает до 70. В результате формируется ацидоз. Вследствие того, что система дыхания начинает функционировать более сильно, активизируется основной обмен. В результате происходит движение по замкнутому кругу. Человеческому организму требуется все большее количество кислорода, а система кровообращения не может его предоставить.
Такое явление носит название кислородной задолженности. Ее развитие приводит к возникновению одышки и цианоза. Последний бывает двух видов: центральным или периферическим. Центральный образуется при застойных явлениях в малом круге. Периферический — следствие замедления циркуляции крови. Из-за того, что недостаток кровообращения более заметен в периферийных местах, у больных появляется посинение рук и ног, кончика носа, ушей.
Отеки.
Такое явление как отек появляется вследствие действия нескольких обстоятельств. Среди них увеличение капиллярного давления, замедление циркуляции крови. Если есть расстройство водно-солевого баланса, задерживается жидкость и натрий. При неправильном обмене белков нарушается давление кровяной плазмы. Если понижена функция печени, наблюдается потеря активности некоторых гормонов, в частности, альдостерона.
В первое время отечность протекает скрытно. О ее наличии можно догадаться по увеличению веса, одновременно с тем мочи выделяется меньше. Сначала становится заметным, что отекают ноги, если человек ходит. Если он находится в горизонтальном положении, отекает крестец. Болезнь прогрессирует, через некоторое время появляется полостная водянка. Жидкость скапливается в брюшной, плевральной, перикардиальной полости.
Застой в органах.
Это явление в легких вызвано нарушением движения крови по сосудам малого круга. При этом повышается мышечный тонус, уменьшается разница между объемом грудной клетки на максимальном вдохе и таком же выдохе. Подвижность краев легких становится ниже. Проявления заболевания у пациентов — харканье кровью, застойный бронхит, пневмосклероз.
Застой в большом круге приводит к сильному увеличению объема печени. Это выражается в том, что человек испытывает тяжесть и боль под правым ребром. После этого возникает сердечный фиброз этого органа, в нем формируется соединительная ткань.
Если при сердечной недостаточности полости отделов сердца расширяются, последствием этого могут стать поражения предсердно-желудочковых клапанов. У пациента происходит набухание шейных вен, тахикардия и т.д.
Если наблюдается застойный гастрит, человек страдает от того, что его начинает тошнить, рвать, у него пропадает аппетит, он начинает худеть. В случае, когда недостаточность прогрессирует, пациент сильно истощается. Это состояние носит название сердечной кахексии.
Застой в почках приводит к тому, что они начинают отделять очень мало мочи, плотность последней повышается, в ней появляется белок, кровь. Поражение ЦНС при недостаточности выражается в том, что больной быстро утомляется, у него снижается активность, как физическая, так и умственная, он плохо спит, у него развивается депрессия.
Симптомы
Проявления во многом зависят от формы патологического процесса. Общепринятыми считаются две классификации.
Первая касается стадирования расстройства. Выделяют 4 этапа нарушения (в некоторых вариациях указанного способа типизации — 3 с более дробным членением пунктов).
Согласно второй классификации выделяют острую и хроническую недостаточность.
- Острая правожелудочковая недостаточность развивается стремительно, симптомы идентичны хронической но более выражены, вероятность смерти около 80%.
Для приступа требуется триггерный фактор или провокатор, на «ровном месте» он не появляется.
- Хронический или латентный, вялотекущий патологический процесс сопровождается постепенным нарастанием проявлений. Прогрессирование соответствует описанной стадиальной схеме.
1 стадия
Начальные проявления. Патологические изменения в сердце и сосудах уже присутствуют.
Однако они неспецифичны и ничтожны по интенсивности. К тому же пациент недостаточно обращает внимание. Это делает раннюю диагностику сложным вопросом.
Примерный перечень симптомов на первой стадии:
- Одышка. Легкая, практически неуловимая. Развивается на фоне крайне интенсивной физической нагрузки.
Человек имеет мало шансов встретиться с таким уровнем активности, по мере прогрессирования, планка снижается.
Примерные сроки усугубления патологического процесса — несколько лет. Редко — быстрее.
Известны случаи, когда правожелудочковая недостаточность на первой стадии продолжалась 10-15 лет и более.
- Слабость, сонливость. Непонятная усталость. Называется словом «астения». Проявляется внезапно, сопровождает пациента постоянно и не уходит. Снижается работоспособность, продуктивность мышления и деятельности.
- Кашель. Сухой, регулярный. Продолжается от нескольких минут до пары часов. Сопровождается ощущением нехватки воздуха. Обычно пациенты списывают симптом на простуду, курение и прочие обыденные причины.
- Ускорение кардиальной активности. Синусовая тахикардия. Рост числа сердечных сокращений до 110-115 ударов в минуту даже не фоне покоя. В момент физической активности показатели незначительно растут.
С такой клинической картиной встречается пациент в начальной стадии сердечной недостаточности. Иногда симптомов меньше, редко — больше. Наилучший момент для терапии.
2 стадия
Умеренные нарушения. Это уже не начало расстройства, но еще и не терминальная фаза.
Внимание:
Восстановление все еще возможно, потому опускать руки нельзя, нужно срочно обращаться к кардиологу.
Симптомы правожелудочковой недостаточности на 2 этапе выраженные, сердечные и легочные, неврогенные и психические.
Среди таковых:
- Одышка. Возникает при физической нагрузке, но требуемая интенсивность для провокации признака много меньше, чем на начальной стадии. Например, подъем на 4-5 этаж. Сопровождается усилением сердечной деятельности.
- Усталость, вялость, сонливость. Более выраженные, невозможно нормально выполнять трудовые обязанности. После отдыха состояние частично корректируется, но уже через пар часов все возвращается на круги своя и человек вновь разбитый.
- Бессонница. Характеризуется частыми ночными пробуждениям. Каждые 10-30 минут. Признак провоцирует усугубление предыдущего симптома.
- Эмоциональная лабильность, раздражительность. Психическое нарушение. Аффект обостренный, человек может взорваться по несущественному поводу, через минуту впасть в эйфорию, а еще спустя две в дистимию, депрессивное состояние. Это результат гормонального дисбаланса в системе с недостаточным питанием головного мозга.
- Тахикардия. Увеличение сердечных сокращений до уровня свыше 100 ударов в минуту. Сопровождается одышкой, потливостью. В состоянии покоя ослабевает, но полностью не проходит. Протекает приступами. Каждый продолжается от 10 до 120-180 минут.
- Боли в грудной клетке. Давящие, жгучие, распирающие. Что прямо указывает на кардиальный, ишемический характер дискомфорта. Прострелов или покалывания нет.
Внимание:
Локализация не всегда очевидна. В некоторых случаях пациент уверен, что болит желудок.
- Головные боли. Результат недостаточного кровообращения в церебральных структурах. Давящая, стреляющая по характера. Локализуется в различных частях, может быть диффузной (разлитой), без четкого расположения.
- Тошнота. Рвота. Оба симптома встречаются сравнительно редко, имеют рефлекторный характер. Потому облегчения после акта опорожнения желудка не наступает.
- Головокружение. Вертиго. Невозможность ориентироваться в пространстве. В момент острого приступа человек вынужден занять лежачее положение и меньше шевелиться, чтобы не провоцировать усиления симптома. Имеет место расстройство работы вестибулярного аппарата, экстрапирамидной системы, также мышечная слабость.
- Потливость. Гипергидроз.
- Цианоз носогубного треугольника. Посинение области вокруг рта. Имеет вид кольца.
- Бледность кожных покровов. Также ногтевых пластин, слизистых оболочек. Симптом определяется всегда.
- Кашель. Сухой, непродуктивный рефлекс. Сопровождает пациента постоянно. Интенсивность невелика, «забивающих» приступов не бывает, но не заметить нарушение не получится.
3 стадия
Недостаточность правого желудочка сердца тяжелого характера дает инвалидизирующую симптоматику, которая ставит крест на профессиональной активности и нормальной жизни.
Полное излечение невозможно, но присутствуют шансы частично скорректировать состояние.
Симптомы идентичны, но интенсивность их гораздо выше. Есть и прочие моменты, которых прежде не обнаруживалось.
- Одышка возникает при минимальной физической активности и даже в состоянии покоя. Пациент не может нормально передвигаться, прогулки становятся непосильно трудными, как и выполнение бытовых обязанностей.
- Тахикардия. Постоянная. Но, спустя несколько дней-недель, человек свыкается с состоянием и перестает ощущать ускорение кардиальной деятельности.
- Падение артериального давления. Объективный признак. Указывает на недостаточную сократительную способность миокарда, неэффективность работы сердца. Пока еще не до критических отметок, коллапса нет, но возможность неотложного состояния присутствует.
- Кровохаркание. Кашель с выделением жидкой ткани по каплям. Требуется дифференциальная диагностика с туберкулезным процессом.
- Отеки. Обуславливаются нарушением функционирования почек, сниженной скоростью выведения жидкости. Фильтрация ослабевает, потому как качество работы сердца, насосная функция падают до минимальных отметок. Восстановление требует стимуляции кардиальной активности.
4 стадия
Считается терминальной. Излечение невозможно, как и коррекция состояния. Это финал патологического процесса, который заканчивается смертью во всех случаях.
Помощь паллиативная, направлена на облегчение состояния и возможное поддержание самочувствия на приемлемом уровне.
Симптомы критические. Человек не может нормально дышать, даже в состоянии полного покоя.
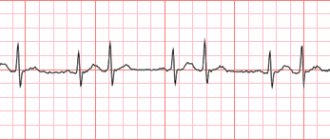
Обнаруживается брадикардия со снижением частоты сердечных сокращений до 40-60 ударов в минуту. Возникают прочие аритмии, по типу экстрасистолии.
Признаки правожелудочковой недостаточности — кардиальные, легочные, неврогенные, психические, несут большую опасность жизни пациента и его возможностям.
Признаки, свидетельствующие о наличии сердечной недостаточности
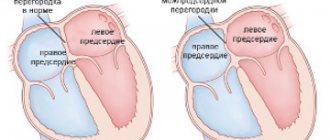
В случае, если у больного наблюдается острая сердечная недостаточность, у него ослаблена деятельность какого-либо отдела сердца. Это может быть левое предсердие, один из желудочков. Недостаточность левого желудочка появляется при наличии болезни, оказывающей нагрузку на этот отдел. Это может быть гипертония, инфаркт.
При этом наблюдается повышение давления в некоторых кровеносных сосудах, увеличение их проницаемости. Следствием этого является отек интерстициальный, переходящий в альвеолярный. Проявляется подобный вид недостаточности в виде сердечной астмы. Наблюдается также альвеолярный отек легких.
Обострение астмы, как правило, побуждает чрезмерная физическая активности либо большое эмоциональное напряжение. Чаще всего человек ощущает сильное и внезапное удушье ночью, во время сна. В результате больной в ужасе просыпается.
Проявляется подобный вид астмы ощущением недостатки кислорода, повышенным сердцебиением, мокрым кашлем, сильной слабостью. Пациент во время приступа покрывается холодным потом, в положении лежа у него появляется сильная одышка. Специалист, проводящий осмотр, отмечает, что поверхность кожи посерела, становится синюшной, у человека одышка, холодный пот. Пульс становится слабым, аритмичным. Границы сердца расширяются влево. Артериальное давление уменьшается. При прослушивании легких наблюдается жесткое дыхание.
Происходит увеличения застоя в малом круге кровообращения. В результате развивается отек легких. Больной испытывает состояние удушья, при этом выделяется мокрота. Она пенистая, имеет розоватый оттенок, очень обильная. Это происходит из-за того, что в ней присутствует кровь. Даже посторонние люди слышат тяжелое хриплое дыхание с клокотанием. Пациент вынужден находиться в вертикальном положении, так как в горизонтальном у него усиливается одышка.
Лицо приобретает синюшный оттенок, вены на шее набухают, пациент покрывается холодным потом. Пульс учащенный, нитевидный, давление понижено, при дыхании раздаются хрипы. Если появляется отек легких, требующий неотложного вмешательства, необходимо принимать меры интенсивной терапии. Иначе все может кончиться очень печально.
Острая сердечная недостаточность левого предсердия наблюдается в случае митрального стеноза. Проявление заболевания аналогичны тем, что встречаются при заболевании левого желудочка.
Поражение правого желудочка обычно является следствием тромбоэмболии сосудов легочной артерии. В большом круге кровообращения появляются застойные явления. В результате начинают отекать ноги, набухать вены шеи, появляется одышка, кожа приобретает синюшный оттенок, в области сердца давит и болит. Происходит резкое снижение артериального давления, расширение сердца вправо.
Если у пациента болезнь, приводящая к неправильному функционированию правого желудочка, проявление сердечной недостаточности появляется раньше, чем, если то же самое происходит с левым желудочком. Ведь этот отдел сердца считается самым мощным. Но, если наблюдается снижение его функций, развитие сердечной недостаточности идет очень быстро.
Хроническая сердечная недостаточность характеризуется тем, что на в самом начале ее развитие может осуществляться по любому типу — право- и левопредсердному, право- и леаожелудочковому. Если есть порок аорты, артериальная гипертензия, некоторые другие недуги, в сосудах малого круга кровообращения отмечаются застойные явления, приводящая к недостаточности левого желудочка. При этом в легких происходят изменения сосудов. У человека появляется одышка, удушье (обычно в ночное время), синюшный цвет кожи. Отмечается повышенной сердцебиение, сухой кашель, пациент очень быстро утомляется.
При проблемах с левым предсердием появляется сильный застой малого круга. Это случается у людей, имеющим стеноз митрального клапана. У пациента наблюдается одышка, он постоянно кашляет, начинает харкать кровью. Если застой в венах продолжается долгое время, в сосудах и легких отмечается склероз. Циркуляция крови в малом круге ухудшается, так как появляется дополнительное препятствие. Нагрузка на правый желудочек возрастает, именно этим обстоятельством объясняется возникновение недостаточности.
Если в основном поражению подвергся правый желудочек, застой охватывает большой круг. Заболевание такого типа может явиться следствием митральных сердечных пороков, пневмосклероза, других недугов. Пациент начинает жаловаться на то, что под правым ребром у него болит, чувствуется тяжесть. У него появляются отеки, увеличивается живот, при даже небольшой физической активности возникает одышка. Снижается диурез, кожа приобретает цианотичный оттенок. Наблюдается набухание вен шеи, увеличение печени.
Поражение, которое касается лишь одного отдела сердца, через некоторое время распространяется и на другие. Так возникает тотальная хроническая сердечная недостаточность, симптомы и лечение которой проводить должен специалист кардиолог. Застой в венах наблюдается как в малом, так и в большом кругах. Подобная проблема возникает в следующих случаях: при поражении мышцы сердца, миокардитах, ишемической болезни, некоторых других.
Первая помощь при приступе
Острое состояние снимается исключительно в стационарных условиях. Потому основное, что нужно сделать — вызвать бригаду скорой.
Алгоритм до приезда докторов:
- Усадить больного. Укладывать нельзя, потому как вероятна асфиксия, нарушение мозгового кровотока.
- Руки и ноги опустить. Это поможет обеспечить приемлемую гемодинамику. Иначе она сместится в сторону периферической трофики.
- Дать прописанные на такой случай таблетки. Если лечение не назначено, тогда от применения медикаментов стоит отказаться.
- Не позволять человеку двигаться, чтобы не наступило асистолии (остановки сердца).
- В случае потери сознания повернуть голову на бок, чтобы избежать аспирации рвотой. Возможна асфиксия и гибель.
- В случае остановки сердца — провести массаж. Руки с раскрытыми ладонями наложить одна на другую, разместить их в центре грудины, нажимать с частотой 60-120 движений в минуту. Глубина продавливания — 5-6 сантиметров.
- По прибытии докторов — кратко рассказать о состоянии пострадавшего, помочь транспортировать его в стационар (по возможности).
Чего точно нельзя делать: давать препараты, народные средства, укладывать больного, отправлять его в ванну, душ, предлагать пищу.
Причины хронической формы
Сердечнососудистые патологии находятся на первом месте по частоте развития.
Гипертоническая болезнь (стабильный рост артериального давления), недостаточность левых отделов мышечного органа, кардиомиопатия, пороки, врожденные и приобретенные.
Часто встречаются и легочные заболевания. Пневмонии, ХОБЛ, бронхиты, астма аллергического или иного происхождения.
Смешанные формы патологических процессов приводят не только к манифестации правожелудочковой недостаточности, но и к ее стремительному прогрессированию даже на фоне лечения. К таковым относятся, например, легочное сердце.
Причины развития острой правожелудочковой недостаточности
Острое легочное сердце никогда не возникает просто так, само по себе, это состояние всегда является осложнением какого-либо из заболеваний, перечисленных ниже.
1. Остро возникшие состояния или обострения хронических заболеваний бронхиального дерева и легочной ткани, при которых уже имеющаяся гипоксия (кислородное голодание), обусловленная дыхательной недостаточностью, усугубляет состояние правого желудочка:
- Нарастание тяжести при затянувшемся приступе бронхиальной астмы, астматическом статусе – вызывают резкую перегрузку правого желудочка объемом и давлением, растяжение его стенок, что вкупе с гипоксией обуславливает тяжелые гемодинамические нарушения.
- Тяжелое прогрессирование хронической обструктивной болезни легких (ХОБЛ), приведшее к острому приступу бронхообструкции.
- Тяжелое течение пневмонии, спровоцировавшее выраженную дыхательную недостаточность.
- Сдавление легкого в плевральной полости воздухом или жидкостью (пневмо- или гидроторакс соответственно). В результате возрастают показатели кровяного давления в просвете легочных артерий здорового легкого, и нагрузка на правые отделы сердца увеличивается с уменьшением его сократительной способности.
2. Острые сердечно-сосудистые заболевания:
- Резкая закупорка просвета легочной артерии тромботическими массами (тромбоэмболия), особенно массивное ее поражение с резким, внезапным развитием легочной гипертензии.
- Острый миокардит (воспаление) с преимущественным поражением сердечной мышцы правого желудочка.
- Трансмуральное поражение миокарда при остром инфаркте, локализованном преимущественно в правом желудочке.
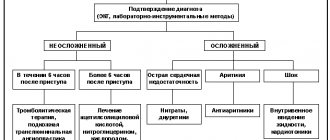
Диагностика
{banner_banstat9}
Проводится в стационаре, не считая ранних этапов патологического процесса. Основной специалист — кардиолог.
Алгоритм такой:
- Устный опрос. Для выявления симптомов, построения клинической картины и выдвижения гипотез относительно возможной болезни.
- Сбор анамнеза. Образ жизни, привычки, перенесенные и текущие патологии и прочие моменты.
- Измерение артериального давления, частоты сердечных сокращений. Оба показателя на ранних этапах в норме или незначительно изменены. Затем и АД и ЧСС приобретают тенденцию к снижению.
- Суточное мониторирование. По Холтеру. Позволяет оценить те же показатели в течение 24 часов. Методика важна возможностью анализа состояния в динамике.
- Электрокардиография. Исследование функциональной активности кардиальных структур. Показывает все аритмии, возможные пороки.
- Эхокардиография. Визуализация тканей. По сути — УЗИ сердца.
- МРТ органов грудной клетки по надобности. С контрастным усилением или без такового.
По необходимости проводятся рентген легких, бронхоскопия, анализы крови общий, биохимический, прочие способы. На усмотрение специалиста или смежных докторов (пульмонолога и других).
Лечение
Желательно в стационаре. Задачи три: устранение причины, купирование симптомов, превенция летальных осложнений.
Этиотропная терапия (первый вопрос) проводится консервативными или хирургическими способами. Нужно устранить основную патологию.
Вариантов множество:
- Гипертоническая болезнь требует применения ингибиторов АПФ, бета-блокаторов, антагонистов кальция, диуретиков и некоторых других медикаментов. В строго выверенных дозировках с тщательным подбором схемы.
- Воспаления легких купируются антибиотиками, глюкокортикоидами (Преднизолон, Дексаметазон).
- Атеросклероз. Статины (Аторис как основной).
- ХОБЛ. Используются бронходилататоры, гормональные медикаменты.
- Сердечная недостаточность. Гликозиды (настойка ландыша), антиаритмические по необходимости.
Описана ничтожно малая доля путей. В случае с пороками, аневризмами, и прочими состояниями назначается операция. То же касается атеросклероза с кальцификацией бляшек.
Симптоматическая терапия. Также медикаментозная. Используются такие препараты:
- Противогипертензивные.
- Антиаритмические (Амиодарон, Хинидин).
- Сердечные гликозиды (Дигоксин, настойка ландыша).
Превенция преследует цель поддержания работы сердца на нормальном уровне.
- Кардиопротекторы (Рибоксин, Милдронат).
- Диуретические средства по необходимости. Мягкого действия, сберегающие калий, что крайне важно для сохранения нормальной сократительной способности миокарда (Верошпирон).
- Ангиопротекторы. Анавенол. Улучшают эластичность сосудов.
Обязательно изменение образа жизни. Оптимизация отдыха (7 часов минимум за ночь), рациона (соль до 7 граммов в день, никакого жирного, жареного, копченостей, консервов, полуфабрикатов), физическая активность на приемлемом уровне. Меньше стрессов.
Исключают курение, алкоголь, самовольного приема препаратов (любых).
Лечение правожелудочковой сердечной недостаточности проводится комплексными методами, основу составляют медикаменты, в редких случаях операция.
Восстановление требует длительного времени. Возможно пожизненное применение препаратов.