Дистрофия миокарда — это сложный патологический процесс в клетках (кардиомиоцитах), приводящий к истощению энергетических запасов. При этом длительно не теряется способность к восстановлению.
Изменения происходят на уровне метаболизма клеток. Поломка процесса синтеза энергии нарушает сократимость миокарда. Выявить четкие проявления на начальной стадии чрезвычайно сложно. Наиболее изучена миокардиодистрофия при заболеваниях, сопровождающихся изменением метаболизма (тиреотоксикоз, гипотиреоз, малокровие в тяжелой стадии, интоксикации ядами, авитаминоз).
Пороки сердца, миокардиты вызывают сочетание воспаления и дистрофических изменений миокарда. Довольно трудно выяснить, какой из этих процессов превалирует — воспалительный или дистрофический.
Что происходит в миокарде?
Энергия в клетках миокарда вырабатывается в основном во время диастолы. Биохимические процессы происходят в присутствии кислорода. Также необходимыми «ингредиентами» служат витамины, гормоны, комплекс ферментов, глюкоза, молочная и пировиноградная кислоты, жирные кислоты, кетоновые тела, аминокислоты. Все доставляется с кровью.
Доказано влияние на синтез нервных импульсов. Они регулируют реакции, могут их усилить или приостановить. Сердце обладает важной способностью: оно может синтезировать энергию из глюкозы с участием кислорода, но также способно какой-то срок «продержаться» и извлекать килокалории из запасного гликогена без кислорода (анаэробный путь).
Дистрофия миокарда проявляется, когда исчерпаны все запасы и сердце становится энергетически недостаточным. Если процесс длительно затягивается и организм не получает дополнительные вещества для «добычи» энергии, то нормальные кардиомиоциты замещаются соединительной (рубцовой) тканью, которая не способна к сокращению.
Некоторые метаболические изменения приводят к вкраплению жировых комплексов в сердечную ткань. Эта патология получила название жировой дистрофии миокарда. В итоге в сердце появляются участки «мертвой» ткани (но не некроз, как при остром инфаркте!).
В качестве компенсации сердце увеличивается в объеме, не усиливая сократимость. Результатом является сердечная недостаточность.
Дистрофические изменения могут быть:
- локальными (очаговыми), ограничиваться по размерам;
- диффузными, если процесс распространяется по всей мышце и в глубину.
Почему возникает дистрофия?
Существует 2 группы причин:
- болезни сердца, способствующие метаболическим нарушениям в клетках (ишемическая, миокардиты, кардиомиопатии), в патогенезе имеет значение нарушенная коронарная проходимость, воспаление и накопление шлаков в ткани;
- внесердечные — через нервную регуляцию, срыв синтеза гормонов, нарушение состава форменных элементов крови влияют на биохимические процессы в миокарде.
Ко второй группе причин относятся:
- последствия хронического тонзиллита;
- отравление промышленными и бытовыми ядами;
- снижение уровня эритроцитов при анемиях различной этиологии и заболеваниях крови;
- токсическое побочное действие лекарственных препаратов (антибиотики, гормональные средства, цитостатики);
- эндокринная патология, особенно надпочечников и щитовидной железы;
- недостаток витаминов С (при цинге) и В1 (при полиневритах, алкоголизме, энтероколитах);
- хронические болезни почек;
- длительные хронические заболевания органов дыхания.
Дистрофия у спортсменов вызывается чрезмерными физическими нагрузками, стрессами. Увлечение молодых людей бодибилдингом, всякими способами накачать мышцы приводит к раннему развитию миокардиодистрофии.
Причины развития дистрофии миокарда
Миокардиодистрофия – это всегда вторичный процесс. Она возникает при наличии болезней сердца и внесердечных патологий. К наиболее распространенным причинам относятся:
- хронический алкоголизм;
- длительное лечение медикаментами;
- воздействие облучения, химических отравлений, вредных условий на производстве;
- гормональный дисбаланс (болезни щитовидной железы, сахарный диабет, метаболический синдром, ожирение, климакс, феохромоцитома);
- авитаминоз, дефицит белка, микроэлементов в питании, строгие диеты;
- аутоиммунные заболевания;
- очаги хронической инфекции, особенно тонзиллит;
- поражения печени, поджелудочной железы и кишечника;
- интенсивные физические нагрузки, превышающие резервные возможности организма;
- у младенцев – внутриутробная гипоксия, энцефалопатия, инфекции;
- гипертоническая болезнь;
- тахикардия;
- анемия.
Клинические проявления
Симптомы дистрофии миокарда нетипичны для одного заболевания.
Наиболее часто метаболические изменения проявляются аритмиями: от экстрасистолии до мерцательной аритмии. Ведь очаги измененных клеток перекрывают нормальные пути распространения импульсов. Человек ощущает перебои ритма.
Боли в области сердца не имеют типичной характеристики: колющие, тупые и ноющие, не обязательна связь с физической нагрузкой.
Со временем проявляются признаки сердечной недостаточности:
- одышка,
- повышенная утомляемость,
- тахикардия,
- отеки на стопах.
Дисгормональная дистрофия
В медицине широко применяется такой термин, как этиология, что в общем смысле обозначает причины и условия возникновения болезни. Так вот, еще в 1960 году академик Г.Ф. Ланг предложил по этому этиологическому признаку классифицировать миокардиодистрофию. Определение того или иного вида заболевания существует и сейчас.
Заболевание класса «дигормональное» может быть вторичным явлением гормональных или же нарушений функций щитовидной железы.
1. Связанная с нарушениями в выработке гормонов, дисгормональная миокардиодистрофия чаще всего встречается у женщин 45-50-летнего возраста или у мужчин 50-55 лет. Заболевание, диагностированное у мужчин, связано со сбоями в выработке тестостеронов. У женщин причиной служит нарушение эстрогенной функции яичников, возникающее в период климакса, реже фактором выступает предменструальный синдром, расстройство цикла при гинекологических отклонениях.
Именно гормоны эстрогены влияют на белковый и электролитный обменный процесс в организме и непосредственно в миокарде: благодаря их воздействию увеличивается количество железа, меди, глюкозы и фосфора в крови и в мышцах. Эстрогены способствуют накоплению необходимой мышечной ткани энергии, стимулируют синтез жирных кислот. Сбоями в обмене веществ характеризуется и миокардиодистрофия метаболическая, о которой речь пойдет дальше.
Поскольку у женщин при нарушениях во время климакса миокардиодистрофия может развиваться достаточно быстро, то считаю, что даже при отсутствии ярко выраженных признаков заболевания женщинам в подобный период необходимы обследования в целях профилактики. Лучше предупредить болезнь, чем запустить.
2. Гормональные нарушения щитовидной железы выражаются в повышении (тиреотоксикоз) либо же снижении (гипотиреоз) ее функций. Гипер- или гипофункция приводят к дистрофическим процессам при обмене веществ в миокарде.
Лечение миокардиодистрофии дисгормонального типа направляется, в первую очередь, на нормализацию функций щитовидной железы и поддержание баланса в организме. Такие лекарственные средства, как панангин, хлорид калия должны назначаться только врачом и для быстрейшего достижения эффекта – внутривенно. Если заболевание имеет начальную стадию, то лекарственные средства прописываются для перорального (путем проглатывания) применения. В итоге должны аннулироваться такие явления, как:
- Колющие боли в сердце, отдающие в левую руку, нарушения ритма сердца (тахикардия, аритмия), частая жажда, повышенная нервозность, раздражительность, нарушение сна, головокружение, резкая потеря веса из-за усиленного обмена веществ при тиреотоксикозе;
- Ноющие иррадиирующие в левую руку боли сердца, глухие тоны сердца, отеки, частое чувство зябкости, понижение давления из-за более медленного протекания обменного процесса при гипотиреозе.
В силу того, что миокардиодистрофия первые года существования в организме может проходить бессимптомно, любые болевые ощущения в грудной клетке в области сердца, которые вызывают спазмы или ноющие боли в левой руке, требуют немедленного обращения к специалистам, поскольку свидетельствуют уже не о начальной стадии болезни. Симптомы говорят о нарушениях ритма сердца и нервной системы и сами по себе не пройдут.
При лечении любой формы дистрофии миокарда после того, как будет установлен диагноз, ударение делается на устранение первопричины возникновения заболевания, на стимуляцию обменных процессов в сердечной мышце, что достигается с помощью применения оротата калия, рибоксина, анаболических стероидов, витамина В. Если имеются четкие проявления сердечной недостаточности, то назначаются сердечные гликозиды. Комплексное лечение в итоге должно привести к стабилизации ритма сердца больного, который в состоянии покоя приравнивается к 70 ударам в минуту, не более.
Диагностика
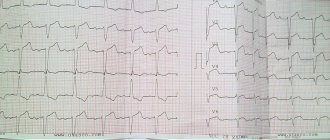
Самый распространенный метод обследования пациентов — электрокардиография, дает достаточно сведений при начальных проявлениях кардиодистрофии.
- Врач кабинета функциональной диагностики по характеру зубцов при расшифровке определяет метаболические изменения, нарушения проводимости (блокады) и ритма.
- При аускультации можно косвенно заподозрить начало патологии по глухим сердечным тонам.
- Гистологические исследования проводятся у живого человека крайне редко. Возможен забор материала для биопсии при дифференциальной диагностике с опухолью.
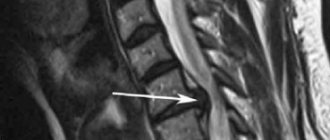
- Магниторезонансная томография показывает степень энергетической недостаточности сердечной мышцы.
В отличии от острого инфаркта миокарда, в биохимических пробах крови не находят признаков распада тканей (трансаминазы, креатинфосфокиназа, лактатдегидрогиназа) и лейкоцитоза.
Только под микроскопом можно увидеть, как выглядит жировая дистрофия миокарда
Как определить диффузное поражение миокарда?
30.09.2021
При воспалительных болезнях миокарда очень часто встречаются диффузные поражения сердечной мышцы. Такой патологии могут сопутствовать тахикардия, одышка или другие признаки сердечной недостаточности.
Механизм развития
Способствует развитию диффузного изменения миокарда миокардиодистрофии или миокардиты. Также заболевание может быть вызвано развитием соединительной ткани сердечной мышцы вместо волокон, которое проявляется как следствие обменных и воспалительных нарушений.
В некоторых случаях данные изменения вызываются в результате чрезмерных физических нагрузок, применения некоторых медикаментов и нарушениях водно-солевого обмена. При этом происходит равномерное поражение сердечной мышцы в желудочках, в предсердиях и в межжелудочковых перегородках.
Признаки поражения миокарда
При диффузных поражениях миокарда возникают такие синдромы:
- синдром Абрамова-Фидлера;
- кардиомегалия;
- синдром Берардинелли;
- синдром Бернгейма;
- синдром Бувре;
- синдром Буйо;
- синдром Венкебаха.
Для синдрома Абрамова-Фидлера характерно острое начало, беспокойство, одышка, тахикардия. Может быть диарея или респираторные проявления еще до начала болезни. Кардиомегалия вызвана депонированием гликогена. Появляется гипергенитализм, но вторичные половые признаки отсутствуют. Синдром Берардинелли протекает с акромегалоидным гигантизмом, атрофией жировой ткани, гипертрофией мускулатуры, гипертонией и инфильтрацией печени.
При синдроме Бернгейма возникает особый тип сердечной недостаточности, протекающий без признаков легочного стаза, с гипертрофией желудочков и венозным застоем. Синдром Бувре сопровождается приступообразной тахикардией, которая приводит к недостаточности кровообращения. Для синдрома Буйо главным признаком является наличие воспалительного процесса соединительной ткани с локализацией в сердечно-сосудистой системе. Синдром Венкебаха включает в себя симптомокомплекс предсердных проявлений, желудочковых проявлений, а также признаки проксизмальной тахикардии.
Диагностика
Устанавливается диагноз после инструментальных методов обследования, лабораторных анализов, ультразвукового исследования и ЭКГ. На ЭКГ обнаруживается изменение зубца Т, снижение вольтажа, нарушение ритмической деятельности и атриовентрикулярной проводимости. Ультразвуковое обследование дает возможность выявить степень поражения сердечной мышцы, определить патологический очаг и назначить соответствующее лечение.
Лечение
Лечение диффузных изменений миокарда проводится в стационаре. Главная цель — устранить основную причину, которая вызвала миокардит: это может быть ревматизм, сепсис и т.д. Из медикаментозных средств применяют кортикостероидные гормоны для оказания противоаллергического эффекта. Если есть признаки сердечной недостаточности, назначают сердечные гликозиды. При наличии отеков используются мочегонные средства. Кроме этого назначаются витамины, средства улучшающие обмен веществ, кокарбоксилаза и АТФ.
Питание при миокардите должно быть особенным. Рекомендуется употреблять в пищу только легко усваиваемые продукты, богатые витаминами, которые не вызывают вздутие кишечника: это овощи, отварная рыба и мясо, молочные продукты. Количество соли и жидкости ограничивается до минимальной нормы.
При нормальном состоянии больного можно проводить ЛФК уже с первых дней его лечения.
Для профилактики миокардита необходимо лечить заболевания, которые вызывают данную патологию и стараться вести здоровый образ жизни.
Опубликовано в Кардиология Премиум Клиник
Лечение
Лечение дистрофии миокарда требует коррекции изменений, вызванных основным заболеванием. На ранней стадии они обратимы и полностью позволяют восстановить поврежденные клетки.
- Пациенту рекомендовано исключить тяжелые физические нагрузки, силовые тренировки.
- Организовать полноценное питание с достаточным содержанием мяса и фруктов. Прекратить любые «голодные» диеты или вегетарианство.
- Пересмотреть отношение к курению и алкоголю. Продолжая вредные привычки, ни к чему использовать лечение. Оно не будет результативным.
- Врач эндокринолог назначает препараты для коррекции баланса гормонов щитовидной железы или препараты йода для тормоза гиперфункции.
- Витаминная недостаточность лечится высокими дозами витаминов, куда входят группа В с фолиевой кислотой, А, С.
- При анемии необходимы железосодержащие лекарства, переливание эритроцитарной массы.
- Больным с хроническим тонзиллитом проводят удаление желез, если они не поддаются полной санации и вызывают частые обострения.
- Специфическим терапевтическим эффектом на питание миокарда обладают препараты: Панангин, Аспаркам, Милдронат, Ретаболил. В настоящее время утратили свое значение Рибоксин и Кокарбоксилаза.
Препарат восстанавливает поврежденные клетки миокарда
Для лечения аритмий используются средства из групп β-блокаторов, тормозящие прохождение кальция по каналам. Показаны успокаивающие средства, преимущественно растительного происхождения.