Что такое сердечная недостаточность?
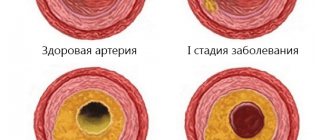
Наше сердце подобно насосу, качающему кровь и поставляющему кислород и питательные вещества во все отделы организма. Нарушение способности сердца перекачивать кровь приводит к ее застою и влечет за собой развитие сердечной недостаточности. Плохое снабжение кровью ставит под удар и другие органы и ткани.
По распространенности сердечная недостаточность соперничает с самыми известными инфекционными заболеваниями.
По статистике, во всей Европе сердечной недостаточностью страдают около 28 миллионов человек. В нашей стране число больных этим недугом превышает 9 миллионов (более 25% из них моложе 60 лет)! При этом умирают от него россияне в 10 раз чаще, чем от инфаркта миокарда.
1 Анализы при сердечной недостаточности
2 Анализы при сердечной недостаточности
3 Анализы при сердечной недостаточности
2.Какие хирургические процедуры используются для лечения сердечной недостаточности?
Операция помогает пациентам с сердечной недостаточностью предотвратить дальнейшее повреждение сердца и улучшить его работу. В ходе лечения может быть проведено:
- Шунтирование
. Шунтирование является самой распространенной операцией, которую делают для лечения сердечной недостаточности. Эта процедура помогает обойти заблокированную сердечную артерию и создать дополнительный путь для кровотока к сердцу. - Имплантация устройства вспомогательного кровообращения левого желудочка (LVAD)
. Это устройство помогает сердцу перекачивать кровь. Иногда имплантация LVAD является временной мерой – до тех пор, пока пациенту не будет проведена пересадка сердца. И если это необходимо, устройство будет работать и несколько лет до трансплантации сердца. Бывает и так, что по каким-то причинам пересадка сердца для конкретного пациента невозможно. И тогда имплантация устройства вспомогательного кровообращения может стать основным методом лечения. Стоит отметить, что подобная практика применения LVAD становится все более популярной, ведь и сами устройства постоянно совершенствуются. Интересно, что иногда после определенного периода жизни с имплантатом сердце восстанавливается (оно как бы получает возможность отдохнуть, и с новыми силами работает дальше). Но в большинстве случаев застойная сердечная недостаточность – это все-таки тяжелое хроническое заболевание. - Хирургия клапанов сердца.
По мере прогрессирования сердечной недостаточности сердечнее клапаны, которые нужны для направления потока крови через сердце ко всем органам, хуже справляются со своей функцией. Из-за этого кровь может течь в обратном направлении. В ходе операции прилегание клапанов можно восстановить или даже заменить их. - Хирургическое лечение последствий инфаркта.
Если сердечный приступ происходит в левом желудочке, то в этом месте образуется шрам. Область шрама очень тонкая, и может выпирать с каждым ударом сердца (аневризма). Кардиохирург может удалить зону мертвой сердечной ткани или аневризму. - Пересадка сердца
. Пересадка сердца для лечения сердечной недостаточности используется только тогда, когда болезнь очень серьезна, и другие методы лечения не помогают.
Посетите нашу страницу Кардиология
Виды сердечной недостаточности
Существует несколько классификаций этой болезни.
Классификация по типу течения:
Острая сердечная недостаточность (ОСН). Развивается стремительно (процесс может занимать как часы, так и минуты) на фоне инфаркта миокарда, миокардита, тяжелых аритмий и других острых состояний.
Недуг проявляется кардиогенным шоком, отеком легких, сердечной астмой. Любое проявление острой сердечной недостаточности является опасным для жизни и может окончиться летально.
Хроническая сердечная недостаточность (ХСН). Развитие болезни идет постепенно — недели и месяцы, иногда годы. Причиной ХСН могут стать ишемическая болезнь сердца, перенесенный инфаркт миокарда, аритмии и блокады сердца, артериальная гипертония, пороки сердца, анемия и др.
Хроническую сердечную недостаточность, в свою очередь, делят на 4 подвида:
1. Общее состояние практически в норме, однако при значительных физических усилиях появляются одышка и усиленное сердцебиение (чего ранее у человека не было).
2. Физическая активность частично снижается. При средних нагрузках (вроде быстрой ходьбы, подъема по лестнице) появляются одышка, неприятные ощущения в груди, другие начальные признаки ХСН.
3. Одышка и быстрая утомляемость появляется даже при слабых физических усилиях (ходьба, завязывание шнурков), однако в покое состояние стабилизируется.
4. Признаки сердечной недостаточности проявляются ярко даже в состоянии покоя.
Классификация по локализации патологического состояния:
левожелудочковая сердечная недостаточность — происходит застой крови в малом круге кровообращения (в легких); правожелудочковая СН — застой крови в большом круге кровообращения (отеки ног, гидроторакс, асцит); смешанная (тотальная) сердечная недостаточность — единовременный застойный процесс в обоих кругах кровообращения.
Классификация сердечной недостаточности по происхождению:
миокардиальная сердечная недостаточность (возникает при патологических изменениях миокарда); перегрузочная СН (развивается при перегрузке сердца, например при пороках сердца); комбинированная СН.
Также выделяют систолическую (нарушение сократительной функции сердца) и диастолическую (нарушение расслабления миокарда) сердечную недостаточность.
1 Рентгенография при сердечной недостаточности
2 Рентгенография при сердечной недостаточности
3 Рентгенография при сердечной недостаточности
Причины
Часто ОСН вызывается ишемической болезнь сердца, включая:
- инфаркт правого желудочка
- постинфарктный дефект ЛЖ
- острый коронарный синдром
Среди распространенных причин — гипертензия и аритмии, включая кризовое повышение АД. Спровоцировать ОСН может поражение клапанов, а именно:
- эндокардит любого клапана
- значительно наросшая степень регургитации
- развитие критического стеноза
- расслоение аорты
ОСН в части случаев вызвана нарушениями периферического и центрального кровообращения, в том числе:
- тампонадой сердца
- анемией
- тиреотоксикозом
- септицемией
- тромбоэмболией ветвей легочной артерии
Причиной может быть поражение миокарда (кардиомиопатии, острый миокардит), декомпенсация хронической СН, а том числе острое нарушение мозгового кровообращения, пневмония, пневмония, низкая комплаентность, обострение хронической обструктивной болезни легких и пр. Исследователи делят все выше перечисленные причины на 3 массива:
- приводящие к резкому росту преднагрузки
- приводящие к резкому росту постнагрузки
- приводящие к росту сердечного выброса
В последнее время исследуется роль нестероидных препаратов и тиазолидиндионов в развитии острой сердечной недостаточности.
Симптоматика проявляется каким-либо из указанных состояний (или даже сразу несколькими из них):
- Отек легких (положение ортопноэ, одышка, снижение сатурации артериальной крови меньше 90%)
- Нарастание отеков (в основном бывает у больных с ХСН, одышка усиливается, в полостях появляется свободная жидкость)
- Повышение АД (тахикардия, резкое повышение периферического сосудистого сопротивления; в части случаев в клинике начинает преобладать отек легких)
- Недостаточность кровоснабжения периферических тканей и органов
- Острый коронарный синдром (у небольшой части пациентов с ОКС бывают симптомы, как при ОСН)
- Изолированная правожелудочковая недостаточность (у пациентов развивается снижение ударного объема при отсутствии отека легких и застоя в малом круге кровообращения)
Симптомы сердечной недостаточности
Общие признаки сердечной недостаточности любого вида:
- затрудненное дыхание, одышка, удушье;
- повышенная утомляемость, снижение физической активности;
- отеки при сердечной недостаточности (в том числе, внутренних органов);
- увеличение массы тела из-за задержки жидкости.
Что касается других симптомов сердечной недостаточности, проявления могут разниться в зависимости от того, в каком желудочке сердца развивается патология.
Для левожелудочковой острой сердечной недостаточности (в связи с застоем крови в малом круге кровообращения) типичны:
- Сердечная астма — приступ удушья происходит ночью или после физического усилия. Возникает ощущение острой нехватки воздуха, одышка быстро нарастает до удушья. Больной дышит ртом, чтобы обеспечить больший приток воздуха.
- Ортопноэ — больной вынужден принимать сидячее положение, при котором улучшается отток крови из сосудов легких.
- Кашель — сначала сухой, далее с выделением розоватой мокроты, пены.
- Отек легких — появляются влажные хрипы, клокочущее затрудненное дыхание, пена изо рта.
Характерные признаки правожелудочковой острой сердечной недостаточности вызваны застоем крови в венах большого круга кровообращения:
- Вздутие шейных вен (связано с затруднением притока крови к сердцу, усиливается при вдохе);
- учащенное сердцебиение (сопровождается одышкой);
- отеки (из-за замедления кровообращения происходит задержка жидкости);
- понижение артериального давления.
Доврачебная помощь при сердечной недостаточности (ОСН)
Необходимо вызвать скорую, усадить больного, обязательно опустив его ноги. Обеспечить приток свежего воздуха. Если человек в сознании, разговаривать с ним, стараться успокоить. При возможности опустить конечности больного в теплую воду, чтобы снизить приток крови к сердцу. Измерить АД: при повышенных цифрах дать таблетку нитроглицерина под язык.
Признаки хронической сердечной недостаточности:
Одышка — при физических усилиях, а при длительном течении заболевания — и в покое. Неспособность к физическим нагрузкам — сердце не может обеспечить необходимый для активных действий приток крови. Появляются одышка, слабость. Цианоз — из-за недостатка кислорода в крови кожные покровы синеют. Наиболее характерен цианоз на губах, кончиках пальцев, кайме ушных раковин (акроцианоз). Отеки — первыми при ХСН возникают отеки конечностей. Затем лишняя жидкость начинает скапливаться в полостях: плевральной, брюшной. Со временем отеки при сердечной недостаточности и другие застойные явления приводят к патологическим изменениям в легких, печени, почках.
1 Узи при сердечной недостаточности
2 Узи при сердечной недостаточности
3 Диагностика сердечной недостаточности
Лечение хронической сердечной недостаточности. Декомпенсация ХСН.
В первую очередь больным рекомендуется соблюдать соответствующую диету и ограничить физические нагрузки. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли. Также необходимо немедленно бросить курить и употреблять спиртные напитки.
Все методы терапевтического лечения хронической сердечной недостаточности состоят из комплекса мероприятий, которые направлены на создание необходимых условий в быту, способствующих быстрому снижению нагрузки на С.С.С., а также применения лекарственных препаратов, призванных помогать работать миокарду и воздействовать на нарушенные процессы водно-солевого обмена. Назначение объёма лечебных мероприятий связано со стадией развития самого заболевания.
Лечение хронической сердечной недостаточности — длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение диуретиками, направленное на восстановление водно-солевого и кислотно-щелочного баланса.
Пациенты, имеющие первую стадию, вполне трудоспособны, при второй стадии отмечается ограниченность в трудоспособности или абсолютно она утрачена. А вот при третьей стадии больные с хронической сердечной недостаточностью нуждаются в уходе постоянного характера.
Медикаментозное лечение
Медикаментозное лечение хронической сердечной недостаточности направлено на повышение функций сокращения и избавления организма от избытка жидкости. В зависимости от стадии и тяжести симптомов при сердечной недостаточности назначаются следующие группы препаратов:
- Вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- Сердечные гликозиды (дигоксин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- Нитраты (нитроглицерин, диласидом и др.) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- Диуретики (фуросемид, спиронолактон, торасемид) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол, бисопролол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- Препараты, улучшающие метаболизм миокарда (витамины группы В, милдронат, препараты калия);
- Антикоагулянты (аспирин, варфарин, ривароксабан) – препятствуют тромбообразованию в сосудах.
Монотерапия при лечении ХСН применяется редко, и в этом качестве могут быть использованы только иАПФ при начальных стадиях ХСН.
Тройная терапия (иАПФ + диуретик + гликозид) – была стандартом в лечении ХСН в 80-х годах, и сейчас остается действенной схемой в лечении ХСН, однако для пациентов с синусовым ритмом рекомендуется замена гликозида на бета-адреноблокатор. Золотой стандарт с начала 90-х годов по настоящее время – комбинация четырех препаратов – иАПФ + диуретик + гликозид + бета-адреноблокатор.
Декомпенсация ХСН
Основные симптомы, при которых необходимо неотложное обращение к врачу Сердечная недостаточность – это очень опасное состояние, при котором сердце не способно в достаточной мере выполнять свои функции. Вследствие этого органы и все ткани организма не получают нужное количество крови, с которой поступают кислород и питательные вещества. Данное заболевание имеет несколько этапов развития, самый опасный, третий – декомпенсация.
Сердечная недостаточность в стадии декомпенсации часто приводит к смертельному исходу. В данном случае сердце не справляется со своей задачей не только при физических или эмоциональных нагрузках, но даже если человек находится в спокойном состоянии. Данная форма необратима, и поэтому настолько опасна.
Для декомпенсированной сердечной недостаточности характерно:
- Увеличение миокарда, а точнее – его растяжение и истончение.
- Задержка жидкости в организме.
- Стремительное снижение сердечного выброса.
- Отечность миокарда.
Хроническая форма декомпенсации – это длительный процесс, то есть данная патология развивается на протяжении годов, и при этом прогрессирует. Особенность ее заключается в том, что вследствие какого-либо поражения органа (некроз, воспаление, дисплазия), клетки миокарда изменяются. Это отражается на его функционировании. Но клетки, которые еще не поражены, выполняют работу, компенсируя дисфункцию пораженных миоцитов. Далее происходит декомпенсация, и сердце не способно перекачивать кровь в нужном количестве.
Симптомы
Патология проявляет достаточно много симптомов. Нет каких-либо специфических признаков, по которым можно диагностировать болезнь точно.
Декомпенсированная сердечная недостаточность – это последствие других заболеваний сердца, поэтому клиническая картина достаточно разнообразна, так как одни симптомы наслаиваются на другие.
Основные симптомы декомпенсированной сердечной недостаточности:
- Одышка. Она проявляется при небольших нагрузках, но если нет соответствующего лечения, то патология прогрессирует, и беспокоит, даже если человек находится в спокойном состоянии. Возникает это вследствие застойных процессов в легких.
- Отечности ног и рук. Объясняются они нарушенным оттоком жидкости из организма. При этом поражается также и сердечная мышца.
- Сухой кашель.
- Болевые ощущения или дискомфорт в области правого подреберья.
- Асцит – водянка в брюшной полости. При этом живот и вес человека значительно увеличиваются.
- Общая слабость, чувство переутомления.
- Холодные стопы и кисти рук.
- Небольшое количество мочи, редкие позывы к мочеиспусканию.
Профилактика и прогноз
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Прогноз при отсутствии лечения ХСН неблагоприятный, так как большинство болезней сердца приводят к его изнашиванию и развитию тяжелых осложнений. При проведении медикаментозного и/или кардиохирургического лечения прогноз благоприятный, потому что наступает замедление прогрессирования недостаточности или радикальное излечение от основного заболевания.
Причины сердечной недостаточности
К этому недугу могут привести самые разные заболевания, однако чаще его развитию способствуют:
- ишемическая болезнь сердца;
- артериальная гипертония;
- пороки сердца;
- инфаркт миокарда;
- миокардит;
- кардиомиопатия (в том числе и алкогольная);
- аритмии;
- заболевания щитовидной железы;
- сахарный диабет.
К факторам риска развития сердечной недостаточности относят курение, употребление алкоголя или наркотиков, прием некоторых лекарственных препаратов, лишний вес.
1 ЭКГ при сердечной недостаточности
2 Узи при сердечной недостаточности
3 ЭХО-КГ при сердечной недостаточности
1.Лечение сердечной недостаточности, лекарства используемые для лечения
Сегодня есть гораздо больше методов лечения сердечной недостаточности, чем раньше.
Первичное лечение сердечной недостаточности обычно заключается в регулярном приеме лекарств, поддержании здорового образа жизни и тщательном контроле за своим состоянием. Если болезнь прогрессирует, пациенту может потребоваться и хирургическое лечение сердечной недостаточности.
Какие лекарства используются для лечения застойной сердечной недостаточности?
Строгое соблюдение рекомендованного врачом графика приема и дозировки лекарственных препаратов – важное условие для поддержания собственного здоровья. Чаще всего для лечения сердечной недостаточности назначаются:
- Ангиотензин-превращающие ферменты (АПФ);
- Блокаторы рецепторов ангиотензина II (БРА);
- Бета-блокаторы;
- Дигоксин;
- Мочегонные препараты;
- Расширители кровеносных сосудов;
- Калий или магний;
- Блокаторы кальциевх каналов;
- Лекарства для поддержания работы сердца.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Диагностика сердечной недостаточности
При диагностировании недуга крайне важно выявить подлинную причину его развития — только тогда лечение может быть максимально успешным.
После сбора анамнеза и физикального обследования врачом-кардиологом могут быть назначены:
- общий клинический, биохимический анализы крови, мочи;
- электрокардиография (в покое);
- УЗИ сердца (Эхокардиография);
- рентгенография органов грудной клетки;
- коронарная ангиография;
- холтеровское мониторирование ЭКГ и другие исследования.
Диагностика
Диагностику острой сердечной недостаточности нужно начинать со сбора анамнеза. Врач уточняет наличие артериальной гипертензии, хронической сердечной недостаточности и проводимого на данный момент лечения, в том числе принимаемых лекарств. Далее доктор пальпаторно оценивает температуру кожи и обнаруживает или необнаруживает отеки. Далее проводится оценка центрального венозного давления, если можно провести катетеризацию.
Аускультация сердца позволяет оценить первый тон, систеолический шум в 1-й точке и его проведение, диастолический шум в 1-й точке аускультации, III тон, систолический и диастолический шумы во второй и пятой точках. Аускультацией легких оценивают количество влажных хрипов в легких по отношению к углу лопатки. Врач должен после этого провести осмотр шеи на наличие вздутых вен. Далее необходима оценка наличия свободной жидкости в легких при помощи перкуссионного метода.
Важным диагностическим методом является ЭКГ, рентгеновское исследование грудной клетки. В артериальной и венозной крови следует определить р02, рС02, рН. В сыворотки крови определяют уровень глюкозы, мочевины и креатинина, АЛТ и т.д.
Далее диагностика включает определение натрийуретических пептидов. Их нормальное значение возможно при изолированной правожелудочковой недостаточности, а сохраненный повышенный уровень при выписке говорит о плохом исходе. ЭхоКГ — первоочередная процедура у больных с ОСН.
Всех людей с ОСН нужно обязательно госпитализировать в интенсивную терапию или отделение реанимации. Важно проведение инвазивного или неинвазивного мониторинга. Часто сочетают эти две формы. Последняя включает оценку числа дыхательных движений, температуры тела, артериального давления, сердечных сокращений, объема выделенной мочи, проведение электрокардиографии.
Инвазивный мониторинг включает установку катетера в периферическую артерию. Это нужно для больных с нестабильной динамикой крови, только если в палате можно провести измерение внутриартериального давления. Катетер в центральную вену позволяет контролировать центральное венозное давление, вводить препараты, проводить контроль сатурации венозной крови. Установка катетера в легочную артерию обычно для больных с острой сердечной недостаточностью не требуется. К числу ограничений использования катетера следует отнести ситуации, обусловленные митральным стенозом, аортальной регургитацией и пр.
Для диагностики может быть применена коронарография. В случаях ОКС, осложнившегося развитием ОСН, коронарография показана всем пациентам, не имеющим абсолютных противопоказаний.