Общепринятый стандарт нормального артериального давления у людей (АД) – 120/80, а частота пульса – не чаще 85 ударов сердца в минуту. Если в организме происходят патологические изменения, эти показатели могут изменяться в ту или другую сторону. Так, низкое давление и высокий пульс одновременно зачастую являются опасной комбинацией, представляя угрозу для здоровья человека.
У одного пациента можно проблему решить полностью, проведя обследование и лечение, другим потребуется даже хирургическое вмешательство – все зависит от причины, провоцирующей состояние. Сегодня будет рассказано о факторах, вызывающих падение давления и учащение пульса, а также о симптомах, способах диагностики и лечения.
Нормы пульса и давления
В первую очередь при появлении признаков тахикардии на фоне сниженного артериального давления, до похода к врачу нужно убедиться, что измерение пульса и АД производятся правильно. Нередко люди нарушают нужный алгоритм замеров, из-за чего получают неверные результаты и паникуют раньше времени.
Измерение пульса нужно проводить только на запястье, во время полного покоя, без разговоров и смеха. Почему не стоит прикладывать пальцы к шее, хотя там сердечные сокращения прощупываются лучше? В области сонной артерии сосуды имеют крупный диаметр, а при воздействии и нажатии на них показатели ЧСС (частоты сердечных сокращений) изменяются и становятся недостоверными.
Замер давления нужно проводить также в состоянии покоя, спустя 40–50 минут после еды, во время процедуры не говорить и не двигаться. Измерение проводят на обеих руках с интервалом в 5 минут, двукратно. При этом манжет должен соответствовать объему руки, надеваться на 2–3 см выше локтя и накачиваться на 30–40 единиц больше, чем составляет предполагаемый уровень АД.
Нормы артериального давления для разных возрастов составляют:
- 17–20 лет – 100/70, 120/80 мм рт. ст.;
- 20–45 лет – 120/70, 130/80 мм рт. ст.;
- 50–60 лет – 140/90 мм рт. ст.;
- люди старше 60 лет – 150/90 мм рт. ст.
Высокий пульс при низком давлении чаще всего фиксируется у людей с признаками вегетососудистой дистонии, а также после длительных или чрезмерных физических нагрузок. В норме, после 30–60 минут двигательной активности, ритм биения сердца должен восстановиться самостоятельно в течение 5–10 минут. Если этого не происходит, особенно, если одновременно фиксируется пониженное давление, можно заподозрить начальные признаки сердечной недостаточности.
Еще одной причиной увеличения частоты сокращений сердца на фоне снижения давления считается хроническая усталость. Когда человек не спит в сутки положенных 7–8 часов подряд, регулярно страдает от стрессов и повышенной нервной возбудимости, организм постепенно изнашивается, в том числе, сердечная мышца.
Ситуация усугубляется для пациентов с признаками вегетососудистой дистонии, у них большой пульс в результате стресса или перенапряжения сопровождается слабостью, обморочным состоянием, потливостью и головокружением. Нередко бывает у гипотоников, что пульс скачет во время видимых изменений погоды и магнитных бурь. Тогда они испытывают раздражение, нервное возбуждение, пульс повышается, а уровень АД падает.
Как связан остеохондроз с тахикардией?
Сегодня каждый второй житель планеты имеет проблемы с позвоночником. Одна из них – это остеохондроз, когда пережимаются сосуды спинного столба, а также проседают и крошатся позвонки. Так и до грыжи недалеко. Поэтому важно не только правильно поставить диагноз, но и заняться лечением причины всех проблем.
Как определить болезнь
Под остеохондрозом понимается разрушающее заболевание позвоночника, когда проседают позвонки, истончаются межпозвоночные диски. Если раньше считалось, что патология возникает только у пожилых людей, после пятидесяти лет, что она была связана с нарушением гормонального всплеска, то теперь страдают даже двадцатилетние молодые люди.
Проблема кроется в малоподвижном образе жизни, несбалансированном питании, отсутствии физической зарядки. Для лечения помимо лекарственных препаратов применяют частые прогулки, практикуются пробежки в удобное время дня. Разминка позвоночника, в частности, наклоны, повороты, как шейного, так и грудного, и поясничного отделов. Правильное питание. В пище должен присутствовать кальций и фосфор.
Люди, которые не тренируют костно-мышечный аппарат, входят в группу риска, так как мышечный корсет слабеет, развивается сутулость, ведущая к искривлению столба, так появляется проблема.
Выделим три типа болезни:
- Шейного отдела позвоночника;
- Грудного отдела;
- Поясничного.
Клиническое проявление разное, но симптомы примерно одинаковые. Это болезненность, напряженность мышц.
Как проявляется
Каждый вид имеет особенности. Обратим внимание на шейный отдел и грудной, так как именно здесь развивается тахикардия, вокруг которой и построена данная статья. Всему виной искривление позвоночника.
шейный остеохондроз сопровождается головными болями, мигренью, скачками давления, тахикардией, а грудной нарушает работу органов, расположенных в грудном отделе. Часты боли в сердце, отдаются они в лопатку и левую руку, возникает тахикардия, нарушается процесс глотания, появляется одышка, дыхание затруднено.
Так как не каждый в курсе того, что тахикардия и боли в спине связаны, то и лечат симптомы, но не саму болезнь.
Почему сердце бьется чаще?
Тахикардия – это следствие развития в шейном и грудном отделе позвоночника остеохондроза. Часто люди не понимают, что нужно лечить именно спину. Думают, что пульс повышается только из-за не натренированности организма. Но, со временем частота сердечных сокращений повышается даже при сидячем образе жизни.
Под тахикардией понимается увеличение пульса, то есть сердце бьется более девяноста ударов в минуту. Причем здесь позвоночник? Сейчас рассмотрим.
Так как болезнь спины приводит к тому, что стираются диски между позвонками, то расстояние между ними становится меньше. При запущенности болезни расстояние настолько маленькое, что нервные окончания и сосуды просто-напросто пережимаются. Именно этот процесс вызывает боли в спине, а также тахикардию.
Причем шейный остеохондроз чаще всего ведет к учащению сердцебиению, ведь именно здесь находится большое скопление сосудов и нервных окончаний.
Как бороться с проблемой?
Если врач поставил Вам диагноз тахикардия на фоне остеохондроза, тогда следует лечиться не только лекарствами, но и физическими упражнениями.
Понизить частоту пульса можно, принимая некоторые таблетки. Речь идет о циннаризине, пирацетаме, нитроглицерине, теобромине. Для того чтобы сердечная частота сокращений стала реже, можно выпить биспролол, или метопролол. Данные препараты не сказываются никак на давлении.
Для воздействия на первопричину заболевания следует подумать о своей шее. Так было бы правильно наладить улучшения в трех областях:
- Раскрепостить позвоночник, уменьшив ущемление;
- Наладить кровообращение в шейном отделе;
- Направить кровь к пораженным дискам.
Для этого важно делать массажи, упражнения, повороты и вращения головой. Больше двигаться, делая перерывы в сидячей работе.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Основные причины
Частый пульс при низком давлении – состояние не всегда опасное и требующее срочного врачебного вмешательства. Необходимость в лечении и эффективность терапии зависят от того, почему повысилась частота сокращений сердца, а также от обратной взаимосвязи. То есть, падает ли давление от повышения пульса или происходит наоборот. Сначала АД уменьшается, а ритм сокращений сердца растет.
Спровоцировать оба состояния могут разные причины. Но чаще тахикардия становится второстепенным фактором, проявляющимся как компенсаторная реакция организма на резкое падение кровяного давления. Состояние, когда у относительно здорового человека повышается пульс при сниженном давлении, сопровождается гиповолемией. Это означает, что произошло снижение объема крови, циркулирующей по организму.
Патология бывает двух типов:
- Истинная. Проявляется при кровопотере, обезвоживании или выделении плазмы крови в межклеточное пространство – при этом снижается количество крови в полости сосудистого русла.
- Относительная. Характеризуется патологическим расширением сосудов, при котором объем крови уже является недостаточным для того, чтобы поддерживать уровень АД в стабильном состоянии.
В ответ на недостаточный объем крови и падение уровня давления сердце реагирует учащением количества сокращений, чтобы поддержать снабжение кровью важных органов и систем – так развивается состояние, когда давление низкое, а пульс частый. При этом падает сразу и верхнее (систолическое), и нижнее (диастолическое) давление.
Обезвоживание
Потеря большого количества жидкости из организма зачастую приводит к уменьшению уровня давления и учащению пульса. Обезвоживание возникает в результате диареи (при отравлениях, инфекционных болезнях, энтероколите и синдроме раздраженного кишечника). Также организм теряет много жидкости из-за рвоты, повышенной потливости, после употребления большого количества алкоголя.
У пожилого человека падение давления и учащение пульса часто являются результатом обезвоживания при сахарном диабете и приема диуретических средств. Диуретики прописывают пожилым пациентам для лечения гипертонии, которая фиксируется у половины пациентов старше 50–60 лет, они выводят из организма лишнюю жидкость. А при сахарном диабете в крови растет уровень глюкозы, из-за чего почки продуцируют больше мочи.
Кровопотеря
Потеря крови – наиболее распространенная причина, почему падает давление при тахикардии. Потерять кровь человек может в результате травм и воспалительных заболеваний, таких как язва желудка и 12-перстной кишки, гемофилия, злокачественные новообразования кишечника, варикоз пищевода, цирроз печени.
Выделение плазмы крови в межклеточное пространство
Объем циркулирующей крови снижается одновременно с падением АД и учащением пульса в случае некоторых видов заболеваний. Происходит это при воспалительных патологиях почек, сердечной недостаточности, болезнях печени и желчевыводящих путей. Также кровяной выпот происходит после тяжелых ожогов тела и снижения уровня белка в крови.
Почему при тахикардии может понижаться давление
У многих пациентов появление частого пульса вызывает резкое снижение уровня АД, то есть прослеживается обратная взаимосвязь. При учащенном ритме сердечных сокращений сердце выбрасывает меньшее количество крови, поскольку не успевает ею полноценно заполняться, из-за чего уровень артериального давления снижается.
Однако такой тип тахикардии, когда пульс влияет на давление, встречается относительно редко. Данное явление диагностируется у пациентов с признаками ишемии или у подростков с дополнительными врожденными путями проводящей системы сердца. При этом давление не падает при повышении температуры, после физической активности, испуга или боли.
Дополнительные причины
Дополнительно понизиться давление и участиться пульс может при следующих патологических состояниях организма:
- анемия железодефицитного типа, когда в крови снижено количество гемоглобина и эритроцитов;
- панические атаки – приступы неконтролируемой тревоги, страха, паники;
- злоупотребление алкоголем и пристрастие принимать наркотические вещества;
- постпрандиальная гипертензия (когда давление резко снижается после употребления пищи) и ортостатическая гипертензия (скачок АД в сторону понижения при резкой смене положения тела в пространстве, в основном при вставании из положения сидя или лежа);
- гипогликемия – недостаточное количество глюкозы в плазме крови;
- стеноз артериального клапана;
- попадание в организм токсических веществ (паров ртути, свинца, цианида);
- тиреотоксикоз – дисфункция щитовидной железы, когда она продуцирует большое количество гормонов.
Нередко заниженные показатели давления наблюдаются при обострении аллергии в сезоны цветения трав. Человек со склонностью к сенсибилизации может ощущать слабость, одышку, насморк, слезотечение, у него падает давление, а пульс учащается из-за нервного возбуждения и отека слизистых.
Тахикардия сердца – что это такое?
Тахикардия – это вид аритмии, при котором частота сердечных сокращений превышает 90 ударов в минуту. Учащенное сердцебиение является вариантом нормы, если выполняется тяжелая физическая работа, человек переживает сильное эмоциональное потрясение, после употребления алкогольных напитков, спортивных тренировок.
Патологическая тахикардия сердца проявляется:
- выраженной пульсацией сосудов шеи;
- ощущением сердцебиения;
- обмороками;
- головокружением;
- чувством беспокойства.
Объясняя, что такое тахикардия и чем она опасна, кардиологи акцентируют внимание на том, что в основе болезни – повышенный автоматизм сокращений сердца, который в норме задает ритмичность и темп сердечных сокращений. Патология может привести к остановке сердца, инфаркту миокарда, ишемической болезни, развитию острой сердечной недостаточности.
Классификация тахикардии
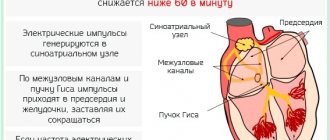
По названию участка сердца, в котором происходит выработка импульса, вызывающего тахикардию, выделяют следующие формы заболевания:
- Синусовая тахикардия. Источник – в синусовом узле.
- Наджелудочковая тахикардия (она же предсердная). Источник – в предсердиях.
- Желудочковая тахикардия. Источник – в желудочках.
По критерию времени бывает:
- Пароксизмальная тахикардия. Приступ учащенного сердцебиения неожиданно начинается и резко заканчивается (ЧСС составляет от 120 до 250 ударов в минуту).
- Постоянная (хроническая) тахикардия.
Характерные симптомы
Для того чтобы снять симптоматику пониженного АД и учащенного пульса, необходимо вовремя распознать состояние, представляющее угрозу для здоровья. Из-за недостаточности кровообращения возникают следующие симптомы:
- обморочное состояние;
- нарушение координации в пространстве;
- тошнота и позывы к рвоте;
- слабость, повышенная утомляемость;
- одышка;
- ухудшение зрительной функции.
Головокружение – самый частый спутник падения давления и учащения пульса
В тяжелых случаях затуманивается сознание, развиваются генерализованные судороги, поэтому такое состояние считается опасным для жизни и требует врачебного вмешательства. Далее будет рассказано о мерах первой помощи, которую нужно оказать больному до приезда врачей и купирования симптомов тахикардии.
Как лечить тахикардию
Главные принципы лечения тахикардии предусматривают:
- Лечение заболевания, спровоцировавшего сердечную патологию (ускоренное сердцебиение).
- Коррекцию/устранение состояний, вызывающих болезнь.
- Нормализацию режима труда и отдыха.
- Отказ от спиртных напитков, курения, употребления в больших количествах кофе и крепкого чая.
- Использование седативной терапии, направленной на улучшение эмоционального состояния.
- Назначение препаратов магния и калия, нормализующих работу сердца.
- Использование противоаритмической терапии – таблеток от тахикардии, оказывающих влияние на сердечный ритм и темп.
Чаще всего при лечении тахикардии используется комплексная терапия, предполагающая синтез антиаритмических препаратов и мероприятий, нацеленных на устранение основного заболевания, ликвидацию причинных факторов. Пациентам внутривенно струйно вводят лидокаин (1 мг на 1 кг массы). Процедура занимает несколько минут. Если ожидаемый эффект не наступает, введение лидокаина повторяют через 15 минут.
При рецидивирующей тахикардии проводят внутривенное капельное вливание препарата со скоростью от 1 до 2 мг в минуту. Продолжительность лечебного сеанса – от 1 до 2 суток. Такие препараты для лечения тахикардии сердца, как «Аймалин», «Новокаинамин» и b-блокаторы, используются врачами, когда лидокаин не блокирует учащенное сердцебиение.
Если тахикардия сопровождается резким снижением артериального давления, последнее повышают с помощью норадреналина или других прессорных аминов, за счет чего нормализуется синусовый ритм. При отсутствии эффекта дополнительно проводят электроимпульсную терапию.
Если ускоренное сердцебиение обусловлено интоксикацией сердечными гликозидами, их отменяют и дополнительно назначают внутривенное капельное введение лидокаина и хлорида натрия либо медленное струйное введение «Обзидана».
Малоинвазивная хирургия при лечении тахикардии
При лечении учащенного сердцебиения может быть применена малоинвазивная хирургия. К часто используемым методам относятся:
- Установка кардиостимулятора. Операция проводится под местной анестезией. Параллельно ключице выполняется кожный разрез. Пунктируя подключичную вену, вводят электрод кардиостимулятора. Для контроля над его перемещением используют рентгенографический метод. Как только электроды подключают к мышце сердца, их свободные фрагменты соединяют с кардиостимулятором. Затем в специально сформированной полости (выполняется в проекции большой грудной мышцы) осуществляют установку оборудования.
- Радиочастотная катетерная абляция. Для определения очага аритмии через крупные вены вводят катетеры-электроды. Перед этим в крупные сосуды устанавливают гемостатическиеинтродьюсеры (в форме трубочек), защищающие сосуды. Электроды доставляют непосредственно в сердце под контролем рентгеноскопии. Затем, используя «абляционный» электрод, «прижигают» очаги тахикардии. В среднем операция занимает 45 минут – время зависит от глубины залегания и размера очага. Уже на вторые сутки пациента выписывают.
Во многих современных медицинских центрах хирургии
успешно проводят такие операции.
Лечение тахикардии у беременных
Синусовая тахикардия при беременности является вариантом нормы, если не оказывает негативного воздействия на состояние женщины. Проявления болезни объясняются увеличившейся нагрузкой на сердце во время вынашивания ребенка, набором массы тела, необходимостью поддержания постоянного притока крови к матке.
Улучшить состояние беременной при синусовой форме тахикардии помогают:
- диетическое питание;
- полноценный отдых;
- употребление не менее 2 литров жидкости в день;
- прием витаминно-минеральных комплексов.
Если тахикардия является выраженной и частота сердечных сокращений увеличивается более чем до 90-100 ударов в минуту, обязательна консультация кардиолога. При лечении заболевания у беременных допустимо использование:
- бета-блокаторов (позволяют контролировать влияние адреналина на синусовый узел);
- антиаритмических препаратов и блокаторов кальциевых каналов (отвечают за регулирование генерирования электроимпульсов синусовым узлом).
Самостоятельный подбор лекарственных препаратов беременной без врачебной консультации недопустим, так как многие антиаритмические лекарства способны вызывать серьезные нарушения в развитии плода.
Чем помочь больному
Что делать при резком повышении частоты сердечных сокращений и снижения уровня кровяного давления? Опасное состояние, описанное выше, требует вызова бригады скорой помощи. А до приезда врачей необходимо уложить человека в горизонтальное положение, приподняв ему ноги выше головы. Можно усадить больного, расстегнув ему рубашку, ослабив ремень и обеспечив доступ кислорода в комнату (открыть окна).
Также рекомендуется дать пострадавшему лекарственное средство, которое не будет способствовать дальнейшему падению артериального давления. Например, седативное – валериана, пустырник, настойка пиона. Параллельно нужно прижать пальцами глазные яблоки, но без нажима, удерживая их в таком положении 25–30 секунд.
Нужно контролировать уровень давления и пульс до стабилизации состояния больного.
Для облегчения самочувствия можно вызвать рвоту – надавить на корень языка ложечкой или чистым пальцем. Затем мягко воздействовать на области шеи, где проходят сонные артерии, помассировав их и погладив. При потере сознания человека нужно умыть холодной водой и уложить на кровать, не закрывая окно – в помещение должен присутствовать кислород.
Что можете сделать вы
Принципы лечения синусовой тахикардии определяются, в первую очередь, причинами ее возникновения. Лечение должно проводится кардиологом совместно с другими специалистами.
Необходимо устранить факторы, способствующие повышению частоты сердечных сокращений: исключить кофеинсодержащие напитки (чай, кофе), никотин, алкоголь, острую пищу, шоколад; оградить себя от психоэмоциональных и физических перегрузок. При физиологической синусовой тахикардии лечения не требуется.
Лечение патологической тахикардии должно быть направлено на устранение основного заболевания. При экстракардиальных синусовых тахикардиях неврогенного характера пациенту необходима консультация невролога. В лечении используют психотерапию и седативные средства (люминал, транквилизаторы и нейролептики: транквилан, реланиум, седуксен).
В случае рефлекторной тахикардии (при гиповолемии) и компенсаторной тахикардии (при анемии, гипертиреозе) необходимо устранение вызвавших их причин. Иначе терапия, направленная на снижение ЧСС, может привести к резкому понижению артериального давления и усугубить нарушения гемодинамики.
При синусовой тахикардии, обусловленной тиреотоксикозом, в дополнение к назначенным эндокринологом тиреостатическим препаратам применяют β-адреноблокаторы. Предпочтение отдается β-блокаторам группы оксипренолола, практолола и приндолола. При наличии противопоказаний к β-адероноблокаторам используют альтернативные лекарственные препараты — антагонисты кальция негидропиридинового ряда (верапамил, дилтиазем).
При синусовой тахикардии, обусловленной сердечной недостаточностью, в сочетании с β-адреноблокаторами назначаются сердечные гликозиды (дигоксин).
Диагностика
Зачастую повышенный пульс при пониженном артериальном давлении наблюдается у пожилых людей в силу возрастных изменений состояния сосудов и сердца. Стенки капилляров становятся ломкими, теряют эластичность, из-за чего не могут полноценно сокращаться и регулировать уровень АД самостоятельно. Однако и у молодых пациентов отмечается подобная симптоматика, причем приступ падения верхнего давления сопровождается тошнотой, позывами к рвоте, слабостью и головокружением.
Определить точные причины описанного состояния самостоятельно не представляется возможным, необходимо обратиться к специалисту. Комплексная диагностика обычно включает:
- Анализы крови – общий и на биохимический состав. Второй способ исследования необходим при подозрении на отравление токсическими веществами, а общие показатели позволят диагностировать воспалительные процессы, железодефицитную анемию и прочие скрытые заболевания.
- Рентгенологическое исследование – необходимо для выявления воспаления легких, формирования камней в почках, желчном пузыре, ведь по этим причинам пульс увеличивается одновременно со снижением уровня АД довольно часто.
- Эхокардиограмма – необходима для обнаружения изменений в структуре сердечной мышцы и клапанов. Позволяет также оценить работу сердца, есть ли признаки повреждения и нарушения сократительной способности. Исследование безопасно даже для ребенка, поскольку проводится с помощью ультразвука.
- Исследование крови на содержание гормонов, проведение анализа на содержание специфических иммуноглобулинов – рекомендуются при подозрении на проблемы со щитовидной железой (тиреотоксикоз, гипотиреоз) и на склонность к аллергическим реакциям.
Проведение УЗИ сердца
Чтобы отследить начало и возможные причины учащенного сердцебиения на фоне заниженного давления, проводят суточное мониторирование показателей. Это позволяет установить время скачков сердечных сокращений и выявить предрасполагающие факторы (физические нагрузки, волнение и т. д.).
Диагностика тахикардии
Ведущая роль в дифференциальной диагностике вида тахикардии, определении ритмичности и частоты сердечных сокращений принадлежит электрокардиографии (ЭКГ). При возникновении пароксизмов аритмии, высокоинформативно проведение суточного мониторирования ЭКГ по Холтеру. Этот метод позволяет выявлять и анализировать любое нарушение ритма сердца в течение суток, а также определить ишемические изменения ЭКГ при обычной физической активности пациента.
Рутинным методом исследования для исключения патологии сердца при любых нарушениях ритма является эхокардиография, которая дает информацию о размере камер сердца, толщине стенок миокарда, нарушениях локальной сократимости и патологии клапанного аппарата. В редких случаях для выявления врожденной патологии проводят магнитно-резонансную томографию сердца.
К инвазивным методам обследования больных с тахикардиями относят проведение электрофизиологического исследования. Метод применяется при наличии соответствующих показаний перед оперативным лечением аритмии лишь ограниченному кругу больных. С помощью электрофизиологического исследования врач получает информацию о характере распространения электрического импульса по миокарду, определяет механизмы тахикардии или нарушений проводимости.
Для выявления причины тахикардии иногда назначают дополнительные методы исследования: общий анализ крови, анализ крови на гормоны щитовидной железы, электроэнцефалографию и т.д.