Известно около 200 причин головной боли (цефалгии). Это может быть повышение или понижение артериального давления, патология церебральных сосудов, заболевания позвоночника, сосудов мозга, опухоли мозга, интоксикация. В Юсуповской больнице неврологи выясняют причину головной боли с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Головные боли в области лба могут беспокоить больного гайморитом, фронтитом. В этом случае лечение проводят отоларингологи. Если причина головной боли – артериальная гипертензия, кардиологи проводят гипотензивную терапию. При наличии интоксикации лечением пациентов с головной болью занимаются инфекционисты. Мультидисциплинарный подход к лечению пациентов, страдающих головной болью, позволяет быстро улучшить состояние пациента.
Причины головной боли у женщин
Неврологи Юсуповской больницы при выработке тактики ведения пациента с головной болью учитывают её причину. Врачи купируют головную боль с помощью анальгетиков и одновременно проводят лечение заболевания, вызвавшего этот синдром. Чаще всего головная боль у женщин возникает по следующим причинам:
- Нарушения гормонального равновесия;
- Острого или хронического стресса;
- Повышения или понижения артериального давления;
- Дисфункции вегетативной нервной системы;
- Сахарного диабета;
- Инфекционных заболеваний (менингита, энцефалита, туберкулёза);
- Воспаления мышц шеи:
- Остеохондроза шейного отдела позвоночника;
- Объёмных образований головного мозга.
Причины головной боли у мужчин
Мужчин чаще всего беспокоит пучковая боль. Она локализуется в области виска и глазном яблоке. Различные по интенсивности боли у мужчин возникают во время респираторного заболевания, инфекционного поражения организма, после травмы, при развитии опухоли головного мозга. Головные боли, локализованные в области затылка, возникают при артериальной гипертензии, инсульте, черепно-мозговой травме. Нередко у мужчин встречается сильная головная боль сопровождается кровотечением из носа. Причинами нарушения могут быть:
- Заболевания кровеносной системы;
- Сбой в работе эндокринных органов;
- Сердечно-сосудистые заболевания;
- Менингит.
- Инсульт;
- Опухоли мозга или носовой полости;
- Гипертония;
- Переутомление.
Мнение эксперта
Автор:
Татьяна Александровна Косова
Заведующая отделением восстановительной медицины, врач-невролог, рефлексотерапевт
90 % населения хотя бы раз в жизни испытывало симптомы головной боли. Такие данные предоставляет всемирная организация здравоохранения. В 20 % случаев головная боль носит постоянный характер. Соотношение в структуре заболеваемости среди мужчин и женщин составляет 1:3. Неврологи выделяют различные причины головной боли. Самыми распространенными этиологическими факторами считаются мигрень и головная боль напряжения. Мигрень диагностируется в 20–30 % случаев, на долю ГБН приходится 50–70 %.
Головная боль может быть симптомом серьезного заболевания. Поэтому при частом появлении патологического признака, а также при наличии других симптомов необходимо обратиться к врачу. В Юсуповской больнице неврологи уделяют пристальное внимание лечению различных видов головной боли. Диагностика возможных причин осуществляется с помощью рентгена, МРТ, КТ, ЭЭГ, ангиографии и лабораторных анализов. В случае необходимости назначаются дополнительные исследования. Индивидуально подобранная терапия позволяет купировать острый приступ и не допустить повторного развития патологического симптома. Используемые препараты проходят поверку качества и безопасности. Схемы лечения соответствуют мировым рекомендациям по терапии головной боли.
Причины возникновения
Причины невралгии тройничного нерва могут иметь разную природу:
- сдавление тригеминального нерва целиком или его ветвей на фоне: увеличения артерий или вен головного мозга (аневризмы, атеросклероз, инсульты, повышенное внутричерепное давление на фоне остеохондроза, врожденные особенности развития);
- опухолей головного мозга или тканей лица в непосредственной близости от нервных волокон;
- врожденные аномалии строения костей, суженные отверстия, через проходят ветви нерва;
- травмы черепа, лицевой области: переломы костей, посттравматические рубцы мягких тканей;
- разрастание рубцовой ткани после перенесенной травмы, операции, воспаления;
Риск развития тригеминальной невралгии значительно повышается:
- в возрасте старше 50 лет;
- на фоне психических расстройств;
- при регулярных переохлаждениях;
- при недостаточном поступлении в организм питательных веществ и витаминов (анорексия, булимия, нарушение всасывания и т.п.);
- при регулярном переутомлении, стрессах;
- при глистных инвазиях и других гельминтозах;
- при острых инфекциях: малярии, сифилисе, ботулизме и т.п.;
- при хроническом воспалении в полости рта (кариес, гингивит, абсцессы и т.п.);
- на фоне аутоиммунных поражений;
- при чрезмерной подверженности аллергии;
- при метаболических нарушениях.
Виды
Неврологи выделяют следующие виды головной боли:
- Мигренозную – вызывается нарушением работы сосудистой системы;
- Головную боль напряжения – преимущественно возникает вследствие избыточного напряжения шейных, глазных мышц, а также мышц плечевого пояса и скальпового апоневроза, а также вследствие хронического стресса, депрессии;
- Хроническую пароксизмальную гемикранию, кластерную головная боль – бывает первичной и вторичной.
- Головную боль, не связанную с поражением структур головного мозга;
- Амбузную головную боль, возникающую при неконтролируемом приёме лекарств.
Также различают головную боль после черепно-мозговой травмы, при заболеваниях сосудистой системы, возникающую при внутричерепных расстройствах внесосудистого происхождения.
Тензорная головная боль чаще возникает у женщин после стресса или нервного потрясения. Она проходит при наличии положительных эмоций, после употребления успокоительных чаёв на травах.
Неврологи не рекомендуют самостоятельно принимать таблетки от головной боли. Каждый препарат рассчитан на купирование определённого вида боли, имеет ряд противопоказаний. Всё это врач учитывает при назначении пациенту лекарственного средства.
Записаться на приём
Общая информация
Тройничный нерв состоит из чувствительных и двигательных волокон. Он берет начало в структурах головного мозга и делится на три ветви:
- глазная: отвечает за глаз, лоб и верхнее веко;
- верхнечелюстная: иннервирует область от нижнего века до верхней губы;
- нижнечелюстная: захватывает подбородок, нижнюю челюсть, губы и десны.
При невралгии поражается одна или несколько ветвей тройничного нерва, что и определяет основные симптомы патологии. Наиболее подвержены заболеванию люди после 45 лет, а женщины болеют чаще мужчин.
Записаться на прием
Мигрень
Мигрень — самый распространённый вид головной боли. Она чаще возникает у женщин от момента начала полового созревания (с 11-13 лет) и до 35 лет. Мигрень бывает простой или с аурой. Она может возникать в виске, темени, затылке, в области лба. Причины заболевания – наследственное нарушение вазомоторной регуляции артерий, расположенных вне и внутри черепной коробки. При мигрени головные боли возникают в виде приступов. Они беспокоят с разной периодичностью — от одного раза в неделю до одного раза в год. Приступ продолжается от нескольких часов до 3 суток. Обычно боль пульсирующая, охватывает половину головы. Она часто возникает после физической нагрузки, стресса, недосыпания или слишком долгого сна, употребления некоторых продуктов.
Приступ мигрени сопровождается тошнотой и рвотой, непереносимостью яркого света, шума, резких запахов. Иногда головная боль бывает очень сильной и продолжается несколько суток — такое состояние называется мигренозным статусом. Согласно статистике, мигрень встречается у 2% людей.
Неврологи считают, что приступ мигрени развивается под воздействием следующих провоцирующих факторов:
- Хронического стресса;
- Переутомления;
- Напряжённой умственной работы;
- Гормональных нарушений.
Часто причиной мигрени становится отягощённая наследственность.
Головная боль напряжения
Этот вид головной боли возникает в результате длительного напряжения мышц головы и шеи. Головная боль напряжения может быть хронической и беспокоить постоянно, лишь иногда прекращаясь на 2–3 дня. Другие нарушения отсутствуют. Тошноты и рвоты нет, яркий свет и громкий шум не причиняют страданий. Практически все больные люди ведут обычный образ жизни, у них нормальная работоспособность. Головными болями напряжения чаще страдают лица, отличающиеся повышенной тревожностью, склонные впадать в депрессию. Боль нередко возникает на фоне сильного стресса. Появляется ощущение давления на макушку или сдавления всей головы. Многие люди, страдающие этим нарушением, постоянно принимают много обезболивающих средств. Со временем такое «лечение» может само по себе приводить к головным болям.
Головные боли напряжения лечат при помощи антидепрессантов — их имеет право назначать только врач. Состояние помогают улучшить массаж головы и акупунктура.
Боль во лбу
Общие сведения
Лоб это часть тела на голове человека, расположенная от бровей внизу до основания волос кверху. По бокам лоб ограничен висками. Боль во лбу может вызываться самыми разными причинами. Лоб может болеть из-за воспаления:
- синусов,
Вам будет интересно:Боль височная Боль головная у детей
- зубов,
- мигрени,
- аллергии,
- стресса.
Основные причины боли во лбу
Головная боль напряжения, распространяющаяся из шеи в затылок, виски, область глаз, с одной или с двух сторон. Может сопровождаться:
- головокружением;
- пошатыванием;
- тошнотой.
Можно нащупать болевые точки в области затылка и шеи. Боль тупая, монотонная, давящая, сжимающая или распирающая. Локализация боли: обычно ощущается вокруг головы, во лбу и глаз, висков, под затылком, иногда напоминает стягивание головы лентой или тесной шапкой. Провоцируется обычно психическим напряжением, усталостью.
Причины: сочетание сильного напряжения мышц скальпа, мышц шеи с обострением болевой чувствительности. Возникает на фоне нервного истощения или сильного психического стресса. Причиной обычно оказывается психологическая проблема: чрезмерные усилия, не приводящие к желаемому результату и развязке, тревога или депрессия.
Головная боль при повышении внутричерепного давления
Этот вид головной боли встречается у людей, склонных к понижению или повышению артериального давления. Симптомы проявляются в болях средней интенсивности. Может присутствовать сильная боль во лбу, висков, затылка или всей головы.
Во время приступа головной боли обнаруживается пониженное или повышенное артериальное давление. Часто провоцируется следующими причинами:
- погода;
- переутомление;
- психический стресс.
Причины данного вида боли: артериальная гипертония, сосудистая дистония, нарушения в работе щитовидной железы, надпочечников, почек, сердца. Также на интенсивность и проявление боли влияет психоэмоциональное перенапряжение, переутомление. При этом боли сдавливающего или распирающего характера во лбу могут сочетаться с давящими болями в области глаз.
Гайморит
Гайморит это воспаление слизистой оболочки, иногда и костных стенок верхнечелюстной (гайморовой) пазухи; часто возникает как осложнение гриппа. Проявления: боль в области пораженной пазухи, заложенность соответствующей половины носа, слизистые или гнойные выделения из носа
При гайморите возникает ощущение напряжения или боли в пораженной пазухе, нарушение носового дыхания, выделения из носа, расстройство обоняния на пораженном стороне, светобоязнь и слезотечение.
Боль часто разлитая, неопределенная или локализуется во лбу, виска и возникает в одно и то же время дня. Температура тела повышена, нередко наблюдается озноб.
Причины воспаления лобной пазухи, как правило, те же что и при воспалении гайморовой пазухи. Однако протекает данное заболевание значительно тяжелее, чем воспаление других придаточных пазух носа.
Фронтит
Фронтит это воспаление лобной пазухи. Заболевание может быть односторонним или двусторонним, и сопровождаться поражением других придаточных пазух носа. При фронтите отмечаются следующие симптомы:
- боль во лбу по утрам;
- нарушение носового дыхания;
- выделения из соответствующей половины носа.
Боль нередко невыносимая, приобретает невралгический характер. В тяжелых случаях — боль в глазах, светобоязнь и снижение обоняния. Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока. При остром гриппозном фронтите температура тела повышена, иногда изменен цвет кожных покровов над пазухами, отмечаются припухлость и отечность во лбу и верхнего века, являющиеся следствием расстройства местного кровообращения.
Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока. При остром гриппозном фронтите температура тела повышена, иногда изменен цвет кожных покровов над пазухами, отмечаются припухлость и отечность во лбу и верхнего века. Боли во лбу чаще всего связаны с воспалением оболочек лобной и решетчатой пазух носа, с развитием невралгии или неврита первой ветви тройничного нерва. Невралгические боли приступообразные, не сопровождаются повышением температуры тела, выделением слизи из носа. Во время приступа возможны следующие симптомы:
- слезотечение;
- покраснение лба;
- резкая болезненность при надавливании на бровь.
При инфекционных болезнях локализация боли может быть различной, но самой распространенной является головная боль. Это самая частая жалоба больных многими инфекционными болезнями. Она отмечается при любом повышении температуры тела и интоксикации. Боль обычно тупая и локализуется преимущественно во лбу.
Сильные головные боли встречаются при остром менингите, проявляющемся также рвотой и менингеальным синдромом (триада менингита). Головная боль при гриппе локализуется во лбу, надбровных дуг и висков. Она появляется в начале болезни и сочетается со следующими сиптомами:
- озноб;
- боль в мышцах;
- чувством разбитости и слабости.
Движения глаз болезненны, выражена светобоязнь. Больные о за грудиной при трахеите, также возникает кашель. Распространенный болевой синдром наблюдается при лихорадке денге. Особенно сильна при ней ретроорбитальная головная боль, а также боль в мышцах, суставах. Из-за боли в мышцах и суставах появляется походка на несгибающихся ногах (походка щеголя, денди). Лицо гиперемировано и одутловато, склеры инъецированы, возможна геморрагическая сыпь. Боль в мышцах и суставах сохраняется до 3-8 недель. Жгучие односторонние боли, пульсирующие, отдающие в область лба и глаза (он при этом краснеет и слезится), так называемые кластерные, или пучковые. Подавляющее большинство пациентов это мужчины старше 30 лет, причем курильщики. Приступы могут начинаться с сигареты, даже небольшой дозы алкоголя, резкой смены климата.
Они всегда мучительны — человек в буквальном смысле хватается за голову, не может усидеть на месте, боль приходит и по ночам, а обезболивающие средства помогают ненадолго. Природа кластерных болей изучена мало, но врачи относят ее к сосудистым — как и мигрень, старую недобрую спутницу многих женщин.
Мигрени
Мигрень проявляется сильной, пульсирующей, внезапно начинающейся, односторонней болью во лбу и виска, иррадиирующей в глазницу, затылок. Подобные приступы периодически повторяются. Имеет место семейная предрасположенность.
Спектр причин, вызывающих боль во лбу, более чем широк, поэтому для установления истины обычно требуется помощь врача. Более того, в отдельных случаях необходим консилиум, состоящий из семейного врача, стоматолога, отоларинголога и невропатолога. И хотя вам нужен специалист, чтобы установить причину боли, многое Вы можете сделать сами, во всяком случае, облегчить боль в первые моменты ее появления.
В области глаз и лба
Головную боль в области лба вызывают различные факторы. Кластерная или пучковая боль возникает в области глаз. Она может возвращаться через некоторое время. Иногда приступы продолжаются в течение нескольких часов.
Головная боль, иррадиирущая в глазное яблоко, может быть признаком мигрени, заболеваний глаза, новообразований головного мозга, неврологических заболеваний мозга. Она часто возникает после сильного или длительного стресса. Причиной головной боли может быть воспаление гайморовой или лобной пазух носа. Она часто отдаёт в глазные яблоки. Синусная головная боль исчезает после излечения основного заболевания. Боль в области лба – частый симптом менингита, малярии, тифа, пневмонии.
Симптомы
Главным характерным признаком невралгии тройничного нерва является приступообразная боль. Она наступает внезапно и по своей интенсивности и скорости распространения напоминает удар электрическим током. Обычно интенсивное болевое ощущение вынуждает пациента замереть на месте в ожидании облегчения. Приступ может длиться от нескольких секунд до 2-3 минут, после чего наступает период затишья. Следующая волна боли может прийти в течение нескольких часов, дней, недель или месяцев.
Со временем длительность каждого приступа невралгии увеличивается, а периоды затишья сокращаются вплоть до развития непрерывной ноющей боли.
Провоцирующим фактором выступает раздражение триггерных точек:
- губы;
- крылья носа;
- область бровей;
- средняя часть подбородка;
- щеки;
- область наружного слухового прохода;
- ротовая полость;
- височно-нижнечелюстной сустав.
Человек нередко провоцирует приступ при выполнении гигиенических процедур (расчесывание волос, уход за полостью рта), при жевании, смехе, разговоре, зевоте и т.п.
В зависимости от места поражения боль захватывает:
- верхнюю половину головы, висок, глазницу или нос, если затронута глазная ветвь нерва;
- щеки, губы, верхнюю челюсть – при поражении верхнечелюстной ветви;
- подбородок, нижнюю челюсть, а также зону впереди уха – при невралгии нижнечелюстной ветки.
Если поражение затронуло все три ветки или сам нерв до его разделения, боль распространяется на соответствующую половину лица целиком.
Болевые ощущения сопровождаются другим нарушениями чувствительности: онемением, чувством покалывания или ползанья мурашек. С пораженной стороны может отмечаться гиперакузия (повышенная слуховая чувствительность).
Поскольку тройничный нерв содержит не только чувствительные, но и двигательные пути передачи импульсов, при невралгии наблюдается соответствующая симптоматика:
- подергивание мимической мускулатуры;
- спазмы мускулатуры век, жевательных мышц;
Третья группа проявлений невралгии – это трофические нарушения. Они связаны с резким ухудшением кровообращения и оттока лимфы. Кожа становится сухой, начинает шелушиться, появляются морщины. Наблюдается локальное поседение и даже выпадение волос в пораженной области. Страдает не только волосистая часть головы, но и брови с ресницами. Нарушение кровоснабжения десен приводят к развитию пародонтоза. В момент приступа пациент отмечает слезотечение и слюнотечение, отечность тканей лица.
Постоянные спазмы мышечных волокон с больной стороны приводят к асимметрии лица: сужению глазной щели, опущению верхнего века и брови, перемещению уголка рта вверх со здоровой стороны или опущение с больной.
Сам пациент постепенно становится нервным и раздражительным, нередко ограничивает себя в еде, поскольку жевание может стать причинной очередного приступа.
В затылочной области головы
В затылке цефалгия возникает при повышении артериального давления, причина которому – остеохондроз, спондилёз, спондилолистез, аномалии развития сосудов головы или шеи. Сильная боль в затылке возникает после нервного перенапряжения, в результате спазма мышц шеи, артерий головы и шеи, нарушения оттока венозной крови из головы. Она беспокоит пациентов, страдающих невралгией затылочного нерва, вертебробазилярной недостаточностью, заболеваниями позвоночника, мигренью.
Резкая головная боль в затылочной части головы нередко возникает при развитии гипертонического криза. Резкие, распирающие, пульсирующие головные боли в затылочной части головы сопровождаются бледностью лица больного, генерализованным гипергидрозом, сухостью во рту, болью в сердце и тахикардией.
Хроническая артериальная гипертония с небольшим повышением артериального давления также характеризуется развитием боли преимущественно в затылочной части головы. Головная боль беспокоит больного сразу после пробуждения, усиливается при физических нагрузках, нередко сопровождается отеками нижних век. Вызывается боль нарушением оттока венозной крови из сосудов головы.
В сочетании с тошнотой
Сильная головная боль и тошнота – признаки мигрени, менингита, гипертензивного криза. Нередко причиной этих симптомов становится гайморит, фронтит, интоксикация организма. Тошнотой, головной болью, головокружением проявляются также черепно-мозговая травма, инфекционные заболевания. Пациенты предъявляют жалобы на головную боль, тошноту, слабость на начальном этапе гриппа и острой респираторной инфекции. В этом случае температура тела поднимается до высоких цифр.
О развитии мигрени может сигнализировать рябь в глазах, тошнота и головная боль. При мигрени у пациента исчезает аппетит, появляется отвращение к резким запахам, возникает тошнота, раздражительность, светобоязнь, онемение отдельных участков тела.
Головная боль и головокружение возникают также при ношении неправильно подобранных очков или линз, нарушении работы сосудистой системы. Головная боль и мушки в глазах появляются из-за усталости и нервного истощения, во время перемены погоды, после стресса. Эти симптомы возникают у людей, которые перенесли черепно-мозговую травму, повреждение или заболевание позвоночника.
Головная боль и мелькание мушек перед глазами появляется во время гипертонического криза. Его разновидность – гиперкинетический криз – начинается резко с головной боли, тошноты, мелькания мушек перед глазами и рвоты. Пациент ощущает жар. У него усиливается потоотделение, сердцебиение. Во всём теле ощущается дрожь. Высокое артериальное давление может стать причиной гипертонической энцефалопатии. Она проявляется следующими симптомами:
- Очень сильной головной болью;
- Головокружением;
- Тошнотой;
- Рвотой;
- Мельканием мушек в глазах.
Пациент может потерять сознание и при несвоевременном оказании медицинской помощи умереть.
Головные боли, возникающие по утрам, после сна могут быть проявлением новообразования головного мозга, абузусной цефалгии, боли напряжения, мигрени. Абузусная головная боль возникает при длительном приёме анальгетиков. Она усиливается утром. Интенсивность боли постоянно меняется в течение дня. Абузусная головная боль усиливается при стрессе, умственном напряжении, чрезмерной физической нагрузке, а также при отмене препарата, который купирует боль. Абузусная цефалгия становится постоянной, если пациент страдает депрессивным синдромом, часто раздражается, сильно устаёт. Из-за постоянной головной боли у человека снижается концентрация внимания, работоспособность. Он плохо спит, постоянно чувствует усталость.
Причины
Сегодня известно порядка 200 причин возникновения головных болей разного характера. В медицине они носят название цефалгий и являются одними из наиболее часто встречающихся симптомов функциональных нарушений и различных заболеваний, в том числе весьма серьезных. Поэтому во избежание прогрессирования имеющихся патологических изменений и развития осложнений важно не игнорировать головные боли, особенно если они возникают часто, а обращаться при их появлении к врачу.
При самом общем рассмотрении головные боли можно разделить на первичные и вторичные. В первом случае они развиваются самостоятельно из-за действия внешних факторов, особенностей образа жизни, т. е. не являются симптомом заболеваний. Как правило, это слабые или умеренные боли, которые могут провоцировать:
- нервное перенапряжение, вызванное сильным стрессом, повышенной умственной работой;
- чрезмерные физические нагрузки;
- недосып или наоборот слишком длительный сон;
- продолжительное пребывание в душном помещении, транспорте (обусловлено снижением количества кислорода в крови и развитием слабовыраженного кислородного голодания или гипоксии);
- резкие изменения погодных условий, в частности температуры и влажности воздуха, величины атмосферного давления;
- голодание, строгая диета;
- переохлаждение;
- повышенная нагрузка на глаза, в том числе вызванная слишком ярким светом, миганием ламп;
- малоподвижный образ жизни;
- естественные гормональные колебания у женщин;
- прием некоторых лекарственных средств;
- злоупотребление алкоголем.
Такие головные боли не опасны, хотя терпеть их также нельзя. Они возникают редко, и обычно удается проследить их связь с одним или несколькими вышеописанными факторами.
Вторичные головные боли более опасны, так как развиваются в результате патологических изменений в работе нервной системы или внутренних органов. При более чем 45 различных заболеваний они являются основным симптомом, а еще в сотне случаев только одним из возможных проявлений. Нередко именно они выступают первым признаком возникновения нарушений в работе сердечно-сосудистой, эндокринной системы, опорно-двигательного аппарата, развития воспалительных процессов и т. д. При отсутствии лечения они будут прогрессировать. Это приведет не только к усугублению головных болей, но и к появлению других симптомов, а в дальнейшем и к развитию осложнений, которые способны представлять серьезную опасность для здоровья и жизни человека. Так, вторичные головные боли характерны для:
- черепно-мозговых травм;
- заболеваний позвоночника (остеохондроз шейного отдела, сколиоз, лордоз, болезнь Бехтерева и другие);
- атеросклероза, тромбоза;
- гипертонии и гипотонии;
- отравлений разной степени тяжести;
- невралгий;
- воспалительных заболеваний;
- злокачественных и доброкачественных опухолей;
- ВСД и некоторых других заболеваний.
В целом все причины вторичных головных болей можно разделить на невралгические, сосудистые, инфекционно-токсические, обусловленные мышечным напряжением или нарушением ликвородинамики (распределения цереброспинальной жидкости).
При этом они могут проявляться различными по тяжести и характеру ощущениями. Они могут ощущаться в затылке, висках, области лба, глазах, затрагивать шею, быть ноющими, давящими, острыми, пульсирующими и т. д. Все это, а также частота возникновения и продолжительность приступа важно для определения причин их появления, а значит, и для подбора наиболее эффективной тактики лечения.
При сильных, длительных головных болях, мигренях, особенно в сочетании с ухудшением общего состояния, появлением других симптомов обязательно нужно обратиться к неврологу.
Опоясывающие головные боли
Опоясывающими головными болями называют те, которые охватывают и как бы стягивают всю голову, как обручем. Так чаще всего проявляются головные боли напряжения, которые могут возникать как ежедневно, так и периодически. Их причиной становятся:
- стрессовые ситуации;
- нарушения режима труда и отдыха;
- нарушения сна;
- мышечное напряжение, обусловленное длительным пребыванием в одной позе;
- дисфункция височно-нижнечелюстного сустава.
Головные боли напряжения наиболее характерны для людей 25—30 лет, хотя могут возникать в любом возрасте. Чаще от них страдают женщины.
Такие боли обычно умеренные, охватывают одновременно обе половины головы и не сопровождаются пульсацией. Но поскольку они могут возникать ежедневно или сохраняться постоянно, нередко говорят о хронической головной боли. Это чревато развитием неврозов и депрессивных состояний.
При дисфункции височно-нижнечелюстного сустава боли могу в большей степени ощущаться в виске, ухе, глазу. Это обусловлено тем, что нарушение работы сустава провоцирует мышечный спазм, что и становится причиной появления боли.
Боль в шее и/или затылке
Это один из самых распространенных видов головных болей. В подавляющем большинстве случаев они обусловлены патологическими изменениями в шейном отделе позвоночника.
Таким образом часто проявляется шейный остеохондроз. Это заболевание, при котором в расположенных между позвонками хрящевых прослойках (межпозвоночных дисках) происходят дегенеративно-дистрофические изменения. Это приводит к их обезвоживанию, уменьшению толщины и потере эластичности. В результате позвонки сближаются, на их поверхности образуются костные разрастания – остеофиты. Это, а также возникающий мышечный спазм могут становиться причиной появления головных болей. Также подобные изменения способны провоцировать раздражение или даже ущемление проходящих в естественных отверстиях позвонков нервных корешков, что и обуславливает появление болей в шее и голове.
При отсутствии грамотного, комплексного лечения межпозвоночные диски продолжают обезвоживаться, а эластичность коллагеновых волокон, из которых образована их плотная наружная оболочка (фиброзное кольцо), неумолимо снижается. Это приводит к тому, что при нагрузках они постепенно разрываются. Поскольку хрящевая ткань практически лишена способности к регенерации, патологические изменения только прогрессируют. Следствием этого становится образование протрузии межпозвоночного диска. Под этим понятием подразумевается деформация диска с образованием выпячивания за счет разрушения части фиброзного кольца и проникновения внутреннего содержимого диска (пульпозного ядра) в его толщу. На этом этапе он еще сохраняет свою целостность, но сформировавшаяся протрузия нарушает анатомию позвоночного столба. А поскольку в шейном отделе позвоночный канал, где и проходят нервные корешки, отличается наибольшей узостью, даже небольшое выпячивание в него может приводит к выраженной компрессии нервов и провоцировать сильные головные боли. Нередко это сопровождается болевыми ощущениями в шее, плечах, руках и даже прострелами в кисти.
Если и на этом этапе продолжать игнорировать проблему и бороться с головными болями обезболивающими препаратами, сохранявшие целостность волокна фиброзного кольца рано или поздно также разорвутся. В результате пульпозное ядро больше не будет отграничено от позвоночного канала и получит возможность свободно выходить в него. Так формируется межпозвоночная грыжа. Она несет еще большую опасность с точки зрения развития головных болей, прострелов в руки, так как отличается большими размерами, чем протрузия. Кроме того, выраженная компрессия спинномозговых корешков грыжей может приводить к развитию неврологических осложнений в виде нарушения чувствительности, онемения рук, шеи, затылка, а также ограничению подвижности.
Головные боли чаще всего возникают еще на этапе развития шейного остеохондроза, а по мере прогрессирования заболевания и развития его осложнений усиливаются, нередко становясь непереносимыми.
Также шейный остеохондроз и его осложнения в виде протрузий и межпозвоночных грыж нередко приводят к сжатию проходящих по двум сторонам шейных позвонков позвоночных артерий, которые обеспечивают 15—30% кровоснабжения головного мозга. В результате возникших в межпозвоночных дисках изменений нарушается приток крови к головному мозгу. Но также это может быть обусловлено развитием атеросклероза или тромбоза. В любом случае уменьшение просвета позвоночных артерий провоцирует возникновения в клетках головного мозга дефицита кислорода, что приводит к гипоксии. Одним из основных ее симптомов является головная боль. При выраженном кислородном голодании в результате серьезного сужения просвета одной или обеих позвоночных артерий может также наблюдаться:
- головокружение, потемнение в глазах, потеря сознания;
- шум в ушах;
- нарушения зрения, речи, сложности при глотании;
- нарушения координации движений, поддержания равновесия;
- потливость;
- тошнота и рвота;
- панические атаки.
При шейном остеохондрозе головные боли могут быть обусловлены неврологическими и сосудистыми изменениями. А провоцирующим приступ фактором часто выступает длительное пребывание в вынужденной позе со склоненной головой, например, при работе за компьютером или использовании мобильных гаджетов.
Также причиной боли в затылке и шее может выступать невралгия затылочного нерва. Она обусловлена раздражением затылочного нерва в результате переохлаждения, удара или действия других факторов. В таких ситуациях головные боли изначально резкие, сильные. Их эпицентром обычно становится затылок, откуда они распространяются на шею и спину, а нередко и отдают в ухо и нижнюю челюсть. Для невралгических болей характерно усиление при резком движении, например, повороте головы, и физической нагрузке.
Еще одной распространенной причиной появления болей в шее и затылке является искривление позвоночника. Подобным образом может проявляться как лордоз (усугубление естественного прогиба позвоночника), так и сколиоз (боковая деформация позвоночного столба). Чаще всего эти патологии становятся следствием неправильной осанки, но также могут возникать в результате получения родовых травм, ослабления мышц шеи, перенесения некоторых инфекционных и вирусных заболеваний. Для них характерны хронические тупые головные боли, сохраняющиеся практически постоянно.
Сильные, приступообразные боли
Сильные головные боли могут сопровождать черепно-мозговые травмы, повышение артериального давления и гипертонию, шейный остеохондроз, протрузии и межпозвоночные грыжи, о которых говорилось выше. При ЧМТ боль является следствием удара, образования гематомы или внутримозгового кровоизлияния. Она возникает сразу или спустя некоторое время после травмы. Если сразу же не была проведена диагностика состояния головного мозга, в таких ситуациях нужно немедленно обращаться к врачу.
Если причиной является гипертония, то обычно головная боль появляется утром и нередко сосредоточена в области затылка. Ее сила зависит от показателей артериального давления, но чаще она умеренная. Сильная головная боль может свидетельствовать о гипертоническом кризе. Это сопровождается:
- мельканием мушек перед глазами;
- головокружением;
- тошнотой;
- ощущением жара;
- потоотделением;
- дрожью во всем теле.
Если не оказать больному с гипертоническим кризом экстренную медицинскую помощь, это может привести к летальному исходу.
Также отдельно выделяют мигрени – мощные приступообразные головные боли, повторяющиеся с завидной регулярностью. Они характерны для синдрома позвоночной артерии, вегетососудистой дистонии (ВСД) и некоторых других вегетативных нарушений. Хотя доподлинно все причины возникновения мигреней еще не установлены.
Под ВСД подразумевают не отдельное заболевание, а синдром, сочетающий в себе различные нарушения функционирования вегетативной нервной системы. Он может развиваться на фоне психологических проблем, эндокринных патологий, неврологических нарушений, заболеваний сердечно-сосудистой системы и других.
Для мигреней характерны сильные приступы пульсирующих головных болей, которые могут наблюдаться только в одной половине или охватывать всю голову. Они могут повторяться с разной частотой и сопровождаться так называемой аурой, которая исчезает с началом приступа головной боли. Под аурой подразумевают возникновение примерно за час до начала приступа ряда предвестников:
- нарушения зрения с мерцанием пятен перед глазами, выпадением части поля зрения;
- изменение вкуса и обоняния;
- слуховые галлюцинации;
- тошнота и рвота.
Тем не менее мигрень может быть и без ауры. В таких случаях человека быстро накрывает приступ головной боли на фоне полного благополучия. Отличить мигрень от обычной сильной головной боли можно по пульсирующему и давящему характеру болевых ощущений, сосредоточении болей в области лба, висков, вокруг глаз, появлении светобоязни, онемения пальцев. Иногда изначально боль появляется в затылке, но впоследствии распространяется и на лобную часть головы.
По данным статистики, от мигреней страдает порядка 14% населения развитых стран, причем чаще они встречаются у женщин.
Провоцировать приступ мигрени могут:
- стрессы;
- физическое перенапряжение;
- гормональные колебания, например, при беременности или предменструальном синдроме у женщин;
- ухудшение качества питания;
- употребление в повышенных количествах сыра, красного вина, шоколада, цитрусовых и других богатых тирамином продуктов питания.
Боль в глазах, лбу и висках
Причин появления головных болей такого типа достаточно много. В определении того, что именно служит поводом для их развития, большое значение имеет характер болевых ощущений. Так:
- резкая, сильная боль характерна для мигреней, менингита (заболевания, сопровождающегося воспалительным процессом в мозговых оболочках), гайморита;
- колющая боль чаще указывает на развитие неврита, невралгии или воспаления зрительного, тройничного нерва (боль присутствует в скулах, вокруг глаз, области верхней и нижней челюсти и провоцируется жеванием, разговором);
- давящая боль – типичный спутник образования опухолей разной природы, но также может быть следствием воздействия относительно безобидных факторов, в частности смены погодных условий, воздействия сильного стресса.
При инфекционных заболеваниях практически всегда наблюдается повышение температуры тела и другие симптомы.
Отдельно выделяют так называемые пучковые, кластерные боли или мигрени Хортона. Для них также присуща концентрация с одной стороны головы в виске, глазе или области надбровной дуги. Но характерной чертой является высокая степень интенсивность, мучительность, а также внезапность начала и быстрое усиление. Боль сверлящая, жгучая и может достигать таких пределов, что может вызывать мысли о суициде во время приступа. При этом истории уже известны неединичные случаи самоубийств из-за кластерных болей. Их появление связывают с патологической активностью гипоталамуса, чрезмерным наполнением сосудов кровью, развитием тригеминальной невралгии.
Хортоновские мигрени отличаются приступообразным характером и возникают с периодичностью от раза в неделю до раза в 2 месяца и сохраняются в среднем до часа. При этом боль всегда появляется в одном и том же месте, нередко провоцирует рвоту и повышенное слюноотделение. Иногда они отдают в щеку, мягкое небо, нижнюю челюсть, ухо и шею. Это сопровождается нарастанием тревоги, развитием депрессивного состояния в ожидании нового приступа. Но после череды таких приступов обычно наступает период ремиссии, длительность которого в разных случаях отличается. Нередко ремиссия может сохраняться несколько лет, но затем мучительные локальные головные боли возвращаются.
Кластерные боли чаще встречаются у мужчин.
Боль в висках
Боли в висках – типичный признак неврологических расстройств и нарушений мозгового кровообращения. Это чаще всего обусловлено развитием заболеваний позвоночника и сосудистыми нарушениями, в частности:
- шейным остеохондрозом;
- атеросклерозом, тромбозом;
- синдромом позвоночной артерии.
Реже причина головной боли такого характера кроется в развитии инфекционных заболеваний, неврозов и отита.
Чаще всего боль в висках начинает беспокоить по вечерам. Она может быть одно- или двухсторонней, тупой или пульсирующей, приступообразной, стреляющей или давящей. В любом случае она существенно снижает работоспособность и никогда не бывает первичной. Поэтому при ее появлении, особенно регулярном, всегда требуется консультация невролога.
Резкой болью в виске может проявляться начало инсульта. В таком случае также можно заметить неподвижность одной из сторон лица, тела, потерю четкости речи.
Височная головная боль
Сильная головная боль в висках беспокоит больных отитом, мигренью. Она возникает при повышении внутричерепного и артериального давления. Одна из причин появления боли в области виска – воспаление или травма височно-челюстного сустава. В этом случае боль возникает в области виска, отдаёт в ухо и глаз. Иногда болезненные ощущения возникают в плече, шее, лопатке. При неправильном положении височно-челюстного сустава развивается мышечный спазм, который вызывает усиление головной боли. После лечения основного заболевания боль проходит.
Одна из причин головной боли в области виска – артериит. Это заболевание, при котором воспалительный процесс поражает сосуды головы и височной области. Вследствие аутоиммунного воспаления стенок артерии и крупных сосудов в височной области на их стенках оседают иммунные комплексы, которые вырабатываются в ответ на инфекцию. Иммунная система воспринимает эти клетки как чужие. Стенки сосудов утолщаются, на них образуются тромбы. Эта патология проявляется сильной головной болью в области виска, общей слабостью, нарушением зрительной функции. При прогрессировании заболевания поражение артерий приводит к недостаточности функциональности органов.
Нередкая причина развития боли в виске, в области глаза и сильной давящей боли в черепной коробке – стресс. При ухудшении памяти, слуха, зрения и постоянной пульсирующей сильной боли в области виска невролог может заподозрить развитие новообразования головного мозга.
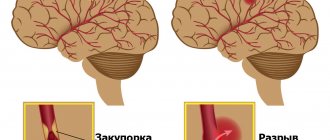
Резкая боль в области виска – частый симптом инсульта. Она сопровождается онемением одной стороны лица, тела, потерей речи. Геморрагический инсульт может произойти из-за разрыва аневризмы церебральной артерии. Острая сосудистая катастрофа развивается в результате стресса. Её предвестником может быть сильная головная боль.
Боль в лобной части головы
Лоб это часть тела на голове человека, расположенная от бровей внизу до основания волос кверху. По бокам лоб ограничен висками. Боль в лобной части головы может вызываться самыми разными причинами. Лоб может болеть из-за воспаления синусов, зубов, мигрени, аллергии, продолжительного стресса.
Причины боли в лобной части головы
Головная боль в лобной части распространяется из шеи в затылок, виски, область глаз, с одной или с двух сторон. Может сопровождаться следующими характерными симптомами:
- головокружение;
- пошатывание;
- тошнота.
Можно нащупать болевые точки в области затылка и шеи. Боль тупая, монотонная, давящая, сжимающая или распирающая. Локализация боли обычно ощущается вокруг головы, в лобной части головы и глаз, висков, под затылком, иногда напоминает стягивание головы лентой или тесной шапкой. Провоцируется обычно психическим напряжением, усталостью. Возникает на фоне нервного истощения или сильного психического стресса. Причиной обычно оказывается психологическая проблема, особнно чрезмерные усилия, не приводящие к желаемому результату и развязке, тревога или депрессия.
Головная боль при повышении внутричерепного давления
Данный подвид головной боли встречается у людей, склонных к понижению или повышению артериального давления. Симптомом обычно является боль средней интенсивности. Во время приступа головной боли обнаруживается пониженное или повышенное артериальное давление. Часто провоцируется погодой, переутомлением, психическим стрессом. Также причиной могут стать следующие заболевания:
- артериальная гипертония;
- сосудистая дистония;
- нарушения в работе щитовидной железы, надпочечников, почек, сердца;
- психоэмоциональное перенапряжение, переутомление
Боли сдавливающего или распирающего характера в лобной части головы могут сочетаться с давящими болями в области глаз. При гайморите возникает ощущение напряжения или боли в пораженной пазухе, нарушение носового дыхания, выделения из носа, расстройство обоняния на пораженном стороне, светобоязнь и слезотечение.
Боль часто разлитая, неопределенная или локализуется в лобной части головы, виска и возникает в одно и то же время дня. Температура тела повышена, нередко бывает озноб. Причины воспаления лобной пазухи, как правило, те же что и при воспалении гайморовой пазухи. Однако протекает данное заболевание значительно тяжелее, чем воспаление других придаточных пазух носа. При фронтите отмечаются следующие симптомы:
- боль в лобной части головы утром;
- нарушение носового дыхания;
- выделения из соответствующей половины носа.
Боль нередко невыносимая, приобретает невралгический характер. В тяжелых случаях характерны боли в глазах, светобоязнь и снижение обоняния. Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока. При остром гриппозном фронтите температура тела повышена, иногда изменен цвет кожных покровов над пазухами, отмечаются припухлость и отечность в лобной части головы и верхнего века, являющиеся следствием расстройства местного кровообращения.
Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока. При остром гриппозном фронтите температура тела повышена, иногда изменен цвет кожных покровов над пазухами, отмечаются припухлость и отечность в лобной части головы и верхнего века. Боли в лобной части головы чаще всего связаны с воспалением оболочек лобной и решетчатой пазух носа, с развитием невралгии или неврита первой ветви тройничного нерва. Невралгические боли приступообразные, не сопровождаются повышением температуры тела, выделением слизи из носа. Во время приступа возможны слезотечение, покраснение лба.
Инфекции
При инфекционных болезнях локализация боли может быть различной, но самой распространенной является головная боль. Это самая частая жалоба больных многими инфекционными болезнями. Она отмечается при любом повышении температуры тела и интоксикации. Боль обычно тупая и локализуется преимущественно в лобной части головы при следующих заболеваниях в организме:
- грипп;
- тиф, малярия;
- острый менингит.
Действительно, очень сильная головная боль бывает при остром менингите, проявляющемся также рвотой и менингеальным синдромом. Головная боль при гриппе локализуется в лобной части головы, надбровных дуг и висков. Она появляется в начале болезни и сочетается с такими симптомами, как:
- озноб;
- боль в мышцах;
- чуство разбитости и слабости.
Движения глаз болезненны, выражена светобоязнь. Больные о за грудиной (трахеит), кашель. Распространенный болевой синдром наблюдается при лихорадке денге. Особенно сильна при ней ретроорбитальная головная боль, а также боль в мышцах, суставах. Из-за боли в мышцах и суставах появляется походка на несгибающихся ногах (походка щеголя, денди). Лицо гиперемировано и одутловато, склеры инъецированы, возможна геморрагическая сыпь. Боль в мышцах и суставах сохраняется до 3-8 недель. Жгучие односторонние боли, пульсирующие, отдающие в область лба и глаза (он при этом краснеет и слезится), так называемые кластерные, или пучковые. Подавляющее большинство страдальцев это мужчины старше 30 лет, причем курильщики. Приступы могут начинаться с сигареты, даже небольшой дозы алкоголя, резкой смены климата. Они всегда мучительны — человек в буквальном смысле хватается за голову, не может усидеть на месте, боль приходит и по ночам, а обезболивающие средства помогают ненадолго. Природа кластерных болей изучена мало, но врачи относят ее к сосудистым — как и мигрень, старую недобрую спутницу многих женщин. Мигрень проявляется сильной, пульсирующей, внезапно начинающейся, односторонней болью в лобной части головы и виска, иррадиирующей в глазницу, затылок. Подобные приступы периодически повторяются. Имеет место семейная предрасположенность. Пищевые добавки, такие как мононатриевый глюкамат, также могут вызывать боль в лобной части головы.
Спектр причин, вызывающих боль в области лица, более чем широк, поэтому для установления истины обычно требуется помощь врача. Более того, в отдельных случаях необходим целый консилиум, состоящий из семейного врача, стоматолога, отоларинголога и невропатолога. И хотя вам нужен специалист, чтобы установить причину боли, многое Вы можете сделать сами, во всяком случае, облегчить боль в первые моменты ее появления.
Головная боль и шум в ушах
Головная боль и шум в ушах – признаки отита, гайморита. В этом случае у пациентов повышается температура тела. Боль отдаёт в глаз, зубы, челюсть. Головная боль в области макушки нередко возникает по следующим причинам:
- После сильного стресса;
- Во время приступа мигрени;
- В результате перенапряжения мышц шеи;
- После злоупотребления спиртными напитками и курением;
- Вследствие черепно-мозговой травмы.
Цервикогенная головная боль, симптомы которой указывают на проблемы с позвоночником, является вторичным явлением. Такая боль появляется при протрузии межпозвонковых дисков и развитии спинномозговых грыж в шейном отделе позвоночника, сильном напряжении мышц шеи, изнашивании позвонков, компрессии нервного корешка. Опухоль позвоночника шейного отдела также проявляется сильной головной болью и шумом в ушах.
Диагностика и лечение головной боли
Поскольку причин возникновения головной боли существует огромное количество, то главным в ее диагностике является определение обстоятельств появления боли, провоцирующих факторов, характера, интенсивности, расположения, частоты и длительности, а также сопутствующих симптомов. Основные исследования состоят из измерения давления, диагностики глазного дна, клинического анализа крови, Р-графии черепа, турецкого седла, шейного отдела позвоночника, ультразвуковой допплерографии, а также консультаций смежных специалистов. Если возникнут подозрения на опухоль, то потребуется КТ и МРТ.
Срочного обращения к неврологу
и дополнительных обследований требуют следующие симптомы:
- сильная головная боль при изменении характера ранее существующих болей;
- головные боли, усиливающиеся на протяжении нескольких дней и недель;
- головные боли, нарастающие при физическом напряжении, кашле, чихании и т. д.
- головные боли на фоне повышения температуры тела для исключения менингита;
- головные боли на фоне возникновения психических и неврологических расстройств (нарушение речи, координации, онемение, судороги);
- головные боли, мешающие полноценному сну;
- рвота, предшествующая головной боли.
Терапия вторичной головной боли направлена на устранение их причины. Для лечения первичной головной боли прежде всего устраняют факторы, влияющие на появление боли, подбирают необходимое количество обезболивающего препарата и назначают профилактическое медикаментозное лечение, также предлагаются немедикаментозные методы: массаж, ИРТ, мануальная терапия, ЛФК.
Кластерная головная боль
Кластерные головные боли возникают приступами, сериями (кластерами). Неврологи считают, что кластерная головная боль связана с «биологическими часами» человека – механизмами, регулирующими работу желез внутренней секреции, органов и сосудов. Боль возникает при расширении просвета мозговых сосудов.
Кластерная головная боль может быть настолько сильной, что во время приступа у некоторых пациентов возникают суицидальные мысли или действия. Продолжительность приступа варьирует от 15 минут до нескольких часов. Приступы повторяются несколько раз в течение суток. Это может продолжаться несколько месяцев, а потом на полгода наступает «перерыв».
Боль обычно возникает с одной стороны головы, в виске или глазной орбите. Она сочетается со следующими признаками:
- Покраснением глаз;
- Слезотечением;
- Заложенностью носа;
- Припухлостью (отёком) в области бровей, лба.
Неврологи Юсуповской больницы применяют эффективные методы лечения кластерных головных болей и предотвращения очередных приступов.
Записаться на приём
При каких заболеваниях возникает головная боль в области лба и глаз
Головные боли в области лба и глаз – достаточно частое явление. В чем может быть их причина и что делать, чтобы помочь себе?
Мигрень
Самая распространенная причина такой специфической локализации боли — это мигрень. Многие считают, что мигрень – это просто головная боль. В реальности же приступ мигрени – это не только неприятные ощущения. Приступ обычно состоит из 4 стадий или фаз. Приступ мигрени развивается в результате действия провоцирующих факторов и лишь при наличии генетической предрасположенности.
В качестве провокаторов выступают изменение погоды, физическое перенапряжение и эмоциональный стресс, определенные пищевые продукты (копчености, сыры, орехи, шоколад, морепродукты) и напитки (шампанское, пиво, вино, особенно, красное), пропуск приема пищи, недостаток жидкости в организме, избыток или недостаток сна.
Приступ мигрени проявляется пульсирующими или давящими болями в области лба, виска, глаза с одной стороны, длительность которых составляет 4-72 часа. От приступа к приступу сторона боли может меняться. Головные боли при мигрени сопровождаются тошнотой, реже – рвотой, непереносимостью громких звуков, яркого света, резких запахов, которые усиливают боль.
Перед приступом может возникать так называемая аура мигрени, которая проявляется разными зрительными (вспышки перед глазами, выпадение половины поля зрения), слуховыми (шум, звон в ушах), обонятельными, вкусовыми и другими сенсорными феноменами.
При редких (1-2 раза в месяц) и нетяжелых приступах мигрени необходимо подобрать препараты для успешного избавления от боли. При более частых и/или более тяжелых приступах (высокая интенсивность боли и неэффективность препаратов для снятия приступа) необходимо профилактическое лечение длительностью от 6 до 12 месяцев, которое подбирает только врач с учетом индивидуальных особенностей пациента.
Пучковые (кластерные) головные боли
Это заболевание гораздо более редкое, чем мигрень. Оно проявляется очень интенсивными болями в области виска и глаза с одной стороны длительностью от 15 минут до 3 часов (чаще 30-60 мин.). Они сопровождаются слезотечением и покраснением глаза на стороне боли, отеком века, заложенностью и выделениями из носа, а так же болевой приступ может сопровождаться психомоторным возбуждение. Приступы боли могут возникать несколько раз в день, очень часто они развиваются в ночное время, между 11 и 3 часами ночи.
Для кластерных головных болей характерно наличие обострений («пучка», или кластера), которые могут длиться от 2 недель до 3 месяцев. Чаще обострения бывают весной и осенью. В редких случаях кластерные головные боли бывают хроническими.
При наличии у пациента пучковых головных болей обязательно назначение профилактического лечения в период «пучка» и использования средств, которые убирают приступ. Каждый пациент в период лечения нуждается в динамическом наблюдении.
Пароксизмальная гемикрания
Это еще более редкая разновидность головных болей, ее иногда могут путать с мигренью из-за пульсирующего характера боли. Однако при этой болезни приступы гораздо короче, длятся от 2 до 30 минут, и могут повторяться до 5 раз в сутки. Характерным признаком пароксизмальной гемикрании является уменьшение боли после приема препарата индометацин.
Заключение
Разновидностей головных болей, которые локализуются в области лба и глаза, достаточно много. Каждая имеет определенный механизм возникновения и алгоритм лечения. Мы рассмотрели лишь самые основные типы. И, конечно же, как поняли читатели, пациент не может самостоятельно разобраться с тем, какой вид головной боли его беспокоит. Если болит голова, обязательна консультация врача-невролога, специализирующегося на лечении головных болей, или цефалголога. В Саратове работает Клиника лечения боли, где вам могут помочь. Для записи на прием звоните по телефону +7 (8452) 49-30-49.
Боль при повышении внутричерепного давления
Внутричерепное давление может повышаться по следующим причинам:
- Черепно-мозговой травмы;
- Объёмного образования в черепной коробке;
- Гидроцефалии – водянки головного мозга;
- Ишемического или геморрагического инсульта;
- Менингита, энцефалита.
При повышении внутричерепного давления головная боль возникает по утрам после того, как человек долго находился в горизонтальном положении. Она проходит к середине дня. Интенсивность боли усиливается при наклоне туловища вперёд, во время перенапряжения, кашля. Она сопровождается тошнотой и рвотой, которая не приносит облегчения.
Новообразования
Рак головного мозга – очень страшная патология. На начальных стадиях ярковыраженные проявления могут отсутствовать Любые новообразования, развивающиеся в черепной коробке, повышают внутричерепное давление и в конечном итоге начинает болеть голова, появляется рвота на пике головной боли, не приносящая облегчения, в основном — в ранние утренние часы, нередко наблюдаются парезы и параличи, но все зависит от стадии и локализации.
Если опухоль находится в лобной доли мозга, больные могут не ощущать ее присутствия очень долго. Иногда первым признаком становятся не болевые ощущения, а снижение зрения. В других же зонах опухоли могут вызывать различные неврологические нарушения — судороги, параличи, нарушения речи. Часто больные жалуются на тошноту и нарушения сна. Диагностирует болезнь врач онколог.
Злокачественные опухоли растут очень быстро, поэтому если у Вас часто болит голова по неизвестной причине, лучше не тянуть с обращением к онкологу. МРТ быстро поможет поставить верный диагноз или же, наоборот, исключить самый страшный вариант.
Сосудистые головные боли
Головная боль развивается у пациентов, страдающих заболеваниями сердечно-сосудистой системы:
- Артериальной гипертензией;
- Атеросклерозом;
- Инсультом;
- Церебральным атеросклерозом, тромбозом;
- Кровоизлиянием под оболочки головного мозга;
- Вегетососудистой дисфункцией.
При сильном повышении артериального давления возбуждаются болевые нервные окончания в стенках сосудов: когда головной мозг начинает получать меньше кислорода, он реагирует болью. Обычно сосудистая головная боль возникает в висках. Она часто сочетается со следующими симптомами:
- Шумом, чувством заложенности в ушах;
- Мельканием «мушек перед глазами»;
- Головокружением;
- Тошнотой, рвотой;
- Преходящим нарушением зрения.
Иногда головная боль становится первым симптомом сосудистой патологии.
Венозные головные боли
Головная боль беспокоит пациентов, у которых нарушен отток венозной крови из полости черепа. К расстройству функции внутричерепных вен приводят следующие заболевания:
- Новообразования;
- Гематомы;
- Перенесенный инсульт;
- Врождённые дефекты развития венозных сосудов.
Венозная боль носит тупой характер. Она возникает в обеих половинах головы, по утрам. Пациента беспокоит чувство распирания, давления, тяжести в голове. Затем возникает головокружение, гул, шум в голове. Могут становиться синюшными мочки ушей, кончик носа, губы. Боль усиливается во время стресса, смены погоды, после употребления алкоголя. Человеку из-за скованности во всём теле утром сложно встать с постели. В течение дня он ощущает вялость, как будто он совсем не спал ночью.
Головная боль при шейном остеохондрозе
При развитии шейного остеохондроза сдавливаются нервные корешки, отходящие от спинного мозга. Пациентов беспокоит боль в шее, которая отдаёт в голову. Вдоль позвоночника в области шеи проходят позвоночные артерии. По ним кислород с кровью доставляется в головной мозг. При шейном остеохондрозе кровоток в них постепенно нарушается. Это происходит из-за сдавления сосуда смещённым позвоночным диском, напряженной мышцей или костным выростом на позвонке.
Без адекватной терапии нарушения нарастают, и постепенно развивается синдром позвоночной артерии. Он проявляется головными болями, головокружением, частой потерей сознания (особенно при резких поворотах головы), сильной утомляемостью и снижением работоспособности.
Если болит лоб. Говорим о фронтите
Вирусы, переохлаждение, табачный дым, летние купания с ныряниями в прудах, морях и реках… Эти факторы могут способствовать развитию острого и обострению хронического риносинусита, в частности фронтита. Что это такое? Как он проявляется? Как его выявляют и лечат? Можно ли вылечить фронтит без антибиотиков?
На эти и другие вопросы отвечает кандидат медицинских наук, доцент кафедры хирургии медицинского института ТулГУ, врач-отоларинголог «Клиники Эксперт» Тула Людмила Владимировна Вандышева.
— Людмила Владимировна, расскажите, что это за болезнь – фронтит? Насколько часто она встречается?
— Фронтит – это воспаление слизистой оболочки лобных (фронтальных) пазух. Всего у человека восемь околоносовых (придаточных) пазух носа (по четыре с каждой стороны). Все они имеют соустья с полостью носа, через которые происходит вентиляция пазух, удаление слизи в полость носа и глотку. Лобных пазух, в основном, две. Они находятся в лобной кости, за надбровными дугами.
Насколько часто встречается фронтит? Острый фронтит – нечастое заболевание. В моей практике встречается примерно 5–10 случаев фронтита на 100 случаев воспаления придаточных пазух носа. Но по частоте внутричерепных осложнений фронтит занимает второе место (после воспаления решетчатых пазух).
Фронтит бывает и у взрослых, и у детей.
— Когда говорят о носовых пазухах, часто можно услышать слово «синусит». Скажите, пожалуйста, что это такое и в чём разница между синуситом и фронтитом?
— Правильнее говорить «риносинусит», так как доказано, что воспаление слизистой оболочки полости носа (рино-) и воспаление придаточных пазух носа – синусов (синусит) неотделимы друг от друга. Но это общее понятие.
В зависимости от локализации воспалительного процесса выделяют:
- гайморит (воспаление верхнечелюстных пазух);
- этмоидит (воспаление решетчатых пазух);
- сфеноидит (воспаление клиновидных пазух);
- фронтит (воспаление лобных пазух).
То есть фронтит – это частный случай риносинусита.
— С какого возраста у ребёнка может развиться фронтит?
— В литературе указано, что к 12 – 14 годам лобные пазухи полностью формируются. Но на практике мы видим, что даже в пазухах, которые ещё не до конца сформировались, может быть воспалительный процесс. Т. е. развитие фронтита возможно у детей в возрасте 7, 8, 9, 10, 12 лет и т. д.
— Каковы причины развития фронтита?
— Основная причина развития воспаления – вирусная и бактериальная инфекция. Доказано, что 98 % заболевших ОРВИ имеют отёк в придаточных пазухах носа. К моменту выздоровления этот отёк благополучно проходит. Но тем не менее у 2 % больных этот отёк сохраняется и приводит к развитию риносинусита. Поэтому если более 10 дней после начала ОРВИ сохраняются или усиливаются жалобы больного, то следует немедленно его обследовать на предмет риносинусита. К этим жалобам относятся:
- затруднённое носовое дыхание;
- выделения из носа или стекание слизи по задней стенке глотки;
- боли в проекции пазух носа;
- потеря обоняния;
- кашель у детей.
Вирусная инфекция, переохлаждение, токсические воздействия, курение табака и т. д. могут провоцировать снижение иммунологической активности слизистой оболочки, т. е. защиты. И тогда активизируется своя бактериальная инфекция, которая постоянно живёт у нас в носоглотке (носоглотка – место нестерильное), и начинается воспалительный процесс.
К сожалению, после недостаточно проведённого лечения, а также самолечения в придаточных пазухах носа сохраняется отёк слизистой оболочки, объём воздушной полости пазухи уменьшается, и через естественные соустья в пазухи может попадать инфекция, вода при купании, особенно нырянии в различных водоёмах, которые, естественно, стерильными не являются. Такое «оздоровление» часто заканчивается в кабинете у врача.
Кроме того, у взрослых провоцирующим фактором могут быть прогулки на мотоцикле, велосипеде в холодное время года, когда ветер бьёт в лицо и лобная область не защищена.
— Как проявляется фронтит?
— Ранее я перечисляла симптомы риносинусита. Это затруднение носового дыхания, выделения из носа либо стекание слизи по задней стенке глотки, боли в проекции пазух носа, потеря обоняния, кашель у детей. Так же проявляется и фронтит. Только боль в проекции лобных пазух (в дополнение к вышеизложенным жалобам) является уточняющим фактором именно фронтита. Но часто фронтит диагностируется только после дополнительных методов обследования и является «находкой», так как больной может жаловаться лишь на заложенность носа, выделения из носа, потерю или снижение обоняния (особенно если воспалительный процесс негнойный, т. е. в фазе отёка).
— Людмила Владимировна, а какие методы диагностики используются для постановки диагноза «фронтит»?
— Первое – осмотр полости носа, или риноскопия. При осмотре в среднем носовом ходе можно увидеть полоску гноя или инфицированной слизи, отёчность слизистой оболочки. Далее рекомендуется сделать рентгенограмму придаточных пазух носа. Но на сегодня, по различным данным, процент достоверности рентгенологического исследования составляет от 37 до 45 %. Поэтому золотым стандартом являются магнитно-резонансная или компьютерная томография придаточных пазух носа. Лучше, конечно, МРТ. Здесь видно всё: отёчность это или уровень жидкости в лобной пазухе, и даже какая это жидкость (слизь или гной).
Нередко острый или хронический фронтит протекает скрыто, маскируясь другими симптомами: головная боль, «мигрень», кашель, слабость и т. д.
Случай из практики
МРТ-снимки лобной пазухи ребёнка 8 лет, с навязчивым подкашливанием в течение 2 лет, который лечился у психоневролога с синдромом навязчивых состояний
МРТ лобных пазух (до и после лечения)
Кроме того, чтобы правильно поставить диагноз и назначить качественное лечение, берутся мазки из зева и носа на микрофлору, определяется её чувствительность к антибиотикам. А чтобы выяснить интенсивность воспаления, проводится анализ крови.
Записаться на МРТ околоносовых пазух можно здесь ВНИМАНИЕ: услуга доступна не во всех городах
— Как лечат фронтит?
— Лечение фронтита может быть консервативным или оперативным. Пациента либо отправляют в стационар, либо лечат в кабинете поликлиники. Если в пазухе есть уровень гноя, необходимо сделать пункцию лобной пазухи. Это травматичная процедура. Проводится через переднюю стенку лобной пазухи, т. е. практически через лобную кость. Переднюю стенку пазухи прокалывают, удаляют гной путём промывания пазухи через пункционное отверстие.
Как проводится консервативная терапия? Чтобы удалить содержимое лобной пазухи, нужно создать условия для её дренирования через естественное соустье, открывающееся в полость носа. В нашей клинике проводится лечение фронтита методом перемещения. Для этого мы вводим в нос турунду (небольшой узкий марлевый тампон) с сосудосуживающим препаратом. Так снимается отёк слизистой и открывается ход в лобную пазуху. При необходимости проводим местное обезболивание и начинаем промывать придаточные пазухи методом перемещения жидкости.
Существует несколько модификаций этого метода. В своей практике я промываю пазухи в положении больного сидя, запрокинув ему голову назад. В одну половину носа медленно при помощи шприца без иглы вводится физиологический раствор или раствор антисептика, из другой половины носа при помощи электроотсоса эвакуируется слизь и гной вместе с раствором. При этом больной то закрывает, то открывает рот, изменяя тем самым давление в носоглотке.
Обязательно назначаются антибиотики широкого спектра действия, препарат из трав и муколитическое (отхаркивающее) средство, чтобы лучше отходила слизь. И не забываем вместе с антибиотиком давать пациенту препарат для нормализации кишечной микрофлоры.
Когда мы полностью очистили пазухи, назначаем противоотёчную терапию, магнитотерапию, реабилитационные мероприятия.
И я бы хотела немного остановиться на фронтитах у беременных. Здесь хорошо помогает метод промывания носа путём перемещения жидкости в сидячем положении больного. С его помощью очень хорошо промывается нос и придаточные пазухи.
— А можно ли вылечить фронтит без антибиотиков?
— В моей практике такие случаи были. Это возможно, если фронтит не запущенный, если в лобной пазухе слизь, а не гной. Метод перемещения вполне приемлем и достаточен для лечения негнойного фронтита.
Читайте материалы по теме:
Как правильно применять антибиотики? Инструкция по применению Почему антибиотики не помогают?
— Расскажите, можно ли лечить фронтит в домашних условиях, и если да, то как?
— Я не рекомендую этого делать. Из рассказа одного пациента: «Я засунул кусочек каштана в нос и у меня выходил гной. Я выздоровел». Всё равно этот больной к нам придёт, рано или поздно. Инфекция каштанов не боится. Возможно, иммунитет каким-то образом справился с небольшим количеством гноя, но бактериальная инфекция жива. И силы этой инфекции зависят от её количества. Как только появятся провоцирующие факторы – ОРВИ, ноги промочил, на мотоцикле покатался, нырял (вода под давлением попадала в нос и пазухи) – то, о чём я говорила в начале нашей беседы, инфекция сразу же активизируется. И тогда начнётся хронический воспалительный процесс. Поэтому дома такие заболевания не лечатся ни у детей, ни у взрослых.
— Можно ли греть лоб при фронтите?
— Конечно же нельзя. Сила инфекции, повторяю, зависит от её количества, а количество бактерий растёт, идёт активное размножение на тёплой, влажной слизистой оболочке придаточной пазухи. На определённом этапе лечения может применяться магнитотерапия, лазеротерапия на лобную область, на область придаточных пазух носа. А вот что касается того, чтобы греть лоб солью, гречкой, песочком – этого делать нельзя ни в коем случае.
— Какие могут быть осложнения, если не лечить фронтит?
— Во-первых, рядом с лобной пазухой находится глазница. И гной может разрушить её стенку и выйти в полость глазницы. Т. е. возможна даже полная потеря зрения.
Во-вторых, может развиться риногенный менингит. Т. е. менингит, который является следствием гнойного или даже негнойного воспаления пазух носа. Сначала болит лоб, потом начинается тошнота, рвота, не связанные с приёмом пищи, возникает ригидность затылочных мышц, то есть они становятся твёрдыми, больной не может подбородком коснуться грудины. Могут быть головная боль, головокружение. Если диагноз «менингит» подтверждается, то проводится оперативное вмешательство.
При осложнениях фронтита ни о каких консервативных методах терапии речи быть не может.
Подробнее о менингите читайте в наших статьях:
Атака по голове. Как уберечься от летнего менингита? Покажет ли МРТ менингит?
— Заразен ли фронтит для окружающих?
— Да, фронтит заразен. Это тяжёлая бактериальная инфекция. Часто с риносинуситами приходит вся семья: у папы фронтит, у маленького этмоидит, у мамы гайморит. Поэтому больному нужна не только отдельная посуда, но и отдельное полотенце, отдельная подушка и проч. Запрещается близкий контакт больной мамы, папы, бабушки и т. д. с ребёнком (нельзя целовать ребёнка). Ложка и соска – личное имущество только малыша, важно всегда помнить об этом.
Беседовала Марина Воловик
Редакция рекомендует:
Что покажет МРТ носовых пазух? Не дышит! Как лечить насморк у детей? Искривление носовой перегородки: оставить или исправить?
Для справки:
Вандышева Людмила Владимировна
В 1982 г. окончила педиатрический факультет Воронежского медицинского института. 1989 г. – специализация по отоларингологии. 2007 – 2009 гг. – аспирантура в медицинском институте ТулГУ. В настоящее время – врач высшей категории, кандидат медицинских наук, доцент кафедры хирургии медицинского института ТулГУ, врач-отоларинголог в «Клинике Эксперт» Тула. Принимает по адресу: ул. Болдина, 74.
Диагностика
Неврологи Юсуповской больницы проводят комплексное обследование пациентов. Оно позволяет установить точную причину головной боли. Пациентам назначают следующие исследования:
- Компьютерную и магнитно-резонансную томографию головного мозга;
- Ультразвуковое допплеровское исследование сосудов головы и шеи;
- Электроэнцефалографию;
- Эхоэнцефалографию;
- РЭО-энцефалографию.
Врач рекомендует пациенту завести дневник головной боли, в котором ему необходимо регистрировать следующую информацию:
- Когда возникла боль;
- Какова её интенсивность;
- Сколько времени длился приступ;
- Поднималось ли артериальное давление.
С дневником пациент приходит на приём к неврологу. Врач анализирует сведения, которые сообщает пациент, результаты проведенных исследований и вырабатывает тактику ведения пациента.