Врожденные аномалии развития сосудов встречаются в практике профильных хирургов и неврологов почти в 30% случаев от общего числа отклонений.
Это огромное количество, учитывая, что речь идет только о лицах с патологиями собственно сосудистого профиля.
Позвоночная артерия далеко не первая в списке, при этом на долю ассоциированных с ней инсультов и транзиторных ишемических атак приходится до 70% всех случаев в неврологии.
Гипоплазия правой позвоночной артерии — это врожденная аномалия развития сосуда, суть которой заключается в недостаточном размере, диаметре просвета.
В большинстве случаев, однако, этого хватает для обеспечения адекватного кровотока в головном мозге.
Принципиальной разницы между поражением правой и левой позвоночных артерий нет.
Патологический процесс протекает по идентичной схеме, механизму. Имеет одни и те же прогнозы, методы лечения. Однако локализация с правой стороны встречается втрое чаще левосторонней.
Симптоматика отсутствует до определенного момента, пока организм способен компенсировать трофику (питание) церебральных тканей за счет обходных путей, дополнительной сети.
В определенный момент механизм, однако, дает сбой или же гипоплазия осложняется атеросклерозом, прочими нарушениями. Клиническая картина нарастает достаточно быстро, в острых случаях за считанные секунды. В менее агрессивных — за недели или месяцы.
Лечение хирургическое с консервативной поддержкой. Реже эффект достигается посредством применения одних только препаратов. В любом случае, терапия состояния вопрос жизненно важный.
Механизм развития
Во всех без исключения ситуациях гипоплазия — это врожденное нарушение, сопряженное с недоразвитостью сосуда в целом.
Основу аномалии составляет уменьшение размера, калибра, а значит и диаметра просвета.
В один и тот же момент времени возникает снижение кровотока по этой артерии — к головному мозгу ее поступает меньше, чем должно, что и приводит к негативным последствиям.
На первом этапе, сразу после рождения, симптомов нет, потому, как и того размера артерии, который есть, достаточно для адекватного питания церебральных структур.
Но запаса «прочности» нет, потому любое незначительное колебание в системе с малым диаметром правой позвоночной артерии приведет к выраженной ишемии (недостаточному кровоснабжению).
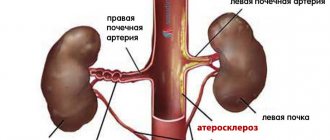
По мере взросления, нарастания физической активности, накопления соматических заболеваний, эндокринных и обменных расстройств, пристрастия к курению, спиртному, вероятно развитие атеросклероза.
Суть его в полной закупорке артерии холестериновой бляшкой либо в сужении просвета до критического диаметра, что однозначно в таком случае приведет к катастрофическим последствиям, возможно не сразу. А именно к цереброваскулярной болезни.
Проявится ли она в форме хронического расстройства, транзиторной ишемической атаки, полноценного инсульта — зависит от степени закупорки (окклюзии).
Однако не всегда так очевиден механизм патологического процесса. В дело вступают компенсаторные свойства организма.
Головной мозг, в том числе и затылочная доля, питаются от позвоночной артерии, но в качестве заместительной схемы, тело начинает наращивать обходной кровоток, за счет ветвления и замыкания сосудов добиться этого удается.
Потому сроки от момента начала клинической картины до неотложного состояния могут быть довольно большими.
Все зависит от индивидуальных особенностей организма. Присутствует и определенная доля случайного.
Применение МРТ в исследовании вен головного мозга
МР-ангиография (исследование вен головного мозга)
Роль расстройства венозного кровообращения в происхождении и течении сосудистых заболеваний головного мозга длительное время недооценивалось. Это объясняется имевшимися ранее трудностями прижизненной оценки церебральной венозной гемодинамики при использовании традиционных методов регистрации венозного кровотока в сосудах головного мозга, а также недостаточным вниманием со стороны исследователей данному разделу ангиологии.
Появление современных методов нейровизуализации, в частности МРТ диагностики, значительно облегчило выявление подобных заболеваний.
Рассмотрим несколько примеров патологических процессов, выявляемых методом МРТ диагностики с применением МР-венографии.
ТРОМБОЗ ВЕН И СИНУСОВ МОЗГА
Причиной развития тромбоза вен и синусов твердой мозговой оболочки могут быть септические поражения, травмы, сдавление синуса опухолью, системные поражения соединительной ткани.
Кроме того синус-тромбозы могут развиваться по причине тромбофлебита конечностей или воспалительных очагов в организме (в послеродовом периоде, после аборта, при инфекционных заболеваниях, а также заболеваниях ушей и придаточных пазух носа).
С учетом возраста пациента, степени развития коллатерального кровообращения, а также локализации патологического процесса, клинические проявления венозных тромбозов достаточно вариабельны и неспецифичны.
Выделить типичные клинические проявления синус-тромбоза весьма сложно, но наиболее частыми начальными симптомами являются следующие: 1. головная боль 2. отек диска зрительного нерва (признак внутричерепной гипертензии) 3. фокальный неврологический дефицит 4. нарушения сознания (появляются в случае поражения вещества головного мозга в виде прогрессирующего отека, развивающегося инфаркта или кровоизлияния).
В случае поражения синусов общемозговые симптомы зависят от величины и скорости нарастания тромбоза.
Очаговые симптомы развиваются при вовлечении в процесс вещества головного мозга, т.е. при развитии коркового венозного инфаркта. Появляются корковый моторный дефицит, корковые симптомы и припадки, соответственно локализации пораженного синуса.
При возникновении клинической картины тромбоза вен и синусов головного мозга на МРТ в большей части случаев обнаруживается признаки обширных зон ишемии и геморрагии. Однако в некоторых случаях при стандартных методах нейровизуализации выявить изменения в паренхиме мозга не удается.
Методом выбора в подобных случаях является магнитно-резонансная томография (МРТ) головного мозга с применением МР-венографии.
Тромбоз правого поперечного синуса – гипоинтенсивные участки по Т2 (внутриклеточный дезоксигемоглобин).
Для подтверждения тромбоза венозного синуса и определения точной локализации и протяженности тромба необходимо проведение МР-венографии.
МР-венография – отсутствие визуализации кровотока в правом поперечном синусе и яремной вене.
МРТ головного мозга: справа (зеленая стрелка) на Т2-взвешенном изображении отмечается имеющийся в норме феномен «пустоты потока» от правого сигмовидного синуса и яремной Вены. Слева (оранжевая стрелка) отмечается аномально высокий сигнал, в результате, вероятнее, тромбоза. Для подтверждения синус-тромбоза и окончательного определения локализации и протяженности тромбоза необходимо проведение МР-венографии.
МР-венография: тромбоз левого поперечного синуса. Отмечается потеря МР-сигнала от левого поперечного синуса. Наличие визуализации синуса на «сырых» данных или же МРТ головного мозга подтверждает тромбоз синуса и исключает его гипоплазию.
МР-венография: тромбоз правого поперечного синуса. Отмечается потеря МР-сигнала от правого поперечного синуса. Наличие визуализации синуса на «сырых» данных или же МРТ головного мозга подтверждает тромбоз синуса и исключает его гипо- и аплазию.
Тромбоз правого поперечного синуса. Отсутствие феномена «пустоты потока» от правого поперечного синуса на МРТ головного мозга. Отсутствие визуализации правого поперечного синуса на МР-венографии.
Как указывалось выше, в случаях возникновения клинической картины церебрального венозного тромбоза по ходу вен и синусов на МРТ головного мозга в части случаев обнаруживается зона ишемии и геморрагии.
МРТ головного мозга: отмечается сочетание вазогенного (оранжевая стрелка), цитотоксического отека и кровоизлияния (зеленая стрелка). Данная МР-картина, а также расположение патологической зоны в проекции височной доли, заставляет задуматься о геморрагическом венозном НМК вследствие тромбоза вены Лаббе. Для подтверждения необходимо проведение МР-венографии или МРТ с контрастным усилением.
СТЕНОЗЫ, УЧАСТКИ ПАТОЛОГИЧЕСКОГО РАСШИРЕНИЯ И ГИПОПЛАЗИЯ ВЕНОЗНЫХ СТРУКТУР ГОЛОВНОГО МОЗГА
МРА-картина выраженной асимметрии венозной сети с преобладанием и нерезкой дилатацией вен правой гемисферы (поперечного, сигмовидного синусов и яремной вены справа); гипоплазии левого поперечного и сигмовидного синуса. Единичные участки (2) локального расширения вен в парасагиттальных отделах левой гемисферы, большой вены мозга. Асимметричная, расширенная и выражено извитая венозная структура экстракраниальных отделов справа.
МРА признаки незначительной дилатации верхнего сагиттального синуса, локального снижения кровотока и сужения просвета дистальных отделов прямого синуса; асимметрии просвета поперечных, сигмовидных синусов и внутренних яремных вен.
СОСУДИСТЫЕ МАЛЬФОРМАЦИИ
Симптомы
Клинические черты нарастают постепенно, по мере декомпенсации расстройства.
В начальную фазу признаков нет вообще. Обычно она приходится на ранние годы и подростковый возраст. Примерно до 15-16 лет.
Некоторые не замечают проблемы еще дольше. В подавляющем большинстве случаев расстройство дает знать о себе уже в зрелый период, к 23-25 годам.
Тогда и начинается вторая фаза. Субкомпенсация. Организм не способен в полной мере обеспечить трофику (питание) церебральных тканей, потому нарастают симптомы гипоплазии, а если точнее — ишемии головного мозга.
Декомпенсации обычно соответствуют кризовые состояния, вроде транзиторной атаки (микроинсульта) или полноценного инсульта.
Перечень клинических признаков крайне широк. Нужно учитывать, что страдают преимущественно затылочная доля, отвечающая за обработку зрительной информации и мозжечок как часть экстрапирамидной системы, «обслуживающий» двигательную активность и ориентацию в пространстве.
Проявления идентичны таковым при синдроме позвоночной артерии.
Соответственно выделяют несколько комплексов:
Офтальмологический синдром
Сопровождается фотопсиями (яркими вспышками света перед глазами), падением остроты видения, слезотечением, быстрой усталостью даже без большой нагрузки.
Это временные явления, которые проходят. Но при хроническом течении становятся постоянными.
Кохлеарный с вестибулярным компонентом
Шум в ушах, невозможность нормально двигаться, шаткость походки, тошнота.
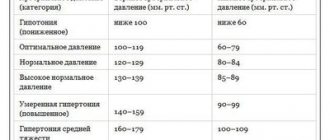
Среди объективных признаков встречается падение артериального давления до отметок меньше нормы на 20-30 мм ртутного столба, что соответствует гипотонии.
Возможно внезапное снижение слуха с двух сторон.
Дроп-атака
Сопровождается спонтанным тотальным параличом. Голова запрокидывается, пациент падает.
Длительность эпизода составляет от пары секунд до минуты. Намного реже — больше.
Синкопальный синдром
Классический симптом на развитых стадиях патологического процесса — это внезапная потеря сознания при повороте головы или длительном нахождении в одном и тот же положении.
Причина — в дополнительной компрессии (сжатии) позвоночной артерии. Сужение просвета в незначительной мере наблюдается и в рамках нормальной физиологии.
Что же касается гипоплазии, в этом случае подобное условно приемлемое явление становится критичным.
Шейная мигрень
Начинается с так называемой ауры — предвестников. Обычно это вспышки в поле видимости, туман, снижение остроты зрения, нарушение дикции и речи.
Собственно сам эпизод сопровождается выраженной, сильной болью в голове. В затылочной области и темени.
Отдает в лоб, опоясывает весь череп, сдавливает ее как будто тугим обручем. Пульсирует.
Усиливается при перемене положения тела, особенно вставании, даже постепенном.
Сопровождает больного от пары минут до нескольких часов. Приступ не купируется стандартными подручными средствами.
Синдром Барре-Льеу
Классический признак нарушения питания затылочной доли мозга. Дает головную боль, тошноту, редко рвоту.
Также снижается ориентация в пространстве, обнаруживается патологическая усталость и утомляемость.
Психические расстройства
Обычно потливость, которая чередуется с зябкостью, невозможностью согреться даже в относительно теплое время года и в нормальных температурных условиях. Возможно нарушение частоты сердечных сокращений.
Довольно редко и уже на поздних стадиях, при выраженном снижении кровотока начинаются проблемы с контролем естественных отправлений организма.
Вегетативные расстройства
Бессонница, депрессивный настрой, постоянно подавленное состояние, апатичность и нежелание что-либо делать.
В системе это создает негативные последствия для организма пациента и усугубляет течение расстройства.
Клинические признаки крайне редко встречаются изолированно. Намного чаще в системе.
Для гипоплазии позвоночной артерии справа типично парадоксальное течение: развитие происходит достаточно быстро, в перспективе нескольких лет с момента начала декомпенсации, избежать катастрофических последствий можно только вовремя обратившись к врачу и пройдя курс лечения.
Причины
Единственное, что удается сказать однозначно, гипоплазия правой ПА или левой (разницы нет) — это врожденная аномалия.
То есть формируется она еще во внутриутробный период, что и обуславливает причинно-следственные связи. Искать их нужно в развитии плода и течении беременности.
Как правило, в анамнезе у страдающих описанным нарушением присутствуют проблемы внутриутробного периода.
Какие факторы влияют на мать и ребенка таким негативным образом?
- Курение, употребление спиртного в период вынашивания плода, тем более наркотическая зависимость. Разрушают организм, приводят к тяжелым результатам, среди которых гипоплазия позвоночных артерий — лишь одна из возможных проблем, причем не самая опасная.
- Неправильное питание. Злоупотребление жирными продуктами, кофеином, сахаром и прочее. Не всегда это сказывается на организме матери и ребенка негативно. Все зависит от индивидуального «запаса прочности», в большинстве своем проблем не возникает. Но фактор играет определенную роль. Это показывают, в том числе и исследования.
- Стрессовые ситуации. Приводят к стремительному и обильному выбросу гормонов коры надпочечников, вроде кортизола и адреналина, также катехоламинов (нейромедиаторов как серотонин). Они обладают определенным потенциалом для формирования пороков, однако, и это не аксиома.
- Неадекватная состоянию физическая активность. Сказывается идентичным способом.
- Прием некоторых лекарственных средств. В период течения гестации нужно проявлять максимальную осторожность при использовании медикаментов. Врачи тщательно обдумывают терапевтические схемы. Стоит ли говорить, что самостоятельно пить нельзя ничего в принципе?
- Неблагоприятная экологическая, радиационная обстановка в месте проживания.
- Влияние на организм матери ядов, химических веществ, обладающих мутагенным потенциалом и т.д. С такой проблемой встречается практически каждый человек.
Причины большой роли не играют. Они используются скорее для теоретической разработки, в рамках создания эффективной универсальной профилактической схемы.
Потому как врачам-практикам приходится иметь дело уже со следствием в виде малого диаметра правой позвоночной артерии.
Всё о лечении гипоплазии позвоночных артерий
Большинство заболеваний, поражающих головной мозг, имеют сосудистую природу. Гипоплазия – не исключение. Это врождённая патология, затрагивающая внутричерепное кровоснабжение. Сущность заболевания, его симптомы, диагностика и лечение – вот предмет исследования данной статьи.
Большинство заболеваний, поражающих головной мозг, имеют сосудистую природу. Гипоплазия – не исключение. Это врождённая патология, затрагивающая внутричерепное кровоснабжение. Сущность заболевания, его симптомы, диагностика и лечение – вот предмет исследования данной статьи.
Диагностика
Выявить гипоплазию на ранних стадиях ее развития чрезвычайно сложно из-за отсутствия характерных симптомов и проявлений. Существует три основных метода диагностики сужения просвета позвоночных артерий, которые включают:
- Гипоплазия задних соединительных артерий головного мозга
- Ультразвуковое исследование сосудов головы и шеи. В ходе проведения процедуры изображение артерии фиксируется с помощью аппарата УЗИ, после чего проводится анализ типа, интенсивности и диаметра кровотока (серьезным дефектом считается сужение диаметра сосудов до 2-х мм и меньше).
- Томография головы и шеи. Посредством компьютерных и магнитно-резонансных томографов оценивается состояние сосудов, заполненных специальным контрастным веществом.
- Ангиография. Рентгенографическое исследование, которое выявляет аномалии в строении сосудов и позвоночных артерий.
Кроме того, для диагностики сопутствующих заболеваний, которые могут повлиять на течение гипоплазии (например, патологии позвонков шейного отдела), врач может назначить дополнительные исследования.
На стадии ярко выраженных клинических симптомов гипоплазии правой или левой позвоночной артерии назначается консервативное лечение сосудорасширяющими препаратами – они устраняют неприятные явления и улучшают качество жизни пациента. В случаях, когда имеется риск образования тромбов, показан прием антикоагулянтов (медикаментов, разжижающих кровь).
Когда диагностируется гипоплазия позвоночной артерии
Именно в интракраниальном сегменте чаще всего наблюдается патологическое сужение позвоночных артерий. Диаметр этих магистральных сосудов неравномерен по всей длине и колеблется от самой малой величины — 2 мм, до просвета величиной в 4.5 мм. Нормальный диаметр ПА обычно лежит в пределах от 3.5 до 4 мм.
Гипоплазией позвоночной артерии считается ее критическое сужение до двух миллиметров. Также возможен врожденный обрыв или полное отсутствие одной из ветвей — такая патология называется аплазией.
- Неправильное положение плода в утробе матери, из-за чего он подвергается нежелательному механическому воздействию.
- Вынашивание беременности в негативных условиях, отрицательно сказывающихся на развитии эмбриона: употребление матерью алкоголя, наркотиков, курение;
- нахождение будущей роженицы во вредной среде (работа на химическом производстве, проживание на загазованной или радиоактивной территории );
- инфекционные патологии, травмы, прием лекарств, интоксикации, отравления в период беременности.
Диагностика
Проводится под полным контролем сосудистого хирурга. Также обязательно участие невролога, потому как заболевание имеет междисциплинарное происхождение. Больших проблем обследование не представляет.
Перечень мероприятий стандартный:
- Устный опрос человека на предмет жалоб. Позволяет выявить полную клиническую картину, которая присутствует.
- Сбор анамнеза. Особенно врачей интересуют особенности протекания беременности у матери, родов. Если такая информация имеется.
- Ангиография или МРТ позвоночных артерий. Второй метод предпочтительнее, так как он безопасный и высокоинформативный. Дает четкую анатомическую картину безотносительно функциональных особенностей. В некотором смысле это минус, потому как благодаря томографии врачи могут увидеть статичную картинку.
- Компенсировать этот недостаток призвана допплерография позвоночных артерий и дуплексное сканирование головного мозга.
Они отражают картину трофики, скорости движения крови в динамике. Зачастую это исследования считается ключевым в определении тяжести состояния.
А благодаря параллельному проведению нескольких функциональных тестов, есть возможность оценить реакцию позвоночной артерии на физическую активность самого пациента.
Прочие методики не имеют большого смысла. После проведения указанных немногочисленных исследований можно прибегать к проработке решений.
Лечение
Терапия зависит от фазы патологического процесса. Если речь идет о компенсированном нарушении, нет никакой необходимости в медицинской коррекции.
Показано динамическое наблюдение под контролем сосудистого хирурга и невролога (возможно кого-то одного).
При развитии отклонений кровотока применяются медикаменты. Назначают препараты нескольких групп:
- Протекторные средства, ноотропы. Для защиты нервных тканей и, с другой стороны, восстановления нормальных обменных процессов в головном мозге. Глицин, Пирацетам, Мексидол, Милдронат.
- Средства антигипоксичского действия со способностью расширять сосуды. Актовегин, Кавинтон и прочие.
- Антиагреганты. При риске развития тромбов. Подойдет Аспирин в современных модификациях для длительного приема.
- Противогипертензивные. В некоторых случаях. По рекомендации лечащего врача.
- Головокружения снимаются специализированными препаратами: Тагистой, Вестибо, Бетагистином и прочими подобными.
В случае декомпенсации или если консервативная методика оказалась бесполезной, показано хирургическое вмешательство.
Есть три пути терапии:
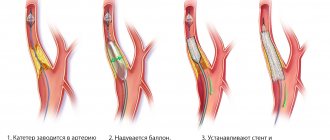
- Стентирование. Механическое расширение с помощью специального гибкого устройства. Не позволяет артерии сужаться, принудительно нормализует кровоток.
- Ангиопластика. По другому называется баллонирование. Суть примерно та же, отличается только механизм воздействия.
- Реконструкция и протезирование. Замена суженного фрагмента естественным аналогом, который создают из вены самого пациента.
Эффективность описанных методик достаточная для того, чтобы добиться качественного результата.
В дельнейшем рекомендуется пройти курс физиотерапии. УВЧ, магнит, токи. Вот основные методики.
Лечебная физкультура — опционально, на усмотрение специалиста.
В обязательном порядке отказываются от курения, спиртного, избыточного количества животного жира. Соль не более 7 граммов в сутки.
Полноценный сон 8 часов за ночь и адекватная физическая активность (хотя бы час, два пеших прогулок на свежем воздухе) также показаны.
Рекомендуется изменить профессиональную активность, если она имеет физический характер. При сидячей работе каждые 30-60 минут нужно делать небольшую зарядку для шеи, но без фанатизма, чтобы не спровоцировать компрессию позвоночной артерии.
Важно избегать стрессов. В условиях современного мира сделать это почти невозможно. Потому есть альтернатива — освоение простейших методик релаксации, чтобы снизить пагубное влияние отрицательных эмоций на организм.
Внимание:
Все рекомендации стоит уточнять у лечащего специалиста, потому как универсальных рецептов не может быть. Слишком велика роль индивидуального фактора.
Лечение гипоплазии правой позвоночной артерии проводится в системе, метод выбирают в зависимости от тяжести патологического процесса.
Спазм сосудов головного мозга
Пожилых людей, лиц среднего и мозгового возраста часто беспокоит головная боль, шум и головокружение, повышенная утомляемость, ухудшение памяти, снижение работоспособности. Зачастую пациенты не очень серьезно относятся к таким жалобам. Между тем это могут быть признаки вазоспазма в левых мозговых артериях, СМА (средней мозговой артерии) и ПМА (передней мозговой артерии). Церебральный вазоспазм (сужение просвета артерий основания мозга после субарахноидального кровоизлияния при разрыве мешковидной аневризмы) может вторично вызвать ишемию мозга.
После разрыва аневризмы у пациента наступает временный период улучшения или стабилизации состояния до момента возникновения у него симптоматического вазоспазма. Неврологические симптомы спазма церебральных с четвёртого по четырнадцатый день после первого разрыва аневризмы. Возникшая неврологическая симптоматика соответствует ишемии мозга в специфических артериальных бассейнах. Выраженность церебрального вазоспазма определяет степень вероятности развития ишемии и инфаркта мозга.
Признаки вазоспазма в левых артериях мозга, СМА и ПМА часто возникают у тех пациентов, у которых на ранней магниторезонансной или компьютерной томографии головного мозга определялись слои свернувшейся крови толщиной 1 мм и больше в бороздах мозга или шарообразные сгустки крови размерами больше 5 мм 3 в базальных цистернах.
Локализацию и тяжесть вазоспазма в ПМА и СМА врачи Юсуповской больницы определяют с помощью магниторезонансной или компьютерной томографии. Чтобы прогноз был точным, компьютерную томографию головного мозга проводят в интервале от 24 до 96 ч после субарахноидального кровоизлияния.
Клинически выраженный церебральный вазоспазм проявляется симптоматикой, которая относится к тому или иному бассейну кровоснабжения головного мозга определённой артерии. При вовлечении ствола или основных ветвей средней мозговой артерии (СМА) у пациента развиваются следующие симптомы:
Признаки вазоспазма в левых артериях мозга, СМА и ПМА могут не быть выраженными из-за того, что в головном мозге формируется коллатеральный кровоток через сращения зон смежного мозгового кровоснабжения.
Ишемия вследствие вазоспазма ПМА проявляется абулией. Пациент находится в бодрствующем состоянии, лежит с закрытыми или открытыми глазами, с запаздыванием реагирует на инструкции. Он не может активно вести беседу, но на вопросы отвечает короткими фразами, которые произносит шёпотом, длительно пережёвывает пищу и часто удерживает её между дёснами и щекой. Все очаговые неврологические симптомы в результате церебрального вазоспазма у пациентов могут возникать внезапно, достигая максимальной выраженности в течение нескольких минут, или развиваются на протяжении нескольких дней.
Если ишемии или инфаркту подвергается вся территория мозга в бассейне СМА (средней мозговой артерии), то развивается его отёк, который может привести к повышению внутричерепного давления. Ранняя магниторезонансная или компьютерная томография головного мозга позволяют предсказать неблагоприятный исход, если обнаруживается крупный сгусток крови в сильвиевой цистерне или в просвете сильвиевой щели и второй значительный сгусток в базальной фронтальной щели, расположенной между полушариями мозга. Одновременное присутствие свернувшейся крови в этих областях сочетается с выраженным симптоматическим спазмом СМА и ПМА. В подобной ситуации поверхностные коллатерали в коре головного мозга от ПМА не в состоянии компенсировать ишемию в бассейне СМА.
Если спазм артерий головного мозга возникает на фоне субарахноидального кровоизлияния, медикаментозная профилактика и лечение неэффективно.
Поскольку у пациентов с церебральным вазоспазмом отмечается увеличение объёма крови и отёк паренхимы головного мозга, то даже незначительное увеличение внутричерепного объёма, которое происходит при воздействии вазодилататоров, может усугубить неврологические расстройства. Если у пациента установлен выраженный симптоматический церебральный вазоспазм, неврологи не назначают вазодилататоры.
Все усилия врачей направлены на увеличение мозгового перфузионного давления путём повышения среднего артериального давления. Достигается это увеличением объёма плазмы и назначением вазопрессорных препаратов (фенилэфрина, допамина). Поскольку лечение, направленное на увеличение перфузионного давления, приводит к улучшению картины неврологического статуса у некоторых больных, но высокое артериальное давление сопряжено с риском повторного кровоизлияния, при применении данного метода лечения неврологи Юсуповской больницы определяют давление церебральной перфузии и минутный сердечный выброс, проводят прямое исследование центрального венозного давления. В тяжёлых случаях у пациента измеряют внутричерепное давление и давление заклинивания лёгочной артерии.
Введение осмотического диуретика маннитола при поддержании адекватного внутрисосудистого объёма и среднего артериального давления увеличивает осмолярность сыворотки крови пациента. В тяжёлом случае для снижения внутричерепного давления используют барбитуратную кому.
Прогноз
Как было сказано, полного излечения даже при проведении операции ждать не нужно. Это мера по компенсации. Однако она эффективна.
Согласно статистическим данным, результат достаточный для сохранения привычного образа жизни с некоторыми ограничениями достигается в 70% ситуаций. То есть можно говорить об условно-позитивном прогнозе.
Неблагоприятный он только при присоединении стойкой вертебробазилярной недостаточности (то есть критического нарушения питания головного мозга) и то не всегда.
Шансы на восстановление хорошие, нужно вовремя обратиться к специалисту. По мере прогрессирования патологического процесса растут риски, а вероятность благоприятного результата тает на глазах.
Конкретные цифры лучше узнать у докторов, которые ведут самого пациента. Такая информация требует определенного анализа, сказать усреднено получится немногое.
Возможные последствия
{banner_banstat9}
Среди осложнений:
- Ишемический инсульт. Острое отмирание тканей головного мозга в результате недостаточного питания. Самый распространенный исход. При том, что гипоплазия позвоночных артерий встречается почти у 30% населения планеты, некроз настигает примерно 7-10 % от общего количества таких людей. Нужно быть настороже.
- Сосудистая деменция. Напоминает болезнь Альцгеймера и дает идентичные, тяжелые мнестические и когнитивные расстройства, психические отклонения.
В результате нередко наступает инвалидность. Закономерным исходом считается и гибель больного, которая к счастью встречается в качестве итога не так и часто.
Сегменты
Что такое ПМА головного мозга? ПМА расшифровывается в медицине как передняя мозговая артерия. Схема кровоснабжения головного мозга довольно сложная. Кровь поступает в мозг по двум внутренним сонным и двум позвоночным артериям. Сонные артерии формируют каротидный бассейн. Они начинаются в грудной полости: правая от плечеголовного ствола, левая – от дуги аорты. Позвоночные артерии формируют вертебробазилярный бассейн. По ним кровь поступает в сосуды, обеспечивающие питание продолговатого мозга, шейного отдела спинного мозга и мозжечка. В результате слияния позвоночные артерии образуют основную базилярную артерию.
ПМА (передняя мозговая артерия) начинается у места разделения внутренней сонной артерии на концевые ветви. В начале своего пути она отдаёт ряд мелких веточек, которые проникают через переднее продырявленное вещество к базальным ядрам основания большого мозга. На уровне зрительного перекреста передняя мозговая артерия образует анастомоз (соустье) с одноимённой артерией противоположной стороны посредством передней соединительной артерии.