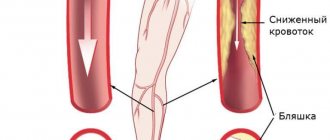
Симптомы печеночной энцефалопатии
Нарастание концентрации аммиака в кровеносном русле приводит к дисфункции головного мозга, что сопровождается появлением клинических признаков патологии.
Весь симптомокомплекс включает психоневрологические нарушения, выраженность которых зависит от уровня токсических веществ в организме. Они проявляются:
- расстройством сна;
- невнимательностью, ухудшением памяти;
- апатией;
- мыслительной дисфункцией;
- заторможенностью и другими нарушениями сознания;
- тремором;
- приторно сладким, так называемым «печеночным» запахом изо рта;
- расстройством рефлекторной активности.
Формы
Различают несколько форм патологии:
- острую, для которой характерна выраженная заторможенность, ухудшение дыхания и фиксированный взгляд. Сонливость может резко переходить в психомоторное возбуждение с бредом и галлюцинациями. При прогрессировании полностью утрачивается реакция на внешние раздражители, исчезают рефлексы, угнетается дыхание, и снижается артериальное давление. Острая печеночная энцефалопатия длится от двух часов до нескольких суток. Риск развития комы очень высок;
- подострую, при которой наблюдается невнимательность, ухудшение памяти, умственной деятельности, появляется тремор конечностей, из-за чего человек утрачивает возможность удерживать определенную позу. Также изменяется почерк, пациент односложно отвечает, голос становится монотонным, а речь невнятной и медленной. Срок течения более недели. Периоды обострения сменяются ремиссией;
- хронический вид патологии. Пациенты заторможены, неадекватны, апатичны, часто раздражаются и без причины смеются. Кроме того, могут отмечаться галлюцинации, и ухудшается память.
Стадии
Печеночная энцефалопатия проходит несколько стадий:
- первая. Симптомы включают постоянное недомогание, головную боль, тошноту, звон в ушах, икоту, горечь во рту и плохой аппетит. Пациенту не удается сконцентрироваться, повторяет уже произнесенные слова, временами не ориентируется в пространстве, ночью не спит, а днем сонлив. Кроме того, наблюдается эйфория, возбужденность, нарушение мышления, неуверенность походки и неразборчивость почерка. Также не исключено расширение зрачка, частые носовые кровотечения и гематомы на коже;
- на второй пациенты резко заторможены, апатичны, сонливы и пытаются куда-то убежать. Помимо этого, отмечается бред, галлюцинации, обморочные состояния, дезориентация в месте и пространстве. У человека возникают судороги конечностей и тик лица. Дыхание становится частым, появляется желтуха, и ощущается «печеночный» запах из ротовой полости;
- третья стадия характеризуется угнетением сознания, судорогами, кратковременными периодами возбуждения, которые сопровождаются галлюцинациями. При диагностике отмечается уменьшение размеров печени, усиление желтухи и отсутствие мимики на лице. Характерный клинический признак — геморрагический диатез на фоне повышенной кровоточивости и дисфункции свертывающей системы.
ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ в практике врача скорой медицинской помощи
Какие клинические симптомы позволяют диагностировать ПЭ? Каковы проявления неврологических нарушений на разных стадиях развития ПЭ? В чем заключаются особенности развития ПЭ при алкоголизме? Каких ошибок должен избежать врач при лечении ПЭ?
Этиология и патогенез
Печеночная энцефалопатия (ПЭ) представляет собой потенциально обратимое расстройство нервной и психической деятельности, возникающее при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента (см. таблицу 1).
| Таблица 1. Причины развития ПЭ. | ||
| Вариант энцефалопатии | Выживаемость | Этиология |
| Острая энцефалопатия без фиброза/цирроза печени | 20–45% | Вирусный гепатит. Алкогольный гепатит. Острые отравления (химические и биологические яды, лекарства). Абстинентный синдром |
| Острая энцефалопатия на фоне фиброза/цирроза печени | 70-80% | Форсированный диурез Рвота, понос Кровотечение ЖКК Инфекции Прием алкоголя Абстинентный синдром Запор Избыток белка в рационе Хирургические вмешательства Прием седативных средств |
| Хроническая портосистемная энцефалопатия при терминальном заболевании печени | 100% | Портосистемное шунтирование Контраминация кишечника Избыток белка в рационе |
| Рисунок 1. Механизм развития ПЭ. |
Патогенез ПЭ не до конца установлен. Считается, что развитие ПЭ является результатом сочетанного влияния на ЦНС нескольких механизмов, активность которых инициируется и поддерживается выраженным нарушением печеночного клиренса токсинов и метаболитов (см. рисунок 1). Наиболее существенным для развития ПЭ считают:
- быстро нарастающее увеличение концентрации аммиака в плазме;
- увеличение плазменной концентрации и нарушение баланса между синтезом и катаболизмом нейротрансмиттеров и их предшественников в ЦНС.
Клинические симптомы и диагноз ПЭ. Тип и количество избыточных, «токсических» метаболитов, циркулирующих в плазме и ЦНС, в той или иной степени коррелируют с различными симптомами ПЭ, к числу которых относят:
- нарушение сознания;
- изменение личности;
- расстройство интеллекта;
- собственно неврологические нарушения (см. таблицу 2).
| Таблица 2. Шкала оценки нарушений сознания Глазго (GCS). | ||
| Симптом | Выраженность симптома | Балл |
| Сознание | ориентирован | 5 |
| спутанность/заторможенность | 4 | |
| Словесная реакция | ответ невпопад | 3 |
| невнятные звуки | 2 | |
| ответа нет | 1 | |
| выполняет команды | 6 | |
| целенаправленная реакция на боль | 5 | |
| ненаправленная реакция на боль | 4 | |
| Двигательная реакция | сгибательная реакция на боль | 3 |
| разгибательная реакция на боль | 2 | |
| нет реакции | 1 | |
| спонтанная | 4 | |
| Реакция глаз | на голос | 3 |
| на боль | 2 | |
| нет | 1 | |
| Суммарный показатель (10–15 баллов): сопор, 5—10 баллов: прекома, 0—5 баллов: кома. | ||
Механизм развития ПЭ
К ранним признакам нарушений сознания (НС) при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерны сонливость и инверсия нормального ритма сна и бодрствования. При этом ухудшение состояния и переход сонливости в кому могут произойти в течение очень короткого времени. Для определения степени НС нередко применяют шкалу Глазго (см. таблицу 2). Однако в клинической практике для оценки глубины НС именно при ПЭ используют более простую качественную шкалу, в соответствии с которой:
- для I стадии НС характерны ослабление концентрации внимания, эйфория и тревожность;
- для II стадии характерны появление сонливости, дезориентация, изменения личности и неадекватное поведение;
- на III стадии НС развиваются ступор, гиперсомния и спутанность сознания, однако больной может выполнять простые команды и произносить слова членораздельно;
- при IV степени НС пациент впадает в кому и контакт с ним оказывается невозможен.
Неврологические нарушения при ПЭ в целом не носят специфического характера и могут также развиваться при уремии, выраженной дыхательной и сердечной недостаточности. Однако одним из наиболее патогномоничных неврологических симптомов ПЭ считают развитие «хлопающего» тремора (астериксиса), отличительной чертой которого является неспособность пациента удерживать фиксированную позу. Наибольшая выраженность гиперкинеза мышц конечностей при поддержании постоянной позы и его уменьшение при движении позволяют дифференцировать астериксис от тремора при алкогольном делирии и нейроэнцефалопатии.
Наиболее надежным способом определить степень нарушений интеллекта при ПЭ является проведение теста связывания чисел (тест Рейтана). Изменения личности и интеллекта при ПЭ наиболее трудны для диагностики, поскольку всегда накладываются на конституциональные, приобретенные ранее нарушения и всегда требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатия, наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома). Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени (см. рисунок 2).
| Рисунок 2. Естественная история развития алкогольной болезни печени при хроническом злоупотреблении алкоголем. |
ПЭ у больных алкоголизмом в целом имеет те же характерные признаки, что и в остальных случаях, однако у них часто наблюдается мышечная ригидность, гиперрефлексия, клонус стоп. Алкогольный делирий отличается от «чистой» ПЭ продолжительным двигательным возбуждением, повышенной активностью вегетативной нервной системы, бессонницей, устрашающими галлюцинациями и быстрым мелким тремором (см. таблицу 3). Часто наблюдается выраженная анорексия, сопровождающаяся тошнотой и рвотой.
| Таблица 3. Характерные особенности ПЭ и делирия при синдроме отмены алкоголя. | |
| Печеночная энцефалопатия | Алкогольный делирий |
|
|
Характерной особенностью ПЭ является изменчивость клинической картины. Диагностировать ПЭ легко, например, у больного с циррозом печени,
с массивным желудочно-кишечным кровотечением или сепсисом, при обследовании которого определяют спутанность сознания и хлопающий тремор. В случае, когда очевидных причин ухудшения состояния выявить не удается и признаков цирроза печени также нет, распознать начало ПЭ невозможно, если не придать должного значения малозаметным признакам синдрома. Большое значение при этом могут иметь данные анамнеза, полученные от членов семьи, заметивших изменения в состоянии или поведении больного.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика на догоспитальном этапе особенно затруднена. В этих случаях она должна базироваться, во-первых, на тщательном изучении анамнеза, если это возможно; во-вторых — на анализе эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (см. таблицу 4).
| Таблица 4. Причины острых нарушений сознания у больных без признаков портосистемного шунтирования. | ||
| Заболевание | Характерные симптомы и анамнестические данные | Неотложная терапия |
| Гипогликемия | Гипотония, брадикардия, сахарный диабет или сахаросни-жающая терапия в анамнезе | Введение концентри-рованной декстрозы |
| Острое отравление алкоголем | Запах алкоголя, гипертония, одышка, гиперемия лица, тахикардия, указания на прием алкоголя | Массивная инфузионная и поддерживаю-щая терапия |
| Алкогольный синдром отмены с делирием | Хроническое злоупотребление алкоголем, последний прием алкоголя не более трех-пяти дней назад, острый психоз с возбуждением и галлюцинациями | Введение маннитола концентри-рованной глюкозы и диазепама, поддерживаю-щая терапия |
| Острое отравление диазепинами | Глубокое нарушение сознания, указание на психоэмоцио-нальные проблемы, попытки самоубийства | Введение флумазенила, поддерживаю-щая терапия |
| Острое отравление парацетамолом | Указание на недавнее воспалительное заболевание, психоэмоцио-нальные проблемы, попытки самоубийства | Введение ацетил-цистеина, поддерживаю-щая терапия |
| Острое отравление опиатами | Указание на наркоманию, симптомы опиатного опьянения | Введение налоксона, поддерживаю-щая терапия |
| Энцефалопатия Вернике | Нистагм, двусторонний парез отводящих мыщц, указания на голодание, алкоголизм в анамнезе | Введение тиамина |
| Внутричерепные патологические процессы (травма, инфаркт, аневризма, менингит, энцефалит) | Анамнестические указания, характерные сипмтомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
| Эндогенные интоксикации и гипоксические состояния (уремия, ОРДС, острые инфекционные заболевания) | Анамнестические указания, характерные симптомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
У больных циррозом печени и активным портосистемным шунтированием важнейшим вопросом диагностики также является определение причин, приведших к развитию ПЭ (см. таблицу 5).
| Таблица 5. Факторы, способствующие развитию острой ПЭ при циррозе печени. |
Метаболические:
|
Кровотечение и кровопотеря:
|
Влияние химических и фармакологических факторов:
|
Инфекционные заболевания:
|
| Запоры |
| Рацион с большим содержанием белка |
В большинстве случаев любой из перечисленных выше факторов либо напрямую подавляет функции ЦНС, либо нарушает их опосредованно — угнетая функцию печени, увеличивая концентрацию азотсодержащих продуктов в кишечнике и количество крови, протекающей, минуя печень, через портокавальные анастомозы.
Лабораторные данные занимают довольно скромное место в диагностике ПЭ. Известно, что ни функциональные печеночные пробы, ни повышенная концентрация аммиака в плазме прямо не коррелируют с выраженностью нарушений сознания.
Лечение ПЭ
Лечение ПЭ преследует три базовые цели:
- выявление и немедленное устранение факторов, провоцирующих ПЭ;
- уменьшение количества аммиака и других токсинов, образующихся в кишечнике в процессе пищеварения и жизнедеятельности микробной флоры;
- нормализацию обмена нейромедиаторов.
Схематично лечение ПЭ (III и IV стадии) представлено в таблице 6.
| Таблица 6. Лечение печеночной энцефалопатии. |
|
Объем лечебных мероприятий при ПЭ относится к числу стандартных и выверенных клинической практикой алгоритмов неотложной помощи, поскольку эффективность лечения прямо зависит от как можно более раннего начала терапии. В этом смысле фармакотерапия ПЭ прямо относится к презумпции скорой медицинской помощи. Тем не менее на практике оказывается, что пациенты с ПЭ, как на догоспитальном этапе, так и в условиях стационара, нередко не получают адекватного лечения. Более того, во многих случаях больным назначают фармакотерапию, которая способна спровоцировать ухудшение состояния сознания и нарушение вегетативных функций. К числу наиболее распространенных ошибок лечения можно отнести:
- недостаточную инфузию концентрированных растворов глюкозы, обладающих помимо энергонесущей активности также ярким осмотическим действием, что важно при угрожающем отеке мозга;
- необоснованное и неконтролируемое введение изотонического и других неконцентрированных полиионных растворов, что влечет за собой прямую угрозу развития отека мозга и легких;
- недооценку важности планового назначения осмотических слабительных и экстренной очистки кишечника высокими осмотическими клизмами (эффективно уменьшают всасывание аммиака в кишечнике и его бактериальную контаминацию, способствуют снижению портального давления);
- недооценку опасности диуретической терапии, массивного лапароцентеза и назначения седативных средств в отношении углубления стадии ПЭ.
Одной из наиболее существенных причин проведения неадекватного лечения нередко является часто неудовлетворительная диагностика ПЭ. Как ни парадоксально, сегодня во всех звеньях здравоохранения на фоне реально существующих регламентирующих врачебную деятельность документов выявление и точная квалификация ПЭ как угрожающего жизни осложнения основного заболевания печени в значительной степени утратила практический смысл. Например, при алкогольной болезни печени и в практике СМП, и в стационаре ПЭ нередко вообще не диагностируется, поскольку включена в редко используемые рубрики «острая или подострая печеночная недостаточность», «острый гепатит», «острое отравление алкоголем» или «абстинентное состояние». В подавляющем большинстве случаев при выявлении алкогольной болезни печени с нарушением сознания на практике ставятся диагнозы, соответствующие рубрикам К.70.0 — К.70.2, что нисколько в случае с ПЭ не отражает реального положения дел (см. таблицу 7). Кроме того, термин «ПЭ» при диагностике часто подменяется термином «токсическая (алкогольная) энцефалопатия», что влечет за собой недооценку тяжести состояния больного и риска летального исхода и позднее начало специфического лечения.
| Таблица 7. Определение алкогольной болезни печени и мозга по МКБ-10. |
Алкогольные заболевания печени
Алкогольные заболевания НС
Психические расстройства
|
При выявлении ПЭ на догоспитальном этапе пациенты с III и IV стадиями нарушения сознания должны быть немедленно госпитализированы в отделение интенсивной терапии.
Прогноз ПЭ
Прогноз ПЭ всецело зависит от выраженности печеночно-клеточной недостаточности и времени начала лечения. При циррозе печени у больных с относительно сохранной функцией паренхимы и интенсивным коллатеральным кровообращением прогноз лучше, а у больных с острым гепатитом — хуже. Прогноз существенно улучшается, если удается быстро устранить факторы, ведущие к усугублению ПЭ: инфекцию, передозировку диуретиков или кровопотерю. Однако наиболее эффективным способом улучшить прогноз является как можно более точная диагностика и раннее начало лечения ПЭ.
Литература
- Майер К.-П. Гепатит и последствия гепатита. — М.: ГЭОТАР — МЕД., 2001.
- Шерлок Ш., Дули Дж.. Заболевания печени. — М.: ГЭОТАР — МЕД., 1999.
- Bailey B., Amre D. K, Gaudreault P. Crit Care Med 2003 Jan; 31(1):299-305.
- Carthy M. M., Wilkinson M. L. BMJ 1999 May; 318:1256-9.
- Fedosiewicz-Wasiluk M. Pol Merkuriusz Lek 2002 Aug; 13(74):151-3.
- D. W. World J. Gastroenterol 2002 Dec;8(6):961-5.
- Helewski K. J., Kowalczyk-Ziomek G. I., Konecki J. J. Wiad Lek 2002;55(5-6):301-9.
- McGuire B. M. Semin Gastrointest Dis 2003 Jan;14(1):39-42.
- Kelly D. A. Postgrad Med J 2002 Nov;78(925):660-7.
- Samuel D. J. Gastroenterol Hepatol 2002 Dec;17 Suppl 3:S274-S279.
Е. И. Вовк МГМСУ, ННПОСМП, Москва
Этиология
В зависимости от первопричины патологии различают несколько видов печеночной энцефалопатии. Она может быть связанной с:
- интоксикацией. Нейротоксины могут проникать в кровеносное русло вследствие дисбактериоза кишечника или злоупотребления белковыми продуктами;
- остро нарастающей печеночной недостаточностью. Среди предрасполагающих факторов стоит выделить вирусные гепатиты, алкогольное поражение железы, онкозаболевания и другие болезни, сопровождающиеся гибелью гепатоцитов (клеток печени);
- циррозом. Основная причина энцефалопатии в данном случае заключается в замещении здоровой ткани органа соединительной, что приводит к формированию рубцов и печеночной дисфункции, в том числе, дезинтоксикационной.
Пусковым моментом для развития энцефалопатии может также стать:
- алкоголизм;
- массивное кровотечение;
- хроническая кишечная дисфункция в виде запоров;
- инфекционный процесс в организме;
- перитонит.
Патогенез печеночной энцефалопатии основывается на изменении электролитного и белкового состава крови, повышении уровня аммиака, фенолов, а также жирных кислот в организме. Вследствие этого головной мозг не получает достаточное количество кислорода, питательных веществ, подвергается влиянию токсинов, из-за чего поражаются нервные клетки, повышается внутричерепное давление и появляются признаки отека мозга.
Терапия
Терапия данного заболевания — это комплексный процесс, требующий, как можно более оперативного выяснения причин его возникновения. В курс лечения входит: диетотерапия, очищение кишечника, понижение уровня азота и симптоматическая терапия.
Необходимо снизить количество белка, поступающего с пищей. Придерживаться данного рациона необходимо длительное время, так как повышение количества белка с пищей у вылечившегося больного способно спровоцировать рецидив заболевания.
Для ускорения выведения аммиака с каловыми массами необходимо добиться не менее двух дефекаций в сутки. Для этого применяются очистительные клизмы.
Антибактериальная терапия предполагает прием антимикробных препаратов, действие которых особенно эффективно в просвете кишечника (ванкомицин, метронидазол, неомицин).
Для достижения седативного эффекта применяются препараты бензодиазепинового ряда, отдавая предпочтение галоперидолу.
Диагностика
Диагноз подтверждается на основании результатов полного обследования пациента. Оно начинается со сбора анамнеза, после чего врач определяет спектр диагностических методик, которые позволяют подтвердить печеночную энцефалопатию. Для этого назначаются лабораторные анализы, инструментальные исследования, а также оценивается нервно-психический статус пациента.
Анамнез
Принцип сбора анамнеза заключается в последовательном расспросе пациента о:
- времени появления первых признаков болезни;
- скорости прогрессирования симптомов;
- перенесенных и хронических заболеваниях;
- аллергической наследственности;
- образе жизни (питании, вредных привычках);
- профессии;
- приеме гепатотоксичных лекарств.
Подробный сбор анамнеза позволяет заподозрить болезнь и предположить степень поражения печени, а также выраженность психоэмоциональных расстройств.
Лабораторные методы
Чтобы оценить выраженность интоксикации и степень печеночной дисфункции, необходимы лабораторные исследования. Они включают:
- общеклинический анализ крови, в котором регистрируется повышенный уровень лейкоцитов, нейтрофилов, снижение гемоглобина, тромбоцитов, а также ускоренная СОЭ;
- исследование мочи обнаруживаются цилиндры, эритроциты, белок, билирубин и уробилин в материале;
- биохимию. Первый лабораторный предвестник печеночной патологии это повышение билирубина, аммиака и трансаминаз (АЛТ, АСТ). Кроме того, регистрируется снижение уровня белка и изменение количества электролитов;
- коагулограмму. Поздний симптом болезни повышенная кровоточивость, что обусловлено дефицитом факторов свертывания на фоне функциональной недостаточности печени и низкого уровня белка.
Инструментальная диагностика
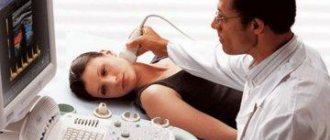
Чтобы визуализировать печень, оценить ее размеры, структуру и плотность, необходимо инструментальное обследование. К неинвазивным методикам относится УЗИ гепатобилиарного тракта (железы, желчевыделительных путей) и окружающих органов. Также информативной считается компьютерная и магнитно-резонансная томография.
Для подтверждения печеночной недостаточности требуется пункционный анализ (биопсия) или эластография. Заболевание необходимо дифференцировать с внепеченочными патологиями, такими как острое нарушение локального кровотока и разрыв аневризмы, а также с инфекционными патологиями, метаболическими расстройствами и прямым медикаментозным воздействием на ЦНС.
Психометрические тесты
Для оценки поражения мозга, а также выраженности его дисфункции требуется проведение электроэнцефалографии. Печеночная энцефалопатия второй стадии проявляется резким угнетением ритма, нарастанием высоты волн и возникновением их постоянных формы (тета-, дельта-).
В объективное исследование нейропсихического состояния входит регистрация «хлопающего тремора». Он характерен для второй и третьей стадий. В основе его развития лежит расстройство связи опорно-двигательной системы с головным мозгом на фоне замедления движения нервных импульсов. Вследствие этого пациент не способен удерживать определенную позу. Для выявления данного признака болезни достаточно попросить человека поднять перед собой вытянутые руки и зафиксировать их в таком положении. Положительным тест считается при регистрации хлопающих движений в лучезапястных суставах. Данное проявление патологии может изменять свой характер в зависимости от двигательной активности пациента. Так, в фиксированной позе тремор усиливается, а при движении рук ослабевает.
Кроме того, могут использоваться такие диагностические тесты, как:
- арифметический;
- линейный;
- числовой. Для этого пациента просят посчитать до 25, после чего оценивают количество ошибок и время, необходимое для выполнения задания;
- анализ почерка;
- копирование линий.
Диагностические процедуры
Для диагностики достаточно сдать анализ крови и сделать УЗИ
Диагноз печеночной энцефалопатии включает установление клинических симптомов, оценку стадии развития и степени тяжести протекания заболевания.
В первую очередь значительное внимание нужно уделить сбору анамнеза – злоупотребление медикаментами и алкоголем, перенесение острого вирусного гепатита или хирургического вмешательства, наличие запоров.
Далее пациент должен сдать:
- Общий анализ крови. На наличие патологии указывает анемия, низкая концентрация тромбоцитов, увеличение содержания лейкоцитов крови (лейкоцитоз) с токсической зернистостью нейтрофилов.
- Печеночные пробы. При этом выявляется повышение билирубина и активности трансаминаз, активность ферментов печени – гамма-глютамилтрансферазы и щелочной фосфатазы.
- Коагулограмму. При этом отмечается изменение гемостаза, снижение фибриногена и повышение тромбопластина.
При необходимости назначаются другие лабораторные исследования, которые позволят выявить полиорганную недостаточность.
Уточнение диагноза и оценка степени тяжести печеночной энцефалопатии проводится на основе следующих процедур:
- Биопсия печени методом пункции.
- Магнитно-резонансная томография печени и желчевыводящих путей.
- Ультразвуковое исследование печени и желчного пузыря.
- Компьютерная томография желчевыводящих путей.
- Электроэнцефалография.
Для того чтобы выявить влияние на развитие энцефалопатии заболеваний других органов пациента, проводят дифференциальную диагностику.
Данные исследования применяют в случаях метаболических расстройств, инфекционных заболеваний ЦНС, геморрагического инсульта, кровоизлияния в мозг, повышения содержания азота в крови вследствие злоупотребления алкоголем или медицинскими препаратами.
Печеночная кома
Отдельно следует сказать о таком серьезном осложнении печеночной недостаточности, как кома. Она развивается на фоне выраженного расстройства работы головного мозга, что сопровождается угнетением сознания. Несмотря на лечение, в большинстве случаев наступает смерть пациента.
Механизм возникновения печеночной комы основан на метаболических нарушениях и расстройстве мозгового кровообращения, вызывающего кислородное голодание и отек тканей.
Нервные клетки поражаются аммиаком, фенолами, а также жирными кислотами.
Симптомы печеночной комы
Выраженность признаков зависит от стадии патологического процесса:
- первый этап развития характеризуется отсутствием сознания с сохранением реакции на боль. Также наблюдаются судороги, расширенные зрачки, самопроизвольное мочеиспускание и дефекация;
- при глубокой коме отсутствуют реакции на раздражителей, диагностируется полный паралич, возможны судороги с остановкой дыхания и снижением артериального давления.
Кроме того, наблюдаются симптомы поражения печени. Они представлены желтухой, геморрагическим синдромом, тахикардией и гипертермией.
Диагностика и неотложная помощь при печеночной коме
Диагноз устанавливается после полного обследования:
- сбора анамнеза у родственников;
- осмотра пациента;
- оценки неврологического статуса;
- лабораторных анализов крови, мочи и ликвора;
- электроэнцефалограммы;
- МРТ мозга;
- УЗИ печени;
- эластографии.
Помощь пациенту следует оказывать в реанимационном отделении. Неотложный лечебный комплекс включает:
- определение и прекращение воздействия провоцирующего фактора (инфекции, токсинов);
- ЭКГ, контроль внутричерепной гипертензии, уровня кислорода и артериального давления;
- интубацию трахею и ИВЛ;
- наркотические анальгетики, гипнотики для уменьшения возбуждения и купирования судорог;
- трансфузии плазмы и эритроцитарной массы;
- инфузионную терапию (противоотечную, метаболическую, нейропротекторную, сосудистую);
- антибиотики, викасол, стимуляторы ферментативной активности гепатоцитов (печеночных клеток);
- экстракорпоральные методы дезинтоксикации (гемодиализ, плазмаферез).
Выживаемость с печеночной комой не превышает 20%.
Прогноз печёночной энцефалопатии
Восстановление у большинства пациентов при не осложнённом течение может быть полным, особенно если это первичный и начальный эпизод. При длительной печёночной энцефалопатииприводящей в кому, положительный только у 25% больных. Как правило остальные пациенты умирают. Лечение хроническойпечёночной энцефалопатии в Самаре. Лечение основано на стабилизации состояния пациента, устранении действия токсических факторов, подавлении выработки аммиака и других нейротоксинов в кишечнике, блокированию их действия на головной мозг.
Обязательно назначение витамина В, фолиевой кислоты, викасола и своевременная коррекция низкого содержания калия. У пациента необходимо ограничить употребление животного белка и долбиться регулярного мягкого стула.
Во всех случаях введение пациента с хронической или острой печёночной энцефалопатией должно осуществляться мультидисциплинарной бригадой включающей врача невролога, гастро энтеролога и гепатолога.
Жители города Самара и Самарской области, а также пациенты из Казахстана могут рассчитывать на качественную помощь для пациентов, страдающих печёночной энцефалопатией.
Лечение печеночной энцефалопатии
Первым делом необходимо установить и устранить причину поражения печени. Затем определяется дальнейшая лечебная тактика. Так, рекомендуется диетотерапия, очищение кишечника и медикаментозная поддержка.
Лекарственные препараты
Лечение печеночной энцефалопатии должно проводиться с использованием ряда медикаментов, таких как:
- антибактериальное лекарство для профилактики инфекционных осложнений и борьбы с присутствующими возбудителями;
- сорбенты, которые необходимы для предупреждения всасывания токсинов в кишечнике, увеличивающих интоксикацию и усугубляющие течение энцефалопатии. По показаниям назначаются клизмы;
- дезинтоксикационные растворы для внутривенного введения (Реосорбилакт);
- противовирусные (рибавирин, альфа-интерферон — виферон) при инфекционном гепатите;
- метаболические для поддержания функций нейронов и нормализации их питания;
- препарат для снижения аммиака лактулоза, гепа-мерц и гепасол. Последний также используется для парентерального питания и восполнения дефицита аминокислот;
- флумазенил. Данное лекарственное средство назначается для уменьшения торможения работы мозга.
Хирургические методы
В зависимости от причины и течения болезни могут использоваться:
- рентгенэндоваскулярные методики;
- экстракорпоральные (плазмаферез, сепарация). Они необходимы для восстановления функционирования гепатоцитов (печеночных клеток) и снижения интоксикации;
- трансплантация железы наиболее эффективный лечебный способ, однако при сохранении причинного фактора возможен рецидив болезни. Существуют два вида операции. Врач может полностью удалить пораженный орган пациента и «пересадить» новый на его место. Второй метод подразумевает сохранение печени больного и дополнительное «подсаживание» донорской.
Диетотерапия
Основные принципы диетического питания:
- ограничение поступления белков до 20 г в сутки (на 3,4 стадиях) и до 50 г на начальном этапе развития энцефалопатии. Это необходимо для снижения уровня аммиака в кровеносном русле, который оказывает токсическое влияние на мозг;
- строгий контроль соли;
- рекомендуется белковая пища растительного происхождения;
- питание должно быть дробным (прием пищи каждые два часа небольшими порциями);
- в сутки необходимо пить не меньше 1,5 литра жидкости под строгим контролем диуреза (для предупреждения нарастания отека мозга).
Питательный рацион может расширяться по мере облегчения самочувствия пациента, улучшения лабораторных показателей и нервно-психического статуса. Энергетические потребности частично покрываются внутривенным введением раствора глюкозы.
Лечение
Специфическая медикаментозная терапия
. В лечении могут использоваться препараты, которые уменьшают поступление аммиака или обезвреживают его в печени. Важную роль играет применение средств, снижающих тормозные процессы в центральной нервной системе.
Лечебное питание
. Больным с печеночной энцефалопатией может быть показано частое дробное питание. Рекомендуется принимать понемногу пищи несколько раз в течение дня, а также перед сном. Не допускается появление чувства голода. При данном заболевании может быть предпочтительна низкопротеиновая диета. Суточное потребление белка может составлять 1,2–1,5 г на каждый килограмм массы тела.
Трансплантация печени
. Это может быть единственным способом терапии тяжелых форм печеночной энцефалопатии, которые не удается вылечить консервативно. Данный синдром сам по себе не является показанием к трансплантации. Однако она может быть рекомендована в тех случаях, когда печеночная энцефалопатия значительно снижает качество жизни пациента и не поддается другим видам терапии. Тогда трансплантация возможна даже при удовлетворительном состоянии печени.
Прогноз и профилактика
Прогноз зависит от первопричины и длительности заболевания. Энцефалопатия на фоне острой дисфункции печени приводит к смерти в 85% случаев. При хронической болезни путем комплексного лечения удается значительно улучшить качество жизни пациента в 30-75%.
Что касается профилактики, она заключается в предупреждении поражения печени. Необходимо избегать случайных половых связей, строго контролировать прием медикаментов, отказаться от алкоголя и нормализовать питательный рацион.
Важно помнить, что народный подход в лечении абсолютно неэффективен при печеночной энцефалопатии. Он приводит к прогрессированию болезни и ускоряет наступление комы.