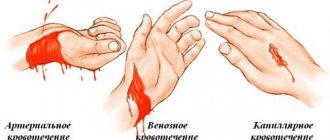
Незначительные боли в мышцах ног встречаются довольно часто. Проблемы с ногами чаще всего возникают при занятиях спортом, при работе связанной с нагрузками на ноги или домашними делами. Кроме того, частой причиной болей в ногах являются травмы. Проблемы в ногах могут быть незначительными или наоборот серьезными и проявляться такими симптомами как: боль, отечность, судороги, онемение, покалывание, слабость в мышцах или изменение температуры, цвета кожных покровов. Симптомы часто появляются после физических упражнений, повседневной и чрезмерной нагрузке. Люди в старшей возрастной группе больше подвержены появлению проблем с ногами так, как с годами происходит потеря мышечной массы. В детском возрасте проблемы с ногами могут быть вызваны аналогичными факторами, как и у взрослых, так и быть специфическими. Причины появления болей в ногах делятся на две группы: травматические и нетравматические. По локализации — боли в бедре, ягодицах, боли в голени и боли в стопе. Основные и наиболее частые причины болей в ногах.
- Повреждения, связанные с избыточной нагрузкой или многократно повторяющимися движениями ( бурсит, тендинит, плантарный фасцит).
- Мышечные судороги.
- Болезнь Шляттера – Осгуд
- Ювенильный идиопатический артрит
- Боли роста
- Медикаменты ( побочное действие)
- Синдром беспокойных ног
- Транзиторные ишемические атаки или инсульт
- Облитерирующие заболевания периферических артерий
- Венозный тромбоз.
- Беременность
- Растяжение мышц
- Разрыв мышцы
- Травма мышцы или нижней конечности
- Поражения костей
- Разрыв подколенной кисты ( кисты Бейкера)
- Заболевания суставов ( остеоартрит, СКВ, ревматоидный артрит, артрозы )
- Варикозная болезнь
- Ожирение
- Ночные крампи
- Фибромиалгия
- Инфекции
- Неврогенные боли ( грыжа диска, стеноз, протрузия диска, пояснично-крестцовый радикулулит)
- Диабетическая полинейропатия
Судороги в мышцах
Мышечные судороги (крампи) является сильными, болезненными сокращением и уплотнением мышцы, которые возникают внезапно, длительностью от нескольких секунд до нескольких минут. Болезненность в мышцах может сохраняться в течение нескольких часов после прекращения эпизода сжимания (судороги). Обычно проходят самостоятельно и не требуют специального лечения.
Причину появления судорог не всегда удается выяснить. Мышечные судороги могут возникать при различных состояниях или видах физической активности таких как:
- Физические упражнения, травмы или избыточная нагрузка на мышцы. Мышца при переутомлении, при плохой эластичности или неправильном векторе нагрузки, может дать судорогу.
- Дегидратация, связанная с физическими нагрузками во время жаркой погоды, может быть причиной тепловых судорог. Кроме того, при различных состояниях (рвота, диарея или недостаток воды) тоже могут быть судороги.
- Беременность. Судороги при беременности могут возникать из-за снижения количества минералов в организме, таких как кальций и магний, особенно в последние месяцы беременности (при завершении формирования костно-мышечной системы плода).
- Воздействие низких температур, особенно при погружении в холодную воду.
- Некоторые заболевания (окклюзионные заболевания периферических артерий, заболевания почек, заболевания щитовидной железы) рассеянный склероз и т. д.
- Медикаменты — некоторые препараты могут быть причиной судорог (нейролептики, мочегонные). В любом случае, если есть повторяющиеся эпизоды судорог необходимо обратиться к врачу.
3.Лечение боли в ногах (лодыжках, ступнях, пальцах ног)
Лечение боли в ногах в домашних условиях часто помогает справиться не только с болью, но и с другими симптомами – отеками ног, судорогами, дискомфортом. Лечение, как правило, начинается с устранения тех факторов, которые стали причинами боли в ногах
и других неприятных ощущений. Например, нужно хотя бы на время перестать заниматься спортом, если во время упражнений появляется боль в ногах (ступнях, лодыжках или пальцах ног). Физические нагрузки «через боль» противопоказаны. Важно носить качественную и удобною обувь.
Супинаторы и другие ортопедические приспособления
помогут сделать ходьбу комфортнее.
Прикладывание холода, покой, массаж ног, мягкие и деликатные упражнения
(например, для растяжения сухожилий) помогут справиться с болью в ногах, отеками ног или судорогами. Чтобы облегчить боль в ногах, можно принимать безрецептурные обезболивающие лекарства.
При отеках ног, отеках ступней и лодыжек
можно поднять отекшие ноги чуть выше уровня сердца и посидеть так некоторое время. Если у вас сидячая работа, каждый час вставайте и ходите в течение нескольких минут. Сократите употребление соли.
Если предпринимаемые вами методы домашнего лечения боли в ногах (ступнях, лодыжках, пальцах ног), отеков ног и других проблем не дают желаемого эффекта, обратитесь к врачу. Консультация специалиста необходима
и в том случае, когда боль и припухлость усиливается, появляются признаки инфекции, кожа бледнеет, появляется покалывание и онемение.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Болезнь Осгуд — Шляттера
Болезнь Осгуд-Шляттера (иногда также называют болезнь Шляттера или остеохондроз бугристости большеберцовой кости) является воспалением в верхней части большеберцовой кости, где сухожилия надколенника прикрепляются к бугорку, который называется бугристость большеберцовой кости. Это заболевание, нередко, является причиной болей в коленях в подростковом возрасте ( от 10 до 15 лет), связано с ростом костно-мышечной системы и по мере завершения роста симптоматика может исчезнуть.
Болезнь Осгуд-Шляттера может проявляться болью, припухлостью и болезненностью в области передней части колена, ниже коленной чашечки. Как правило, поражается одно колено (иногда бывает и с двух сторон). Симптоматика ухудшается при нагрузках на сухожилие, прикрепленное к бугристости большеберцовой кости (например, при прыжках). Диагноз ставится на основании рентгенографии. Основная задача лечения направлена на профилактику симптомов (уменьшение определенных видов нагрузки, иммобилизация при обострении, физиотерапия). Хирургические методы лечения применяются редко.
Ювенильный идиопатический артрит
Ювенильный идиопатический артрит, который нередко называют ювенильный ревматоидный артрит или ювенильный хронический артрит — это детское заболевание, характеризующееся воспалением суставов, которые становятся отечными и болезненными (соответственно с нарушением подвижности в суставе). Проявляется у детей болями в суставах, нарушением походки, из-за снижения подвижности в суставах и скованность в суставах, обычно в первой половине дня, с регрессом в течение1-1.5 часа и после обычной физической активности. Причины этого заболевания не до конца ясны. Большинство исследователей полагают, что заболевание обусловлено комбинацией факторов, вызывающих избыточную активацию иммунной системы. Существует несколько типов ювенильного артрита. Разделение на типы основано на количестве суставов, вовлеченных в процесс в течение первых 6 месяцев с начала заболевания, области тела, где проявилось заболевание, наличие других симптомов. Типы ювенильного артрита: олигоартрит (поражение не более 4 суставов) полиартрит (поражение 5 и более суставов), ревмо-положительный и ревмо-отрицательный (в зависимости от наличия ревмо-фактора в крови), системный (сопровождается высыпаниями по телу, температурой и поражением глаз).
Часто встречающиеся заболевание ног
Часто встречающиеся заболевание ног
Современная медицинская практика выводит несколько видов болезней ног, с которыми все чаще сталкивается человек. Попробуем разобраться в конкретных, наиболее распространенных заболеваниях и их осложнениях.
1. Сосудистое заболевание ног. Эти недуги чаще всего встречаются у пожилых людей, неактивных, заболевание часто поражает здоровый организм, например, делового человека, весь день сидящего за компьютером. Признаками являются:
- боли в мышечных тканях;
- холодные стопы;
- частые судороги;
- отеки и ощущение тяжести в ногах.
Все эти симптомы могут свидетельствовать о наступлении достаточно серьезного заболевания, например, тромбоза, варикозного расширения, атеросклероза.
2. Заболевание ног может проявиться в поражении суставов. Ведь это очень нагруженный механизм. Суставы ног выдерживают колоссальные нагрузки в течение всей жизни. Именно поэтому, такие заболевания ног являются наиболее распространенными.
Выделяют:
- воспалительные заболевания – артрит, спондилоартрит. Основными симптомами могут послужить острая или тупая боль, появление отеков, ограничение движений. Причинами таких заболеваний выступают сердечные болезни, вирусные заболевания, нарушение правильного обмена веществ в организме.
- дистрофические заболевания. Это всем известный остеохондроз. Боль, малоподвижность, похрустывание в суставах — все это симптомы данного заболевания, а большой вес тела, нерациональное питание, микротравмы относятся к причинам возникновения.
3. Грибковое заболевание ног также частое явление. Посещение без личных средств гигиены бассейнов, саун, бань, парилок может привести к заражению грибком. Основным симптомом является понятие «горят стопы».
Изначально инфекция поражает область между пальцами, появляется сухость, краснота. Грибок может проникнуть и под ногтевую пластину, в таком случае ногти начинают обретать желтоватую окраску, шелушиться.
Заболевание ног в случае поражения грибковой инфекцией может и не сопровождаться абсолютно никакими признаками. Но при детальном обследовании, на приеме у врача, можно его обнаружить.
Как вылечить ноги при различных серьезных, легких заболеваниях задается вопросом каждый пациент. В любом случае, следует помнить, что оставлять болезнь на самотек, не прибегать к врачебной помощи, не обращать внимания на проблему — это не лучший вариант.
Лучше всего обратиться к настоящим профессионалам, которые не допустят распространения, усугубления, осложнений болезни.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на прием в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема при неправильном лечении может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
- Получите качественную консультацию.
- Вас будут лечить врачи с многолетним опытом.
- Будет использоваться только современное оборудование и материалы.
- Вы можете получить медицинскую помощь в любой день недели. Мы работаем без выходных.
+7 (495) 120-60-89
Информация о статье
Название
Часто встречающиеся заболевание ног
Описание
Современная медицинская практика выводит несколько видов болезней ног, с которыми все чаще сталкивается человек. Попробуем разобраться в конкретных, наиболее распространенных заболеваниях и их осложнениях.
Автор
медцентрум.рф
Опубликовал
Медцентрум
Логотип
Боли роста
Боли в ногах бывают при болезни роста и нередко встречается у детей и подростков. Вероятнее всего, болевые проявления связаны с неравномерным ростом мышц, костей и мягких тканей. Боли, как правило, локализуются в бедрах или икроножных мышцах и обычно появляются во второй половине дня .Длительность болей может составить 1-2 часа .Болезнь роста не сопровождается другими симптомами ( температурой, отечностью).Со временем, симптоматика исчезает сама .Возможно, применение массажа и иногда парацетамола. Аспирин до 20 лет не рекомендуется из-за возможности развития синдрома Рея.
Почему болят ноги
Боль в ногах, к сожалению, знакома многим, и тревожит она не только пожилых людей. Однозначно ответить на вопрос, почему сильно болят ноги, невозможно. Что делать в таком случае? — Причин боли может быть много – от простой усталости при высокой физической нагрузке или неудобной обуви до травм и серьезных заболеваний. В первом случае достаточно отдохнуть или сменить обувь, и все пройдет. В случае травмы необходим восстановительный период. Если же боль в ногах тревожит постоянно, следует пройти обследование в клинике. Причем, чем раньше вы обратитесь к врачу, тем легче будет справиться с болезнью.
Возможные причины боли в ногах:
- Травмы (ушиб, перелом, растяжение сухожилий и т.д.).
- Заболевание позвоночника, сопровождающееся защемлением нервных корешков, приводящим к простреливающим болям в ноге.
- Артрит или артроз, приводящие к поражению суставов ног.
- Заболевание кровеносных сосудов нижних конечностей. Одним из наиболее распространенных нарушений деятельности сосудистой системы является варикоз. При несвоевременном лечении он может перерасти в тромбофлебит, конечной стадией которого является тромбоз сосуда. Тромбоз не только сопровождается резкой болью в ноге, но и грозит более тяжелыми последствиями – закупоркой вен нижних конечностей или даже тромбоэмболией легочной артерии. Широко распространен также атеросклероз артерий нижних конечностей, сопровождающийся болью в икроножных мышцах. Вместо болей могут развиваться судороги, ощущаться тяжесть в ногах.
- Поражение мышечных тканей (воспаление мышцы, фибромиалгия и др.).
Характер боли в ноге может отличаться при различных заболеваниях, она может быть ноющей, острой, проявляться ниже колена или в области бедра и т.д. Чтобы определить причину боли, необходимо проанализировать другие симптомы, а также пройти определенные диагностические исследования. Для этого необходимо обратиться к врачу. Если появились сосудистые звездочки или очевидны другие проявления заболеваний кровеносных сосудов, следует записаться на прием к флебологу. Если самостоятельно невозможно определить причину боли, можно обратиться к терапевту, он после осмотра направит к невропатологу, флебологу или другому врачу.
«Первый Флебологический Центр» в Москве осуществляет диагностику и лечение сосудистых заболеваний. Опытные врачи и современное оборудование помогают добиться эффективного результата при заболеваниях разной степени. Но все же не следует ждать, пока ноги будут болеть очень сильно. Своевременное обращение в клинику поможет излечить заболевание на ранних стадиях, не допустив серьезных осложнений.
Заболевания вен на начальной стадии не сопровождаются видимыми изменениями. Первыми симптомами могут стать боль в ноге, излишняя напряженность мышц, чувство тяжести, отечность. Позже наблюдается воспаление кожи над пораженным участком, а боль – усиливается. Ранее не видимые вены выпирают над поверхностью кожи. Воспалительный процесс может сопровождаться тромбообразованием. Острый тромбофлебит сопровождается сильными болями и чувством распирания в области икроножных мышц.
Чтобы не довести заболевание до той стадии, когда понадобится оперативное вмешательство, следует записаться на прием в клинику при первых симптомах заболевания или при постоянных болях в ноге, если их причина неясна. Обследование у флеболога не займет много времени. Если подозрение на заболевание сосудов не подтвердится, он направит вас к специалисту другого профиля. Не допускайте осложнений, вовремя реагируйте на болезненные симптомы в ногах!
Медикаменты
Некоторые лекарства могут вызвать проблемы в ногах из-за побочных свойств. Сочетание с курением или приемом алкоголя увеличивает риск появления побочных эффектов лекарств. Основные группы препаратов, которые могут быть причиной проблем в ногах:
- Препараты, провоцирующие появление тромбов (например, контрацептивы)
- Нейролептики (аминазин, галоперидол)
- Агонисты бета-2 рецепторов (тербуталин или албутерол)
- Гипотензивные препараты (нифедипин, амлодипин или никардипин)
- Статины – препараты, снижающие уровень холестерина в крови (симвастатин или аторвастатин).
- Эстрогены
- Препараты лития
- Диуретики ( лазикс и другие)
- Опиаты
- Стероиды
При наличии приема медикаментов (особенно длительного) необходимо сообщать лечащему врачу о появление болей или судорог в ногах.
Облитерирующий атеросклероз
Заболевания периферических артерий (ЗПА) в большинстве случаев провоцируются атеросклерозом – другим системным заболеванием, характеризующимся нарушениями в строении стенок артерий. В просвете сосудов формируется атеросклеротические бляшки, приводящие к оседанию тромбов, сужению просвета артерии и возникновению участков тромбозов. В итоге трофика окружающих пораженный сосудов тканей нарушается, они начинают страдать от ишемии (недостаточного притока крови) и у больного возникает облитерирующий атеросклероз.
Тромбозы обычно поражают сосуды нижних конечностей на уровне:
- брюшной аорты (синдром Лериша) – сужается инфраренальный отдел брюшной аорты и кровообращение нарушается в обеих ногах;
- таза – поражается подвздошная артерия;
- бедра – закупоривается просвет бедренной артерии;
- голени – тромбы оседают в артериях голени и ступней.
При значительных сужения периферических артерий ног трофика тканей может нарушаться настолько, что у больного из-за постоянной ишемии возникают трофические язвы и может развиваться гангрена, приводящая к необходимости ампутации ноги. Кроме этого, атеросклероз склонен к прогрессированию и у пациента в будущем возрастает риск развития инфарктов миокарда и инсультов, так как в патологический процесс вовлекаются и коронарные и сонные артерии.
Процесс возникновения и распространения атеросклеротических бляшек протекает незаметно почти у 50% больных. Нередко пациенты с такими патологиями обращаются к врачу уже тогда, когда консервативных методов лечения бывает недостаточно для восстановления кровотока и есть необходимость в выполнении хирургической коррекции пораженных артерий.
Причины ЗПА такие же, как и провоцирующие развитие атеросклероза факторы:
- *дисбаланс в липопротеидах и скопление холестерина в сосудистых стенках;
- аутоиммунные патологии, сопровождающиеся инфильтрацией стенок сосудов лейкоцитами и макрофагами;
- врожденные дефекты в строении сосудов;
- гормональные дисбалансы адренокортикотропных и гонадотропных гормонов, приводящие к повышению уровня холестерина в крови;
- сбои в антиоксидантных системах;
- принесенные инфекции.
*Повышенным считается уровень общего холестерина более 8 ммоль/л, уровень ЛПВП у мужчин менее 1 ммоль/л и у женщин менее 1, 3 ммоль/л, уровень ЛПНП более 6 ммоль/л, уровень триглицеридов более 1, 7 ммоль/л.
Все эти причины могут запускать процесс формирования атеросклеротических отложений, но ведущая роль в поражении периферических артерий лежит на нарушениях липидного баланса. По данным статистики чаще с подобными патологиями приходится сталкиваться именно мужчинам старше 40 – 45 лет.
Предрасполагать к развитию атеросклеротических поражений артерий могут следующие контролируемые и неконтролируемые факторы:
- возраст (для женщин после 55 лет и мужчин после 45 лет);
- курение;
- период постменопаузы;
- лишний вес и объем талии у женщин более 88 см, а у мужчин более 100 см;
- артериальная гипертензия более 180/110 мм рт. ст.;
- сахарный диабет;
- гипотиреоз;
- наследственные нарушения (коагулопатии, гомоцистинурия);
- наследственная предрасположенность к заболеваниям сосудов и сердца;
- врожденные аномалии сосудов;
- адинамия;
- прием большого количества фаст-фудов, жирного, жареного, мучного, сладостей, сдобы, газированных напитков;
- прием препаратов, приводящих к повышению уровня холестерина в крови;
- прием гормональных противозачаточных;
- нарушения в свертывающей системы крови, сопровождающиеся повышенным тромбообразованием;
- частые стрессы;
- хронический дефицит сна.
Неконтролируемые факторы невозможно устранить. Они способствуют формированию атеросклеротических бляшек, но при отсутствии контролируемых состояний не способны вызывать облитерирующий атеросклероз.
При развитии атеросклероза происходит следующее:
- на внутренней стенке артерии формируется трансформирующееся в липосклероз липидное пятно, приводящее к формированию нестабильных атеросклеротических бляшек, которые еще могут растворяться;
- возникают фиброзные бляшки, которые уже не могут рассасываться, и развивается атероматоз, сопровождающийся распадом содержимого бляшек, коллагена и эластина в сосудах;
- при распаде бляшек начинается стадия осложнений атеросклероза: тромбозов, эмболий, разрывов сформировавшейся в просвете артерии аневризмы;
- формирование атерокальциноза – стадия сопровождается отложением в атеросклеротической бляшке солей кальция и тяжелейшей ишемией тканей и органов.
Симптомы заболеваний периферических артерий возникают не сразу, а только на стадии выраженной ишемии того или иного участка. Вначале у больного возникают жалобы на появление болей, судорог и усталости в ногах после ходьбы или физических нагрузок. Боли обычно располагаются в области бедер, ягодиц и стоп. Иногда у больных могут возникать отеки. Так же в зоне повреждения артериального сосуда нет пульсации. Кожа на пораженной конечности становится более бледной и прохладной на ощупь на уровне поражения артерий. У мужчин из-за нарушения кровотока могут возникать проблемы с потенцией.
Несколько позднее у пациента появляется такой характерный для облитерирующего атеросклероза нижних конечностей симптом как перемежающаяся хромота (клаудикация) – боль и судороги в икроножных мышцах, усиливающиеся при ходьбе. Она провоцируется дефицитом кислорода, который максимально выражен во время ходьбы, и исчезает после того как человек останавливается.
Перемежающаяся хромота наиболее выражена при подъеме по лестнице. Вначале она возникает после ходьбы на значительные расстояния, а затем, по мере прогрессирования атеросклеротических поражений артерий и ишемии, появляется даже после преодоления совсем небольших расстояний. На самых поздних стадиях она возникает даже во время покоя. Это состояние принято называть критической ишемией.
Стадии ЗПА таковы:
- I – симптомы тромбоза и сужения артерий не ощущаются;
- IIa – боли и перемежающаяся хромота возникают после преодоления более 200 м;
- IIb – болевой синдром и хромота возникают при преодолении менее 200 м;
- III – боли и перемежающаяся хромота возникают в состоянии покоя;
- IV – из-за ишемии происходит возникновение язв и ран, вследствие некроза тканей.
На прогрессирование ЗПА указывают следующие проявления:
- усиление болевого синдрома;
- нарушения чувствительности и похолодание конечности;
- сухость кожи и появление склонных к инфицированию трещин;
- возникновения язв и ран на стопах, голени или пальцах ног.
При осложненном течении ЗПА приводит к развитию гангрены и необходимости срочной операции по ампутации конечности.
Синдром беспокойных ног
Синдром беспокойных ног — это состояние, при котором у пациента возникает ощущения дискомфорта от положения ног и, подчас, непреодолимое желание двигать ногами. Это синдром может приводить к нарушению сна и мешает в повседневной жизни.
Пациенты описывают свои ощущения как прикосновения иголок в ногах,, иногда как тянущие боли. Перемена положения ног приносит временное облегчение. Наиболее часто эти ощущения возникают вечером, когда человек пытается расслабиться или лечь спать. Причина этого синдрома не известна. Некоторые препараты (например, антидепрессанты) беременность или дефицит железа (анемия) могут быть причиной этого синдрома. Синдром беспокойных ног лечат с помощью препаратов, увеличивающих уровень дофамина в головном мозге (леводопа) или противосудорожных препаратов (габапентин), позволяющих контролировать движения ног и улучшить сон. Крайне редко применяются опиаты.
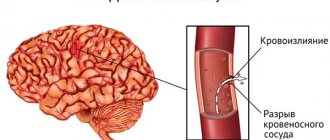
Транзиторные ишемические атаки
Транзиторные ишемические атаки – это временное нарушение кровоснабжения головного мозга. Являются предвестниками инсульта. Разница от инсульта только в том, что симптомы постепенно исчезают. Должны настораживать следующие симптомы:
- Внезапная онемение, покалывание и слабость в половине тела или в конечности
- Нарушение походки
- Нарушение восприятия действительности
- Нарушение речи
- Сильная головная боль.
При появлении таких симптомов необходима экстренная медицинская помощь
Правила самопомощи
При появлении болезненности нужно измерить температуру, а также осмотреть конечность: не появились ли отек и покраснение, нет ли гематом, не стал ли рисунок вен более явным и темным. При отсутствии кровоизлияний и сильной отечности желательно сделать ножную ванночку с добавлением морской соли и легкий массаж. В случае значительного повышения температуры и сильного отека вызовите скорую помощь, так как эти симптомы могут быть связаны с гнойным артритом или другим опасным заболеванием. Что делать, если болят ноги:
- принять обезболивающее (например, ибупрофен, «Нурофен» или «Кеторол»);
- освободить ногу от одежды и обуви;
- лечь;
- передвигаться только при крайней необходимости, используя опору.
При наличии отека или заметной на глаз деформации сустава нельзя греть больную ногу: это вызовет усиление воспалительного процесса. Постарайтесь как можно быстрее получить консультацию врача: самолечение чревато дальнейшим ухудшением состояния, а отдельные заболевания могут привести к быстрому разрушению суставных тканей и опасным осложнениям, например, сепсису. К какому врачу можно обратиться, если у вас болят ноги? Желательно записаться на прием к ортопеду-травматологу, а если такой возможности нет – обратитесь к участковому терапевту. Любой из этих специалистов назначит первичный план медицинской помощи и выпишет направления на диагностические процедуры, а после постановки точного диагноза порекомендует комплексное лечение.
Облитерирующие заболевания периферических артерий
ОЗПА — это перманентный процесс сужения или закупорки артерий, снабжающих богатой кислородом кровью различные органы, в том числе и нижние конечности.
Основной причиной окклюзионных поражений периферических сосудов нижних конечностей является накопление холестерина, кальция и других веществ на стенках артерий (атеросклероз). Сужение просвета артерии приводит к уменьшению поступления артериальной крови к мышцам ног, что особенно проявляется при физической нагрузке. Когда мышца находится в состоянии покоя, кровоснабжения может быть адекватным.
Основным симптомом облитерирующего заболевания артерий ног являются боли в икроножных мышцах, бедрах ягодицах, которые появляются после физической нагрузки (таких, как подъем в горку или по лестнице, бег, ходьба). Эта боль называется перемежающейся хромотой. Обычно это происходит после определенного количества движений и исчезает после отдыха. По мере прогрессирования заболевания симптомы появляются при минимальной физической нагрузке. Кроме болей, пациентов нередко беспокоят: снижение мышечной силы в ногах и баланс, в положении стоя, онемение одной ноги или двух, появление язв, медленно заживающих. Лечение, как правило, консервативное. При выраженном нарушении кровоснабжения показаны оперативные методы лечения.
Причины тяжести в ногах
Вызвать тяжесть в ногах способны различные причины:
- сосудистые болезни (занимают лидирующее положение): варикоз, флебит, тромбофлебит, тромбоз, посттромбофлебитический синдром, эмболия, эндартериит, облитерирующий атеросклероз нижних конечностей, синдром Лериша;
- сердечная недостаточность;
- травмы;
- патологии позвоночника: остеохондроз, межпозвоночная грыжа;
- заболевания мышечных тканей: миозит, миоэнтезит, фибромиалгия, краш-синдром, разрыв мышц;
- повреждения связок и сухожилий: тендинит, фасциит;
- болезни суставов: артрит, остеоартроз, коксартроз, коксит, подагра ног;
- поражения периферической нервной системы: радикулит, неврит, люмбоишиалгия, ишиас, туннельный синдром, диабетическая полинейропатия;
- заболевания лимфатической системы: лимфедема;
- воспалительные болезни: панникулит, тендовагинит, остеомиелит, рожа, флегмона;
- системные заболевания: ревматизм, ревматоидный артрит, сахарный диабет;
- плоскостопие;
- болезнь Виллизия-Экбома (синдром беспокойных ног);
- чрезмерные физические нагрузки либо «сидячая работа»;
- постоянные статические нагрузки;
- избыточный вес;
- дефицит витаминов и минеральных элементов.
Тяжесть ног по утрам может быть результатом перетренированности либо усиленной физической работы накануне. У метеозависимых людей «крутит» и «ломит» ноги за один-два дня до перемены погоды.
Варикозная болезнь
Вследствие поражения клапанов нарушается венозное кровообращение, что приводит к расширению сосудов и истончению их стенок, застаиванию крови и развитию гипоксии. В результате начинают болеть и неметь ноги, появляются отеки.
На начальных стадиях боли тревожат только в вечернее время, особенно после длительного стояния. Со временем они усиливаются, возникают в любое время, появляются сосудистые звездочки и сосудистые сеточки, проступают варикозно-расширенные вены.
При отсутствии лечения кожа приобретает синюшный оттенок, ноги покрываются экземой и варикозными язвами.
Половая предрасположенность
Согласно статистике, у женщин боли в ногах возникают чаще, чем у мужчин. Подобная ситуация объясняется любовью к высоким каблукам и гормональными колебаниями, которые наблюдаются у женщин во время менструального цикла, в результате приема контрацептивов, при беременности, в климактерический период.
Основная причина тяжести в икрах ног у мужчин – облитерирующий атеросклероз, который может быть спровоцирован курением.
Посттромбофлебитический синдром
При слабых компенсаторных способностях организма после перенесенного тромбоза может развиваться посттромбофлебитический синдром. Вследствие повреждения тромбом венозных клапанов в венах повышается давление, что причиняет застойные явления, разрыв мелких сосудов, подкожные кровоизлияния. При этом человек ощущает болезненность, зуд, скованность и тяжесть в нижних конечностях. У него появляются сильные отеки, изменяется цвет кожи, могут образовываться трофические язвы, возможен некроз.
Боль при посттромбофлебическом синдроме имеет тянущий и распирающий характер, усиливается при физических нагрузках и ослабевает после отдыха.
Сердечная недостаточность
При сбоях в функционировании сердца сердечная мышца оказывается неспособной прокачать необходимый объем крови по организму, из-за чего органы испытывают кислородное голодание. В результате наблюдаются затруднение дыхания, одышка, усиленное потоотделение даже при малейшей физической нагрузке, головокружение, отечность и тяжесть в ногах ниже колена.
Лимфедема
Из-за нарушения проходимости лимфатических сосудов лимфа накапливается в мышцах и подкожной клетчатке. При этом пораженная конечность отекает, что сопровождается болезненностью, чувством распирания, дискомфортом и ограничением подвижности сустава. В тяжелых ситуациях возможно развитие слоновости, образование трофических язв.
Плоскостопие
При плоскостопии изменяется характер распределения амортизационной нагрузки на связки и сухожилия. Поэтому ноги быстро устают, появляются боли в ногах и пояснице, особенно к концу рабочего дня. Возможны отеки, судороги, головная боль.
Невралгия
В результате воспаления седалищного нерва возникают тянущие или простреливающие боли в ягодицах, пояснице и ногах, которые усиливаются в сидячем положении, при разгибании ноги (при сгибании ослабевают) и в ночное время. Может тревожить тяжесть в ногах выше колена, отечность и онемение конечности, потеря чувствительности, атрофия мышечной ткани, нарушение походки.
Болезни почек
Воспалительные заболевания почек сопровождаются частыми позывами в туалет, самопроизвольным или затрудненным мочеиспусканием, болями при мочеиспускании. Еще один характерный признак – боли в пояснице, которые могут иррадиировать в область паха и живота, а также в нижние конечности. Довольно часто появляются отеки лица и ног. Возможно повышение температуры тела и давления.
Лишний вес
У людей с лишним весом ноги и сердце подвергаются повышенным нагрузкам, что приводит к увеличению объема межтканевой жидкости и венозному застою. При этом клетки подвергаются гипоксии, так как не получают достаточного количества кислорода. Поэтому довольно часто людей, имеющих лишние килограммы, тревожат боли в ногах.
Продолжительная статическая нагрузка
При статических нагрузках мышцы испытывают усиленное напряжение, так как постоянно находятся в состоянии активности. К тому же они сжимают сосуды, затрудняя поступление крови к тканям нижних конечностей. В результате люди, вынужденные долго стоять, ощущают тяжесть и боли в ногах, особенно по вечерам.
Венозный тромбоз
Возникновению болей при тромбозе (закупорке вены кровяным сгустком) способствует воспаление стенки сосуда или окружающих его тканей. Кроме того, нарушение оттока может привести к отечности, изменению цвета кожных покровов (бледность, цианоз, покраснение). Бледность может обнаруживаться на ранних стадиях тромбоза вен подвздошно-бедренной области. Цианоз вызван застойной гипоксией и, как правило, возникает при обструкции проксимальных вен голени. Боли при тромбозе могут быть ноющими, острыми или тупыми, интенсивными и умеренными. Нередко боли усиливаются при ходьбе, ношение тяжестей. Уменьшение болей, возможно, в положении лежа с поднятыми ногами. При тромбозе поверхностных вен диагностика не вызывает затруднения. Если же есть подозрение на тромбоз глубоких вен, то необходимы объективные методы исследования.
Ноющая боль в ногах в состоянии покоя
Как известно, нога анатомически состоит из бедра, голени и стопы. Болеть может любая из трех частей, а есть случаи, когда человек не может с уверенностью сказать, где именно локализуется болевой синдром.
Причины неприятных ощущений в ногах по ночам
Боль в ногах в состоянии покоя, когда человек находится в горизонтальном положении, периодически беспокоит не только людей пожилого возраста, но и детей. Этот симптом напрямую связан с образом жизни.
Есть несколько причин, провоцирующих боль:
- слишком интенсивные физические упражнения во время занятий спортом, или связанные с трудовой деятельностью;
- «сидячая» работа;
- проблемы с избыточным весом;
- период вынашивания ребенка.
Есть состояния, которые служат катализатором для появления болевых ощущений в ногах. Это:
- различные болезни позвоночника, суставов или костного мозга, механические повреждения дисков и ущемление нерва
, остеохондроз, пояснично-крестцовый радикулит,
грыжа поясничного отдела позвоночника
и другие; - ревматизм, ревматоидный артрит и другие аутоиммунные заболевания;
- варикозное расширение вен, другие сосудистые заболевания;
- хронические и системные заболевания, как диабет, нейропатия, провоцирующие нарушение психофизиологических функций организма;
- физические травмы ног;
- дефицит минералов и витаминов, магния, кальция, витамина Д3;
- синдром Экомба.
В последнее время отмечается резкий рост жалоб пациентов на синдром беспокойных ног. Это неприятное ощущение появляется в спокойном состоянии, как правило, перед сном. СБН характерно тем, что не является заболеванием, но доставляет массу неудобств. В положении лежа возникает покалывание в нижней части конечностей, сопровождаемое непреодолимым желанием встать с постели и пройтись. В вертикальном положении тела ощущение пропадает, но в постели возвращается снова. В большинстве случаев больным удается уснуть, но во сне беспокоят хаотичные подергивания ног, что мешает нормально отдохнуть и восстановиться.
Этот синдром появляется из-за усталости, которая накапливается в конечностях за целый день. Это объясняет потребность в постоянных движениях, при этом конкретных патологий у людей с этим недугом специалисты не находят. Опасений для жизни синдром Экомба не представляет, но серьезно ухудшает ее качество.
Пожилые люди сильнее остальных подвержены болевому синдрому, возникающему по ночам. Этому способствуют старые травмы, артрозы, артриты, заболевания сосудов, в конечном итоге ощущения становятся на столько нестерпимыми, что пациентам приходится обращаться за помощью.
У маленьких детей неприятные ощущения обычно не вызывают боли, но ухудшают состояние сна. Причин также может быть множество: от врожденной дисплазии суставов до банального дефицита микроэлементов. Подростки страдают синдромом беспокойных ног из-за стремительного роста, когда кости в развитии опережают мышечные ткани, которые сильно растягиваются.
Какие случаи требуют медицинской помощи
Если в местах локализации боли присутствуют покраснения или опухоли, если боль сопровождается судорогами, откладывать визит ко врачу ни в коем случае нельзя. Диагностика и вмешательство специалистов необходимо, когда:
- Снижена или отсутствует чувствительность конечностей.
- Присутствует изменение цвета кожных покровов.
- Боль не утихает и не снимается обезболивающими препаратами.
- Болевые ощущения присутствуют в других частях тела.
Как правило, незначительная боль проходит за несколько дней, но, если улучшения не наступают, нужна медицинская помощь. Для начала можно обратиться за консультацией к участковому терапевту, а он, в свою очередь, даст направление к хирургу или травматологу.
Как проходит лечение
Врачи часто слышат от пациентов один и тот же вопрос: что предпринять, если ноги болят ночью, в состоянии покоя? Первым делом необходимо найти причину болезненных ощущений, поэтому самолечением заниматься не рекомендуется – специалист имеет куда более обширный опыт и лучше разберется в симптоматике каждого конкретного случая.
На первоначальных этапах от СБН помогут легкие седативные препараты, как корень валерианы, пустырник или «Новопассит». Это поможет снять напряжение в конечностях. В более серьезных случаях потребуются антиконвульсанты и транквилизаторы, которые отпускаются строго по рецепту врача.
В случаях защемления нервных окончаний при артрозах и остеохондрозе врач, скорее всего, пропишет средства от воспаления перорально и наружно. Следует иметь в виду, что нестероидные средства в таблетках могут стать раздражителями для желудка. При их приеме следует пить достаточное количество жидкости, необходимой для растворимости лекарства.
Распространенной причиной боли в ногах может стать варикозное расширение вен. Лучший способ облегчения симптомов – принять горизонтальное положение. Ноги должны располагаться выше уровня сердца. Во время рабочего дня при сильной нагрузке на конечности следует пользоваться компрессионным трикотажем.
Если проблема связана с растяжением мышечной ткани вследствие тренировок или при травме, следует обрабатывать ноги противовоспалительными средствами – это гели «Долгит», «Найз» и другие.
Другие средства от ноющей боли в ногах
Лучшим средством, безусловно, является массаж ног. Он устранит напряжение, улучшит циркуляцию крови. Массаж является лучшим методом лечения при сосудистых заболеваниях ног и плоскостопии.
Из народных средств популярностью пользуются компрессы из прополиса, а также отвары из листьев малины и различные обертывания. Подойдут также ванночки из липового цвета, мелиссы или сосновой хвои.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Беременность
Боли и болезненность в области голени (реже в бедре) могут возникать во время беременности. У беременных женщин боли могут сопровождаться отечностью голени и бедра ( как одной , так и обеих конечностей).Причины болей в ногах у беременных не конца ясны. С одной стороны, это объясняется нарушением оттока из венозной сети нижних конечностей за счет плода. С другой стороны, уменьшение в крови электролитов способствует появлению мышечных судорог , которые и служат одним из источников боли. Односторонняя отечность и боли в конечности могут быть связаны со сдавлением подвздошной артерии увеличенной маткой.
Причины
Варикозная болезнь вен нижних конечностей – заболевание, которое развивается по разным причинам. В формировании патологических изменений во внутренней оболочке венозного сосуда играют роль следующие факторы:
- отягощенная наследственность;
- ожирение;
- нарушения гормонального статуса;
- беременность;
- неправильный образ жизни;
- хронические запоры.
- неконтролируемое использование гормональных контрацептивов;
- систематические занятия спортом.
Основной причиной развития варикоза являются изменения в стенке и клапанах вен. При клапанной недостаточности различных отделов венозного русла нижних конечностей появляется патологический, ретроградный (в обратном направлении) поток крови. Он является основным фактором повреждения микроциркуляторного русла.
При наличии различных факторов риска и под действием гравитации в венозном колене капилляра увеличивается давление, которое снижает артериоловенулярный градиент, необходимый для нормальной перфузии микроциркуляторного русла (пропускания крови через сосудистую стенку). Следствием становится сначала периодическое, а затем и постоянное кислородное голодание тканей. У пациентов при варикозе сильно болят ноги по той причине, что мягкие ткани не получают кислорода, возникает отек, который сдавливает нервные волокна.
В дальнейшем при варикозной болезни развиваются трофические расстройства. Варикоз сопровождается сильной боль ночью в ногах. При развитии трофической язвы боль усиливается. Пациенты вынуждены спать, подложив под ноги подушку. Если происходит воспаление мягких тканей вокруг трофической язвы, боль становится невыносимой. В некоторых случаях врачи для купирования болевого синдрома вынуждены назначать опиаты.
Записаться на приём
Растяжение мышц
Боли в мышцах могут появиться после быстрой ходьбы, бега, занятий спортом, хождения в плохо подобранной обуви. Как правило, дискомфорт возникает сразу после нагрузки или через 12-24 часа. Чаще всего, боли бывают в голенях, иногда и в бедрах. Возможна болезненность при пальпации. Иногда возникает отек голени. Если есть четкая связь с физической нагрузкой и боли двусторонние, то диагноз не вызывает сомнений. В случаях, когда боль односторонняя, необходимо исключить возможный тромбоз вен с использованием объективных методов диагностики.
Разрыв мышц
Чаще всего разрыв мышц происходят в голени (возможны и в бедре). Разрыв происходит в результате резкого растяжения или сокращения мышцы. Как правило, происходит разрыв небольшого участка мышцы в месте ее соединения с сухожилием. Но бывают и большие разрывы, вплоть до отделения мышцы от сухожилия или отрыв сухожилия. Разрыв мышцы возникает в основном при резком сгибании конечности в направлении, противоположном действующей силы. Разрыв сопровождается острой болью, сразу после избыточной нагрузки. На некоторое время боль может стихнуть, но по мере нарастания гематомы, боль будет постепенно усиливаться. Возникает отечность в области поврежденной мышцы и ограничение объема движений.
Поражение костей
Поражения костных тканей нижних конечностей (опухоли, поднадкостничные гематомы, переломы) могут сопровождаться болями, болезненностью на ощупь, отечностью конечности. Клинические проявления могут быть похожими на тромбоз вен. Особенно сложно бывает диагностировать перелом шейки бедра у пожилых людей (часто перелом сопровождается отеком нижней конечности). Учитывая инволюционные изменения в ЦНС (склероз сосудов головного мозга) собрать анамнез у этой категории пациентов бывает иногда сложно. Кроме того, у пожилых людей нередко бывает сочетание перелома шейки бедра с венозным тромбозом.
Особенности диагностики
Если трудно ходить, болят или немеют ноги, врач не только осматривает пациента, но и обязательно направляет его на дополнительное обследование, чтобы уточнить диагноз и выявить возможные осложнения. Обычно назначаются:
- рентген, МРТ или КТ;
- УЗИ сосудов;
- анализы крови и мочи;
- пункция (забор суставной жидкости или тканей).
Рентгенография, а также МРТ и КТ позволяют выявить специфические изменения в анатомии конечностей: появление остеофитов, сужение суставной щели, истончение хрящевой ткани, наличие трещин или переломов. С помощью УЗИ сосудов диагностируются варикозное расширение вен и прочие сосудистые заболевания. Анализы синовиальной жидкости и крови помогают установить природу воспалительного процесса и другие важные для разработки лечебного плана факты.
Разрыв подколенной кисты (кисты Бейкера)
Жидкость, содержащаяся в кисте Бейкера, при разрыве (в случае травмы, артрита или операции в области коленного сустава) может спускаться вниз в межмышечное пространство и вызвать воспалительную реакцию. Это может проявиться болями, отечностью в голени, болезненностью при пальпации и напоминать картину венозного тромбоза. Разрыв кисты Бейкера может произойти и без провоцирующих причин. Диагноз может быть выставлен на основании рентгенографии. Но возможное сочетание разрыва кисты и венозного тромбоза требует в первую очередь исключения тромбоза.
Диагностика
В первую очередь для диагностики причины появления болей врачу необходимо получить ответы на ряд вопросов:
- Локализация боли
- Наличие болей в одной или в двух конечностях
- Характер боли (острая, тупая)
- Зависимость боли от времени суток
- Зависимость интенсивности боли от физических нагрузок
- Возможность уменьшения болей при подъеме ног
- Наличие других симптомов (температура, слабость, боли в пояснице).
Кроме того, врач проведет физикальное обследование (визуальный осмотр, пальпация, различные тесты). Инструментальные методы обследования:
- Лабораторные исследования
- УЗИ сосудов нижних конечностей (допплерография вен и артерий)
- Артериограмма
- Сцинтиграфия
- МРТ
- КТ
- Рентгенография
Методы диагностики
Чтобы выяснить, почему возникает ощущение тяжести в ногах, необходимо пройти комплексное диагностическое обследование:
- сбор анамнеза;
- визуальный осмотр, который включает пальпацию, тестирование и проверку рефлексов;
- ультразвуковое исследование больной конечности;
- рентгенографию;
- ангиографию сосудов;
- радионуклидное сканирование;
- компьютерную или магнитно-резонансную томографию;
- лабораторные анализы.
При необходимости дополнительно делают УЗИ почек.
Лечение
Лечение болей в ногах напрямую зависят от заболевания и могут быть как консервативными (медикаментозное лечение, внутрисуставные инъекции, физиотерапия, иглорефлексотерапия, ЛФК, ортезирование), так и оперативными. Профилактическими могут быть следующие рекомендации:
- Не курить
- Не злоупотреблять алкоголем
- Контролировать уровень сахара в крови (при наличии диабета)
- Контролировать уровень холестерина
- При физических упражнениях обязательная разминка до и достаточный отдых после нагрузки
- Употребление достаточного количества жидкости во время тренировок.
Автор: В.И. Дикуль
Лечение облитерирующего атеросклероза и поверхностных аневризм периферических сосудов
Лечение ОЗАНК и проводится в зависимости от характера и выраженности проявлений заболевания. При незначительном нарушении в строении сосудов больному назначается консервативная терапия и динамическое наблюдение.
Всем больным обязательно рекомендуется устранение провоцирующих прогрессирование патологии факторов:
- отказ от курения;
- нормализация веса;
- лечение артериальной гипертензии и контроль показателей АД;
- достаточная физическая нагрузка: ходьба, прогулки, лечебная физкультура;
- изменение рациона для снижения уровня вредного холестерина и триглицеридов;
- контроль уровня сахара в крови;
- применение пневматических манжет и чулок для устранения нагрузки на сосуды.
Медикаментозное лечение направляется на уменьшение тромбообразования, нормализацию кровотока и лечение повышающих риск развития инсульта и инфаркта миокарда патологий. С этой целью пациенту назначаются антиагреганты (Аспирин, Кардиомагнил и др.), Пентоксифиллин, ингибиторы АПФ, препараты для разжижения крови (например, Клопидогрель, Цилостазол и др.).
При невозможности восстановления нормального кровотока пациентам с II-III стадией ОЗАНК могут проводиться следующие виды хирургических операций:
- тромбэндартерэктомия – проводится для устранения коротких локализованных поражениях аорты, общих или глубоких бедренных, подвздошных артерий;
- шунтирование артерии – в обход закупоренной артерии создается дополнительный сосуд (шунт) для нормализации кровоснабжения;
- протезирование артерии – пораженный участок артерии заменяется искусственным сосудистым протезом;
- эндоваскулярные операции (баллонная ангиопластика и стентирование артерии) – просвет артерии расширяется при помощи специального баллона, который вводится в просвет артерии и надувается, при необходимости в место сужения может устанавливаться восстанавливающая нормальный кровоток цилиндрическая проволочная конструкция (стент).
Выбор метода хирургического лечения определяется клиническими проявлениями патологии. Эндоваскулярные вмешательства менее инвазивны и поэтому доктора стараются отдавать предпочтение именно их выполнению.
Если хирургические методики оказываются малоэффективными и у больного все же развивается гангрена, то для спасения его жизни проводятся операции по ампутации конечности (полной или частичной).
Так же для лечения больных с хронической ишемией нижних конечностей могут применяться стимуляторы ангиогенеза (из аутологичных клеток-предшественники эндотелиобластов CD133+) и Ангиостимулин (генный препарат сосудисто-эндотелиального фактора роста VEGF165).
Хирургическое удаление периферических аневризм сосудов ног показано при расширении артерии более чем в 2 раза, а при выпячиваниях на артериях рук операции проводятся во всех случаях. Для их устранения пораженный участок артериального сосуда иссекается и заменяется на трансплантат. Иногда для устранения аневризм используется эндоваскулярный стент-граф – покрытая металлическим каркасом тканая полиэстерная трубка устанавливается в аневризму без открытого хирургического вмешательства. Эта методика применяется для пациентов, которым не могут проводиться другие виды операций. Ее цель направляется на укрепление стенки сосуда и предотвращение ее разрыва.