Cосуды подверженные атеросклерозу
При атеросклерозе поражаются крупные магистральные артерии — аорта и её ветви. Среди отделов аорты больше всего подвержена атеросклерозу брюшная аорта. Клинически значимый атеросклероз дуги аорты и грудного отдела аорты встречается значительно реже.
Из периферических артерий и непосредственно ветвей аорты следует выделить:
- коронарные (венечные) сосуды,
- питающие сердце,
- брахиоцефальные артерии (БЦА),
- подключичные артерии,
- общие и внутренние сонные артерии (ВСА),
- позвоночные артерии,
- артерии конечностей,
- почечные артерии,
- чревный ствол,
- мезентериальные артерии.
При поражении нескольких артериальных бассейнов говорят о генерализованном (распространенном) атеросклерозе. Наиболее часто атеросклероз поражает коронарный, брахиоцефальный бассейны, а также сосуды, кровоснабжающие нижние конечности.
Чем опасен атеросклероз
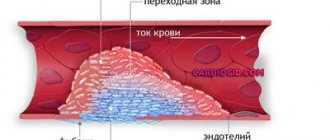
Атеросклеротические или, как их ещё называют, холестериновые бляшки, постепенно суживают просвет артерий и делают их менее эластичными. Это создаёт препятствие для нормального тока крови и приводит к недостаточности кровоснабжения питающего органа.
Сужение просвета сосуда атеросклеротической бляшкой называется стенозом, а полная закупорка просвета — окклюзией. Симптомы заболевания начинают проявляться при определенной степени стеноза артерии, в таком случае можно говорить о стенозирующем атеросклерозе сосудов. Так, например, если сужаются артерии сердца, то кровоток к сердечной мышце (миокарду) уменьшается. Это может вызвать появление болей за грудиной и одышки, что в итоге может привести к инфаркту. Частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, полностью блокируя их просвет.
Кроме того, опасность атеросклероза заключается в том, что частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, блокируя их просвет. В области атеросклеротических бляшек могут образовываться тромбы, частично или полностью блокируя просвет артерии. В подобных случаях происходит острое нарушение кровоснабжения питающего органа, что может привести к опасным, нередко жизнеугрожающим осложнениям. Описанные механизмы нередко являются причиной инсульта, инфаркта миокарда, тромбоза и облитерирующего атеросклероза сосудов нижних конечностей.
Нестенозирующий атеросклероз сонных артерий
Сонные артерии — это крупные сосуды, расположенные на обеих сторонах шеи. По ним кровь поступает к лицу, головному мозгу. Как в случае с другими артериями, поначалу атеросклеротический налет лишь незначительно перекрывает кровоток, а при прогрессировании заболевания сосуд закупоривается полностью.
При отсутствии стеноза симптомы болезни практически не определяются, но в дальнейшем состояние может заметно ухудшиться. В частности, проявляются те же симптомы, что и при поражении брахиоцефального ствола:
- Головокружение.
- Помутнение зрения.
- Обморок.
Подобные признаки указывают на то, что в головной мозг поступает недостаточное количество крови, богатой кислородом и питательными веществами.
Иногда первым симптомом заболевания становится транзиторная ишемическая атака (ТИА) или инсульт, поскольку в области сосуда, пораженного атеросклерозом, может образоваться небольшой сгусток крови. Когда такой маленький сгусток смещается, он может проникнуть в мозг и заткнуть артерию меньшего диаметра, от которой зависит кровоснабжение определенной части мозга. В зависимости от функции пораженной ткани больной может жить или умереть.
Симптомы ТИА и инсульта схожи:
- Паралич или онемение на одной стороне тела.
- Помутнение зрения.
- Головная боль.
- Проблемы с речью.
- Трудность с реакцией.
ТИА обычно протекает недолго и не оставляет долговременные нарушения. Это происходит из-за очень маленькой, временной окклюзии небольшой артерии. Все же ТИА является предупредительным знаком грозящего инсульта. Инсульт же часто связан с необратимым повреждением части головного мозга из-за потери кровоснабжения. Он может привести к тяжелой инвалидности или смерти.
Тяжелые случаи стеноза часто требуют каротидной эндартерэктомии, при которой хирург делает разрез, чтобы удалить патологический налет и любую пораженную часть артерии. В это время больной находится под общим наркозом.
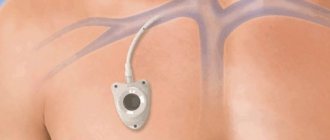
Менее инвазивным вариантом лечения является ангиопластика сонной артерии и стентирование. Во время этой процедуры катетер проводят от разреза в паху до места закупорки, где надувают баллон, чтобы открыть артерию. После этого помещается стент, позволяющий расширить сосуд и поддерживать его в открытом состоянии.
Клиническая картина или симптомы атеросклероза
Симптомы атеросклероза зависят от органа, который питают пораженные атеросклеротическими бляшками сосуды. Так, при поражении коронарных артерий страдает сердечная мышца (миокард), развивается ишемическая болезнь сердца (ИБС). Появляются признаки стенокардии — боли за грудиной и одышка при физической нагрузке или в покое.
Из числа сосудов, питающих головной мозг, наиболее часто атеросклерозом поражается внутренние сонные и позвоночные артерии. При этом пациентов могут беспокоить головокружения, нарушение памяти и зрения, эпизоды потери чувствительности или движений в области лица и в конечностях, нарушения речи. При длительном существовании атеросклеротической бляшки в просвете сонной артерии возможно возникновение изъязвлений на её поверхности, а также тромбов, которые могут уноситься с током крови в сосуды головного мозга, вызывая такие клинические проявления как парез/паралич, внезапную потерю чувствительность в конечностях или в области лица, а также временную слепоту.
При поражении сосудов ног появляются симптомы перемежающей хромоты — боли в икроножных (реже — в ягодичных и бедренных) мышцах, возникающие при ходьбе. При прогрессировании облитерирующего атеросклероза сосудов нижних конечностей в конечном итоге возникают трофические язвы и гангрена конечности. При атеросклерозе подвздошных артерий также может иметь место нарушение потенции (эректильная дисфункция).
Нестенозирующий атеросклероз брахиоцефальных артерий: что это такое?
Кровь к головному мозгу поступает через три основные кровеносные сосуды:
- Сонная артерия.
- Левая подключичная артерия.
- Брахиоцефалические артерии (брахиоцефальный ствол).
Любой из этих сосудов может быть подвержен атероматозному преобразованию, при этом симптоматика и лечение заболевания может несколько отличаться.
Брахиоцефальный ствол (или плечеголовной ствол) — это толстый участок сосуда, расположенный перед разделением на правую общую сонную артерию и правую подключичную артерию.
Таким образом, если атеросклеротическая бляшка образовывается в брахиоцефальном стволе, то нарушается кровоснабжение головного мозга по правой подключичной артерии и общей сонной артерии. Последняя в районе щитовидного хряща разделяется на наружную и внутреннюю.
Признаки нестенозирующего атеросклероза брахиоцефальных артерий
В результате сужения плечеголовного ствола атеросклеротической бляшкой развивается соответствующая клиника:
- Головная боль.
- Головокружение.
- Потемнение в глазах.
- Плохая координация.
- Слабость и утомляемость.
В тяжелых случаях возникает энцефалопатия и инсульт с выраженными психоневрологическими нарушениями (потеря зрения, изменение чувствительности или движений на одной стороне). Подобное состояние может привести к инвалидности или смерти.
Нестенозирующий атеросклероз брахиоцефальных артерий: лечение
При отсутствии стеноза брахиоцефального ствола заболевание, как правило, лечится с помощью медикаментов. В частности используются:
- Статины — способствуют снижению “плохого” холестерина (ЛПНП) более чем на 60%. Дополнительно помогают привести в норму триглицериды и повысить концентрацию “хорошего” холестерина (ЛПВП). Длительный прием статинов может заметно снизить риск развития осложнений атеросклероза. Примеры препаратов из группы статинов: аторвастатин (Липитор), флувастатин (Lescol), ловастатин (Альтопрев, Мевакор), питавастатин (Ливало), правастатин (Pravachol), розувастатин кальций (Крестор), симвастатин (Зокор).
- Фибраты — их назначают с целью уменьшения уровня триглицеридов, которые как и холестерин способствуют развитию атеросклероза. Примеры препаратов из группы фибратов: гемфиброзил (Лопид), фенофибрат (Антара, Феноглид, Липофен, Лофибра, Трикор, Триглид, Трилипикс).
- Ниацин, или никотиновая кислота, — употребление большого количества этого витамина позволяет уменьшить уровень холестерина и ЛПНП. Единственное, этот препарат может вызывать развитие различных побочных эффектов, поэтому его реже используют, чем средства из двух вышеприведенных групп.
- Секвестранты желчных кислот — средства из этой группы связывают желчные кислоты, находящиеся в кишечнике. В результате концентрация желчной кислоты снижается, что ведет к нормализации уровня холестерина. Примеры препаратов: холестирамин (Locholest, Prevalite, Questran), колестипол (Colestid), колесевелам (WelChol).
При необходимости используются медикаменты для лечения артериальной гипертензии, сахарного диабета, тромбообразования. Например, из антикоагулянтов применяются следующие лекарственные средства:
- Аспирин — давно известный препарат, действительно хорошо разжижающий кровь. С его помощью можно снизить риск первичных сердечных приступов и инсультов примерно на 25%.
- Клопидогрел (Плавикс) — действует аналогично аспирину. Этот препарат полезен для предотвращения образования сгустков внутри стентов, помещенных в артерии.
- Тикагрелор (Brilinta) — действует подобно клопидогрелю. Этот препарат менее эффективен, если больной принимает более 100 мг аспирина в день.
- Прасугрел (эффективный препарат) — принимать его нужно перорально с пищей или без нее, обычно один раз в день или по врачебному указанию. При необходимости врач может посоветовать принимать его с низкой дозой аспирина.
- Варфарин (кумадин) — этот мощный разжижитель крови является антикоагулянтом. Обычно он не используется для лечения атеросклероза, тогда как более показан при мерцательной аритмии и тромбозе глубоких вен.
Если же рекомендуется хирургическое вмешательство, то по типу ангиопластики со стентированием. Но по результатам исследований такой метод воздействия при нестенозирующем атеросклерозе артерий малоэффективный, поскольку он не предотвращает развитие инсульта.
Видео: Разжижение крови, профилактика атеросклероза и тромбофлебита. Простые советы.
Причины возникновения атеросклероза
Причины атеросклероза остаются до конца не изученными. Считается, что начальные стадии атеросклероза возникают уже в молодом возрасте, однако обычно он достигает своей клинической значимости у лиц старшей возрастной группы (старше 50 лет). Выделяют факторы риска атеросклероза, воздействие на которые может существенно замедлить его прогрессирование, снизить выраженность его проявлений и предотвратить возникновение осложнений.
Факторы риска атеросклероза
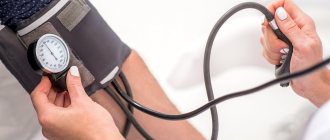
- Высокое артериальное давление,
- Высокий уровень холестерина в крови — липопротеинов низкой плотности (ЛПНП),
- Диета с высоким содержанием животных жиров,
- Курение,
- Ожирение,
- Отягощённая наследственность,
- Сахарный диабет.
Холестерин и атеросклероз
Важен регулярный контроль анализа крови на так называемый «плохой» холестерин, откладывающийся в стенке артерий и вызывающий появление и рост атеросклеротических бляшек. При повышенном значении холестерина липопротеинов низкой плотности необходимо проконсультироваться у терапевта, кардиолога или сосудистого хирурга. При отсутствии противопоказаний рекомендован прием статинов — медикаментозных препаратов, снижающих уровень «плохого» холестерина в крови.
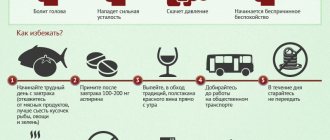
Профилактика атеросклероза сосудов
Лучшее лечение атеросклероза — его профилактика. Она является необходимой с целью предотвращения возникновения первых признаков и симптомов заболевания, что позволит побороть атеросклероз уже на начальных стадиях. Профилактика заключается в первую очередь в диете: не злоупотреблять жирной пищей, а также обязательном отказе от курения. В случае наличия гипертонической болезни (гипертонии) необходимо поддерживать нормальные значения артериального давления с осуществлением его контроля, а также приема медикаментозных препаратов, предварительно проконсультировавшись у терапевта или кардиолога. При наличии сахарного диабета показано поддержание нормального уровня глюкозы в крови посредством приема сахароснижающих препаратов, назначенных эндокринологом, ежедневный контроль уровня глюкозы в крови, регулярное наблюдение у эндокринолога.
Кто рискует рано получить атеросклероз?
Атеросклероз многие считают непременной болезнью старости. Однако при проверке пожилых людей не у всех имеются явные признаки. Установлено, что «предпочтительный» контингент таков:
- люди с отягощенной наследственностью (у членов семьи гипертоническая болезнь, ишемия миокарда, перенесенные инсульты);
- мало работающие физически;
- с ограниченным двигательным режимом;
- склонные к перееданию и лишнему весу;
- пережившие эмоциональные стрессы и имеющие профессию с большим нервным напряжением.
Какой врач лечит атеросклероз сосудов?
При подозрении на атеросклероз, необходим осмотр врача-специалиста:
- Ангионевролога — при атеросклерозе сосудов головного мозга;
- Кардиолога — при атеросклерозе сосудов сердца;
- Сосудистого хирурга — при признаках заболеваний артерий рук или ног, шеи, грудной клетки и брюшной полости.
Показаться специалисту (сосудистому хирургу) необходимо в случае, если у вас имеется один или несколько факторов риска атеросклероза, а также присутствуют жалобы, характерные для заболеваний артерий. Особенно важно обратиться за квалифицированной помощью при начальных проявлениях болезни, когда возможно предотвратить развитие тяжёлых осложнений атеросклероза.
Перед тем, как назначить инструментальные методы диагностики врач должен оценить жалобы пациента. Собрать информацию о перенесённых заболеваниях и проведённом в прошлом лечении. Объективный осмотр даёт детальную информацию о тяжести и распространённости заболевания.
В ряде случаев диагноз атеросклероза может быть исключён на этапе первичного осмотра. В случае выявления атеросклероза сосудов той или иной локализации, врач может назначить дополнительное обследование.
Лабораторно-инструментальные исследования, которые могут быть использованы для диагностики атеросклероза:
- ультразвуковое дуплексное сканирование сосудов,
- рентгеноконтрастная ангиография,
- компьютерная томография,
- магнитно-резонансная томография,
- ЭКГ,
- тредмил-тест,
- липидограмма и др.
Особенности диагностики
- Для постановки диагноза необходим тщательный осмотр больного. Только после адекватного обследования может быть назначено правильное лечение атеросклероза сонных артерий. Диагностика начинается со сбора анамнеза. Врач обязательно устанавливает факторы риска заболевания.
- Важно установление аускультации (прослушивания) сонных артерий.
- Обязательно проводится измерение артериального давления, т. к. повышенные показатели тонометра могут свидетельствовать о нарушениях в работе сонных артерий.
- Обязательным является и УЗИ с допплеровским сканированием сосудов. Этот метод обследования является полностью безопасным и безболезненным и позволяет точно установить диагноз.
При сомнительных результатах обследования пациенту обязательно назначают такие виды диагностики, как:
- Компьютерная томография (КТ). Она дает возможность точно определить структуру артерий. КТ обязательно проводится с использованием контрастного вещества.
- Магниторезонансная томография.
- Ангиография обязательно проводится с применением специальных контрастных веществ. Из-за риска отделения атеросклеротической бляшки такой вид диагностики сейчас используется редко.
Как лечить атеросклероз сосудов: медикаментозное лечение атеросклероза
Бороться с атеросклерозом сосудов можно консервативным и оперативным способом. Консервативное лечение атеросклероза применяется при не выраженных и нестенозирующих формах атеросклероза. Оно включает в себя борьбу с факторами риска атеросклероза, а также прием лекарственных препаратов из числа статинов (Симвастатин, Аторвастатин, Розувастатин и др.) и антиагрегантов (ацетилсалициловая кислота, клопидогрель и др.), препятствующих дальнейшему росту атеросклеротических бляшек и образованию тромбов на их поверхности. Медикаментозные препараты назначаются на постоянный или длительный прием.
Обратим ли атеросклероз сосудов?
На данный момент препаратов, позволяющих избавиться от атеросклероза и очистить сосуды от атеросклеротических бляшек не существует.
Атеросклероз – это необратимое заболевание, и полностью вылечить его невозможно. При запущенных формах атеросклероза нередко применяется оперативное лечение. Современные хирургические методы позволяют выполнить операцию эффективно, малотравматичным способом и без серьезных последствий для организма, восстановить просвет пораженного атеросклерозом сосуда и возобновить достаточный приток крови к органу.