© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
При лечении пациента с аритмией врач должен учитывать подтип и особенности того или иного нарушения ритма сердца. Это обусловлено не только необходимостью грамотного оказания неотложной помощи при приступе тахикардии, но и правильным определением показаний для хирургического лечения в перспективе, если такая потребность возникнет. Именно поэтому и врачу скорой помощи, и дежурному врачу-кардиологу, и терапевту амбулаторно-поликлинической службы необходимо уметь четко и быстро определять основные критерии тахикардии на ЭКГ, а также помнить о препаратах, которые допустимо ввести пациенту с данным типом аритмии. Особенно это касается АВ-узловой тахикардии, или тахикардии из атриовентрикулярного соединения.
Что происходит при АВ-тахикардии?
Итак, АВ-узловая тахикардия – это нарушение нормального ритма сердца, в основе которого лежат анатомо-физиологические и биоэлектрические процессы, приводящие к ускоренному сбросу электрических импульсов от мышечных волокон предсердий посредством атрио-вентрикулярного узла (предсердно-желудочкового) вновь к волокнам предсердий.
В норме пропускная способность АВ-узла составляет около 80-100 импульсов в минуту, а импульсы проводятся четко в антероградном направлении – от волокон предсердий к волокнам желудочков (по ножкам пучка Гиса и волокнам Пуркинье). А в результате ускоренной импульсации волокна предсердий сокращаются в более частом ритме, а в сердце начинает одновременно функционировать два водителя ритма – синусовый узел и АВ-узел, чего в норме быть не должно. Мышечные волокна предсердий при этом получают импульсы и от синусового узла, и от АВ-соединения. Частота сердцебиения резко возрастает, достигая 140 ударов в минуту и выше, а в некоторых случаях составляя 200-250 ударов в минуту.
возникновение АВ-узловой тахикардии: импульс, получив обратное направление в петле re-entry возвращается из АВ-узла в предсердия и заставляет их вновь сокращаться
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ)
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) – наджелудочковая тахиаритмия с механизмом re-entry, использующим подступы к атриовентрикулярному (АВ) узлу и компактный АВ-узел. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин.
Эпидемиология
АВУРТ самая частая форма наджелудочковой тахиаритмии (НЖТ) и обычно не связана со структурным заболеванием сердца.
Распространенность
Примерно 70% пациентов с АВУРТ являются женщинами. У женщин АВУРТ впервые начинает проявляться в более молодом возрасте (29±16 лет), чем у мужчин (39±16 лет). Сопутствующие органические заболевания сердца существуют только приблизительно в 15% случаев.
Причины, по которым АВУРТ чаще развивается у женщин, нежели у мужчин, неясны. Cabrera J.A. и соавторы (1998г.) наблюдали у пациентов с АВУРТ анатомические особенности строения сердца (широкий коронарный синус, который принимает воронкообразную форму при венографических исследованиях).
Классификация и механизмы
Cхематическое изображение механизма формирования АВУРТ.
АВ-узловое проведение функционально разделено на быстрый и медленный пути проведения с различными электрофизиологическими свойствами. Различные электрофизиологические свойства двух групп волокон в этой области являются основой для формирования повторного входа возбуждения (ре-ентри) и существования тахикардии. При внеочередном сокращении предсердий (например при предсердной экстрасистоле) возникает блокада проведения в быстрой части и импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, а затем вновь на «медленную». Таким образом, формируется петля ре-ентри, которая лежит в основе АВУРТ.
Существуют три основные формы АВУРТ. Типичная АВУРТ использует медленный проводящий путь антероградно и быстрый проводящий путь ретроградно (slow-fast, или медленный-быстрый тип). Редкими формами являются fast-slow (быстрый-медленный тип) и slow-slow (медленный-медленный тип) АВУРТ.
+Более подробно о механизмах АВУРТ для специалистов Сначала считалось, что круг re-entry ограничивается компактной частью атриовентрикулярного узла, но позднее появились данные о том, что перинодальная предсердная ткань является составляющей частью петли re-entry. Однако было показано, что АВУРТ может существовать и без участия предсердной ткани. Для возникновения АВУРТ необходимо два функционально и анатомически различных канала. В большинстве случаев быстрый путь (fast pathway) располагается рядом с верхушкой треугольника Коха. Медленный путь расположен кзади и ниже компактной части ПЖУ и проходит вдоль септального края фиброзного кольца трехстворчатого клапана на уровне или чуть выше коронарного синуса. Схема круга риентри при типичной АВ узловой реципрокной тахикардии
Во время типичной АВУРТ медленный путь (slow pathway) выступает в качестве антеградного участка петли, в то время как быстрый (fast) канал – это ретроградное колено (т.е. slow-fast re-entry атриовентрикулярного узла). Импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, в результате чего появляется зубец Р продолжительностью 40 мс, который накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
В редких случаях (5-10%) петля тахикардии имеет обратное направление, т.е. проведение осуществляется антеградно по быстрому каналу и ретроградно по медленному каналу (fast-slow re-entry атриовентрикулярного узла, или атипичная АВУРТ), приводя к появлению длинного интервала R-P. Зубец Р, отрицательный в отведениях III и aVF, регистрируется перед QRS. Бывают редкие случаи, когда оба участка круга тахикардии состоят из медленно проводящей ткани (slow-slow re-entry ПЖУ), зубец Р´ регистрируется после QRS (т.е. интервал RP больше или равен 70 мс).
Клиника АВУРТ
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность пароксизма АВУРТ от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин. Приступ АВУРТ сопровождается сердцебиением, головокружением, пульсацией в области шеи.
Диагностика
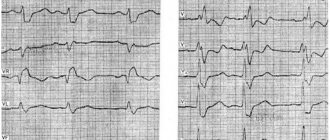
Электрокардиограмма пациента N. во время приступа типичного АВУРТ. Частота сердечных сокращений 170 в мин.
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать АВУРТ. При нормальном синусовом ритме, как правило, на ЭКГ не выявляется каких-либо изменений. Во время приступа типичного АВУРТ на ЭКГ регистрируется тахикардия с частотой желудочковых сокращений от 140 до 250 в мин. Ретроградный зубец Р продолжительностью 40 мс накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
Проведение электрофизиологического исследования в современной кардиологии является абсолютным показанием у пациентов с АВУРТ.
Лечение приступа тахиаритмии при АВУРТ
Приступ может быть эффективно купирован проведением рефлекторных приемов (проба Вальсальвы, массаж каротидных синусов). Из фармакологических средств препаратами выбора являются верапамил, аденозин, обзидан, новокаинамид. Лекарства могут назначаться как перорально, так и парентерально.
Лечение АВУРТ
Зоны воздействия на медленные (α) пути АВ соединения и эффективность устранения аритмии в различных перинодальных областях.
На сегодняшний день радиочастотная катетерная абляция (РЧА)
АВУРТ является наиболее действенным способом терапии этой аритмии, который позволяет пациенту полностью отказаться от приема антиаритмических препаратов. Эффективность РЧА АВУРТ составляет 98-99%.
Осложнения
в виде развития АВ-блокады высоких степеней при модификации медленной части методом РЧА встречается в 1%. В основе лежит деструкция волокон «медленной» части в нижней части треугольника Коха. РЧА АВУРТ является абсолютным показанием у пациентов, страдающих этой аритмией.
Противопоказанием
к проведению этой операции является предпочтение самим пациентом проведения постоянной антиаритмической терапии.
Для лечения пациентов с частыми и устойчивыми приступами АВУРТ, которые отдают предпочтение постоянной пероральной терапии и отказываются от катетерной абляции, может использоваться ряд противоаритмических препаратов. Стандартная терапия включает блокаторы кальциевых каналов, бета-адреноблокаторы и дигоксин. При лечении пациентов без структурной патологии миокарда, которые резистентны к препаратам, замедляющим АВ проводимость, предпочтение отдается антиаритмическим препаратам класса Ic – флекаиниду и пропафенону. В большинстве случаев препараты класса III, такие как соталол или амиодарон, не применяются. Препараты класса Ia – хинидин, прокаинамид и дизопирамид используются ограниченно, поскольку требуют долгосрочного режима назначения, имеют умеренную эффективность и обладают проаритмогенным действием. Источник: Ревишвили А.Ш. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
Распространенность и классификация атриовентрикулярной тахикардии
Данная форма тахикардии встречается более, чем у 60% всех пациентов с тахикардиями, и чаще возникает у молодых людей до 40 лет, в основном регистрируясь у лиц женского пола без видимых проблем со здоровьем.
АВ-узловая тахикардия относится к наджелудочковым, или суправентрикулярным, тахикардиям. Это важное подразделение, которое указывает на то, что пароксизмы наджелудочковой , в том числе и АВ-узловой тахикардии, представляют не такую большую опасность для жизни человека, как желудочковая тахикардия.
По своим патогенетическим особенностям АВ-узловая тахикардия является реципрокной, то есть «противоположной», ведь частые импульсы проводятся не в антероградном направлении (от предсердий к желудочкам), а в ретроградном (обратном) направлении.
По характеру течения АВ-узловая тахикардия может быть пароксизмальной и непрерывно рецидивирующей (если приступы тахикардии возникают часто, чередуясь с нормальным ритмом).
Что это такое?
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) — вариант наджелудочковых учащений сердцебиения. Она возникает при наличии устойчивой круговой волны импульсов в предсердно-желудочковом узле и прилегающей к нему перегородочной области миокарда. Регистрируется примерно в 50 % случаев. Стоит отметить, что в практической деятельности, по сравнению с другими аритмиями, этот вид встречается довольно редко. Чаще диагностируется у женщин в возрасте до 40 лет и у пожилых людей. Признаки поражения сердца при этом могут отсутствовать.
Высокая частота сердечных сокращений способна провоцировать резкое падение артериального давления и развитие обморочного состояния.
Почему возникает тахикардия из АВ-соединения?
Основным причинным фактором возникновения данной тахикардии является генетически детерминированное нарушение в строении АВ-узла. В клетках этого соединения, вместо единого пути проведения импульса формируется два пути. В результате часть импульсов двигается по обычному, быстрому пути, а при наличии провоцирующих факторов импульсы начинают двигаться и по медленному пути. Но в связи с тем, что волокна желудочков воспринимают импульсы от быстрого пути, импульсы от медленного пути вынуждены вернуться обратно к предсердиям. Формируется петля “re-entry”, или механизм повторного входа волны возбуждения.
У относительно небольшой части пациентов с АВ-тахикардией выявляется ВПВ-синдром, обусловленный наличием дополнительных пучков проведения в АВ-узле – Кента, Махейма и др. Обычно при синдроме ВПВ ускоренные импульсы двигаются в антероградном направлении, но у части пациентов – в ретроградном, именно у них и возникает реципрокная тахикардия.
Из пусковых факторов, способных спровоцировать активацию петли re-entry, следует отметить возникновение предсердной экстрасистолы или синусовой тахикардии. Именно в результате возникновения дополнительных сокращений предсердий и активизируется повторный вход волны возбуждения.
Провоцирующими факторами, способными вызвать экстрасистолию или синусовую тахикардию, могут стать стресс, повышенные физические или психо-эмоциональные нагрузки, переедание, курение, употребление алкоголя, резкая смена температурного режима (баня, сауна).
Видео: механизм АВ-тахикардий и их отражение на ЭКГ
Классификация и виды
Современными кардиологическими сообществами признано разделение атриовентрикулярной узловой реципрокной тахикардии на следующие 3 типа:
- slow-fast — типичный вариант, при котором электрический импульс из предсердий по узлу Ашоффа-Тавары проходит по «медленному» пути, а обратно — по «быстрому»;
- fast-slow — атипичная форма, являющаяся противоположной первому варианту;
- slow-slow — редкий тип: ток проходит по двум «медленным» пучкам.
Течение заболевания может быть пароксизмальным (приступным) и хроническим. Последний вариант наблюдается редко. Он со временем приводит к расширению полостей сердца и формированию тахикардиомиопатии. Пароксизмы же в свою очередь отличаются острым спонтанным началом и отсутствием долгосрочных осложнений.
Синдром Вольфа-Паркинсона-Уайта (ВПУ, WPW)
WPW-синдром обусловлен наличием аномального пучка Кента — соединения между предсердием и одним из желудочков. При данной патологии также возможно образование атриовентрикулярной реципрокной тахикардии по механизму re-entry. Различают два типа:
- ортодромный — вперед по специализированной проводящей системе, назад из желудочков по дополнительному предсердно-желудочковому соединению;
- антидромный — из предсердий через аномальный пучок Кента и обратно через АВ-узел.
Как проявляется АВ-реципрокная тахикардия?
Приступ данного нарушения ритма вряд ли останется незамеченным для пациента. Обычно отмечается бурное начало, возможно, после воздействия провоцирующего фактора или на фоне полного благополучия. Тем не менее, у пациента резко возникает ощущение учащенного, иногда неритмичного сердцебиения, сопровождающееся головной болью, болью в области сердца, чувством нехватки воздуха, предобморочным состоянием. Могут отмечаться потливость, покраснение или бледность кожного покрова, похолодание и зябкость кистей и стоп, чувство внутренней дрожи, страх смерти и другие вегетативные расстройства.
Приступ может пройти самостоятельно (чаще так и бывает), а может потребовать экстренного обращения за медицинской помощью в связи с крайне плохим самочувствием и с тяжелым общим состоянием пациента.
Непрерывно рецидивирующая форма АВ-тахикардии также проявляется периодически возникающим ощущением учащенного сердцебиения, доставляющим значительный дискомфорт пациенту.
Симптомы эктопического ритма
Клиническая картина замещающих ритмов сердца может быть отчетливо выраженной или не проявляющейся совсем. Обычно на первое место в клинической картине выходят симптомы основного заболевания, например, одышка при нагрузке, приступы жгучих болей за грудиной, отеки нижних конечностей и т. д. В зависимости от характера эктопического ритма, симптомы могут быть разными:
- При эктопическом предсердном ритме, когда очаг генерации импульсов располагается полностью в одном из предсердий, в большинстве случаев симптомы отсутствуют, а нарушения выявляются по кардиограмме.
- При ритме из АВ-соединения наблюдается ЧСС, близкая к нормальной – 60-80 ударов в минуту, или ниже нормы. В первом случае симптомов не наблюдается, а во втором отмечаются приступы головокружения, чувство дурноты и мышечная слабость.
- При экстрасистолии пациент отмечает чувство замирания, остановки сердца с последующим резким толчком в груди и дальнейшим отсутствием ощущений в грудной клетке. Чем чаще или реже экстрасистолы, тем разнообразнее симптомы по длительности и интенсивности.
- При предсердной брадикардии, как правило, частота сердечных сокращений не сильно ниже нормальной, в пределах 50-55 в минуту, вследствие чего пациент может не отмечать никаких жалоб. Иногда его беспокоят приступы слабости, резкой утомляемости, что обусловлено сниженным поступлением крови к скелетной мускулатуре и к клеткам головного мозга.
- Пароксизмальная тахикардия проявляет себя гораздо ярче. При пароксизме пациент отмечает резкое и внезапное ощущение ускоренного сердцебиения. Со слов многих пациентов, сердце трепещет в груди, как «заячий хвост». Частота сердечных сокращений может достигать 150 ударов в минуту. Пульс ритмичный, и может оставаться в пределах 100 в минуту, из-за того, что не все сердечные сокращения достигают периферических артерий на запястье. Кроме этого, возникают чувство нехватки воздуха и загрудинные боли, обусловленные недостаточным поступлением кислорода к сердечной мышце.
- Мерцание и трепетание предсердий могут иметь пароксизмальную или постоянную формы. В основе мерцательной аритмии заболевания лежит хаотичное, неритмичное сокращение разных участков ткани предсердий, а частота сердечных сокращений составляет при пароксизмальной форме более 150 в минуту. Однако, встречаются нормо- и брадисистолические варианты, при которых ЧСС в пределах нормы или менее 55 в минуту. Симптоматика пароксизмальной формы напоминает приступ тахикардии, только с неритмичным пульсом, а также с чувством неритмичного сердцебиения и перебоев в работе сердца. Брадисистолическая форма может сопровождаться головокружением и предобморочным состоянием. При постоянной форме аритмии на первый план выходят симптомы основного заболевания, приведшего к ней.
- Идиовентрикулярный ритм почти всегда является признаком серьезной патологии сердца, например, тяжелого острого инфаркта миокарда. В большинстве случаев отмечаются симптомы, так как миокард в желудочках способен генерировать электричество с частотой, не более 30-40 в минуту. В связи с этим у пациента могут возникать эпизоды Морганьи-Эдемса-Стокса (МЭС) – приступы потери сознания длительностью несколько секунд, но не более одной-двух минут, так как за это время сердце «включает» компенсаторные механизмы, и начинает сокращаться вновь. В таких случаях говорят, что пациент «мэсует». Такие состояния очень опасны в связи с возможностью наступления полной остановки сердца. Пациенты с идиовентрикулярным ритмом угрожаемы по риску развития внезапной сердечной смерти.
Диагностика и дифференциальный диагноз
Диагноз АВ-узловой тахикардии правомочен только после регистрации ЭКГ в момент приступа. Основными критериями являются такие признаки, как – высокая частота сердцебиения (ЧСС более 150-220 в минуту), наличие нормальных, не деформированных и не уширенных комплексов QRST (в отличие от желудочковой формы тахикардии), отсутствие зубца Р в начале каждого комплекса, наличие отрицательного зубца Р в конце каждого комплекса (инверсия зубца Р).
Рисунок: АВ-узловая тахикардия на ЭКГ
Если пациент предъявляет жалобы на частое сердцебиение и плохое самочувствие, а на ЭКГ нет никаких признаков тахикардии, оправдано выполнение суточного мониторирования АД и ЭКГ по Холтеру, что бы не только зафиксировать АВ-тахикардию документально, но и выявить связь ее возникновения с физическими нагрузками, с приемом пищи и с другими факторами.
Если же и по Холтеру АВ-тахикардия не выявлена, а жалобы сохраняются, необходимо провести чреспищеводную стимуляцию сердца – электрофизиологическое исследование (ЧПЭФИ). Электрическая стимуляция предсердий в физиологическом режиме создает предпосылки для возникновения приступа АВ-тахикардии, который может быть зафиксирован на ЭКГ. По результатам обследования уже можно назначить то или иное лечение.
В плане дифференциального диагноза АВ-узловую тахикардию на ЭКГ следует отличать от других видов пароксизмальной тахикардии, и от мерцательной аритмии.
Таблица: виды нарушений сердечного ритма по типу тахикардии
| Признаки | Синусовая тахикардия | Предсердная тахикардия | АВ-тахикардия | Желудочковая тахикардия | Фибрилляция предсердий | Трепетание предсердий |
| ЧСС, ударов в минуту | 100-130 | 140-250 | 140-250 | 220-250 | Любая, в диапазоне от менее 60 до более 200 | Более 250 |
| Зубец Р | Положительный, перед каждым комплексом | Двухфазный, в начале или в конце каждого комплекса | Отрицательный, после каждого комплекса | Невозможно определить | Отсутствует | Отсутствует |
| Комплекс QRST | Нормальный (не уширен, не деформирован) | Нормальный | Нормальный | Расширен, деформирован, напоминает комплекс при полной блокаде какой-либо ножки пучка Гиса | Нормальный | Нормальный |
| Интервал RR | Одинаковый между разными комплексами, укорочен | Одинаковый, укорочен | Одинаковый, укорочен | Одинаковый, укорочен | Разный | Разный, может быть одинаковым при ритмированной форме |
Рисунок: различные наджелудочковые ритмы
Лечение АВ-тахикардии
Неотложная помощь при пароксизме данной формы тахикардии осуществляется с помощью приема под язык бета-адрено-блокаторов (верапамил, анаприлин по 1 таблетке), а также внутривенного введения верапамила, кордарона и АТФ.
После купирования приступа пациент может дальше обследоваться и лечиться в условиях поликлиники, потому что госпитализация в стационар показана только в случаях некупированного приступа и сохранения субъективных жалоб и дискомфорта, либо при присоединении осложнений.
При наличии у пациента регулярных приступов (более 2-3 раз в месяц) и/или при наличии тяжелой патологии сердца (перенесенные инфаркты миокарда, быстрое прогрессирование сердечной недостаточности) пациенту показан длительный прием антиаритмиков (аллапинина, сотагексала, пропанорма и др), а в ряде случаев решается вопрос о проведении радиочастотной аблации (прижигания) дополнительного пути проведения в АВ-узле внутрисосудистым доступом.