© Автор: Чернышева Лариса под редакцией врача первой категории З. Нелли Владимировны, специально для СосудИнфо.ру (об авторах)
Тампонада сердца – это патология его гемодинамики, при которой происходит накапливание жидкости в полости перикарда, то есть между листками перикарда (внешняя оболочка сердца из соединительной ткани) и эпикардом. К примеру, тампонада сердца кровью может образоваться вследствие кровотечения в сердечную сумку при открытых и закрытых травмах грудной клетки или в результате проведения инвазивных и малоинвазивных процедур на сердце.
Причины развития состояния
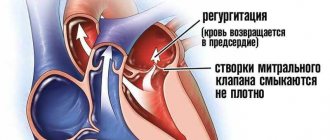
В норме между листками перикарда находится небольшое количество жидкости, которая выполняет роль смазки и защитного барьера. Если же вследствие какого-либо патологического процесса ее объем возрастает или в полость попадает кровь, давление повышается и сердечные камеры сдавливаются. Кровь не поступает в предсердия и желудочки, в результате чего сердце может остановиться.
Как уже говорилось, патология может развиваться хронически и остро.
В первом случае жидкость постепенно заполняет полость перикарда, он растягивается и может вместить значительный объем (больше 1 литра). При этом развивается хроническая сердечная недостаточность.
Данный вариант возникает вследствие экссудативного перикардита, причинами которого могут быть:
- инфекционные заболевания;
- аутоиммунные патологии;
- онкологические новообразования;
- эндокринопатии.
Если же состояние развивается быстро (например, при гемотампонаде вследствие проникающего ранения), перикард не может адаптироваться и возникает синдром острой сердечной недостаточности.
Клинические проявления и типичные симптомы
Симптоматика зависит от патогенеза заболевания. В случае хронического воспаления перикарда клиническая картина развивается медленно, на фоне основной болезни. При этом наиболее характерны следующие признаки:
- дискомфорт, ощущение тяжести в грудной клетке;
- одышка;
- слабость;
- ЧСС растет, однако пульс слабый, едва прощупывается;
- цианоз, потливость.
Выраженная клиника тампонады проявляется так называемой триадой Бека:
- пониженное АД;
- набухание вен шеи;
- глухие тоны при аускультации.
При гемоперикарде клиника развивается быстро, симптомы ярко выражены:
- резкая, острая боль за грудиной (особенно при разрыве сердечной мышцы);
- триада Бека;
- исчезновение пульса при вдохе;
- нарушение сознания (вплоть до обморока)
- бледность кожи и цианоз лица.
Диагностика
При физикальном обследовании наблюдаются следующие признаки:
- триада Бека;
- расширение границ сердца (перкуторно);
- ослабление или полное исчезновение сердечного толчка.
ЭКГ показывает достаточно неспецифичную картину — снижение вольтажа, аритмии, тахикардию, электрическую альтернацию.
Рентгенография органов грудной клетки — увеличенные границы сердца.
Основным методом диагностики данного состояния является эхокардиография. Этот метод позволяет:
- обнаружить жидкость в полостях перикарда и определить ее количество;
- измерить сердечный выброс, что дает возможность судить о степени тяжести;
- изучить миокард и крупные сосуды на наличие травматических повреждений;
- выявить диастолический коллапс правого желудочка.
В некоторых случаях проводят чрезпищеводную ЭхоКГ.
Причины тампонады сердца
Это не отдельное заболевание, а синдром, развивающийся на фоне других патологий. Список болезней, на фоне которых развитие этого состояния наиболее вероятно:
- инфекционное воспаление перикарда (перикардит), особенно вызванный туберкулезом или другими бактериями;
- ранение сердца во время инвазивной манипуляции;
- травма грудной клетки;
- состояние после хирургической операции на открытом сердце (посткардиотомный синдром);
- расслоение аорты;
- разрыв сердца в результате инфаркта миокарда;
- почечная недостаточность.
Список заболеваний, при которых вероятность этого синдрома невысокая:
- системные аутоиммунные (ревматические) патологии;
- повышенная или сниженная функция щитовидной железы (тиреотоксикоз или гипотиреоз);
- синдром Дресслера – воспаление перикарда после перенесенного инфаркта миокарда;
- перикардиты любого происхождения, кроме инфекционного.
Патологии, при которых в полости перикарда появляется выпот, но они никогда не прогрессируют до тампонады сердца:
- сердечная недостаточность;
- легочная гипертензия;
- выпот в перикард в последнем триместре беременности.
Неотложная помощь и алгоритм лечения
Тампонада сердца — это жизнеугрожающее состояние, требующее немедленного проведения интенсивной терапии и хирургического вмешательства.
Для поддержания гемодинамики и водно-электролитного баланса пациенту делают инфузию кристаллоидов, альбумина или плазмы. При значительной дыхательной недостаточности показано проведение искусственной вентиляции легких.
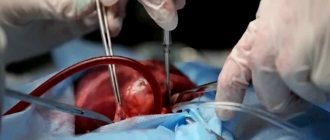
Основной методикой лечения является перикардиоцентез — пункция (прокол) сердечной сумки и удаление скопившейся жидкости. Это позволяет разгрузить сердце и восстановить нормальное кровообращение. Отобранное содержимое направляют на патанатомическое исследование. Процедура обычно проходит под контролем ЭХО-КГ.
После стабилизации состояния в полость перикарда вводят дренаж с целью отвода экссудата и профилактики рецидивов, продолжая инфузионную терапию.
Дальнейшее лечение проводят в зависимости от причины. При воспалительных и инфекционных процессах показаны следующие препараты:
- антибиотики;
- глюкокортикостероиды;
- нестероидные противовоспалительные средства.
В более сложных случаях проводят открытое оперативное вмешательство — перикардиотомию. При этом в стенке делают отверстия для ревизии полости и дренирования.
При гемотампонаде обязательным условиям является устранение источника кровотечения в перикард. Операция состоит в ушивании ран миокарда или крупных сосудов.
Перикардит
Перикардит – это воспалительное заболевание тканевой оболочки сердца (перикарда), инфекционной или неинфекционной природы.
Перикард состоит из наружного и внутреннего листков, между которыми в норме содержится небольшое количество жидкости. Жидкость нужна для облегчения трения при сокращении сердечной мышцы. Перикардит способен выступать самостоятельным изолированным заболеванием или быть осложнением заболеваний других органов и систем.
Причины развития перикардита
- инфекционные (бактерии, вирусы, грибки, простейшие и др.),
- неинфекционные (аллергические заболевания, системные заболевания соединительной ткани, некоторые заболевания крови, нарушения обмена веществ, травмы, воздействие радиации, лечение некоторыми гормональными препаратами, онкологические заболевания ).
Встречаются идиопатические перикардиты (случаи заболевания перикардитом, когда причину воспаления установить невозможно). В развитии перикардита играет большую роль изменение состава или количества перикардиальной жидкости под влиянием вышеперечисленных факторов.
Симптомы перикардита Симптомы перикардита бывают сердечными и общими, степень и выраженность симптомов зависят от формы и стадии заболевания. Основной сердечный симптом – боль в сердце, ощущается в 90% случаев. Боль обычно локализуется за грудиной или в левой половине грудной клетки, может отдавать в левую руку. Интенсивность боли различна: от почти незаметной до крайне острой, инфарктоподобной. Характер и интенсивность боли меняется в зависимости от положения тела. Боль уменьшается в положении лежа на правом боку с подтянутыми к груди ногами, при наклоне вперед. Происходит это потому, что в таком положении при сокращениях сердца воспаленные стенки сердечной сумки меньше соприкасаются. Боль усиливается при кашле, глубоком вдохе, лежа на спине. При некоторых видах перикардита боли может не быть совсем. Другой частый симптом – появление недостаточности кровообращения (одышка при напряжении и в покое, отеки ) К общим симптомам относят:
- слабость;
- потливость;
- утомляемость отсутствие или снижение аппетита;
- повышенная температура.
Если перикардит развился как осложнение другого заболевания, на первом плане могут присутствовать симптомы поражения других органов и систем.
Виды и формы перикардита
- Острый перикардит – до 1-2 месяцев от начала заболевания. Виды острого перикардита: экссудативный (выпотной), фибринозный (сухой).
- Подострый перикардит – от 2 до 6 месяцев от начала заболевания. Виды подострого перикардита: экссудативный (выпотной); адгезивный (слипчивый); констриктивный (сдавливающий).
- Хронический перикардит – более 6 месяцев от начала заболевания. Виды хронического перикардита: экссудативный (выпотной); адгезивный (слипчивый); констриктивный (сдавливающий); сдавливающий перикардит с кальцификацией («панцирное сердце»).
Экссудативный перикардит. В результате воспалительного процесса происходит накопление большого количества жидкости в полости перикарда. Жидкость может содержать различные клеточные элементы и вещества, в зависимости от их наличия экссудативный перикардит делиться на некоторые подвиды (гнойный, геморрагический, уремический и т.д.). Если выпот накапливается очень быстро, наружный листок перикарда не успевает растягиваться, происходит сдавливание камер сердца, резко падает сердечный выброс, развивается острая сердечно- сосудистая недостаточность. Этот процесс называется тампонадой сердца. Тампонада сердца — жизнеугрожающее состояние, требует экстренной госпитализации и лечения. Если жидкость в полости перикарда накапливается медленно, успевает растянуться внешний листок перикарда, сдавливания стенок сердца и нарушения его работы не происходит. В полости перикарда может накапливаться более 1 литра жидкости. Увеличенная сердечная сумка иногда мешает нормальному функционированию расположенных рядом органов (пищевод, трахея, легкие, возвратный нерв), что проявляется нарушениями глотания, кашлем, осиплостью голоса и другими симптомами.
Фибринозный перикардит. В перикардиальной полости образуется жидкость (воспалительный выпот), содержащая фибриноген. Часть жидкости отсасывается через лимфатические сосуды, но волокна фибрина оседают на листках сердечной сумки, ограничивая их движение.
Адгезивный перикардит. При адгезивном перикардите в результате воспалительного процесса на листках перикарда разрастается соединительная ткань, образующая спайки.
Констриктивный перикардит. При констриктивном перикардите в результате воспалительного процесса вся полость сердечной сумки заполняется рубцовой тканью, вызывая сдавление сердечных камер и нарушая функцию сердца.
Сдавливающий перикардит с кальцификацией («панцирное сердце»). При «панцирном» сердце в результате воспалительного процесса листки перикарда уплотняются, спаиваются между собой, в них откладывается кальций. Жесткая и малоподвижная сердечная сумка нарушает работу сердца.
Диагностика и лечение перикардитов Перикардит – заболевание очень «хитрое», в силу своих неспецифичных, на взгляд непрофессионала, симптомов и «маскировки» под некоторые другие заболевания. При подозрении на перикардит обязательна консультация кардиолога. При бессимптомном или малосимптомном течении перикардита диагностика заболевания затруднена. Залог корректного и эффективного лечения – качественная диагностика.
Очень важно, провести все необходимые исследования в максимально быстрые сроки. Может понадобиться:
- анализ крови (клинический, биохимический, иммунологический) – есть ли в крови признаки воспаления;
- ЭХО КГ (УЗИ сердца) — видно количество жидкости в перикардиальной полости;
- ЭКГ;
- рентгенография;
- КТ грудной клетки;
- в некоторых случаях диагностическая пункция или биопсия перикарда.
Часто назначаются дополнительные исследования для уточнения причин перикардита. Правильно интерпретировать результаты обследования и выработать схему лечения может только опытный врач. При грамотном, своевременном лечении прогноз, как правило, благоприятный. Методы лечения перикардита очень разные и зависят от его природы, течения, сопутствующих заболеваний. Лечение может быть как медикаментозное, так и хирургическое (пункция перикарда, биопсия перикарда, хирургическое лечение рубцов).
Выводы
Тампонада сердца, вне зависимости от своей причины является опасным для жизни состоянием, требующим немедленной госпитализации и проведения интенсивного лечения. Сдавливание накопившейся жидкостью предсердий и желудочков приводит к значительному снижению фракции выброса и, как следствие, нарушению кровообращения и остановке сердца.
При обнаружении любых признаков острой сердечной недостаточности, таких как одышка, боль за грудиной и цианоз, следует немедленно вызвать скорую помощь. При своевременном лечении прогноз для жизни благоприятный.
Формы течения заболевания
Сдавливание сердечных полостей и повышение внутриперикардиального давления ведут к затрудненности нормальных сердечных сокращений, нарушению диастолического наполнения желудочков и значительному уменьшению сердечного выброса. В итоге тампонада сердца способна вызвать острую сердечную недостаточность, шоковое состояние и полное прекращение сердечной деятельности.
Нормальный объем жидкости в сердечной сумке не превышает 20—40 мл. Критическим же может быть уже то состояние, при котором объем жидкости достигает 250 мл. Порой этот объем достигает даже 1000 мл и более: это возможно в том случае, если выпот увеличивается постепенно и сердечная сумка успевает растягиваться, таким образом приспосабливаясь к растущему объему экссудата. Эти клинические проявления характерны для хронической формы тампонады.
Острая тампонада сердца прогрессирует стремительно, а ее течение непредсказуемо. Так, в случае нарушения целостности аорты или сердечной мышцы больной может резко потерять сознание и впасть в геморрагический коллапс, при котором необходима срочная хирургическая операция – во избежание летального исхода.