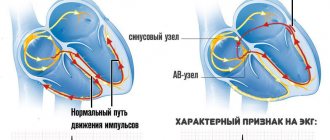
Дыхательная аритмия представляет собой учащение сердечных сокращений при глубоком вдохе и их замедление во время выдоха. Зависимость частоты пульса от фаз дыхания чаще встречается в детском и юношеском возрасте. Такое состояние не несет в себе органических или функциональных нарушений гемодинамики (продвижения крови по сосудам) и относится к физиологическому виду изменения ритма сердца. Реже аритмия, связанная с дыханием, встречается у взрослых пациентов, что указывает на перенесенные тяжелые заболевания организма.
Виды аритмии
У здорового человека сердце бьется с частотой от шестидесяти до восьмидесяти ударов за 60 секунд. Если эти показатели опускаются или поднимаются, может быть диагностирована аритмия. Если не стабилизировать состояние сердца, это приводит к негативным последствиям, которые отрицательно влияют на состояние здоровья и качество жизни человека в целом.
Выделяют несколько типов аритмии:
- Тахикардия. При этом состоянии показатели пульса возрастают – как правило, фиксируется отклонение от нормы на двадцать ударов. Приступы формируются ввиду значительных физических нагрузок. Но если частота пульсации увеличивается даже в статичном состоянии, это может указывать на развитие патологии.
- Брадикардия. Состояние, в рамках которого частота пульса падает ниже шестидесяти ударов за 60 секунд. Такое положение нередко возникает, когда человек находится в спокойном состоянии. Если оно сопровождается общим недомоганием, лучше обратиться к врачу, так как возможно в организме протекают патологические процессы.
- Пароксизмальные нарушения. Этот тип аритмии характеризуется учащенным сердечным биением, и орган становится активным настолько, что подсчитать количество сокращений не представляется возможным. Пульс за минуту может составлять до двух сотен ударов. Это может спровоцировать слабость, головную боль, обмороки, поэтому следует незамедлительно обратиться к медицинским специалистам для получения оперативной помощи.
- Экстрасистолия. Образуется без явных на то причин, включает преждевременные сокращения сердца. Приступ может появляться из-за вегетососудистой дистонии или в стрессовой ситуации.
- Мерцательная аритмия сердца. Самый часто встречаемый вид заболевания, при котором мышечная ткань не способна функционировать синхронно, работа предсердий сокращается. Они «мерцают». Желудочки функционируют асинхронно.
Мерцательная аритмия на ЭКГ
Если у человека возникают симптомы аритмии, не стоит откладывать визит к врачу, ведь в организме могут развиваться патологически необратимые процессы.
Распространенные причины
Несмотря на то, что синусовая аритмия свойственна только подросткам и среди взрослых встречается довольно редко, предрасполагающие этому факторы все же есть. Одной из причин может стать:
- нервозное состояние на протяжении длительного времени;
- стрессовая ситуация;
- перенесенное тяжелое заболевание;
- курение табачных изделий;
- прием определенных лекарственных препаратов.
Дыхательная аритмия, симптомы, понятие, конечно, неоднозначное. Все потому, что определенных клинических признаков данное состояние не имеет, потому, как человек просто не замечает каких-либо изменений в своем общем состоянии. Если оно наблюдается у молодежи, то это считается нормой, поэтому заболеванием это явление сложно назвать.
По сути, сама аритмия, которая связана с дыхательным процессом, считается не опасной, при ее обнаружении не нужно создавать никакой паники. Однако стоит отметить, что подобное состояние может быть свидетельством того, что в организме происходят другие болезненные процессы. Дыхательную аритмию сердечной мышцы не стоит сбрасывать со счетов, потому что иногда она, что-то значит. Вот несколько фатов, об интересном состоянии организма:
- она может сопутствовать определенному отклонению в работе сердца;
- в некоторых случаях свидетельствует о том, что состояние больного, который, например, перенес инфаркт или инфекционную атаку, улучшилось;
- имеет свойство исчезать при возникновении некоторых сердечных патологий, например, воспалительный процесс определенного слоя сердечной мышцы, порок врожденного происхождения, поражение соединительной ткани или проблемы с кровообращением.
Какие последствия могут наступить без своевременного лечения
При аритмии самочувствие резко ухудшается. Пациент сталкивается с головокружениями, отдышкой, головными болями. Эти признаки могут внезапно появляться и так же быстро исчезать. Однако, это состояние говорит о серьезном сбое в работе сердечно-сосудистой системы. Если не начать терапию, могут возникнуть следующие последствия:
- Постоянное ощущение беспокойства.
- Обмороки, которые могут привести к травмам из-за падения.
- Кровяное голодание, негативно влияющее на все органы и системы.
- Сердечные заболевания, например, ишемическая болезнь.
- Инсульт и инфаркт.
- Остановка сердца, приводящая к смертельному исходу.
Постоянные неприятные ощущения в районе сердца могут указывать на присутствие начинающейся аритмии. Ее симптомы довольно выражены, и при их появлении рекомендовано пройти обследования. Посредством несложной диагностики кардиолог определит состояние органа и системы в целом, а также назначит результативную терапию.
Диагностика
Дыхательная аритмия сердца не вызывает неприятных ощущений и часто обнаруживается при обследовании по поводу других заболеваний. Главным симптомом состояния считается изменение частоты пульса при глубоком дыхании, обычно поверхностное дыхание не вызывает изменений в работе сердечно-сосудистой системы.
Дыхательная аритмия выявляется на ЭКГ только при глубоком вдохе и выдохе
Методы выявления аритмии дыхания:
- Электрокардиография (ЭКГ). Фиксирование электрических импульсов, генерируемых проводящей системой сердца, на пленке. Характерно сохранение желудочковых комплексов, изменение интервалов между ними на пике вдоха и выдоха, иногда меняется конфигурация зубца Р.
- Мониторинг аппаратом Холтера. При помощи специального ЭКГ-аппарата, фиксируемого на теле больного, получают информацию о работе сердца в течение суток. Обследование проводят взрослым пациентам при сопутствующих заболеваниях сердечно-сосудистой системы.
- Эхокардиография. Исследование работы сердца и состояния его структур при помощи ультразвуковых волн. Назначается пациентам с симптомами сопутствующих болезней (пороки клапанов, сердечная недостаточность).
- Ортостатическая проба. Позволяет оценить регуляцию периферического кровообращения. При этом в положении больного лежа измеряют пульс и артериальное давление. Затем пациент встает с кушетки, в таком положении продолжают фиксировать показатели сердечной деятельности. После этого снова измеряют пульс и артериальное давление в положении лежа. В здоровом организме показатели гемодинамики не претерпевают значительных изменений при проведении тестирования.
Диагностика дыхательной аритмии имеет весомое значение для установления характера процесса, так как состояние протекает без клинических проявлений и обычно не ощущается пациентом. Для выявления состояния у детей и подростков достаточно проведения ЭКГ с фиксацией показателей на пике глубокого вдоха и выдоха. Остальные методы исследования предназначены для диагностики аритмии у взрослых с проявлениями функциональной или органической патологии сердца.
Симптомы аритмии
Регулярные сбои в работе сердца негативно отражаются на здоровье органа в целом, поэтому первостепенное значение имеет ранняя диагностика. На сегодняшний день предусмотрено множество методик терапии, а конкретный способ лечения выбирается в зависимости от типа заболевания. Обратиться к врачу следует при следующих симптомах:
- человек испытывает слабость без видимых на это причин – состояние приходит неожиданно;
- учащенное сердцебиение в состоянии покоя;
- болезненные ощущения в грудной клетке, чувство сдавливания зоны;
- приступы одышки;
- частые головные боли и головокружения;
- периодически пациент падает в обморок.
Сталкиваясь с подобной симптоматикой люди зачастую даже не предполагают, что у них развивается мерцательная аритмия или другой ее тип. Признаки похожи на признаки других заболеваний. Так головные боли часто записывают в побочный эффект после стресса и ввиду чрезмерной активности, болезненные ощущения в груди списывают на активную физическую деятельность.
При появлении признаков рекомендуется посетить специалиста, например, терапевта, который, проанализировав ситуацию, даст направление к врачу узкой специализации.
Причины аритмии
Сбои в работе сердца происходят тогда, когда очаги возбуждения, которые провоцируют сокращения сердца, срабатывают нерегулярно. Они могут размещаться атипично, сталкиваться с препятствиями, которые не допускают их нормального взаимодействия с миокардом.
Причины аритмии условно делятся на кардиологические и функциональные. В первом случае провокаторами патологии является некорректная работа сердечно-сосудистой системы, проблемы в функционировании нервной, эндокринной системы. Во втором случае виновниками аритмии могут стать стрессовые ситуации, кофеин, проблемы со сном, черепно-мозговые травмы и многие другие факторы.
Нередко аритмию диагностируют у пациента, который ведет здоровый образ жизни, не имеет пагубных привычек, занимается спортом, в его рационе преобладают полезные продукты. Но среди причин аритмии есть и другие факторы:
- вегетососудистая дистония;
- заболевания синусового узла;
- ожирение любой степени – даже незначительная прибавка в весе может дестабилизировать сердечно-сосудистую систему;
- генетическая предрасположенность;
- гормональные сбои;
- употребление алкогольсодержащих напитков, курение, наркотические вещества;
- нелеченные патологии сердца;
- проблемы на стороне нервной системы;
- бессонница или другие проблемы со сном;
- рацион, в который входит жирная, слишком острая и соленая пища;
- пожилой возраст;
- применение медикаментов, дающих такие побочные эффекты;
- патологии крови.
Приступ не стоит игнорировать, так как сердечная мышца нуждается в терапии.
Причины дыхательной аритмии
Так как же расценивать такой тип аритмии – как вариант нормы или как патологию, которую нужно лечить? В большинстве случаев незначительное нарушение регулярности синусового ритма, обусловленное актом дыхания, является нормальным и лечения не требует. Как правило, аритмия при дыхании возникает у детей, подростков и у лиц молодого возраста.
У взрослых людей дыхательная аритмия возникает как ответ сердца на стрессовые факторы, на физическую нагрузку, а также при длительном физическом или умственном переутомлении.
Тем не менее, в том случае, когда пациент предъявляет жалобы со стороны сердца, а на ЭКГ могут быть выявлены другие нарушения ритма, врач должен назначить ЭКГ в динамике и дополнительные методы обследования. Связано это с тем, что при некоторой патологии сердечно-сосудистой системы также развивается выраженная дыхательная аритмия. В частности, при ишемии миокарда, когда возникают зоны ишемии в области проводящей системы сердца, возможно незначительное нарушение работы синусового узла. Хотя, конечно, для ишемической болезни характерны более серьезные нарушения ритма.
Кроме вышеперечисленных причин, дыхательная аритмия возникает при вегето-сосудистой дистонии, перегреве и переохлаждении организма, в период высокой лихорадки, а также при заболеваниях щитовидной железы (гипо- и гипертиреоз).
Как не пропустить тревожные симптомы
Заболевание определяется симптомами, которые достаточно просто распознать. Старт приступа проявляется тревожностью, беспокойством, которые возникают даже в том случае, если человеку нечего опасаться. Далее начинается паника, головокружение, обморок. Больной неосознанно прикладывает ладонь к той стороне груди, где находится сердце, пытается считать пульс. Это указывает на начало приступа и требует вызова неотложной помощи. Лучше, если пациента госпитализируют, проведут важные исследования.
аритмия симптомы и причины
Методы воздействия
Лечение дыхательной аритмии назначается в зависимости от результатов проведенных обследований. Медикаментозное воздействие необходимо только в том случае, если на фоне выявлено еще какое-то заболевание.
Назначать лекарственные препараты самостоятельно ни в коем случае нельзя, врачи утверждают, что это чревато серьезными последствиями.Сейчас приобретает популярность такой метод, как дыхательная гимнастика. Есть такая программа, как «гимнастика Стрельниковой», действие которой направлено на оптимизацию кровообращения, а также насыщение кровеносных сосудов верхних и нижних конечностей кислородом. Этот метод больше относится к профилактике, а ведь врачи не зря говорят, что заболевание намного легче предупредить, чем лечить.
Своеобразная тренировка сердечно-сосудистой системы, а также органов дыхания, учитывая современный образ жизни, является очень необходимой. Если раньше это происходило в процессе физического труда, то сейчас большинство профессий подразумевают сидение в одной позе длительное время, которая к тому же еще и напряженная. Однозначно дыхательная гимнастика очень важна , но для нее должны быть обеспечены определенные условия и дополнительное время.
Как проводится диагностика
Диагностические мероприятия направлены на определение типа заболевания и выбора результативного лечения. Чтобы поставить корректный диагноз, кардиолог назначает комплексное обследование, в которое включает:
- осмотр и опрос пациента;
- электрокардиографию;
- ЭКГ при условии физической активности больного;
- суточный мониторинг ЭКГ – в рамках процедуры регистрируют сердечный ритм тогда, когда пациент живет обычной жизнью. Это дает возможность проанализировать изменение в поведении сердца при физической работе, психологической нагрузке, а также связать состояние с приемом медикаментозных средств;
- ультразвуковое исследование – позволяет оценить структуру и функциональность органа;
- ЧП ЭФИ – процедура, при который электрод интегрируется в пищевод – на участок, который находится рядом с сердцем. Стимуляция органа позволяет обнаружить скрытые очаги патологии.
- анализы мочи, крови;
- гормональные исследования.
После получения результатов врач сможет поставить диагноз и подобрать эффективное лечение.
Если причины возникновения патологического состояния ввиду вышеперечисленных исследований не установлены, врач назначает дополнительное обследование:
- ультразвуковое исследование почек;
- компьютерную томографию головного мозга;
- рентген;
- эхокардиографию.
Как лечат аритмию
Лечение аритмии важно начать как можно раньше. Если этот недуг запущен, могут потребоваться дополнительные меры, направленные на устранение других заболеваний. Терапевтический комплекс назначается индивидуально для каждого пациента и может включать:
- Медикаментозное лечение – подбираются успокоительные препараты на натуральной основе.
- Препараты для нормализации кровяного давления.
- Бета-блокаторы, мембраностабилизаторы, блокаторы калиевого канала.
- Витаминный комплекс.
- Может быть показана лечебная физкультура, плавание и другая физическая нагрузка.
- Особое внимание уделяется рациону. Пациенту следует исключить жирные, острые, соленые продукты питания. Также из рациона нужно убрать напитки с кофеином. Запрещено курение, алкоголь. Показаны полезные ингредиенты, насыщенные калием.
- Питьевой режим, полный отказ от привычек, приводящих к негативным последствиям со здоровьем в целом.
Терапию выбирают персонально. Комплекс мер во многом зависит от разновидности патологии, общего состояния здоровья пациента.
Купирование приступа проводится в условиях стационара под контролем электрокардиограммы. Лечение мерцательной аритмии как правило начинается с медикаментозной терапии, но, если этого недостаточно, на орган воздействуют импульсами, что позволяет устранить пароксизмы.
Если аритмия связана с заболеванием другого органа, осуществляется лечение фоновой патологии. Во многих случаях это дает возможность убрать патологические проявления и стабилизировать состояние пациента.
В рамках комплексного лечения используются антиаритмические медикаменты. Если врач прогнозирует образование тромбов, пациенту назначают антиагреганты. Если консервативная терапия не приносит результата, актуальными становятся хирургические методики, например;
- Электрическая кардиоверсия ー дефибрилляция, которая синхронизирована с сердечным ритмом.
- Установка искусственного стимулятора – устройство, формирующее импульс и заменяющее работу синусового узла. Операция проводится малоинвазивным методом – рассечение грудной клетки не требуется, кардиостимулятор вводится через вену в бедре.
- Радиочастотную аблацию – хирургическое вмешательство, в рамках которого делают небольшие проколы. В них вводят катетер для прижигания зоны сердца, которая генерируют нежелательные импульсы.
- Хирургическое лечение патологий, которые стали причиной аритмии – проводится терапии ишемии, порока и пр.
Применять для нормализации состояния методы нетрадиционной медицины пациентам не рекомендуется. В крайнем случае их лучше совмещать с традиционным лечением, но прежде чем начать прием тех или иных средств, необходимо обязательно проконсультироваться с лечащим врачом.
Режимные мероприятия
Необходимо делать легкие физические упражнения (приседания, легкие пешие прогулки и плавание по утрам) для укрепления сердечной мышцы и лучшей ее работы. Необходимо разработать совместно с инструктором правильный комплекс упражнений для получения должного эффекта и стараться избегать чрезмерных физических нагрузок ( подъем тяжестей, скоростной бег, прыжки, силовые тренировки на все группы мышц)
Диетотерапия
Необходимо исключить из рациона питания маринованные, соленые, жирные и жареные блюда. Стоит употреблять как можно больше свежих овощей (капуста, картофель, свекла, петрушка) и фруктов (яблоки, бананы, курага, изюм), насыщенных витаминами и микроэлементами, которые необходимы для реализации различных метаболических процессов в организме.
Немаловажную роль в диетотерапии играет именно витаминная нагрузка и потребление продуктов, богатых определенными микроэлементами, в особенности калием (бананы,курага,зелень) и магнием (бобовые, семечки, орехи, авокадо).
Медикаментозная терапия
Препаратами выбора являются антиаритмические препараты, которые способны воздействовать на электрическую активность клеток миокарда, на процесс проведения электрического импульса от одного пучка к другому.
Выделяют 4 основные группы данных препаратов.
Антагонисты быстрых Na каналов:
- 1А – увеличивают время реполяризации («Хинидин»,»Прокаинамид»)
- 1В – укорачивают время реполяризации («Лидокаин»,«Мексилетин»)
- 1С – не влияют на время реполяризации («Пропафенон», «Этацизин», «Априндин»)
Бета-блокаторы — блокируют адренергические рецепторы миокарда:
- «Конкор»
- «Ацебутолол»
- «Надолол»
Антагонисты K каналов:
- «Амиодарон»
- «Нибентан»
- «Сематилид»
Антагонисты Ca каналов — препятствуют прохождению ионов кальция по одноименным каналам к мышечным волокнам,что снижает сократительную активность миокарда. Выделяют 2 группы данных препаратов:
- Блокаторы недигидропиридинового ряда: «Нифедипин», «Амлодипин»
- Блокаторы дигидропиридинового ряда: «Верапамил», «Галлопамил»
Необходимо помнить! Дозировки препаратов и способ их введения зависит от морфофункциональных характеристик больного и тяжести его состояния
Аритмия и апноэ – как они влияют друг на друга?
Ученые медики установили, что существует прямая зависимость аритмий в ночное время с прерыванием дыхательных экскурсий. У большей части таких пациентов наблюдаются перебои в функционировании сердца.
Внимание!
Риск тяжелых и опасных аритмий при сложной стадии апноэ в 4-ре раза повышается.
Такая перегрузка всех сосудов и сердца приводит к аритмиям не только ночным, но и дневным.
- Самой часто встречающейся аритмией при апноэ является брадикардия, то есть замедление в значительной степени частоты сердечных ударов. Это вполне объяснимо: при недостатке воздуха, а это при апноэ норма, сердце перестраивается на экономный режим работы, чтобы скудных резервов кислорода хватило подольше. Для жизни таких больных – это неутешительный прогноз. Им часто устанавливается кардиостимулятор.
Учтите!
Возникающие в таких случаях паузы в деятельности сердца к признакам сердечнососудистых болезней не относятся. Они исчезают при грамотной терапии апноэ. Поэтому, храпящему пациенту с замедлением сердечных ударов изначально следует обратиться к сомнологу, а затем уже к кардиологу.
- При наличии апноэ часто диагностируется мерцательный тип аритмии. Это хаотическое и многократное сокращение сердечных камер. «Мотор» проводит большую работу, но она неэффективна. Это чревато сердечной недостаточностью, когда внутри «мотора» нарушается ток крови, часто бывают завихрения, приводящие к формированию сгустков крови, то есть к внутрисердечным тромбам. Попадая в русло крови, они могут закупоривать сосуды, что чревато инсультами и инфарктами. Пациентам с МА для пожизненного прима назначаются препараты, разжижающие плазму.
Помните!
Если врачи добиваются восстановления нормальной сердечной деятельности, то без терапии апноэ аритмия возвращается в два-три раза чаще.
- Продолжительные остановки дыхания могут вызвать сердечные блокады. Остановки водителя ритма отмечаются у 1/10 части тех, кто страдает апноэ. Иногда, остановки сердца могут затянуться на 7-9 секунд после дыхательной паузы!
Так как аритмии у храпящих пациентов – это особый фактор риска, приводящий к внезапной смерти, лечение апноэ представляет собой острую необходимость.
На основе современных медицинских методик сегодня применяется надежный, весьма безопасный и очень удобный прием становления здорового сна – это СИПАП-терапия. Она устранит расстройство дыхания и облегчит сердечную деятельность.
Чем быстрее удастся обуздать апноэ, тем меньше шансов испытать на себе его разрушительные действия. Не лишайте себя возможности изменить самочувствие и стать здоровым.
Профилактика нарушений ритма
- Лечение соматических заболеваний и регулярная диспансеризация по данным состояниям (ишемическая болезнь сердца, гипертоническая болезнь).
- Правильное сбалансированное питание (богатая витаминами и микроэлементами продукция).
- Легкие физические нагрузки (утренняя зарядка, пешие прогулки по свежему воздуху, плавание), занятие ЛФК по специально разработанной схеме.
- Правильный режим труда и отдыха.
- Категорический отказ от табакокурения, употребления спиртных напитков, кофе, крепкого чая.
- Контроль за массой тела (профилактика ожирения).
- Психоэмоциональный покой.