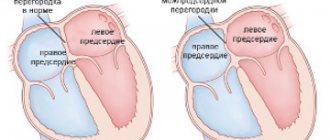
Цереброваскулярная болезнь характеризуется поражением сосудов головного мозга, в результате которого нарушается снабжение клеток головного мозга кислородом, начинается кислородное голодание, нарушаются функции мозга.
Лечением заболевания занимаются неврологические клиники и центры, в том числе клиника неврологии Юсуповской больницы. Как начинается цереброваскулярная болезнь, что это, подробнее расскажет врач-невропатолог на консультативном приеме.
Лечение
Лечение заболевания проходит с помощью комплексной терапии, которая включает следующие группы препаратов:
- антисклеротические препараты;
- антигипертензионные препараты;
- гипогликемические препараты;
- метаболики;
- антигипоксанты;
- антиоксиданты;
- спазмолитики;
- антикоагулянты;
- ноотропные средства;
- сосудорасширяющие средства.
В запущенных случаях болезнь протекает тяжело, медикаментозное лечение не показывает высокой эффективности. В этом случае врач-невролог принимает решение о проведении хирургического лечения. Во время операции хирург удаляет в сосудах тромбы, атеросклеротические бляшки, сужающие просвет сосуда. Может быть проведено стентирование, эндартерэктомия, баллонная ангиопластика, экстра-интракраниальный анастомоз. Такие хирургические вмешательства проводят при непроходимости сосудов, сильном сужении сосуда, для удаления атеросклеротических бляшек и восстановления проходимости сосудов.
Диагностика и лечение ишемии головного мозга в Медицинском
При первых признаках ишемии следует обращаться только к высококвалифицированным специалистам. В медицинском в вашем распоряжении всегда своевременная помощь и лечение у профессиональных неврологов, которые:
- проведут быструю и качественную диагностику на современном оборудовании экспертного класса;
- сделают компетентный осмотр на выявление острого или хронического развития болезни;
- поставят правильный диагноз, оформят профессиональное заключение;
- подберут подходящую диету, составят план лечения пациента;
- предложат реабилитацию, включающую дальнейшую профилактику патологии.
Не лишайте себя возможностей современной медицины мирового уровня – обращайтесь в в клинику «Парацельс»!
Своевременное обращение за медицинской помощью поможет предотвратить опасные осложнения любой болезни. Строгое соблюдение всех врачебных рекомендаций способствует выздоровлению и возвращению к здоровой и качественной жизни.
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Симптомы и лечение, причины развития
Цереброваскулярная болезнь (ЦВБ) на ранних стадиях развития характеризуется нарушением сна у больного (бессонницей, внезапным пробуждением среди ночи и невозможностью заснуть после пробуждения), быстрой утомляемостью, низкой работоспособностью, снижением памяти, суетливостью, рассеянностью, нарушением мышления. Состояние больного ухудшается с течением заболевания. Появляется сильная головная боль, головокружения, шум в ушах, онемение и слабость в конечностях, нарушение зрения и слуха, больной страдает депрессией, может развиться деменция. Все эти симптомы указывают на нарушение мозгового кровообращения.
Причинами развития заболевания становятся различные факторы:
- инсульт – нередко становится причиной развития цереброваскулярного заболевания;
- атеросклероз сосудов мозга – наиболее частая причина развития ЦВБ;
- хронический стресс;
- курение;
- алкоголизм;
- лишний вес;
- сахарный диабет;
- патология строения сосудов;
- заболевания кровеносной системы;
- гипертония;
- опухоли;
- инфекционные заболевания;
- антифосфолипидный синдром;
- травма.
Лечение ЦВБ зависит от причины, вызвавшей нарушение, тяжести течения заболевания. В некоторых случаях основным методом лечения становится хирургическая операция.
Причиной развития цереброваскулярной болезни становятся воспалительные процессы в сосудах головного мозга, поражающие артерии, вены. Наиболее частой причиной заболевания является атеросклероз сосудов мозга. Лечение заболевания начинают с устранения факторов повышенного риска:
- сахарный диабет;
- церебральный атеросклероз;
- артериальная гипертензия;
- повышенный холестерин крови.
Медикаментозная терапия, диета помогают восстановить эластичность сосудов, улучшить кровообращение мозга, снижается риск развития цереброваскулярной болезни.
Прогноз и профилактика ишемии головного мозга
При возникновении первых симптомов пациент должен посетить невролога. Своевременно начатое лечение поможет предотвратить осложнения и нежелательный прогноз для пациента. Ишемия сосудов головы на фоне высокого давления прогрессирует быстро, поэтому забота больного о своем здоровье должна начаться с осмотра врача.
Профилактика сосудистых обострений включает соблюдение диетического рациона, отказ от курения, алкоголя, контроль веса, избегание стресса. При отягощающих факторах (диабете, гипертонии) наблюдение специалистом должно быть систематическим. Врачи не рекомендуют пожилым пациентам долгие физические нагрузки, частое пребывание на солнце.
Внутричерепная гипертензия
Цереброваскулярная болезнь считается собирательным термином, под которым скрываются различные заболевания, приводящие к нарушению мозгового кровообращения. Такие заболевания могут протекать как в острой, так и в хронической форме, относятся к классу цереброваскулярных расстройств. Внутричерепная гипертензия характеризуется аномально высоким внутричерепным давлением. Хроническая внутричерепная гипертензия чаще всего относится к идиопатической форме заболевания, причина развития нарушения остается неясной. Внутричерепная гипертензия встречается часто, нередко у людей с неврологическими заболеваниями.
Внутричерепная гипертензия приводит к нарушению мозгового кровообращения, провоцирует формирование вторичной мозговой ишемии. Цереброваскулярные заболевания становятся причиной, которая приводит к развитию внутричерепной гипертензии. Повышение внутричерепного давления может привести к коме, нарушению чувствительности, расстройству речи и другим тяжелым нарушениям. Внутричерепная гипертензия – это тяжелое осложнение заболеваний головного мозга.
Общие сведения об ишемии головного мозга
Заболевание, при котором кровообращение мозга сокращается или вовсе прекращается, называется ишемией. Причинами нарушения является патологическое сужение просвета сосудов, при котором кислород не поступает в нужном объеме. Нехватка питания приводит к сбоям, которые выражаются общим недомоганием и другими симптомами.
Медициной определены две формы болезни:
- Фокальная
— при которой повреждение тканей локализуется лишь в одной области. Причиной является эмболия или тромб, который преграждает путь кровотоку. - Глобальная
— характеризующаяся уменьшением или прекращением кровообращения в нескольких областях мозга.
В результате кислородного голодания тканей развивается ишемия. При ранней диагностике удается избежать осложнений заболевания.
Дисциркуляторная энцефалопатия
Дисциркуляторная энцефалопатия характеризуется диффузным или очаговым поражением сосудов головного мозга. Заболевание приводит к нарушению памяти, мышления, внимания, тяжелым осложнением заболевания становится развитие деменции – слабоумия. Течение заболевания сопровождается различными симптомами:
- нарушение двигательной активности;
- расстройство функций мозжечка;
- аффективные расстройства;
- резкие колебания артериального давления;
- головокружения;
- нарушение жевания и глотания пищи, другие псевдобульбарные расстройства;
- на поздней стадии заболевания у больных наблюдается недержание кала и мочи.
Причиной заболевания становятся атеросклероз сосудов мозга, гипертоническая болезнь, различные нарушения, приводящие к поражению сосудистой системы, заболевания крови и другие причины.
Общая информация
Хроническая ишемия головного мозга — последовательно формирующееся расстройство деятельности головного мозга на фоне обширного или мелкоочагового поражения мозгового вещества при длительном дефиците мозгового кровообращения.
Под обозначение «хроническая ишемия головного мозга» попадают следующие неврологические понятия: дисциркуляторная энцефалопатия, хроническая анемическая болезнь мозга, сосудистая энцефалопатия, атеросклеротическая энцефалопатия, вторичный паркинсонизм, слабоумие, развивающееся на фоне васкулярной недостаточности. Практикующие неврологи чаще остальных используют определение «дисциркуляторная энцефалопатия».
Статистика
Инсульты, которые являются причиной развития ЦВБ, ежегодно приводят к смерти огромного количества людей, 40% перенесших инсульт умирают или становятся инвалидами. Своевременное обращение к врачу неврологу при появлении симптомов неблагополучия, здоровый образ жизни, рациональное питание снижают риск развития цереброваскулярной болезни.
В неврологической клинике Юсуповской больницы оказывают помощь людям с заболеваниями сосудов головного мозга. В больнице можно пройти лечение цереброваскулярного заболевания, реабилитацию после болезни. Большое внимание врачи уделяют профилактике развития сосудистых заболеваний мозга, в больнице разработаны программы для восстановления функций мозга больного после тяжелого инсульта, проводится лечение деменции, хронической цереброваскулярной болезни. Во время консультации врач объяснит, что такое цереброваскулярная болезнь у человека, как в больнице проводится медикаментозное лечение цереброваскулярной болезни головного мозга, хирургическое лечение цереброваскулярной болезни. История болезни больного будет сохраняться на современном носителе, по окончанию лечения больной получит полное описание своего лечения в клинике. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Диагностика ишемии головного мозга
Для выявления опасного заболевания неврологи используют комплексный подход в диагностике. При осмотре врач собирает анамнез, проводит первичное обследование, например, пальценосовую пробу. Для этого больному предлагается встать, выровнять ноги по ширине плеч, развести по сторонам руки, согнув их под углом 90 градусов, закрыть глаза. Далее пациент должен указательным пальцем дотронуться до кончика носа. При развивающейся ишемии контакта двух поверхностей не произойдет, а промахнувшийся палец обязательно укажет в сторону поврежденной доли.
Кроме пальценосовой пробы доктор изучит другие способности больного, например, мимику, реакцию зрачков, симметричность лица, четкость речи и координацию. Вместе с осмотром дополнительно производится сбор необходимых анализов:
- Показатель артериального давления измеряется у врача в кабинете.
- Выявление сосудистого поражения глазного дна проводит офтальмолог.
- Прохождение электрокардиографии для правильной диагностики.
- Допплерография сосудов измеряется в обязательном порядке.
- Электроэнцефалография выявляет неактивные области мозга.
- КТ (компьютерная томография), МРТ (магнитно-резонансная томография) производят углубленное обследование.
- В биохимическом анализе крови оценивается уровень холестерина.
Врачи используют дифференциальные методы диагностики, так как симптоматика патологии схожа с проявлениями других заболеваний инфекционного, аллергического, неврологического и онкологического характера.
Лечение в пожилом возрасте
Если пациент в возрасте, план лечения ишемического инсульта обязательно учитывает сопутствующие патологии и общее состояние организма пациента. Назначаются при ишемии противосклеротические лекарства, гипотензивные средства, антиагреганты, ингибиторы ацетилхолинэстеразы, мембранопротекторы, антидепрессанты и так далее.
Все препараты принимаются по установленной лечащим врачом схеме. Следить за тем, чтобы пациент не пропускал их прием, необходимо постоянно – это крайне важно и жизненно необходимо.
Острая и хроническая формы
Для ишемического поражения мозга характерно, что острый и хронический вариант течения могут чередоваться между собой. Ишемический инсульт и транзиторная атака часто возникают уже на фоне энцефалопатии. Резкое нарушение кровообращения вызывает изменения в головном мозге, только часть из них оканчивается в остром периоде.
Большинство неврологических проявлений остаются на длительный период или на всю последующую жизнь. Они переходят в хроническую цереброваскулярную недостаточность.
Постинсультный период характеризуется такими процессами в головном мозге:
- повреждается гематоэнцефалический барьер;
- нарушается микроциркуляция;
- снижается защитная функция иммунной системы;
- истощается возможность противостоять повреждению клеток (антиоксидантная защита);
- эндотелий сосудов не препятствует формированию новых холестериновых бляшек, а также разрастаются прежние;
- отмечается повышенная свертываемость крови;
- появляются вторичные нарушения обмена веществ.
Все эти факторы усиливают ишемию мозга, которая была до инсульта, а прогрессирование цереброваскулярной недостаточности в свою очередь приводит к повторным инсультам и деменции.
Причины
Уже были частично затронуты. Факторы развития патологического процесса таковы.
- Атеросклероз. Сужение или закупорка артерий головного мозга, также шеи холестериновыми бляшками.
- Ангиоспазм. Похож по характеру на первый описанный фактор. С той разницей, что проходит самостоятельно спустя несколько часов или суток. Может быть стойким.
- Артериит, васкулит. Воспаление внутренней выстилки сосудов. Имеет инфекционное или аутоиммунное происхождение.
- Анатомические дефекты. Мальформации, аневризмы. Несут колоссальную опасность сами по себе, в любой момент могут спровоцировать неотложное состояние.
Механизм развития
Из-за недостаточного поступления крови в головной мозг развивается кислородное голодание и нарушение образования энергии в клетках. Мозговая ткань наиболее чувствительна к гипоксии, достаточно быстро клетки погибают и формируются очаги разрежения (лейкоареоз) или некроза (инфаркт).
При хронической ишемии чаще всего поражаются глубинные и подкорковые зоны. Это нарушает взаимосвязь коры и подкорки, возникает феномен разобщения, что является причиной снижения способности:
- познания,
- усвоения и анализа информации,
- запоминания,
- регуляции эмоций,
- координации движений.
При энцефалопатии и транзиторной атаке ишемии изменения являются обратимыми. Острое нарушение кровотока при инсульте ведет к отмиранию части клеток мозга.
В зависимости от локализации и обширности зоны некроза возникают очаговые и общемозговые признаки в виде:
- паралича конечностей, мимических мышц;
- потери речи, чувствительности;
- расстройства зрения;
- тошноты, рвоты;
- нарушения сознания.
Важно отметить, что как инсульт, так и дисциркуляторная энцефалопатия способствуют стойкой инвалидизации больных, часто являются причиной их смерти.
Лечение патологии
Для получения устойчивого результата требуется одновременное воздействие на причину недостаточности мозгового кровотока, торможение разрушения клеток, предотвращение инсульта или его рецидива, лечение сопутствующих болезней.
Используют препараты для снижения давления, содержания холестерина, улучшающие текучесть крови, обмен веществ.
Гипотензивные препараты
Доказано, если поддерживать артериальное давление на уровне 140-150/90-95 мм рт. ст., то постепенно восстанавливается реакция стенки артерий на содержание кислорода в крови, а это приводит к нормализации питания мозга.
Препараты, обладающие гипотензивным эффектом, защищают сохранившиеся клетки от повреждений при инсульте и энцефалопатии, предотвращают острые состояния. Важно применять эти медикаменты как можно раньше, до того времени, когда возникает разобщение корковых и подкорковых отделов мозга.
Также нельзя допускать резких изменений давления, так как гипотензия способствует усугублению ишемии. Для пациентов с цереброваскулярной патологией оптимальным вариантом являются ингибиторы АПФ (Престариум, Пренеса) и антагонисты ангиотензиновых рецепторов (Теветен).
Этим препаратам свойственно улучшение познавательных функций мозга и предотвращение деменции. Они положительно влияют на состояние больных с сопутствующей сердечной и почечной недостаточностью, защищают сосуды от повреждений.
Средства от атеросклероза
На фоне диетического питания с ограничением животных жиров (свинина, полуфабрикаты, кулинарный жир), трансжиров (маргарин), включением в рацион не менее 400 г овощей и фруктов назначаются медикаменты.
Они оказывают такие действия:
- снижают уровень холестерина;
- улучшают состояние внутреннего слоя артерий;
- нормализуют вязкость крови;
- останавливают формирование бляшек;
- имеют антиоксидантный эффект;
- замедляют отложение амилоида в мозге.
Эти свойства в максимальной степени присущи группе статинов, в которую входят Симгал, Аторис Роксера, их аналоги.
Препараты разных групп
Для комплексного лечения также назначают:
- антиагреганты (Аспирин, Плавикс, Курантил, Тиклид);
- антиоксиданты (витамины С и Е, Милдронат, Актовегин);
- вазопротекторы (Билобил, Кавинтон, Инстенон, Сермион);
- ноотропы (Луцетам, Сомазина, Энцефабол);
- стимуляторы обмена (Церебролизин, Кортексин, Глицин, Семакс).
При наличии закупорки сонных артерий проводится хирургическое удаление бляшки (каротидная эндартерэктомия), установка стента или протеза.
Нейропептидная терапия хронической ишемии мозга у пациентов пожилого возраста
В статье обсуждаются вопросы ранней медикаментозной терапии и профилактики цереброваскулярных заболеваний, тесно сопряженных с проблемой старения. Отмечается, что в геронтологической практике необходимо использовать лекарственные средства, максимально адаптированные к организму пожилых больных, полимодальные по механизму действия, воздействующие как на процессы нейропротекции, так и на нейропластичность и нейротрофику. На примере препарата Церебролизин рассматриваются возможности нейропептидной терапии цереброваскулярных заболеваний у пожилых пациентов.
Цереброваскулярные заболевания являются одной из приоритетных проблем современной медицины. Анализ заболеваемости отдельными формами нарушений мозгового кровообращения показывает, что первое место по распространенности занимает хроническая ишемия головного мозга.
При хронической ишемии головного мозга четко прослеживается корреляция между выраженностью неврологической симптоматики и возрастом пациента. Данная зависимость отражает возрастные проявления дисфункций сердечно-сосудистой и других висцеральных систем, воздействующих на состояние и функции головного мозга [1]. С возрастом постепенно накапливаются заболевания, особенно хронические, снижаются возможности адаптации как к экзогенным, так и к эндогенным воздействиям. У пожилых людей наблюдается склонность к медленно нарастающим, вялотекущим патологическим процессам [2]. Клинико-эпидемиологические исследования показывают, что у пациентов старшей возрастной группы на одного больного приходится в среднем от двух до четырех заболеваний, каждое из которых может быть или самостоятельной причиной хронической ишемии головного мозга, или коморбидным фоном для других.
Очень часто у пациентов пожилого и старческого возраста трудно выделить один фактор риска хронической ишемии головного мозга, чаще встречаются комбинации двух, а иногда и трех факторов [3]. Для таких больных характерно вовлечение в патологический процесс нескольких органов и систем, что может проявляться широким спектром неврологических и соматических нарушений [4]. В то же время большинство болезней в пожилом и старческом возрасте имеют скудную клиническую картину [5]. Не случайно у пожилых больных даже острые нарушения мозгового кровообращения нередко возникают в период ночного сна, при перемене положения тела, после физической нагрузки [6]. Факторами, провоцирующими прогрессирование хронической ишемии головного мозга у пожилых пациентов, могут быть колебания атмосферного давления и температуры воздуха, незначительные травмы головы или даже просто падение на улице, острые респираторные инфекции [7].
Как известно, в основе развития цереброваскулярных заболеваний лежат возрастные изменения сосудов мозга (артерий, вен, капилляров), метаболизма и трофики нейронов, нейромедиаторных систем и т.д. Именно нарушения метаболических и белоксинтетических процессов в сосудистой стенке и нейронах обусловливают последующие морфологические повреждения – атеросклеротические либо нейродегенеративные поражения, которые становятся фундаментом дальнейшего развития и манифестации того или иного заболевания. Однако не меньшее значение имеет нарушение процессов нейрогуморальной регуляции, в частности сосудистого тонуса и адаптационных возможностей сосудистого русла.
Сочетание морфологического и функционального компонентов, их выраженность, соотношение и региональная специфичность определяют предрасположенность к тому или иному заболеванию (например, болезни Альцгеймера). Основным признаком, отличающим сосудистые изменения у лиц пожилого возраста от первично-дегенеративных, является локальность.
Атрофические изменения головного мозга при нормальном старении отмечаются уже после 40 лет у мужчин и после 50 лет у женщин [7], а при длительном наличии соматических заболеваний очень часто рано выявляются при компьютерной томографии головного мозга. Хроническая ишемия головного мозга в пожилом возрасте нередко протекает атипично, а потому правильный диагноз ставится не сразу и адекватная терапия начинается несвоевременно.
Современная стратегия лечения нарушений мозгового кровообращения у пожилых пациентов направлена главным образом на коррекцию клинических симптомов. Не следует забывать, что запоздалая фармакотерапия выраженных форм энцефалопатий и деменций не способна устранить необратимые изменения ткани мозга у возрастных больных. Поэтому все большую актуальность приобретают поиск и разработка путей ранней медикаментозной терапии и профилактики цереброваскулярных заболеваний, тесно сопряженных с проблемой старения. Однако у пожилых больных эффективность таких мероприятий нередко сводится к минимуму, поскольку они не всегда проводятся с учетом сложной иерархии сочетания возрастных, этиологических факторов и неоднородной клинической картины. Очень часто врачи, назначая то или иное лекарство, забывают о том, что применение одновременно более двух препаратов приводит к развитию нежелательных реакций, а иногда даже ухудшению состояния пациента. В этой связи в геронтологической практике необходимо использовать лекарственные средства, максимально адаптированные к организму пожилых больных, полимодальные по механизму действия, воздействующие как на процессы нейропротекции, так и на нейропластичность и нейротрофику.
В связи с вышеизложенным особого внимания заслуживают препараты пептидной структуры. Пептиды – это универсальный «язык», понятный и естественный для живых организмов как на системном, так и на клеточном уровне, что обеспечивает вектор саногенеза живого организма. В целом совокупность пептидов организма является основой многоуровневой регуляции всех функций организма, в том числе и процессов, обеспечивающих нейропротективный эффект [8]. Они обладают уникальным свойством создавать новые конформации с собственными пептидами организма, не вызывая при этом неблагоприятных последствий, не вступая в антагонистические отношения с другими лекарственными препаратами, не влияя на системную гемодинамику.
Одним из наиболее изученных препаратов, содержащих биологически активные нейропептиды, является Церебролизин. Церебролизин – лекарственное средство с доказанной эффективностью на клиническом, биологическом, клеточном, генетическом и молекулярном уровнях [9]. Компоненты препарата проникают через гематоэнцефалический барьер в концентрациях, достаточных для запуска фармакодинамически значимых процессов в центральной нервной системе.
Церебролизин обладает нейротрофическими эффектами, которые выражаются в улучшении выживаемости культивируемых нейронов in vitro
. Периферическое введение Церебролизина приводило к развитию нейропротекторного действия, связанного с ограничением нейрональной дисфункции и поддержанием структурной целостности нейронов после моделирования патологических состояний у животных в ходе доклинических исследований. Кроме того, была обнаружена способность препарата выступать в роли синаптического модулятора: он улучшал целостность нейрональных структур у трансгенных мышей с моделью болезни Альцгеймера и усиливал нейрогенез.
Фармакодинамические эффекты Церебролизина многофункциональны, однако наиболее изучены нейротрофическое, нейропротективное (коррекция нейрональной дисфункции), нейропластическое (адаптивные ответы на изменяющиеся условия) действие препарата и его позитивное влияние на нейрогенез (усиление дифференциации клеток-предшественников) [10–12]. Препарат обладает множественными противоишемическими свойствами (регуляция апоптоза, экспрессия нейротрофических факторов, активация энергетического обеспечения нервной клетки и митохондриального потенциала, улучшение функционирования рецепторов глутамата и регулирование концентрации кальция в клетке), улучшает нейротрофическое обеспечение нервного волокна и уменьшает аутоиммунную агрессию, способствуя восстановлению и росту аксонов.
В доклинических исследованиях показано, что Церебролизин способен восстанавливать содержание аденозинтрифосфатсинтазы после действия токсических концентраций глутамата в молодых и старых нейронах. Пептиды препарата оказывают прямое и опосредованное нейротрофическое воздействие на клетки, стимулируя рост нейритов или не допуская гибель нейронов, культивируемых в среде, лишенной ростовых факторов. Основные механизмы этого влияния, вероятно, базируются на изменении экспрессии генов, регулирующих синтез собственных нейротрофических факторов, таких как нейротрофический фактор мозга и фактор роста нервов [13]. Особо необходимо отметить эффективность препарата в лечении пациентов с так называемыми болезнями позднего возраста, болезнью Альцгеймера и сосудистой деменцией, что обусловлено его способностью снижать уровень фосфорилирования белка-предшественника амилоида и продукцию бета-амилоидных пептидов.
Фармакотерапия этих заболеваний обычно включает ингибиторы ацетилхолинэстеразы (например, донепезил, ривастигмин, галантамин) и антагонисты NMDA-рецепторов (мемантин) [14]. Несмотря на то что в научных исследованиях эти препараты оказывают статистически достоверное влияние на когнитивные функции и глобальные показатели при деменции, с клинической точки зрения их эффективность должна быть оценена как умеренная [15]. Ингибиторы ацетилхолинэстеразы или мемантин не способны проявлять болезнь-модифицирующие свойства. К потенциально эффективным средствам для лечения деменции, обладающим болезнь-модифицирующим действием, относится вакцина бета-амилоида, предназначенная для уменьшения накопления нейротоксических и склонных к депонированию форм бета-амилоида. Одна из проблем, возникающих при разработке бета-амилоидной иммунизации для клинического использования, сводится к поиску баланса между эффективностью и токсичностью. Например, после активной вакцинации бета-амилоидом могут возникать аутоиммунные реакции, приводящие к развитию энцефалитов [14]. Использование нейротрофических факторов, вероятно, может «спасать» дегенерирующие нейроны и стимулировать рост аксонов и дендритов, формировать образование новых связей [16].
В нескольких рандомизированных двойных слепых плацебоконтролируемых исследованиях, длившихся до 28 недель, было обнаружено, что внутривенное введение Церебролизина пациентам с болезнью Альцгеймера приводит к статистически достоверному улучшению общих показателей эффективности лечения по сравнению с плацебо [17, 18]. При этом оценку производили по шкале оценки состояния пациента на основании впечатления врача и лиц, ухаживающих за пациентом (Clinician’s Interview-Based Impression of Change, plus carer interview – CIBIC-plus) и шкале общего клинического впечатления о тяжести или изменении болезни (Clinical Global Impression of Severity/Change – CGIS/C). Дополнительно в некоторых из этих исследований было обнаружено статистически значимое улучшение в когнитивной сфере. Для этого использовались подраздел оценки когнитивного статуса шкалы оценки болезни Альцгеймера (Alzheimer’s Disease Assessment Scale Cognitive Subscale – ADAS-cog) и ее расширенный вариант (ADAS-cog-plus). Положительное влияние Церебролизина отмечали у пациентов как с легким, так и со среднетяжелым течением болезни. Причем действие препарата не только наблюдалось по окончании курса лечения, но и прослеживалось вплоть до шести месяцев спустя приема последней дозы. Перечисленные эффекты препарата, вероятно, связаны с его болезнь-модифицирующими свойствами: Церебролизин способствует увеличению нейрональной выживаемости, нейропластичности, нейропротекции и нейрогенеза.
При проведении крупного рандомизированного сравнительного исследования эффективности Церебролизина, донепезила и их комбинации были выявлены улучшения в общих показателях эффективности лечения (CIBIC-plus) и когнитивной сфере (ADAS-cog-plus) во всех трех группах лечения по сравнению с исходным состоянием [19–20]. Несмотря на то что положительное влияние на когнитивные функции было наибольшим при назначении комбинированного лечения (-2,339), нежели при монотерапии Церебролизином (-1,708) и донепезилом (-1,258), между тремя группами больных статистически достоверных отличий получено не было. Доля пациентов, у которых были отмечены улучшения по шкале CIBIC-plus, составила 62,7, 64,1 и 37,8% в каждой из групп лечения соответственно. Комбинация Церебролизина и донепезила хорошо переносилась и продемонстрировала весьма многообещающие результаты. По всей вероятности, клинические исследования, сравнивающие Церебролизин с мемантином, а также оценивающие их комбинированное использование, будут представлять интерес, особенно для лечения развернутых стадий болезни Альцгеймера.
Выявленные положительные эффекты Церебролизина в отношении модуляции развития нейродегенеративных процессов при болезни Альцгеймера были подтверждены в недавнем метаанализе, который включил результаты шести исследований (n = 772). Церебролизин вводился внутривенно в дозе 30 мл в режиме «пять дней в неделю» в течение четырех недель. Церебролизин продемонстрировал «глобальное преимущество» по сравнению с плацебо в отношении состояния когнитивных функций (оценивались по краткой шкале оценки психического статуса (Mini-Mental State Examination) и ADAS-cog-plus) и общего функционирования (оценивались по шкалам CGI и CIBIC-plus). Объединенный критерий эффективности Церебролизина на четвертой неделе (окончание терапии) составил взвешенное среднее 0,57 (95%-ный доверительный интервал (ДИ) 0,53–0,61; p = 0,0006), на шестом месяце – 0,5 (95% ДИ 0,53–0,61; p = 0,0010) [21].
Сбалансированность пептидов Церебролизина, многоплановость тонких механизмов действия объясняют не только терапевтическую эффективность, но и отсутствие выраженных побочных действий препарата.
Курс лечения Церебролизином составляет от 10 до 20 дней. Пациентам пожилого и старческого возраста назначают по 5–10 мл ежедневно внутривенно. Такая схема терапии очень удобна, не требует больших финансовых затрат, связанных с уходом или транспортировкой пожилых пациентов. Ввиду экономической доступности препарата у врачей появляется возможность проводить и базовую, и специфическую терапию противодементными препаратами. Применение Церебролизина также может служить эффективным путем предупреждения прогрессирования возрастных изменений мозга, то есть трансформации «физиологического» старения в «патологическое».
Суммируя вышеизложенное, можно утверждать, что в связи с новыми тенденциями в геронтологии в настоящее время большое внимание уделяется предотвращению или торможению перехода организма из состояния «предболезни» в болезнь. Фармакологическое воздействие особенно эффективно, пока накопление нарушений в деятельности органов и систем на молекулярном и биохимическом уровнях в результате воздействия процесса старения, стресса или патологического фактора (например, атеросклероза) еще не перешло в стадию заболевания, но для этого уже созданы все предпосылки [22].