Миокардиодистрофия (МКД) – болезнь, связанная с обменными нарушениями в миокарде и приводящая к различным дефектам сердечной деятельности. В дословном переводе с греческого myos обозначает мышцу, kardia – сердце, приставка dys – недостаточность, невозможность, trophe – питание. Если вам или вашим родственникам пришлось столкнуться с подобным диагнозом, следует понимать, что миокардиодистрофия это такое состояние, когда в результате нарушений питания и кровоснабжения миокарда уменьшаются функциональные возможности сердца. Это вторичный процесс, который всегда вызван другими причинами.
Миокардиодистрофию нельзя считать обособленным заболеванием. Это скорее совокупность различных патологических процессов, которые имеют общие клинические признаки, обусловленные нарушением способности миокарда нормально сокращаться и дисбалансом метаболизма. В Международном классификаторе болезней 10 пересмотра для термина миокардиодистрофия код по МКБ-10 не определен. Кардиологи пользуются кодом I42, которым обозначается кардиомиопатия с обменными нарушениями.
Что такое миокардиодистрофия?
Миокардиодистрофия (МКД), или дистрофия миокарда – это совокупность нарушений функций сердечной мышцы, спровоцированных невоспалительными процессами, главным образом, дисбалансом обмена веществ других систем или органов. Следствием таких изменений является ослабление сократительной функции миокарда. Миокардиодистрофия кода по МКБ 10 последнего пересмотра не имеет, но специалисты зачастую выставляют номер I.42, которым также обозначаются кардиомиопатии – группа других обширных патологий сердца. Является одним из распространённых заболеваний, способных поражать людей разных возрастных групп, но риск формирования заметно увеличивается после 40 лет.
Миокардиодистрофия является вторичным состоянием, патологический процесс в самой сердечной мышце изначально отсутствует.
Осознание данного факта является ключевым для чёткого представления общей картины заболевания.
Признаки нарушения функционирования сердечной мышцы
Таким образом, нарушения в работе миокарда имеют ряд общих признаков:
- дисбаланс в метаболизме не связан с дегенеративными или воспалительными заболеваниями, такими как пороки развития сердца (стеноз аортального клапана, недостаточность митрального или трикуспидального и др.), ишемическая болезнь, при которой в стенках сосудах откладываются атеросклеротические бляшки, перикардит или миокардит (воспаление бактериальной, вирусной или грибковой этиологии наружной и мышечной оболочек сердца);
- инициированы заболеваниями других систем и органов, например, щитовидной или поджелудочной железы, надпочечников, почек, печени, мышечной или кроветворной систем и т. д.;
- нарушения обменных процессов ведёт к недостатку питательных веществ и необходимого количества энергии для осуществления сократительной функции;
- сердце деформируется, растягивается, выбрасывает меньший объём крови в круги кровообращения.
Коротко о строении миокарда
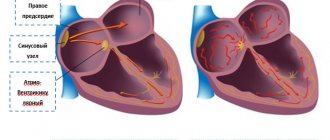
Миокард представляет собой среднюю (мышечную) оболочку сердца и состоит из специфических клеток – кардиомиоцитов. Также в нём располагаются волокна проводящей системы, генерирующие импульсы для сокращения органа. Среди них:
- синоатриальный узел (Киса – Флека);
- атриовентрикулярный узел (Ашоффа – Тавары);
- правая и левая ножки пучка Гиса;
- волокна Пуркинье.
Миокард желудочков и предсердий отделён друг от друга, благодаря чему они способны не синхронно сокращаться. Мышечный слой желудочков более развит и может достигать 11 мм для левого и 5 мм для правого. Это связано с тем, что они выполняют больший объём работы. Толщина стенок предсердий колеблется от 2 до 3 мм.
Функции миокарда
- сократимость, благодаря чему кровь распространяется по всему организму;
- возбудимость – способность сокращаться в ответ на внутренние или внешние раздражители;
- проведение импульса по волокнам проводящей системы;
- автоматизм – умение расслабляться и сокращаться самостоятельно без внешней стимуляции.
Для сокращения мышечных клеток необходимы следующие условия:
- митохондрии должны производить достаточный объём энергии;
- кардиомиоциты, при нормально функционирующей проводящей системе, обязаны улавливать нервный импульс;
- должен сохраняться достаточный уровень калия.
При миокардиодистрофии процесс сокращения заметно нарушается, что ведёт к нарушению кровообращения, и все органы и ткани организма не дополучают необходимые питательные вещества и кислород.
Виды миокардиодистрофий
По одной из классификаций различают следующие виды миокардиодистрофий:
- дисгормональную;
- дисметаболическую;
- смешанную;
- идиопатическую.
Дисгормональная миокардиодистрофия
Формируется на фоне гормонального дисбаланса. Гормоны являются веществами, которые контролируют нормальное функционирование всех систем организма. При их дефиците возникает нарушение обмена жиров, углеводов, белков и электролитов. В результате миокард не получает нужного количества жирных кислот, калия, фосфора, кальция, железа и глюкозы. Дисгормональная миокардиодистрофия встречается при заболеваниях яичек, яичников, щитовидной железы, надпочечников, гипоталамуса и гипофиза, а также у женщин в климактерический период и у мужчин после 50 лет из-за снижения секреции главного мужского гормона – тестостерона.
Дисметаболическая миокардиодистрофия
Возникает при нарушениях метаболизма, обусловленных гипо- или авитаминозом, дефиците железа, кальция, белков и других необходимых для жизнедеятельности веществ и микроэлементов. Является следствием недостаточного, несбалансированного питания. Кроме того, дисметаболический тип отмечается при таких заболеваниях, как ожирение, сахарный диабет, надпочечниковая недостаточность и некоторых других.
Миокардиодистрофия смешанного генеза является комбинацией вышеперечисленных вариантов, а идиопатическая форма возникает по причине, которую специалистам после проведения всех необходимых видов исследования выяснить не удаётся.
Классификация миокардиодистрофии
Классификация, в основу которой положены провоцирующие факторы, выглядит так:
- Дисгормональная миокардиодистрофия. Этот вариант патологии всегда развивается на фоне того или иного гормонального дисбаланса. Климактерические изменения в организме женщин, возрастное уменьшение выработки тестостерона у пожилых мужчин, патологии щитовидной железы, другие эндокринные нарушения вызывают метаболические сбои в организме. В результате сердце недополучает питательные вещества в полном объеме, развивается дистрофия миокарда.
- Дисметаболическая миокардиодистрофия. Эта форма развивается из-за нарушения обмена, спровоцированного неправильным питанием. Дефицит определенных элементов в рационе приводит к анемиям, авитаминозам, и, как следствие, к обменным нарушениям. В эту же группу можно внести белковый дефицит, диабет, и других важных составляющих. К примеру, взрослый человек, выбравший для себя веганство, или женщина, стремящаяся к похудению и постоянно соблюдающая строгую диету, должны помнить, что нехватка питательных элементов чревата серьезными сердечными нарушениями.
- Миокардиодистрофия смешанного генеза — это состояние, возникающее в результате других установленных причин, за исключением дисгормональных и дисметаболических нарушений. Смешанный или сложный генез включает в себя последствия интоксикаций, инфекционных заболеваний, нейро-мышечных патологий.
В отдельную группу выделяют миокардиодистрофию неуточненного генеза, т. е. состояние, причину которого не удалось установить после всестороннего обследования и применения всех известных методов диагностики.
Приведенная классификация в кардиологической практике может существенно расширятся. То есть, работая с конкретным пациентом, кардиолог может точнее выделить причину, спровоцировавшую дистрофию сердца. Практические врачи выделяют:
- Тонзиллогенную МКД. Если ребенок или взрослый человек часто страдает ангинами или имеет диагноз хронический тонзиллит, в результате постоянного воспаления миндалин активизируется деятельность некоторых участков мозга, отвечающих за усиленную выработку адреналина и норадреналина, заставляющих миокард сокращаться в усиленном режиме. Повышенная нагрузка вызывает перенапряжение мышечных волокон, развивается дистрофия миокарда.
- Анемическую МКД. При анемиях сердечная мышца, как и другие ткани, страдает от гипоксии. Дело в том, что именно гемоглобин осуществляет транспорт кислорода к тканям, а при его дефиците начинают развиваться гипоксические явления. Миокард пытается компенсировать дефицит кислорода, сокращается быстрее, чем обычно. Систематическая повышенная нагрузка приводит к миокардиодистрофии.
- МКД спортивных перегрузок. Если спортсмен постоянно превышает свои биологические возможности, тренируется в усиленном режиме, сердце вынуждено сокращаться быстрее, чем обычно. Закономерное последствие — повышенная нагрузка приводит к миокардиодистрофии.
- Алкогольная МКД. Причина патологии – злоупотребление алкоголем. Не стоит думать, что проблемы с деятельностью миокарда возникают только у людей сильно пьющих. Если у пациента снижен иммунитет, он подвержен частым стрессам или имеет другие хронические заболевания, алкогольный фактор будет иметь значение и при небольших, но регулярных приемах спиртного.
- Токсическая МКД. Эту форму заболевания провоцируют не только токсические и наркотические вещества. Сюда же в полной мере относятся медикаменты, такие как глюкокортикоидные гормоны, некоторые химиотерапевтические препараты.
- Климактерическая МКД. Возникает на фоне дефицита эстрогенов.
- МКД при заболеваниях щитовидной железы (гипотиреоз и гипертиреоз). Развитие миокардиодистрофии провоцирует дефицит или избыток гормонов щитовидной железы.
- Нейроэндокринная МКД. Причиной этой формы патологии считается хронический стресс. Миокард, вынужденный работать в условиях хронического стресса, сокращается в усиленном режиме, мобилизуя свои «экстренные» возможности и испытывая постоянное напряжение.
Этиологическая классификация
Более расширенная классификация предполагает разделение миокардиодистрофий по причине их развития. Выделяют:
- алкогольную дистрофию миокарда. Риск возникновения пропорционален количеству потребляемой алкогольной продукции. Часто сочетается с нарушениями со стороны нервной системы – повышенной потливостью, дрожью верхних конечностей, головной болью;
- токсическую. Образуется у людей, принимающих длительное время токсические препараты, например, цитостатики (Гидроксимочевина, Циклофосфамид), глюкокортикоиды (Преднизолон), транквилизаторы (Мепробамат) и др. Также способна развиваться при отравлениях мышьяком, угарным газом, ртутью, фосфором, хлороформом;
- тонзилогенную. Длительное раздражение рецепторов хронически воспалённых нёбных миндалин приводит к формированию патологических нервных импульсов, поступающих в головной мозг, а конкретно – в ствол, ретикулярную формацию, заднее гипоталамическое ядро. Следствием данных процессов является нарушение работы вегетативных центров – симпатической и парасимпатической нервной системы. Возникающий при этом дисбаланс катехоламинов (норадреналина и адреналина) ведёт к развитию миокардиодистрофии;
- нейроэндокринную. Длительные стрессы и невротические состояния ведут к повышению секреции адреналина, заставляющего сердце работать в очень интенсивном темпе. Естественно, для такой работоспособности нужно повышенное количество энергии и питательных веществ. Однако постоянно обеспечивать сердечную мышцу всем необходимым организм не в состоянии, в результате чего хроническая перегрузка органа ведёт к нарушению обменных процессов и, соответственно, к миокардиодистрофии;
- климактерическую. Образуется вследствие снижения продукции важных женских половых гормонов – эстрогенов. Колебание их уровня приводит к нарушению обмена веществ и формированию дистрофических изменений в сердце;
- диабетическую. Возникает на фоне сахарного диабета I или II типов;
- анемическую. При длительно существующей анемии (снижении количества гемоглобина и эритроцитов из-за наличия хронической кровопотери, например, менструации у женщин детородного возраста, дефицита витамина В12 или фолиевой кислоты и др.) образуются гипоксические состояния (недостаток кислорода), которые сердечная мышца пытается компенсировать, работая в усиленном режиме, что и создаёт предпосылки к развитию дистрофии миокарда;
- миокардиодистрофии физических нагрузок. У спортсменов, которые на тренировках превышают свои биологические возможности, сердце не всегда способно выдержать задаваемый темп, что может привести к данному заболеванию.
В настоящее время наиболее часто диагностируются диабетический и алкогольный типы миокардиодистрофии.
Причины возникновения и стадии развития
Миокардиодистрофия сердца может появиться по разным причинам, поскольку является вторичным заболеванием и связана с другими нарушениями в работе организма. Среди них:
- нарушения в питании сердца, возникшие из-за неправильного кровообращения, повышенного давления, кислородного голода, различных сердечных пороков;
- повышение адреналина в крови вследствие сильного нервного напряжения, из-за чего сердце испытывает сильные нагрузки;
- физические нагрузки у спортсменов, а также нагрузки после перенесенных инфекционных заболеваний, в частности ОРВИ;
- хронические болезни ЖКТ, что приводят к нехватке в организме питательных веществ, также заболевания печени и поджелудочной железы;
- неправильное питание, голодание, когда в организм не поступают все необходимые вещества;
- нарушение обмена веществ, болезни крови, расстройства гормональной системы (дистрофия, анемия, тиреотоксикоз, климакс);
- интоксикация организма, в том числе и алкогольная.
Признаки миокардиодистрофии могут быть обнаружены в самом разном возрасте. К примеру, у младенцев патология может оказаться врожденной из-за проблем в протекании беременности или наследственных факторов. Дети младшего возраста могут страдать этой болезнью из-за несовершенства метаболизма или плохого питания. У детей старшего возраста причинами могут быть большие физические и эмоциональные нагрузки, а также физиологические и гормональные изменения в растущем организме. Но чаще всего диагноз миокардиодистрофия встречается у людей после 40 лет.
Причины развития миокардиодистрофии
Причин, приводящих к нарушению обмена веществ и сказывающихся на сердечной мышце, существует большое количество. Среди них:
- Чрезмерные, непосильные физические нагрузки, особенно у нетренированных людей и в период после инфекционных заболеваний – гриппа, ангины и др.
- Хронические интоксикации кобальтом, литием, мышьяком, алкоголем, некоторыми лекарственными препаратами.
- Неблагоприятные факторы внешней среды – воздействие радиации, перегревания, вибрации и др.
- Длительные стрессовые ситуации, неврозы, депрессии.
- Заболевания пищеварительных органов: панкреатит (воспаление поджелудочной железы), цирроз печени, патология кишечника – болезнь Крона, неспецифический язвенный колит, энтериты. Данные болезни сопровождаются синдромом мальабсорбции и мальдигестии – недостаточного всасывания и пищеварения веществ.
- Эндокринные заболевания: сахарный диабет, синдром Иценко-Кушинга (избыточная продукция гормонов коры надпочечника), болезни щитовидной железы, сопровождающиеся гипо- или гипертиреозом (снижением либо повышением в крови уровня тироксина, трийодтиронина).
- Хронические инфекционные заболевания: пиелонефрит (воспалительный процесс, затрагивающий чашечно-лоханочную систему почек), тонзиллит (воспаление нёбных миндалин, чаще стрептококковой этиологии) и прочие.
- Расстройства обмена веществ: подагра (характеризуется нарушением пуринового обмена и отложением солей мочевой кислоты в различных органах и системах), ожирение.
- Системные заболевания: склеродермия, красная волчанка, ревматоидный артрит, псориаз – патологии аутоиммунного характера.
- Другие болезни – саркоидоз (системный недуг неизвестной природы, характеризующийся образованием в тканях и органах специфических гранулём), амилоидоз (характеризуется отложением в почках, сердце, мышцах, головном мозге и др. белка-амилоида), лейкоз (опухолевое заболевание кроветворной системы), канцероматоз – распространение метастазов опухолей по организму.
Под воздействием вышеперечисленных заболеваний и состояний возможно развитие миокардиодистрофии, включающее в себя следующие этапы:
- нарушение гормональной и нервной регуляции сердца, нарушение процессов его сокращения;
- кислород усваивается всё хуже, а потребность миокарда в нём возрастает;
- клетки сердца претерпевают ряд изменений: тканевое дыхание ухудшается, уровень кальция возрастает, что ведёт к нарушению расслабления мышечных волокон – миофибрилл, активируются вещества, разрушающие клеточные структуры – кальцийзависимые протеазы;
- в результате дисбаланса обменных процессов растёт уровень свободных радикалов, продолжающих повреждать миокард;
- из разрушенных клеток высвобождаются лизосомы – клеточная органелла, внутри которой находятся ферменты, разрушающие всё на своём пути;
- количество нормально функционирующих кардиомиоцитов постепенно снижается, нарушается работа всего органа.
Причины плечелопаточного периартрита
Плечелопаточный периартрит может развиться после травмы плеча, резких и чрезмерных физических нагрузок, вынужденной длительной неподвижности. Обычно момента травмы или перегрузки до возникновения болей и воспаления проходит несколько дней. Острый приступ болей длится несколько недель.
Развитию патологического процесса могут способствовать следующие заболевания:
- Сахарный диабет;
- Ожирение,
- Патология внутренних органов.
При некоторых заболеваниях сердечно-сосудистой системы (инфаркте миокарда, ишемической болезни сердца, патологии периферических сосудов) ухудшается циркуляция крови, особенно в области левого плеча, возникает плечелопаточный периартрит. Частой причиной заболевания является остеохондроз шейного отдела позвоночника, межпозвонковая грыжа. Поврежденные диски позвонков со временем стираются и теряют эластичные свойства. Расстояния между ними уменьшается, позвонки сближаются и защемляют нервные окончания. При ущемлении нервов происходит рефлекторный спазм сосудов, нарушается кровообращение. Воспаление сухожилий плеча является причиной боли.
Существует несколько теорий, которые объясняют механизм развития плечелопаточного периартрита. Перенапряжение мышц, профессиональные перегрузки, макротравмы и микротравмы вызывают реактивное воспаление в тканях, расположенных вокруг сустава, и рефлекторные мышечно-тонические реакции в мышцах, фиксирующих его, способствуют развитию дегенеративного процесса. В тканях с плохим кровоснабжением в результате постоянного натяжения и микротравм наблюдаются разрывы отдельных фибрилл, образуются очаги некроза, гиалинизацией и обызвествлением коллагеновых волокон. Локальное поражение околосуставных тканей в области плеча вызвано тем, что короткие ротаторы плеча и сухожилия двуглавой мышцы постоянно подвержены большой функциональной нагрузке, часто в условиях сдавления, поскольку сухожилия располагаются в узком пространстве.
Стадии развития и проявления заболевания
Симптомы и лечение напрямую зависят от стадии болезни.
Компенсированная миокардиодистрофия
I стадия (компенсации, нейрогуморальнуя). Из-за обменных нарушений клетки на отдельных участках сердечной мышцы разрушаются. Включаются компенсаторные механизмы, за счёт которых здоровые клеточные структуры работают в усиленном режиме и справляются с нагрузкой. Объём сердца на данном этапе увеличивается. Проявлениями являются: усталость после обычных физических усилий, их плохая переносимость, неотчётливые болевые ощущения в области сердца после эмоциональной нагрузки, в покое симптоматика отсутствует. При проведении специальных методов исследования изменения в миокарде не обнаруживаются.
Изменения на данном этапе носят обратимый характер, но по мере прогрессирования процесса заболевание всё труднее поддаётся лечению.
Компенсированная форма миокардиодистрофии
II стадия (субкомпенсации, или органических изменений). Питание и выработка необходимой энергии уменьшаются, зона повреждения растёт, поражённые очаги склонны к слиянию между собой, здоровые структуры гипертрофируются. Стенки сердца сильно утолщаются, сократительная функция нарушается, всё меньший и меньший объём крови поступает в кровеносное русло. Клиническая картина: дискомфорт или боли в левой половине грудной клетке, усиливающиеся после физической или эмоциональной нагрузки, прогрессирующая усталость, которая мешает выполнять привычные дела, ощущения перебоев в работе сердца, одышка, скачки артериального давления. Появляются некоторые изменения при обследовании;
Декомпенсированнная
III стадия (декомпенсации, сердечной недостаточности). Миокард претерпевает серьёзные структурные и функциональные нарушения. Сердце не способно обеспечивать достаточное кровообращение в организме. Изменения на данной стадии носят необратимый характер. Симптомами являются: одышка в покое или при малейшей физической нагрузке, отёки стоп, голеней, бёдер, мошонки, живота, а затем верхних конечностей и лица, снижение массы тела, выраженная слабость и утомляемость, различные нарушения сердечного ритма, бледность или синюшность кожного покрова, увеличение в размерах печени (гепатомегалия), значимые изменения при проведении диагностического исследования.
Этапы развития патологии
Дистрофия сердечной мышцы не связана с воспалительными или дегенеративными изменениями тканей. Развивается она следующим образом:
- Метаболический дисбаланс вызывает дефект нервной регуляции миокарда, увеличивается выработка адреналина, что приводит к учащению сердечных сокращений. Систематическая тахикардия способствует «изнашиванию» тканей, из-за чего стенки сердца истощаются.
- Слабые ткани не способны усвоить необходимое количество кислорода, ишемический эффект приводит к тому, что миокард страдает от гипоксии.
- Кислородный дефицит приводит к росту уровня кальция в крови. Повышенное содержание этого элемента усложняет тканевое дыхание. Начинают вырабатываться вредные вещества, деформирующие клетки. Деформированные лизосомы вырабатывают ферменты, пагубно влияющие на структуру кардиомиоцитов.
- Страдает и нарушается обмен липидов. В итоге в тканях скапливаются свободные радикалы, способные деформировать миокард.
Происшедшие изменения приводят к резкому дефициту жизнеспособных кардиомиоцитов.
При постановке диагноза миокардиодистрофия симптомы и лечение будут напрямую зависеть от причин, которые спровоцировали патологию. По этому же, причинному принципу, классифицируют заболевание.
Клинические формы
Кроме того, ряд клинических специалистов выделяют формы миокардиодистрофии в зависимости от клинических проявлений. Среди них:
- кардиалгическая. Проявляется болями в грудной клетке ноющего, щемящего характера, не зависящими от физической или эмоциональной нагрузки, приёма нитроглицерина или других нитратов, не иррадиирущими (не отдающая) в область лопатки или левой руки, проходящими самостоятельно; зябкостью верхних или нижних конечностей; быстрой утомляемостью; общей слабостью; низкой физической выносливостью; головокружениями;
- аритмическая. Характерно: приступы пред- или обморочных состояний, ощущения неправильной работы сердца, чувство нехватки воздуха, учащение частоты сердечных сокращений (пациенты ощущают их при частоте более 90 в минуту), боли в области грудной клетки;
- застойная. Формируется при хронической сердечной недостаточности и проявляется в виде отёков голеней, стоп, бёдер, реже верхних конечностей и лица, кашель непродуктивного характера при застое крови в малом круге кровообращения; увеличение в размерах печени; набухание шейных вен; гидроперикард или гидроторакс – скопление жидкости между листками наружной оболочки сердца или плевральной оболочки лёгких;
- сочетанная. Встречается наиболее часто и представляет собой комбинацию различных форм заболевания.
Миокардиодистрофия отличается длительным, медленно прогрессирующим течением, от начала первой стадии до последней могут пройти десятки лет.
Лечение плечелопаточного периартрита
Как лечить плечелопаточный периартрит? Консервативную терапию плечелопаточного периартрита начинают с мероприятий, направленных на прекращение воздействия провоцирующих факторов. В первую очередь ограничивают нагрузку на поражённый сустав. Пациенту разрешаются движения, которые не вызывают усиления боли. При очень сильной боли в течение нескольких часов в день обеспечивают покой, иммобилизацию поражённой конечности (ношение руки в косыночной повязке). При уменьшении болевого синдрома назначают лечебную физкультуру. Она направлена на укрепление мышц плечевого пояса, предотвращающее будущие обострения. Гимнастика при плечелопаточном периартрите для мышц плечевого пояса включает внутреннее и внешнее вращение, отведение.
Реабилитологи применяют различные методы рефлекторной терапии (физиотерапевтические процедуры, иглотерапию, сегментно-точечный массаж). Выраженность болевого синдрома уменьшается применением электрофореза 0,5% или 2% раствора новокаина. Хороший терапевтический эффект при плечелопаточном периартрите оказывают синусоидальные моделированные токи, в том числе СМТ-форез лекарственных препаратов. В последующем пациентам делают грязевые аппликации, общие сульфидные ванны. Описываются хорошие результаты при сочетанном применении ультразвуковой (УЗ)-терапии и СМТ. При боли в области плечевого пояса сочетано применяют следующие физиотерапевтические процедуры:
- Дециметровые волны;
- Электростимуляцию;
- Электрофорез лекарственных веществ;
- Магнитотерапию.
Хороших результатов достигают при сочетании СВЧ-терапии с интерференционными токами.
Медикаментозное лечение при плечелопаточном периартрите направлено на уменьшение выраженности боли и отёка тканей, снятие спазма мышц и увеличение функционального состояния плечевого сустава. На процесс дегенерации воздействуют с помощью хондропротекторов. Для снятия боли выполняют местную блокаду триггерных и болезненных точек 1–2% раствором лидокаина или 0,5% –2% раствором прокаина. В раствор местных анестетиков добавляют гидрокортизон и витамин В12. При поражении, которые расположены вблизи плечевого сустава, проводят локальное лечение глюкокортикостероидами.
Для уменьшения и снятия боли широко применяют простые анальгетики (парацетамол), нестероидные противовоспалительные препараты и мышечные релаксанты. При выраженном болевом синдроме в некоторых случаях прибегают к применению наркотических анальгетиков – трамадола или его сочетания.
В комплексном лечении плечелопаточного периартрита применяют фармакологические средства, стимулирующие продукцию составляющих соединительной и хрящевой ткани (в том числе структур позвоночника), замедляющие их разрушение, и тем самым препятствующие прогрессированию дегенеративных изменений. К ним относятся хондроитина сульфат и глюкозамин.
Какие изменения претерпевает сердце при миокардиодистрофии?
Микроскопические структурные изменения
При любой форме заболевания изменения бывают как на микро-, так и на макроскопическом уровне. Для первого характерны следующие клеточные перестройки:
- мышечные волокна укорачиваются, становятся прерывистыми;
- распад кардиомиоцитов (миоцитолиз);
- большое число эозинофилов, располагающихся в ткани миокарда (эозинофилия кардиомиоцитов);
- увеличение диаметра мышечных структур;
- потемнение хроматина – вещества хромосом, состоящего из комплекса ДНК и способного окрашиваться различными красителями (гиперхромные ядра);
- разрастание соединительной ткани в межклеточных пространствах (фиброз);
- отложение жира между волокнами мышечной ткани (жировая дистрофия);
- очаги некроза (омертвения) в миокарде.
Макропатоморфологические изменения
Изменения со стороны самого органа состоят в следующем:
- полости сердца расширяются;
- из-за неравномерного расширения предсердий и желудочков деформируется, приобретает округлую форму;
- миокард гипертрофируется (стенки его утолщаются) для компенсации слабости сокращений;
- по мере прогрессирования процесса мышечная оболочка становится дряблой, отёчной;
- трабекулы и сосочковые мышцы сердца имеют характерную желтоватую исчерченность («тигровое» сердце);
- со временем все изменения без должного лечения ведут к развитию кардиосклероза – замещению тканей органа на бесполезные соединительнотканные структуры.
Чем кардиодистрофия отличается от кардиомиопатии?
На первый взгляд складывается впечатление, что оба заболевания отражают одно и то же патологическое состояние сердца и являются синонимами. Однако это совсем не так. Под термином «кардиомиопатия», введённым в 1957 году, понимается значительно более обширный круг различных нарушений работы сердца, который не связан с болезнями непосредственно самого органа.
Так, например, выделяют вторичные кардиомиопатии – дисметаболическую, связанную с нарушениями обмена веществ при таких патологиях, как сахарный диабет, ожирение; гипертоническую – на фоне артериальной гипертензии; атеросклеротическую – возникающую при атеросклерозе (заболевании, при котором из-за нарушения обмена липидов в стенках сосудов формируются бляшки). Кроме того, существуют и первичные формы кардиомиопатий, при которых сердце страдает по неизвестным причинам, без отсутствия поражения каких-либо других систем или органов.
Таким образом, можно сделать вывод, что понятие «кардиомиопатия» складывается из очень широкого спектра патологических состояний, в отличие от миокардиодистрофии. Согласно последних рекомендацияй учёных, при последнем пересмотре международной классификации болезней (МКБ-10) миокардиодистрофии соответствует единственная форма кардиомиопатий – при расстройствах питания и метаболических нарушениях.
Диагностика
Выявлением заболевания занимаются врачи-терапевты, кардиологи, эндокринологи, гастроэнтерологи, ревматологи.
Клиническая диагностика
Из клинических методов исследования применяется перкуссия (простукивание отдельных участков тела), при которой возможно обнаружение сдвига границ сердца влево, но на начальных стадиях миокардиодистрофии никаких изменений не выявляется. При аускультации (выслушивании при помощи фонендоскопа) возможны следующие находки:
- ослабление I тона;
- нерегулярный пульс;
- систолический шум на верхушке;
- приглушение тонов сердца;
- экстрасистолии – один из видов нарушений ритма, ощущаемый пациентами как приступы кратковременной остановки сердца.
Инструментальные методы
Из инструментальных видов исследования в настоящее время возможно применение:
- обзорной рентгенографии органов грудной клетки. Изменения будут проявляться на последних стадиях миокардиодистрофии. Характерны: увеличение тени сердца, расширение его полостей, застойные явления в нижних отделах лёгких;
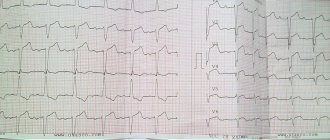
- электрокардиографии (ЭКГ). Возможны следующие изменения: снижение вольтажа всех зубцов (особенно комплекса QRS) из-за снижения сократительной функции сердечной мышцы; при плохом сокращении желудочков уплощение зубца Т; различные нарушения ритма – синусовая брадикардия или тахикардия (снижение или увеличение частоты сердечных сокращений), экстрасистолы и неполные блокады ножек пучка Гиса – наиболее часто диагностируемые виды аритмий. В некоторых случаях для дифференциальной диагностики проводят фармакологические пробы с калием хлоридом (при подозрении на дефицит калия) и Обзиданом, Анаприлином (при избыточном влиянии на сердце катехоламинов – адреналина и норадреналина);
- ультразвукового исследования сердца. Позволяет определить: нарушение сократительной способности сердечной мышцы; отёк миокарда при гипотиреозе; утолщение стенок желудочков симметричного характера; расширение полостей сердца; нарушение систолической и диастолической функции желудочков; снижение фракции выброса ниже 40% (свидетельствует о том, что в аорту – главный артериальный сосуд, поступает недостаточный объём крови); чрезмерное утолщение межжелудочковой перегородки;
- доплер-эхокардиографии. С её помощью можно выявить: снижение давления в сосудах и камерах сердца; при тиреотоксикозе – увеличение объёма и скорости циркулирующей крови; при нарушении работы клапанных структур – регургитация крови (обратный ток) из желудочков в предсердия; различные пороки сердца – митральную, аортальную или трикуспидальную недостаточность или стеноз (сужение отверстия);
- сцинтиграфии. Суть метода: в организм вводят меченый изотоп таллия, который распределяется только в пределах здоровых тканей сердечной мышцы. Производят специальный снимок, на котором в клетках миокарда подсвечивается таллий. С помощью сцинтиграфии можно определить: дисфункцию желудочков в систолу и диастолу, дефект их кровенаполнения, расширение полостей сердца, жизнеспособные участки миокарда;
- магнитно-резонансной томографии. Высокоточный метод диагностики, позволяющий определить даже малейшие изменения сердца и его мышечной оболочки. Применяется редко ввиду дороговизны исследования;
- коронарографии и нагрузочных проб (велоэргометрии). Проводят с целью дифференциальной диагностики миокардиодистрофии от ишемической болезни сердца.
Из дополнительных методов исследования в части случаев важно проведение биохимических методов исследования. Среди них:
- определение уровня гормонов щитовидной железы, адреналина и норадреналина, глюкозы крови, гликозилированного гемоглобина (позволяет оценить уровень сахара за предыдущие 3 месяца), аланинаминотрансферазы, аспартатаминотрансферазы и билирубина (для оценки состояния печени), калия, кальция, натрия, хлора, железа, магния, витаминов, липидов – липопротеидов низкой и высокой плотности, триглицеридов, общего холестерина.
Если при проведении стандартных методов исследования установить диагноз и причину развития миокардиодистрофии не удаётся, возможно проведение биопсии миокарда, заключающейся во взятии нескольких кусочков сердечной мышцы с дальнейшим изучением её микроскопическим способом.
Симптомы и диагностика плечелопаточного периартрита
В клинике плечелопаточного периартрита основным является болевой синдром. Боль обычно возникает без видимой причины, иногда ночью, при лежании на больной стороне. Она может быть ноющей или острой, усиливается при движениях и отдаёт в шею или верхнюю конечность. Боль может возникнуть при отведении руки, закладывании за спину или за голову. В большой круглой и большой грудной мышцах определяются болезненные зоны. Болезненность возникает и при отведении плеча на 60-90°, что связано с поражением сухожилия надостной мышцы.
Второй важный признак плечелопаточного периартрита – контрактуры (тугоподвижность) в области плечевого сустава. Объём движений резко страдает. При отведении руки сразу же движется лопатка (в норме она начинает вращательное движение вокруг своей сагиттальной оси после того, как плечо отведено до 90°). Пациент не может удержать верхнюю конечность в положении бокового отведения. Поворот плеча, особенно внутрь, затруднён, но маятникообразные движения плеча в пределах 400 остаются свободными.
При рентгенографии сустава врачи определяют следующие признаки:
- Остеосклероз;
- Неровность или нечёткость контура кости;
- Деформация;
- Остеофиты (костные наросты) в местах прикрепления связок к большому бугорку.
На рентгенограммах в области большого бугорка или около сустава определяется остеопороз. Видны единичные или множественные просветления костной ткани в области большого бугорка и плечевой головки, похожие на кисту. Нередко можно увидеть в мягких тканях линейной формы кальцификаты. Они определяется под акромиальным отростком лопатки.
Врачи Юсуповской больницы устанавливают диагноз на основании клинических проявлений и данных рентгенологического обследования плечевого сустава. В наиболее сложных случаях плечелопаточного периартрита выполняют магнитно-резонансную томографию. Она позволяет усилить контрастность изображения, что позволяет чётко дифференцировать мягкотканные структуры. Метод позволяет избежать лучевой нагрузки, предоставляет горизонтальные, сагиттальные и фронтальные томографические срезы с достоверной информацией о величине патологических изменений.
Лечение миокардиодистрофии
Принципами терапии данного заболевания являются:
- обязательное лечение основного заболевания, приведшего к развитию миокардиодистрофии;
- коррекция имеющихся нарушений функционирования сердечной мышцы;
- симптоматическое лечение, направленное на купирование проявлений патологии.
Лечение основного заболевания
Терапия основного заболевания должна быть радикальной и включает в себя:
- тотальную резекцию гормонально активных доброкачественных либо злокачественных опухолей – инсулином, глюкагоном, эозинофильных аденом, соматотропином, феохромоцитом, феохромобластом, фолликулом и др.;
- удаление миндалин – тонзилэктомию;
- при недостатке гормонов – заместительную терапию, например, L-тироксином при гипотиреозе;
- при анемии различной этиологии – препараты железа (Ферро – Фольгамма, Фенюльс, Сорбифер), витамины В12 или фолиевая кислота, глюкокортикоиды при апластической форме;
- восполнение дефицита витаминов и микроэлементов путём приёма мультивитаминных комплексов (Мультитабс, Витрум) и полноценного питания;
- минимизирование физических и психоэмоциональных перенапряжений;
- полное излечение заболеваний инфекционной этиологии. Например, применение достаточной по длительности (не менее 5 дней) терапии антибактериальными средствами (Амоксициллином, Азитромицином, Аугментином) острого тонзиллита.
Патогенетическая терапия
Патогенетическая терапия заключается в назначении препаратов, устраняющих обменные нарушения и улучшающих функционирование миокарда. Возможно использование:
- препаратов магния и калия (Панангин, Аспаркам);
- кокарбоксилазы – улучшает усвоение тканями глюкозы, функциональное состояние миокарда, трофику периферической и центральной нервной системы, снижает уровень пировиноградной и молочной кислоты;
- витаминов группы В;
- Рибоксина, Милдроната – стимулируют обменные процессы;
- бета-адреноблокаторов – Анаприлина. Данный препарат уменьшает влияние симпатической нервной системы на сердце, снижает частоту сердечных сокращений, тем самым помогая сердцу больше «отдыхать».
При выраженной сердечной недостаточности применяются:
- мочегонные средства (Торасемид, Фуросемид, Гидрохлортиазид). Они не только снижают проявления отёчного синдрома, но и нормализуют объём циркулирующей крови, тем самым снижая нагрузку на сердце;
- сердечные гликозиды (по последним рекомендациям только при сочетании сердечной недостаточности и синусовой тахикардии) – Дигоксин. Данная группа стимулирует работу кардиомиоцитов, но значительным минусом является то, что они их быстро истощают;
- антигипертензивные (Берлиприл, Диротон, Престариум, Лориста, Нортиван) при повышенных цифрах артериального давления;
- противоаритмические – Кордарон, Соталол и др.
Вышеперечисленные препараты следует применять только после консультации с врачом-кардиологом.
Рациональное питание
В комплексную терапию миокардиодистрофии обязательно должно быть включено рациональное питание.
Основными принципами являются:
- ограничение в потреблении поваренной соли до 3 г в сутки (помогает избежать задержки лишней жидкости);
- удвоенный приём витаминов и микроэлементов;
- употребление жидкости до 1 – 1,5 литров в сутки с целью ограничения нагрузки на сердце;
- уменьшение калорийности питания при избыточной массе тела.
Рекомендованные продукты:
- овощи, богатые коэнзимами (брокколи, арахис, шпинат, цветная капуста, морковь, сладкий перец, батат);
- рыба (хек, сельдь, форель, треска, морской окунь). Она содержит омега-3 жирные кислоты, которые также важны для нормального функционирования сердца;
- нежирные сорта мяса – крольчатина, курятина, индейка;
- яйца;
- овсяная, гречневая, рисовая каши;
- супы на слабом рыбном, овощном или мясном бульоне;
- фрукты, овощи и ягоды, особенно насыщенные калием (бананы, картофель в запечённом виде, абрикосы, изюм, курага);
- молочная и кисломолочная продукция.
Стоит ограничить или полностью отказаться от:
- крепкого кофе и чая;
- наваристых бульонов;
- жирных сортов мяса, особенно свинины;
- копчёных, пряных, солёных и острых блюд.
Чем опасна миокардиодистрофия?
Самым грозным осложнением является внезапная сердечная смерть, особенно часто встречающаяся у спортсменов во время чрезмерно интенсивных тренировок.
Кроме того, прогрессирование миокардиодистрофии может привести к развитию:
- хронической сердечной недостаточности, проявляющейся одышкой, общей слабостью, отёками различной локализации. В начале симптомы проявляются после физических усилий, а затем могут проявляться и в состоянии покоя. Без соответствующего лечения хроническая сердечная недостаточность быстро прогрессирует;
- нарушений ритма и проводимости – утрате сердцем, а точнее его проводящей системой, способности генерировать и проводить нервные импульсы. Диапазон нарушений чрезвычайно широк: от редких одиночных экстрасистол – внеочередных сокращений, до весьма опасных – тяжёлых атриовентрикулярных или синоатриальных блокад, мерцательной аритмии. Характерные проявления могут отсутствовать вовсе или выражаться в следующем: обморочных состояниях, одышке, ощущении сердцебиения или перебоях в работе сердца, болях в области грудины и прочих. Лечение также может быть симптоматическим либо экстренным хирургическим;
- тромбоэмболии – существующие нарушения гемодинамики и ритма ведут к образованию, главным образом, в полостях сердца тромбов, которые с током крови могут попадать в различные органы и системы – почки, кишечник, головной мозг, глаза и т.д.
Миокардиодистрофия
Миокардиодистрофия при анемиях
Нарушения в миокарде развиваются при уменьшении гемоглобина до 90-80 г/л. На этом фоне развивается гемическая гипоксия, сопровождающаяся энергетическим дефицитом в миокарде. Анемическая миокардиодистрофия может возникать при железодефицитной и гемолитической анемии, при острой и хронической кровопотере, ДВС-синдроме.
Клиническими проявлениями миокардиодистрофии при анемии служат бледность кожных покровов, головокружение, одышка, тахикардия, усиление пульсации сонных артерий. Перкуторное исследование выявляет расширение границ сердца, свидетельствующее о гипертрофии миокарда. Аускультативно обнаруживаются громкие тоны сердца, систолические шумы над сердцем и сосудами, «шум волчка» на шейных сосудах. Сердечная недостаточность развивается при длительной анемии и неадекватном лечении.
Миокардиодистрофия при тиреотоксикозе
Под влиянием избыточного количества тиреоидных гормонов в сердечной мышце снижается синтез аденозинтрифосфорной кислоты (АТФ) и креатинфосфата (КФ), что сопровождается энергетическим, а затем и белковым дефицитом. В то же время, тиреоидные гормоны стимулируют активность симпатической нервной системы, вызывая увеличение ЧСС, минутного объема крови, скорости кровотока, ОЦК. В таких условиях изменение внутрисердечной гемодинамики не может быть подкреплено энергетически, что в итоге приводит к развитию миокардиодистрофии.
В клинике миокардиодистрофии при тиреотоксикозе преобладают аритмии (синусовая тахикардия, экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия). Длительный тиреотоксикоз вызывает хроническую недостаточность кровообращения, преимущественно по правожелудочковому типу, которая проявляется болями в области сердца, отеками, гепатомегалией. Иногда при тиреотоксикозе доминируют симптомы миокардиодистрофии, в связи с чем пациенты обращаются, в первую очередь, к кардиологу, а уже затем попадают к эндокринологу.
Миокардиодистрофия при гипотиреозе
Патогенетической основой миокардиодистрофии при гипотиреозе служит дефицит тиреоидных гормонов, ведущий к снижению активности метаболизма в миокарде. При этом в результате повышения проницаемости сосудов происходит задержка жидкости в миоцитах, что сопровождается развитием дисметаболических и электролитных нарушений (повышением содержания натрия и уменьшением калия).
Миокардиодистрофия при гипотиреозе характеризуется постоянными ноющими болями в сердце, аритмиями (синусовой брадикардией), блокадами (предсердной, атриовентрикулярной, желудочковыми).
Алкогольная и токсическая миокардиодистрофия
Считается, что к алкогольной миокардиодистрофии приводит ежедневный прием 80-100 мл этилового спирта на протяжении 10 лет. Однако при наследственном дефиците ряда ферментов, расщепляющих этанол, стрессах, частых вирусных инфекциях миокардиодистрофия может развиться и в более короткие сроки – за 2-3 года даже при употреблении меньших количеств алкоголя. Алкогольная миокардиодистрофия встречается преимущественно у мужчин 20—50 лет.
Токсическая миокардиодистрофия встречается у лиц, получающих длительную терапию иммунодепрессантами (цитостатиками, глюкокортикостероидами), НПВП, некоторыми антибиотиками, транквилизаторами, а также при отравлениях хлороформом, фосфором, мышьяком, угарным газом и т. д. Такие варианты миокардиодистрофии могут протекать в кардиалгической (болевой), острой аритмической, сочетанной и застойной формах.
Кардиалгическая форма миокардиодистрофии характеризуется щемящими или ноющими болями в грудной клетке, преходящим ощущением жара или зябкости конечностей, потливостью. Больных беспокоит общая слабость, быстрая утомляемость, снижение физической выносливости, головные боли.
Аритмическая форма миокардиодистрофии сопровождается тахикардией, нарушениями ритма и проводимости сердца (синусовой тахи- или брадикардией, экстрасистолией, блокадами ножек пучка Гиса), иногда — приступами фибрилляции и трепетания предсердий. При сочетанной форме миокардиодистрофии отмечаются аритмии и кардиалгии. Проявления застойной миокардиодистрофии обусловлены сердечной недостаточностью и включают одышку при напряжении, кашель, приступы сердечной астмы, отеки на ногах, гидроперикард, гидроторакс, гепатомегалию, асцит.
Тонзиллогенная миокардиодистрофия
Поражения миокарда при тонзиллите возникают у 30—60% пациентов. Тонзиллогенная миокардиодистрофия обычно развивается после серии перенесенных ангин, протекающих с высокой лихорадкой и интоксикацией. В клинике тонзиллогенной миокардиодистрофии превалируют жалобы на боли в области сердца интенсивного характера, выраженную слабость, неритмичный пульс, одышку, очаговую или диффузную потливость, субфебрилитет, артралгии.
Миокардиодистрофия физического перенапряжения
Развивается у спортсменов, выполняющих физические нагрузки, которые превышают их индивидуальные возможности. В этом случае поражению миокарда могут способствовать скрытые хронические очаги инфекции в организме — синусит, тонзиллит, аднексит и пр.; отсутствие полноценного отдыха между тренировками и т. д. В отношении патогенеза миокардиодистрофии физического напряжения выдвинуто ряд теорий: гипоксическая, нейродистрофическая, стероидно-электролитная.
Данный вариант миокардиодистрофии в основном проявляется симптомами общего характера: слабостью, вялостью, быстрой утомляемостью, угнетенным настроением, снижением интереса к спорту. Может возникать сердцебиение, покалывание в области сердца, перебои.
Климактерическая миокардиодистрофия
Развивается вследствие дисгормональных процессов у женщин в возрасте 45 – 50 лет. Климактерическая миокардиодистрофия проявляется болями в области сердца давящего, колющего или ноющего характера, иррадиирующими в левую руку. Кардиалгии усиливаются в связи с «приливами», сопровождаются ощущением жара, учащенным сердцебиением, повышенной потливостью. Сердечная недостаточность при климактерической миокардиодистрофии может развиться при имеющейся сопутствующей артериальной гипертензии.
Прогноз для жизни и профилактика
Для профилактики миокардиодистрофии важно придерживаться следующего режима:
- полноценный ночной сон, преимущественно с 22:00 до 7:00;
- регулярные, но не чрезмерные физические нагрузки 3 – 4 раза в неделю на протяжении получаса. Отлично подойдут: плавание, ходьба (1 – 4 км), дыхательная гимнастика, лечебная физкультура, велосипедный спорт. Но, стоит отметить, что на последних стадиях заболевания рекомендован полупостельный режим со значительным ограничением нагрузки. Во время проведения тренировок не должна возникать боль в проекции грудной клетки, одышка, головокружение;
- нужно избегать переохлаждений и перегреваний. Данные воздействия приводят к увеличению частоты сердечных сокращений и перегрузке миокарда. Так, например, походы в баню у больных миокардиодистрофией строго ограничены;
- применение физиотерапевтических процедур: лечебных ванн – с морской солью, сероводородных или хвойных; контрастного душа; массажа для уменьшения отёчного синдрома и улучшения кровообращения;
- нужно избегать стрессов и психоэмоциональных нагрузок. В такие периоды возможен приём успокоительных трав (пустырника, валерианы) или седативных средств на их основе (Алора, Централ Б, Новопассит, Санасон);
- отказ от курения и употребления алкогольной продукции. Никотин и алкоголь, особенно при длительном употреблении, негативно влияют на тонус сосудистой стенки, что, конечно же, отражается на работе сердца в целом.
Соблюдение данных рекомендаций в совокупности с традиционными методами лечения может полностью избавить пациента от компенсированной и субкомпенсированной формы миокардиодистрофии.
Прогноз для жизни на начальных стадиях заболевания при своевременно начатом лечении благоприятный. Первые 5 лет лечения важно ежегодно повторять курсы метаболической терапии, а при ухудшении состояния чаще. При декомпенсированной форме никаких гарантий не может дать ни один специалист. В среднем без лечения летальный исход в большинстве случаев возникает спустя один год, с применением стандартной терапии – около 2 – 4 лет.