1.Диагностика повышенного артериального давления
Диагностика повышенного артериального давления, или гипертонии, включает в себя изучение истории болезни непосредственный осмотр пациента. Конкретные вопросы врача и необходимые обследования зависят от того, насколько высоко поднимается давление, и есть ли у вас другие факторы риска для развития сердечно-сосудистых заболеваний. Возможно, некоторым пациентам потребуется более детальная диагностика или даже комплексное кардиологическое обследование.
Для диагностики гипертонии врач может:
- Расспросить вас о семейной истории гипертонии, оценить факторы риска повышения давления – например, наследственность или курение.
- Два или более раз измерить артериальное давление. Измерения могут проводиться на левой или правой руке, на ноге и, к примеру, в разных положениях – сидя, лежа или стоя. Это поможет составить более точное представление о вашем давлении.
- Измерить вес, рост и объем талии.
- Проверить сетчатку и состояние задней части глаза.
- Проверить работу сердца (как минимум, прослушать ритмы).
- Осмотреть живот с помощью стетоскопа. Прослушивание сосудов в брюшной полости поможет услышать ненормальные звуки, причиной которых может быть нарушение кровотока из-за сужения артерии в брюшной полости.
- Осмотреть шею для обнаружения увеличения щитовидной железы, растяжения шейных вен и сонной артерии.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Сдаём анализы
Общий анализ крови (раз в три месяца). Это необходимо, чтобы определить уровень гемоглобина и СОЭ. Поражение почечных сосудов сопровождается снижением показателей гемоглобина, а любые воспаления, в том числе сосудистой стенки, – отображаются повышением скорости оседания эритроцитов (СОЭ). Нелишним также будет оценить и количество лейкоцитов – маркеров воспалительного процесса при инфекциях. Дело в том, что наличие инфекции в организме может привести к необходимости скорректировать лечение гипертонии.
Статья по теме Сезон инфарктов. Как поддержать сердце
Определение уровня холестерина (раз в полгода). Высокий уровень холестерина в крови – фактор риска развития инфарктов и инсультов. Если уровень общего холестерина окажется повышен, нужно сдать более углублённый анализ – на одну из фракций холестерина, липопротеины низкой плотности (ЛПНП). Оценив показатели холестерина, врач решает, стоит ли назначать специальные холестеринопонижающие препараты – статины.
Биохимический анализ крови (раз в год). Он нужен, чтобы оценить уровень креатинина – особого белка, выделяемого почками. Дело в том, что почки – это один из основных органов-регуляторов давления, а заболевания почек могут стать причиной тяжёлой гипертонии. Но и сами почки являются органом-мишенью при повышенном давлении. Если почки работают плохо, концентрация уровня креатинина в крови повышается. Кроме того, необходимо оценить уровень мочевой кислоты, которая может откладываться в почках и быть причиной тяжёлой гипертонии. Ещё один важный показатель – уровень калия. Высокий калий может быть у пациентов с почечной недостаточностью, низкий – часто свидетельствует о том, что больной неправильно использует мочегонные препараты для снижения давления.
Общий анализ мочи с определением микроальбуминурии (раз в три месяца). Альбумин – это белок, наличие которого в анализе мочи говорит о серьёзном повреждении почек.
Определение глюкозы (раз в полгода). Этот анализ поможет не пропустить развитие сахарного диабета. Дело в том, что гипертония часто сопутствует данному заболеванию.
Нажмите для увеличения
4.Другие результаты обследования при артериальной гипертонии
Во время приема врач может проверить, не нанесло ли повышенное давление вред другим органам – сосудам, сердцу или глазам. Нехарактерные звуки сердца при прослушивании, раздутость шейных вен (это может указывать на сердечную недостаточность), отеки рук и ног, аномалии сосудов в задней части глаза могут указывать на различные проблемы со здоровьем. А значит, может появиться необходимость дополнительных обследований.
О чем стоит подумать?
Диагноз артериальная гипертония, или высокое давление, как правило, ставится на основе усредненных двух или более показателей, полученных в ходе двух или более посещений врача. Но в очень тяжелых случаях бывает достаточно и одного визита. Помочь в диагностике может и самостоятельное измерение давления. Некоторые люди волнуются перед визитом к врачу, и давление повышается. А значит, картина может быть не совсем объективной. Но если вы будете измерять давление дома, а затем сообщите данные врачу, это может быть очень полезно для точной диагностики артериальной гипертонии.
Высокое давление: алгоритм обследования
Артериальная гипертония может быть как самостоятельным заболеванием, так и симптомом другой патологии. Чтобы разобраться, необходимо грамотно назначить анализы и инструментальные методы исследования.
Обследование больного, который обратился с жалобами на повышение давления, имеет две цели. Первая, как было сказано выше, — определить, с чем мы имеем дело: с гипертонической болезнью или с симптоматической гипертензией. Вторая — выяснить, есть ли у человека поражение органов-мишеней или пока гипертензия протекает «без последствий».
Основные «источники» симптоматических гипертензий — это сердце, почки, эндокринная система, мозг и крупные сосуды. Список частично пересекается с перечнем органов-мишеней: сердце, почки, мозг, глаза, сосуды. На состоянии этих частей организма и сосредоточится врач.
Обследование сердца и крупных сосудов
Основа исследования сердца — ЭКГ, не является исключением и обследование гипертоника. Давление может повышаться при различных аритмиях, о наличии которых пациент не всегда в курсе, а кардиограмма или холтер — лучший способ выявления нарушений ритма. В дополнение врач назначит ЭХО-КГ — пациенты обычно называют его «УЗИ сердца». Это исследование показывает как нарушения в строении сердца (различные пороки клапанов и пр.), так и снижение его функции, т. е. помогает диагностировать сердечную недостаточность (СН).
Другие исследования
ЭКГ (раз в полгода). Необходимо контролировать частоту сокращений и ритм сердца, предположить увеличение размеров различных отделов сердца. Из-за повышения артериального давления основная камера сердца, левый желудочек, начинает утолщаться, это называют гипертрофией левого желудочка. В гипертрофированном сердце чаще возникают нарушения ритма, из-за большой нагрузки может возникнуть сердечная недостаточность.
УЗИ сонных артерий (раз в год). Если врач видит утолщение стенки сонной артерии, это говорит о том, что меняется состояние сосудов, начинает формироваться атеросклеротическая бляшка, а значит, увеличивается риск инсульта.
Осмотр у офтальмолога (раз в год). Глаза тоже страдают от повышенного давления. Тяжёлая гипертония может стать причиной повреждения сетчатки глаза, зрительного нерва и сосудов глаз.
Лечение
Назначается в зависимости от причины, по которой снижается артериальное давление. Если речь идет о вторичной симптоматической гипотензии, необходимо сначала устранить основное заболевание. Если у пациента артериальная гипотония нейровегетативного происхождения, требуется корректировать вегетативный баланс.
Для снятия симптомов самой гипотензии необходимы следующие меры:
- нормализация сна и режима дня;
- различные варианты массажа (шейно-воротниковой зоны, ароматерапевтический и др.);
- водолечение, физиотерапия.
Также может быть назначен прием медикаментов — растительных адаптогенов, холинолитиков, антиоксидантов, ноотропных и других препаратов.
Исследование органов при повышенном давлении: как не пропустить проблему
Само по себе повышенное артериальное давление не опасно. Однако гипертония приводит к повреждению органов-мишеней и на определенном этапе прогрессирования заболевания их возвращение к нормальному функционированию становится невозможным. Для предупреждения такой ситуации и своевременного проведения профилактики необходимо:
- не пропускать плановые походы к доктору;
- докладывать обо всех жалобах, ничего не замалчивать;
- проходить предписанные исследования с рекомендованной лечащим врачом периодичностью;
- отчитываться о своевременном приеме лекарственных средств.
Симптомы пониженного давления
В острой форме проявление артериальной гипотонии сопровождается недостаточным поступлением кислорода в головной мозг. Симптом нередко сопровождается головокружением. Может возникать кратковременное нарушение зрения. Походка становится шаткой, бледнеет кожа. Возможны обмороки.
Хроническая форма артериальной гипотонии проявляется в виде слабости, апатии, возникает сонливость. Пациент часто устает и может испытывать головные боли. Во время приступов гипотонии возникают перепады настроения, нарушается память, меняется температура тела. Симптом сопровождается потливостью ладоней и стоп. Возникает тахикардия. У женщин гипотония может вызвать нарушение менструального цикла, у мужчин — половую дисфункцию.
Давление резко падает из-за резкой смены положения тела (из горизонтального в вертикальное). Симптом может вызвать предобморочное состояние. Артериальная гипотония нередко сопровождается вегетативными кризами вагоинсулярного характера со следующими проявлениями:
- выброс в кровь инсулина;
- резкое падение уровня глюкозы;
- накопление избыточного тепла в организме;
- обильная потливость;
- упадок сил;
- повышение активности пищеварительной системы;
- брадикардия;
- обморок;
- затруднение дыхания;
- рвота.
Физиологическая гипотония в большинстве случае не доставляет человеку серьезных неудобств, но может включать некоторые из перечисленных выше симптомов.
Методы лечения артериальной гипертонии
Основу лечения гипертонии составляет сочетание немедикаментозных способов и приема препаратов. Первое, что порекомендует врач – это коррекция веса, расширение объема физической активности, отказ от вредных привычек, а также коррекцию диеты при гипертонии, уменьшение в рационе соли, легких углеводов, насыщенных жиров, повышение количества свежих плодов, натуральной пищи.
Для пациентов, у которых уровень давления не стабилизируется только за счет изменения образа жизни, питания и всех рекомендаций, врачи применяют медикаментозную терапию. Схема лечения подбирается индивидуально, могут использоваться препараты из различных групп. Это:
- диуретические препараты (мочегонные средства);
- антагонисты кальция;
- антагонисты ангиотензин-II рецепторов (препараты с окончанием-сартан);
- ингибиторы АПФ (окончание лекарства -прил);
- бета-блокаторы (с окончаниями на -лол).
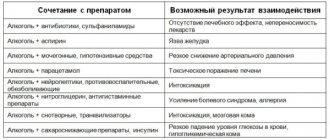
Сегодня врачи комбинируют группы препаратов, чтобы достичь максимального эффекта, так как прием одного препарата обычно не дает стойкого и выраженного эффекта, нужного уровня АД. Подбор препаратов осуществляет только врач, с учетом возраста, сопутствующих патологий и уже принимаемых медикаментов. Терапия проводится в постоянном режиме, дозу подбираются индивидуально на протяжении нескольких недель или месяцев Источник: Рекомендации ESH/ESC 2013 г. По лечению артериальной гипертонии. Mancia G., Fagard R. Системные гипертензии №4, 2013. с.5-27.
Осмотр пациента
При первом взгляде на пациента врач может не выявить изменений, особенно на начальной стадии заболевания. Во время криза отмечается покраснение лица, вздутие сосудов на шее. Иногда диагностируют гипертонию только по этому симптому.
Важная часть осмотра – пальпация периферических сосудов: необходимо определить силу и симметричность пульсации в местах прилегания к костным структурам.
Исследование и ощупывание грудной клетки, перкуссия и аускультация легочных полей выявляют сопутствующие заболевания бронхолегочной системы, не связанные с артериальной гипертензией по механизму развития.
Диагностика границ сердца при развитии гипертрофии миокарда обнаружит их расширение. В таком случае при аускультации выслушивается акцент второго тона над аортой. Впоследствии при ухудшении насосной функции органа и дилатации стенок левого желудочка выявят систолический шум на верхушке из-за относительной митральной недостаточности.
Если повышение артериального давления носит вторичный характер, то в организме пациента заметят первичные отклонения:
- ассиметричная пульсация крупных сосудов – говорит об атеросклерозе у людей пожилого возраста и об аортоартериите, если речь идет о молодых женщинах;
- систолический шум при аускультации почечных артерий (по параректальным линиям, на середине отрезка между мечевидным отростком и пупком) – в молодом возрасте означает вазоренальную гипертензию (фибромышечный стеноз стенок сосудов почек), после 50 лет – атеросклеротическое поражение артерий;
- если артериальное давление на нижних конечностях меньше чем на верхних (в норме – наоборот), это признак коарктации аорты;
- ожирение по абдоминальному типу, круглое лицо, стрии (белые или багровые полосы на теле), угри, признаки гирсутизма (избыточного роста волос) – симптомы синдрома Иценко-Кушинга.
Оценка физического развития
Оценивают вес и рост пациента. На основании полученных данных рассчитывают индекс массы тела (ИМТ) по формуле:
ИМТ = масса тела (кг)/рост (м)²
У детей и подростков адекватность соотношения роста и веса определяют с помощью графиков и перцентильных таблиц.
Эти расчеты важны для определения риска развития сердечно-сосудистых заболеваний:
| Расчетный ИМТ | Характеристика веса | Предрасположенность к болезням |
| Менее 18,5 | Дефицит массы тела | Характерная патология других систем |
| 18,5-25 | Норма | На среднем уровне в популяции |
| 25-29,9 | Избыточная масса тела | Повышенная |
| 30-34,9 | Ожирение I степени | Высокая |
| 35,-39,9 | Ожирение II степени | Очень высокая |
| Более 40 | Ожирение III степени | Чрезвычайно высокая |
Ученые выяснили, что каждый сброшенный килограмм лишнего веса снижает уровень систолического артериального давления в среднем на 1,5-1,6 мм ртутного столба.
Кроме веса важно соотношение обхватов талии и бедер пациента. Если тип отложения подкожно-жировой клетчатки ближе к абдоминальному, это показатель высокого риска развития сердечно-сосудистых заболеваний вообще и артериальной гипертензии в частности. Правила измерения объемов:
обхват талии – самая узкая окружность туловища между пупком и бедрами;
объем бедер – наиболее широкая окружность, измеренная через самую выступающую часть ягодиц.
Индекс соотношения окружности талии к объему бедер рассчитывают по формуле:
ИТБ = обхват талии/окружность бедер.
Истолкование полученных значений индекса:
| Цифровой диапазон ИТБ | Тип распределения подкожно-жировой клетчатки | |
| 0,8-0,9 | Промежуточный | |
| Меньше 0,8 | Гиноидный (по женскому типу, основная масса жировых отложений приходится на бедра и ягодицы) | |
| Женщины | Больше 0,85 | Андроидный или абдоминальный (по мужскому либо центральному типу, основная масса отложений расположена в районе живота) |
| Мужчины | Больше 1,0 | |
Измерение артериального давления
Для постановки диагноза артериальной гипертензии учитывают показатели диастолического и систолического давления пациента. Чтобы измерить, используют ртутные (типичный амбулаторный вариант аппарата) или полуавтоматические сфигмоманометры. Для получения достоверного результата соблюдают такие правила:
- манжетка отвечает диаметру плеча пациента;
- замеры делают после того, как человек успокоился и пробыл несколько минут в положении сидя;
- манжету накладывают на уровне сердца при любом положении пациента (наиболее достоверным считается сидячее);
- измеряют показатели артериального давления (АД) несколько раз (минимум два, при фибрилляции предсердий и других аритмиях – повторный мониторинг) с интервалом в одну-две минуты, учитывают наиболее высокий или средний результат;
- измеряют уровень АД на двух руках (в дальнейшем замеряют на одной – той, где показатель выше);
- у пожилых людей и при сопутствующем сахарном диабете дополнительно проверяют цифры АД на второй и четвертой минутах пребывания в положении стоя (при таком подходе к процедуре учитывают ортостатическую гипотонию).
Однако для постановки диагноза данных, полученных после измерения АД в кабинете врача, недостаточно. Исследование проводят повторно через три-четыре недели. Записывают результаты и характеризуют собственное состояние и действия (сильные эмоции или физические нагрузки, которые спровоцировали криз). Показатель заболевания – стойкое повышение цифр артериального давления. При противоречивых итогах понадобится суточный мониторинг АД.
Важно иметь рабочий тонометр. Показаниям прибора доверяют, если раз в шесть месяцев он проходит техническое обслуживание.