Общие сведения о ревматизме
Острая ревматическая лихорадка
ー системное воспалительное заболевание, характеризующееся поражением суставных тканей, сердца и сосудов. Развивается у предрасположенных лиц после перенесенной стрептококковой инфекции (фарингит, тонзиллит, скарлатина, рожа). Чаще всего развивается у подростков и людей молодого возраста ввиду высокой реактивности их иммунной системы.
При этой болезни появляются очаги воспаления с разрушением тканей в крупных и средних суставах, тканях сердца, почках, печени. Наибольшую опасность имеет ревматическое поражение сердца. Это самая распространенная причина образования приобретенных пороков сердца, несет риск развития сердечной недостаточности, тромбоэмболии (закупорки тромбами) легочных и мозговых артерий.
Что это за болезнь
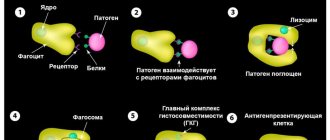
Основной причиной ревматизма является респираторная стрептококковая инфекция. Как правило, заболеванию предшествуют ангина, тонзиллит, фарингит, скарлатина и т. д., во время которых иммунная система активно продуцирует специфические антитела для борьбы со стрептококками. В ряде случаев можно говорить о генетической предрасположенности к заболеванию, так как заболеваемость детей значительно более высока в тех семьях, где у кого-то из родителей имеется ревматизм.
Антитела обнаруживают возбудителей инфекции по определенным белковым молекулам, но эти же белки у некоторых людей присутствуют в соединительной ткани сердца и сосудов. В итоге противострептококковые антитела атакую собственные ткани, вызывая в них воспалительный процесс.
Наиболее часто медики обнаруживают ревматизм у детей школьного возраста. Взрослые и дошкольники заболевают намного реже. Болезнь поражает девочек в три раза чаще, чем мальчиков. У детей младше трех лет она практически не встречается.
Причины ревматизма
Гемолитический стрептококк группы А вызывает развитие ангины, скарлатины, рожи. Иммунная система человека активно реагирует на наличие такого патогена в организме — вырабатывает специфические антитела, которые ведут борьбу с микробом. Но ферменты, которые вырабатывает стрептококк, имеют токсическое действие на сердечную мышцу. Кроме того, они имеют схожую структуру с белками человеческого организма, поэтому антитела начинают атаковать не только микробов, но так же собственные ткани, развивается ревмокардит, ревматоидный артрит, гломерулонефрит.
Поэтому ревматическая лихорадка считается болезнью инфекционно-аллергической природы — в его развитии играют роль патогенный микроорганизм, с гиперреактивностью иммунной системы человека.
Многие из нас болели ангиной, но ревматическая лихорадка развивается только у 1-3% людей, этому способствуют такие факторы:
- некорректное лечение стрептококковой инфекции;
- генетическая предрасположенность;
- переохлаждение;
- дефицит витаминов и микроэлементов;
- наличие аутоиммунных заболеваний (волчанка, склеродермия и др.).
Классификация ревматизма
По характеру течения выделяют такие формы:
- острую (до 3 месяцев);
- подострую (3-6 месяцев);
- затяжную (более 6 месяцев);
- латентную (скрытую) ー протекает без характерных симптомов, без лабораторных изменений, выявляется уже после формирования пороков сердца;
- рецидивирующую ー волнообразное течение с быстрым развитием недостаточности внутренних органов.
Выделяют активную и неактивную фазы течения заболевания. В активной наблюдается специфическая лабораторная картина (повышения уровня С-реактивного белка (СРБ) –отражает острые воспалительные процессы, антистрептолизина ).
Клинические формы ревматизма:
- ревмокардит ー воспаление тканей сердца;
- полиартрит ー множественное поражение суставов;
- кольцевидная эритема ー специфическая сыпь на коже;
- хорея ー выраженная неврологическая симптоматика (дрожание рук, слабость мышц, непроизвольные движения);
- подкожные узелки — с образованием плотных узелков под кожей в области суставов.
Как распознать заболевание
Внешние признаки ревматизма многообразны, а течение болезни может быть острым, подострым, затяжным или рецидивирующим. Симптоматика зависит от характера течения процесса и от того, какие органы оказались поражены воспалением. Типичная клиника проявляется на второй-третьей неделе после перенесенной стрептококковой инфекции. У больного поднимается температура, развиваются слабость, повышенное потоотделение, головные боли. На раннем этапе возможны артралгии – болезненные ощущения в крупных или средних суставах. Они присутствуют почти у всех пациентов.
Через две-три недели к перечисленным симптомам ревматизма добавляются признаки, свидетельствующие о поражении тканей сердца. Разнообразные проявления в виде болей, локализованных в области сердца, ускоренного сердцебиения, одышки регистрируются у 70-80% пациентов. Заболевание поражает все оболочки сердца либо некоторые из них. Наиболее часто воспалительный процесс охватывает ткани миокарда и эндокарда, реже – с вовлечением перикарда.
Практически у всех пациентов отмечается астенический синдром, включающий быструю утомляемость, вялость, ощущение недомогания.
Примерно у 10% больных в наиболее острой фазе заболевания на коже появляется аннулярная сыпь – кольцеобразные высыпания розового цвета, не выступающие над поверхностью. Очень редко воспалительный процесс охватывает другие органы – легкие, почки, печень и др. В основном это случается при наиболее тяжелой форме болезни.
У вас появились симптомы ревматизма?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Симптомы и признаки ревматизма
Заподозрить болезнь можно по таким проявлениям:
- развитие заболевания через 1-2 неделю после перенесенного тонзиллита, фарингита, скарлатины, рожи;
- резкое повышение температуры тела, общая слабость;
- боли в суставах (коленных, голеностопных, локтевых, лучезапястных);
- отечность и покраснение кожи над суставами, скованность движений;
- боли в области сердца;
- одышка, головокружение, головная боль;
- мышечная слабость, непроизвольные подергивания конечностей;
- розовая сыпь в виде кольца на теле, быстро проходит;
- ревматические узелки ー безболезненные плотные мелкие образования под кожей в области суставов;
- тянущие боли в пояснице, потемнение, покраснение мочи.
При появлении таких симптомов следует записаться к врачу к терапевту, кардиологу или ревматологу.
Ревматизм
Клиническая картина:
Несмотря на характерный для ревматизма полиморфизм клинических проявлений, широкий диапазон вариантов течения, этой болезни свойствен ряд особенностей, а именно:
- связь с перенесенной острой стрептококковой инфекцией;
- наличие «абсолютных признаков ревматизма», по А. А. Киселю — критериев Киселя — Джонса;
- склонность к формированию порока сердца.
В развитии ревматизма могут быть выделены три периода. Первый период продолжается 2-4 нед после стрептококковой инфекции, протекает бессимптомно или с явлениями, свойственными затянувшейся реконвалесценции. Второй период — клинически очевидной болезни с развитием полиартрита, кардита и др. клиническими, морфологическими и иммунобиохимическими изменениями, характерными для первичного ревматизма. Третий период — многообразных проявлений возвратного ревматизма с прогрессированием тяжести пороков сердца и развитием гемо динамических нарушений. Такая характеристика ревматизма отражает все этапы его развития — от начального до заключительного, сопровождающегося функциональной недостаточностью наиболее поражаемого органа — сердца.
Ревматический полиартрит остается одним из главных клинических проявлений и диагностических критериев, преимущственно первичного ревматизма, реже возвратного, при котором преобладают полиартралгии.
Ревматический полиартрит характеризуется поражением преимущественно коленных, голеностопных, локтевых, плечевых и реже лучезапястных суставов, мигрирующим характером поражения суставов. Отмечается быстрый эффект после назначения ацетилсалициловой кислоты и других нестероидных противовоспалительных препаратов с исчезновением в течение нескольких дней, а нередко и часов всех суставных проявлений.
Выраженность ревматического полиартрита разная — от нестерпимых болей, припухлости и покраснения кожных покровов до едва заметной дефигурации, на которую может быть обращено внимание только изза выраженных болей. При современном течении ревматизма, особенно возвратном, резкие летучие полиартралгии по существу могут рассматриваться как эквивалент ревматического мигрирующего полиартрита.
Обычно ревматический полиартрит подвергается полному обратному развитию, однако при частом рецидивировании казуистически редко развивается у больных пороком сердца хронический постревматический артрит Жаку, характеризующийся поражением мелких суставов кистей и стоп, ульнарной девиацией кистей в сочетании со сгибанием пястнофаланговых суставов и крайним переразгибанием дистальных межфаланговых. В последние годы установлено, что хронический серонегативный артрит Жаку наблюдается и при других хронических заболеваниях с преимущественно сухожильномышечной и периартикулярной патологией, например, хронической системной красной волчанке.
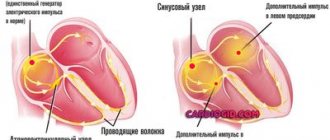
Ревматический кардит определяет нозологическую специфичность ревматизма и исход болезни в целом, являясь самым частым признаком болезни, одним из основных ее критериев.
Для ревматического кардита характерно вовлечение в патологический процесс всех оболочек сердца, при этом поражение миокарда — ранний и почти обязательный признак, на фоне которого развиваются эндокардит и перикардит. Ревматический панкардит (в прошлом частое проявление ревматизма у детей и подростков) в настоящее время встречается крайне редко. Раннее распознавание ревматизма и активная противовоспалительная терапия существенно смягчили течение кардита, однако не изменили его сущности — исходов в пороки сердца. Поскольку на фоне текущего миокардита не всегда легко распознать валь вулит, а тем более пристеночный или хордальный эндокардит и (или) стерто протекающий перикардит, в клинике получил распространение термин «ревмокардит» как обобщающее понятие поражения сердца при ревматизме, обязывающий, впрочем, врача использовать все имеющиеся в его распоряжении методы лабораторноинструментальной диагностики, чтобы распознать ревматический процесс в любой из оболочек сердца. Многолетний клинический опыт показывает, что ревмокардиту свойственно последовательное вовлечение в патологический процесс миокарда, перикарда и эндокарда, хотя могут быть различные сочетания, определяющие в конечном итоге клиникоинструменталь ные проявления болезни.
Три формы ревмокардита — выраженную, умеренную и слабую, соответствующие известным в прошлом таким морфологическим определениям, как диффузный и очаговый ревмокардит. Преимущество клинической классификации состоит в том, что она отражает клинические и лабораторные инструментальные признаки выраженности активного кардита, а его недостатком — приложимость этих критериев главным образом к первичному ревмокардиту и возвратному ревмокардиту без порока сердца. При возвратном ревмокардите на фоне сформировавшегося порока сердца и гемодинамических нарушений определение формы ревмокардита крайне затруднено. Но, повидимому, клиническое значение такого выделения и несущественно, поскольку известно, что по мере рецидивирования ревмокардита и прогрессирования порока сердца отмечается тенденция ревматизма к затяжному и латентному течению, при котором обычно наблюдается умеренный или чаще слабо выраженный ревмокардит.
Выраженный ревмокардит обнаруживается обычно при остром и подостром течении первичного ревматизма. Его клинику определяет распространенное воспаление одной, двух, редко трех оболочек сердца (панкардит). При выраженном ревмокардите больных беспокоят одышка и сердцебиение при движении, а при вовлечении в процессе перикарда — боли.
При объективном обследовании отмечается тахикардия, не соответствующая температуре тела, но нередко может быть бра дикардия. Как правило, у больных наблюдаются умеренная гипотония, отчетливое увеличение при перкуссии границ сердца влево или во все стороны. По данным аускультации и фонокар диографического исследования тоны сердца приглушены, ослаблен и (или) деформирован I тон, систолический (высокочастотный) шум, реже мезодиастолический шум у верхушки сердца, патологические III и IV тоны с возникновением протодиастоли ческого и протодиастолического ритмов галопа. диагностическое зна чение имеет появление протодиастолического аортального шума, шума трения перикарда, а также рентгенологических и эхокарди ографических симптомов перикардиального выпота.
Выраженный кардит также характеризуется по данным ЭКГ нарушением функции возбудимости и процессов реполяризации, замедлением атриовентрикулярной проводимости, удлинением электрической систолы и изменением предсердного комплекса.
При проведении эффективной противовоспалительной терапии (рис. 11) характерна динамичность клинических, рентгенологических, электро и фонокардиографических признаков.
Умеренно выраженный ревмокардит развивается при первичном и возвратном ревматизме, остром и подостром его течении.
Практическое значение имеет распознавание умеренно выраженного ревмокардита при первичном затяжном течении ревматизма, для которого характерна высокая частота формирования пороков сердца изза частого сочетания у таких больных миокардита и вальвулита. Больные при этом часто жалуются на стойкие кардиалгии и сердцебиения. Перкуторно расширена левая граница сердца, что подтверждается рентгенологически увеличением левого желудочка при первичном ревматизме, а при возвратном — уменьшением размеров сердца в процессе противовоспалительной терапии.
При аускультации и на ФКГ I тон ослаблен, отчетливый III тон, систолический и преходящий диастолический шумы. На ЭКГ — нарушения процессов реполяризации, внутрижелудочко вой проводимости, синусовая аритмия. Отмечаются нарушения сократительной функции миокарда. Обращает на себя внимание малая динамичность всех клиникоинструментальных показателей под влиянием противовоспалительной терапии.
Слабо выраженный ревмокардит может наблюдаться при любом варианте течения первичного и возвратного ревматизма. При остром и подостром течении первичного ревматизма клини колабораторные признаки высокой активности процесса характеризуются внесердечными синдромами, а при возвратном ревмокардите слабо выраженный процесс (кардит) на фоне порока сердца может быть затушеван гемодинамическими нарушениями.
Больные со слабо выраженным первичным ревмокардитом жалоб не предъявляют, а объективно только ретроспективный анализ после проведенного лечения позволяет уловить динамику размеров левой границы сердца. При известной настороженности врача у больных можно обнаружить склонность к тахикардии, а вернее лабильность пульса, небольшое приглушение тонов (на ФКГ — нерезкое снижение амплитуды I тона), слабый систолический шум, регистрируемый в виде среднечастотного шума.
На ЭКГ отмечаются признаки глубоких и стойких нарушений атрио вентрикулярной проводимости, блокады ножек предсердножелу дочкового пучка, расстройств ритма по типу мерцательной аритмии, экстрасистолии, пароксизмальной тахикардии, диффузных изменений миокарда.
Возвратный ревмокардит сохраняет черты первичного, но процесс тяжелее и по мере возникновения новых обострении все чаще протекает с сочетанными и комбинированными пороками сердца, приобретая хроническое затяжное или латентное течение с неустойчивым эффектом противоревматической терапии. В известной мере возникающая не так редко в этих случаях прогрессирующая недостаточность кровообращения требует исключения возвратного ревматизма, хотя может быть связана с острыми метаболическими некрозами в миокарде.
Ревматическое поражение легких развивается главным образом у детей при остром или непрерывнореци дивирующем течении ревматизма в виде ревматической пневмонии или легочного васкулита, как правило, на фоне выраженного кардита (панкардита).
Ревматическая пневмония проявляется усилением одышки, повышением температуры тела, обилием разнокалиберных звонких влажных хрипов с одной или с обеих сторон легких при отсутствии притупления легочного звука. Рентгенологически определяется локальное усиление, сгущение и деформация легочного рисунка с множественными мелкими очагами уплотнения. При двустороннем прикорневом процессе формируется типичная картина «крыльев бабочки». Характерна динамичность клинических и рентгенологических изменений под влиянием противоревматической терапии.
Ревматический легочный васкулит характеризуется кашлем, нередко кровохарканьем, одышкой. Обычно у больных при отсутствии какихлибо перкуторных изменений в легких выслушивается значительное количество звонких влажных хрипов, а рентгенологически определяется диффузное усиление легочного рисунка. При развитии васкулита наблюдается эффективность противовоспалительной терапии. Однако не всегда легко провести дифференциальную диагностику с застойными явлениями в легких, особенно при возвратном ревмокардите на фоне порока сердца.
Ревматический плеврит — одно из наиболее частых проявлений ревматического полисерозита, нередко возникающее в начале заболевания одновременно с мигрирующим полиартритом и сопровождающееся болями при дыхании, шумом трения плевры в зоне накопления экссудата и повышением температуры тела. Плеврит с большим выпотом наблюдается в настоящее время крайне редко, главным образом у детей с бурным течением ревматизма, чаще же выявляют небольшой выпот в синусах или спайки (плевролияфрягмяльнмр, плерроперчка» диальные), обнаруживаемые при рентгенологическом исследовании. Отмечается быстрое обратное развитие изменений под влиянием противовоспалительного лечения. Только при непрерывно рецидивирующем теяении на фоне пороков сердца наблюдаются рецидивирующие односторонние плевриты.
Поражения почек при ревматизме разнообразны от преходящего токсического постинфекционного нефрита до гломерулонефрита и застойной почки при тяжелой сердечной недостаточности. Маломанифестная симптоматика ревматического гломерулонефрита — главная причина редкой диагностики в клинике этого системного признака ревматизма.
Абдоминальный синдром встречается редко, преимущественно в детском возрасте, при остром течении первичного или возвратного ревматизма. Клиническая симптоматика характеризуется внезапным появлением диффузных или локализованных болей в животе, сопровождающихся тошнотой, реже рвотой, задержкой стула или его учащением. Боли носят мигрирующий характер, различные по выраженности, сопровождаются лихорадкой, небольшим напряжением брюшной стенки, болезненностью при пальпации. В основе абдоминального синдрома лежит ревматический перитонит, поэтому абдоминальный синдром часто сочетается с полиартритом и серозитами других локализаций. Перитонеальные симптомы исчезают через несколько дней, обычно рецидивов не бывает.
Ревматическая хорея относится к основным проявлениям ревматизма («абсолютный признак», по определению А. А. Киселя). Малая хорея развивается главным образом у детей и подростков, чаще девочек, и беременных женщин, заболевших ревматизмом. Клиническая симптоматика хореи весьма характерна. Внезапно меняется психическое состояние ребенка: развивается эгоистичность, эмоциональная неустойчивость или, напротив, пассивность, рассеянность, утомляемость, агрессивность. Одновременно возникают двигательное беспокойство с гиперкинезами и мышечная слабость с мышечной гипотонией. Гиперкинезы проявляются гримасничанием, невнятностью речи, дизартрией, нарушением почерка, невозможностью удержать предметы сервировки стола при еде, общим двигательным беспокойством, некоординированными беспорядочными движениями. Иногда основное значение приобретает мышечная гипотония, вследствие чего ребенок не может сидеть, ходить, нарушаются процесс глотания, физиологические отправления и т. д. (псевдопаралитическая форма хореи). Среди отдельных клинических признаков хореи описывают симптомы «дряблых плеч» (при поднимании больного за подмышки голова глубоко погружается в плечи), Черни (втяжение подложечной области при вдохе), «глаз и языка Филатова» (невозможность одновременно закрыть глаза и высунуть язык), «хореической руки»-сгибание в луче запястном и разгибание в пястнофаланговых и межфаланговых суставах вытянутой вперед руки. Гордона (задержка обратного сгибания голени при ьызыьонии коленного рефлекса в результате тонического напряжения четырехглавой мышцы бедра). Хореические гиперкинезы усиливаются при волнениях, реже при физической нагрузке и исчезают во время сна. Сухожильные рефлексы при малой хорее несколько повышены, иногда выявляется нерезко выраженный клонус стоп, при мышечной гипотонии рефлексы отсутствуют.
Из неспецифических проявлений поражения нервной системы при ревматизме описывают ревмоваскулит с той или иной локализацией поражения различных отделов нервной системы, гипо таламический синдром и др.
Поражение кожи при ревматизме, в основе которого лежит ревматический васкулит, обычно проявляется кольцевидной эритемой и ревматическими узелками, которые относятся к патогно моничным признакам болезни (основной диагностический критерий). Однако в последние годы поражение кожи наблюдается крайне редко.
Клинически кольцевидная эритема — бледнорозовые едва заметные высыпания в виде тонкого кольцевидного ободка с четким наружным и менее четким внутренним краями. Элементы сливаются в причудливые формы на плечах и туловище, реже на ногах, шее, лице. Кожная сыпь не сопровождается какимилибо субъективными ощущениями и обычно проходит бесследно.
Ревматические узелки размером от просяного зерна до фасоли представляют собой плотные, малоподвижные, безболезненные образования, располагающиеся в фасциях, апоневрозах, по периосту, суставным сумкам, в подкожной клетчатке. Излюбленная локализация — разгибательные поверхности локтевых, коленных, пястнофаланговых суставов, области лодыжек, остистых отростков позвонков и др. Ревматические узелки появляются незаметно для больных и также быстро исчезают или в течение 1-2 мес подвергаются обратному развитию без остаточных явлений.
Особенности течения ревматизма у детей
У детей ревматическая лихорадка протекает тяжелее, чем у взрослых. Ведущая клиническая форма — кардит, чаще и быстрее формируются пороки сердца у детей.
Суставной синдром у детей мало выражен, а другие внесердечные проявления (аннулярная сыпь, подкожные узелки, хорея) встречаются чаще с более яркими проявлениями.
Но, несмотря на более тяжелое течение, болезнь у детей лучше поддается медикаментозному лечению, удается избежать рецидивов. При появлении симптомов ревматизма, поторопитесь показать ребёнка педиатру. Не отказывайте своему ребенку в медицинской помощи, выполняйте все рекомендации, все назначения детского врача, это может быть жизненно важным.
Чем опасен?
В случае тяжелого, затяжного или рецидивирующего течения болезни у пациента могут развиваться осложнения ревматизма. Как правило, они проявляются в виде нарушения сердечно-сосудистой функции. Это мерцательная аритмия, недостаточность кровообращения, миокардиосклероз, пороки сердца и др. Результатом могут стать тромбоэмболии разных органов, полостные спаечные процессы плевры или перикарда. При тромбоэмболии магистрального сосуда или декомпенсированном пороке сердечной мышцы возможен летальный исход.
Диагностика ревматизма
Диагноз ставится по клиническим и лабораторным признакам. Основные критерии: полиартрит, кардит, хорея, аннулярная сыпь, подкожные узелки.
Для подтверждения диагноза необходимы лабораторные тесты:
- общий анализ крови;
- уровень С-реактивного белка;
- уровень антител к стрептококку и его токсинам (антистрептолизин, антистрептокиназа).
Чтобы оценить уровень поражения сердца, необходимо сделать:
- рентгенографию грудной клетки;
- ЭКГ;
- эхокардиографию (УЗИ сердца с допплерографией).
Ревматическую лихорадку часто “пропускают” из-за смазанной клинической картины и диагностических ошибок. Чтобы этого не произошло, сдавайте анализы в проверенных лабораториях.
В Медицинском центре “Парацельс” применяется сертифицированное диагностическое оборудование экспертного класса, которое проходит стандартизацию и калибровку.
Все врачи работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Прогноз
Прогноз остается условно неблагоприятным (летальность до 30%). Причинами смерти могут стать: прогрессирующая сердечная недостаточность, нарушения ритма, почечная недостаточность, тромбоэмболические осложнения. Своевременное проведение антибиотикотерапии в адекватных дозировках и при условии продолжительного курса делает возможным практически абсолютное излечение. Рецидивы эндокардита, как правило, возникают через месяц после окончания антибиотикотерапии и становятся причиной развития клапанных поражений (40% случаев) и прогрессирования сердечной недостаточности увеличивая уровень инвалидизации пациента.
Профилактика ревматизма
Основные превентивные меры:
- своевременное лечение стрептококковых инфекций;
- полное прохождение курса антибиотикотерапии, если таковая была назначена (нельзя прекращать пить антибиотики раньше, чем назначил врач);
- избегание переохлаждения и контактов с больными ангиной;
- общие меры по укреплению иммунитета (сбалансированное питание, физическая активность, прогулки на свежем воздухе).
Советы по профилактике
- Предупреждение стрептококковых инфекций — введение антибиотика Бициллин-5. Бициллинопрофилактика — для тех, кто уже перенес ревматизм (в этом случае профилактика круглогодичная), а также тех, кто был в контакте с больными. Врач подберет нужную дозу или заменит препарат при аллергии на пенициллиновые антибиотики.
- Укрепление иммунитета — “волшебных” таблеток для него нет, а вот четким распорядком дня, полноценным питанием, регулярной физической активностью вы ему очень поможете.
Можно заниматься бегом, плаванием, любимым видом спорта. До 20 лет подходят силовые тренировки, занятия, развивающие гибкость и работоспособность суставов (танцы, фитнес). После 35-40 лет нужно позаботиться о здоровье позвоночника и выбрать йогу, пилатес. Подойдут и умеренные кардионагрузки (ходьба, бег, катание на коньках).
- Своевременное и грамотное лечение болезней верхних дыхательных путей: при появлении первых симптомов нужно обратиться к врачу (педиатру, терапевту), не отказываться от антибиотиков, если их назначает специалист, а также не прерывать курса лечения при первом же улучшении. Необходима и изоляция больных стрептококковой инфекцией: нахождение больного в отдельной проветриваемой комнате. У него должны быть свои предметы гигиены и посуда. Нужно купить больному набор нетканых масок, менять их каждые 3 часа.
После перенесенной инфекции нужно пройти комплексную диагностику: сдать анализы мочи, крови, сделать УЗИ сердца. Детям нужно наблюдаться в течение 3 месяцев у педиатра и ревматолога.