Кардиолог
Соколов
Денис Владимирович
Стаж 17 лет
Врач кардиолог первой категории, кандидат медицинских наук, член Asute Cardiovascular Care Association (ASSA)
Записаться на прием
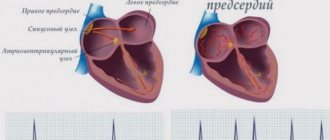
Нестабильная стенокардия – период острого течения ишемической болезни сердца. На фоне патологии могут развиваться тяжелые осложнения, включая некротические изменения миокарда. Некоторые пациенты сталкиваются с фибрилляцией желудочков, что приводит к внезапной сердечной смерти. Страдающие от нестабильной стенокардии лица испытывают систематические боли за грудиной, жалуются на нарушения сердечного ритма, одышку.
Причины развития патологии
Симптомы нестабильной стенокардии формируются на фоне постепенного сужения просвета коронарных артерий. Это явление становится причиной некроза кардиомиоцитов. Липидные отложения на коронарных сосудах приводят к формированию атеросклеротических бляшек. Пациент страдает от снижения кровотока в коронарных артериях.
Значительное количество липидных отложений может стать причиной образования тромбов. Поврежденные сосуды становятся чрезмерно восприимчивыми к выделяемым тромбоцитами веществам. Это явление провоцирует дальнейшее сужение артериального просвета.
Формы патологии
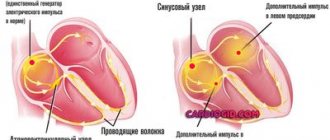
Используемая кардиологами классификация нестабильной стенокардии учитывает сроки проявления первичных симптомов заболевания.
| Форма стенокардии | Описание |
| Впервые возникшая | Болевой синдром развивается на фоне многолетнего бессимптомного течения болезни. Боль возникает в периоды физической активности пациента. С течением времени растут частота и интенсивность приступов |
| Прогрессирующая | В течение месяца отмечается резкое увеличение числа приступов. Болевой синдром развивается в состоянии покоя. Течение болезни осложняется аритмией и функциональным расстройством левого желудочка |
| Спонтанная | Характеризуется единичными приступами, которые не связаны с физической активностью пациента. Продолжительность острой фазы составляет не менее 15 минут. ЭКГ позволяет выявить признаки ишемии, но некроз кардиомиоцитов не развивается |
| Вариантная | Нестабильная стенокардия проявляется при нахождении пациента в состоянии покоя. Приступы длятся более 10 минут. Кардиалгия проявляется регулярно, в одинаковый временной интервал. Между приступами пациент может осуществлять любую физическую активность без последствий |
| Постинфарктная | Развивается спустя несколько дней после инфаркта миокарда. Характеризуется обширной зоной некроза при неблагоприятном течении. Нестабильная стенокардия этой формы требует оказания неотложной помощи |
Синдром Х в кардиологии («микроваскулярная стенокардия»)
Приблизительно у 10–20% больных, которым проводится диагностическая коронарография в связи с острым или хроническим кардиальным ишемическим синдромом, коронарные артерии оказываются интактными. Если даже предположить, что у части из них симптомы ишемии могут быть обусловлены другими кардиальными и некардиальными причинами, то, по крайней мере, у одного из десяти больных с наличием типичной стенокардии отсутствуют гемодинамически значимые стенозы коронарных артерий. Наличие типичной стенокардии при неизмененных коронарных артериях впервые описал Н. Kemp в 1973 году [1]. Этот синдром получил название «синдром Х (икс)».
Кардиальный синдром Х – это патологическое состояние, характеризующееся наличием признаков ишемии миокарда на фоне отсутствия атеросклероза коронарных артерий и спазма эпикардиальных венечных артерий на коронарографии (признаки ишемии миокарда: типичных приступов стенокардии и депрессии сегмента ST ≥ 1,5 мм (0,15 мВ) продолжительностью более 1 минуты, установленной при 48-часовом мониторировании ЭКГ). Таким образом, кардиальный синдром Х диагностируется у больных:
• с типичными загрудинными болями;
• с положительными нагрузочными тестами;
• с ангиографически нормальными эпикардиальными коронарными артериями и отсутствием клинических или ангиографических доказательств наличия спазма коронарных артерий;
• с отсутствием системной артериальной гипертонии с гипертрофией левого желудочка и без нее, а также с отсутствием нарушений систолической функции левого желудочка в покое.
В редких случаях у больных с синдромом Х возникает блокада левой ножки пучка Гиса с последующим развитием дилатационной кардиомиопатии. Следует обратить внимание на то, что при отсутствии изменений в коронарных артериях при ангиографии часто имеется окклюзионная патология дистальных сосудов (микроваскулярная стенокардия).
Некоторые авторы используют термин «микроваскулярная стенокардия», подразумевая под этим наличие у больных с типичной стенокардией нормальной коронарограммы и сниженного коронарного резерва.
Синдром Х обычно относят к одной из клинических форм ИБС, поскольку понятие «ишемия миокарда»’ включает все случаи дисбаланса поступления кислорода и потребности миокарда в нем, независимо от причин, его вызывающих.
Следует отметить, что возможности метода ангиографии при оценке состояния коронарного русла, в частности, микрососудистого, ограничены. Поэтому понятие «ангиографически неизмененные коронарные артерии» весьма условно и свидетельствует только об отсутствии суживающих просвет сосудов атеросклеротических бляшек в эпикардиальных коронарных артериях. Анатомические особенности мелких коронарных артерий остаются «ангиографически невидимыми». Причины кардиального синдрома Х:
Этиология кардиального синдрома Х остается до конца не выясненной и установлены лишь некоторые патофизиологические механизмы, приводящие к развитию типичных клинико–инструментальных проявлений заболевания:
• увеличенная симпатическая активация; • дисфункция эндотелия; • структурные изменения на уровне микроциркуляции; • изменения метаболизма (гиперкалиемия, гиперинсулинемия, «окислительный стресс» и др.); • повышенная чувствительность к внутрисердечной боли; • хроническое воспаление; • повышенная жесткость артерий и др.
Существует ряд гипотез, которые определяют патогенез синдрома Х. Согласно первой из них болезнь обусловлена ишемией миокарда вследствие функциональных или анатомических нарушений микроциркуляции в интрамускулярных (интрамуральных) преартериолах и артериолах, т.е. в сосудах, которые не могут быть визуализированы при коронароангиографии. Вторая гипотеза предполагает наличие метаболических нарушений, приводящих к нарушению синтеза энергетических субстратов в сердечной мышце. Третья гипотеза предполагает, что синдром Х возникает при повышении чувствительности к болевым стимулам (снижение болевого порога на уровне таламуса) от различных органов, включая сердце.
Несмотря на интенсивные исследования в последние 35 лет относительно патогенеза коронарного синдрома Х, многие важные вопросы остаются без ответа.
Среди больных с кардиальным синдромом Х преобладают лица среднего возраста, в основном женщины. Менее чем у 50% больных с кардиальным синдромом Х наблюдается типичная стенокардия напряжения, у большей части – болевой синдром в груди атипичен.Симптомы кардиального синдрома Х:
В качестве основной жалобы фигурируют эпизоды болей за грудиной стенокардитического характера, возникающих во время физической нагрузки или провоцирующихся холодом, эмоциональным напряжением; с типичной иррадиацией в ряде случаев боли более продолжительные, чем при ИБС, и не всегда купируются приемом нитроглицерина (у большинства больных препарат ухудшает состояние). Сопутствующие кардиальному синдрому Х симптомы напоминают вегето-сосудистую дистонию. Нередко кардиальный синдром Х обнаруживают у людей мнительных, с высоким уровнем тревожности, на фоне депрессивных и фобических расстройств. Подозрение на эти состояния требует консультации у психиатра. В качестве диагностических критериев кардиального синдрома Х выделяются: • типичная боль в грудной клетке и значительная депрессия сегмента ST при физической нагрузке (в том числе на тредмиле и велоэргометре); • преходящая ишемическая депресси сегмента ST ≥ 1,5 мм (0,15 мВ) продолжительностью более 1 минуты при 48-часовом мониторировании ЭКГ; положительная дипиридамоловая проба; • положительная эргометриновая (эрготавиновая) проба, снижение сердечного выброса на ее фоне; • отсутствие атеросклероза коронарных артерий при коронароангиографии; • повышенное содержание лактата в период ишемии при анализе крови из зоны коронарного синуса; • ишемические нарушения при нагрузочной сцинтиграфии миокарда с 201 Tl.
Синдром Х напоминает стабильную стенокардию. Однако клинические проявления у больных с синдромом Х весьма вариабельные, а помимо стенокардии напряжения могут наблюдаться и приступы стенокардии покоя.
При диагностике кардиального синдрома Х также должны быть исключены: • пациенты со спазмом коронарных артерий (вазоспастическая стенокардия), • пациенты, у которых объективными методами документированы внесердечные причины болей в грудной клетке, например:
— мышечно-костные причины (остеохондроз шейного отдела позвоночника и др.); — нервно-психические причины (тревожно–депрессивный синдром и др.); — желудочно-кишечные причины (спазм пищевода, желудочно–пищеводный рефлюкс, язва желудка или двенадцатиперстной кишки, холецистит, панкреатит и др.); — легочные причины (пневмония, туберкулезный процесс в легких, плевральные наложения и др.); — латентно протекающие инфекции (сифилис) и ревматологические заболевания.
Лечение кардиального синдрома Х:
Лечение группы больных с синдромом Х остается до конца не разработанным. Выбор лечения часто затруднен как для лечащих врачей, так и для самих больных. Успешность лечения обычно зависит от идентификации патологического механизма заболевания и в конечном итоге определяется участием самого пациента. Часто необходим комплексный подход к лечению больных с кардиальным синдромом Х.
Существуют различные подходы к медикаментозному лечению: антиангинальные препараты, ингибиторы АПФ, антагонисты рецепторов ангиотензина II, статины, психотропные препараты и др. Антиангинальные препараты, такие как антагонисты кальция (нифедипин, дилтиазем, верапамил, амлодипин) и β–адренергические блокаторы (атенолол, метопролол, бисопролол, небиволол и др.) необходимы больным с документированной ишемией миокарда или с нарушенной миокардиальной перфузией. Сублингвальные нитраты эффективны у 50% больных с кардиальным синдромом Х. Имеются доказательства в отношении эффективности никорандила, обладающего брадикардическим эффектом, α1–адреноблокатора празозина, L–аргинина, ингибиторов АПФ (периндоприла и эналаприла), цитопротекторов (триметазидина).
Общие советы по изменению качества жизни и лечению факторов риска, особенно проведение агрессивной липидснижающей терапии статинами (снижение общего холестерина до 4,5 ммоль/л, холестерина ЛПНП менее 2,5 ммоль/л), должны рассматриваться в качестве жизненно необходимых компонентов при любой выбранной стратегии лечения.
Физические тренировки. При кардиальном синдроме Х снижается толерантность к физическим нагрузкам, наблюдается физическая детренированность и неспособность выполнять нагрузку из–за низкого болевого порога. Физические тренировки увеличивают болевой порог, нормализуют эндотелиальную функцию и «отодвигают» появление боли при нагрузке у этой категории больных.
Прогноз.
Прогноз больных с кардиальным синдромом «Х», как правило, благоприятный. Осложнения, характерные для больных ИБС со стенозирующим атеросклерозом коронарных артерий (в частности, инфаркт миокарда), встречаются крайне редко. Выживаемость при длительном наблюдении составляет 95–97%, однако у большей части больных повторные приступы стенокардии на протяжении многих лет отрицательно влияют на качество жизни. Если кардиальный синдром Х не связан с увеличением смертности или с увеличением риска кардиоваскулярных «событий», то он часто серьезно ухудшает качество жизни пациентов и представляет существенную нагрузку для системы здравоохранения. Необходимо подчеркнуть, что прогноз благоприятный при отсутствии эндотелиальной дисфункции. В этих случаях пациента следует информировать о доброкачественном течении заболевания. При исключении больных с блокадой левой ножки пучка Гиса и пациентов с вторичной микроваскулярной стенокардией вследствие серьезных системных заболеваний, таких как амилоидоз или миеломная болезнь, прогноз больных с кардиальным синдромом Х благоприятный как в отношении выживаемости, так и сохранения функции левого желудочка, однако у некоторых пациентов клинические проявления заболевания сохраняются достаточно долго.
Признаки патологии
Основным симптомом нестабильной стенокардии становится интенсивная давящая боль за грудиной. Приступ может длиться 10-15 минут. Боль иррадиирует в левую руку, плечо, лопатку, шею и челюсть. Прием пациентом нитроглицерина не позволяет полностью купировать симптоматику. С течением времени частота и интенсивность приступов увеличиваются.
Проявления нестабильной стенокардии развиваются на фоне:
- физической активности;
- стрессовых состояний;
- изменчивой погоды;
- чрезмерного употребления пищи.
Пациенты могут ощущать перебои сердечного ритма, возникающие при минимальной двигательной активности (перемещение по квартире, выполнение ежедневных домашних дел). Позднее к перечисленным симптомам присоединяется одышка, человек сталкивается с нехваткой воздуха.
Диагностические процедуры
Отсутствие специфической симптоматики не позволяет кардиологу подтвердить диагноз при физикальном осмотре. Врач осуществляет дифференциальную диагностику для исключения из анамнеза пациента инфаркта и неишемических патологий сердца. Клинические рекомендации предполагают проведение следующих исследований для подтверждения нестабильной стенокардии:
- электрокардиографии;
- общего и биохимического анализов крови;
- эхокардиографии;
- коронарографии.
Кардиологи выявляют изменения состояния коронарных артерий и снижение функции левого желудочка. На основании этих данных осуществляется подтверждение диагноза.
Введение
Микроваскулярная стенокардия (МВС) — это заболевание сердечно-сосудистой системы, сопровождающееся типичной для стенокардии болью в грудной клетке и электрокардиографическими изменениями, характерными для ишемии миокарда, без поражения эпикардиальных коронарных артерий, по данным ангиографии [1]. МВС характеризуется затяжными болями в области сердца не только во время физической нагрузки и после нее [2], но и в покое, зачастую сопровождается снижением болевого порога и изменением эмоционального статуса больных. Несмотря на то что прогноз при МВС, как правило, благоприятный, стенокардия значительно ухудшает качество жизни больных и представляет существенную нагрузку для системы здравоохранения. Диагностика МВС в реальной клинической практике зачастую основывается на анамнезе и клинических данных, что ведет к ложноположительным либо ложноотрицательным результатам. При коронарографии можно увидеть только эпикардиальные артерии, а оценить состояние микроциркуляторного русла не представляется возможным [3]. Учитывая широкое распространение МВС среди пациентов с болями в сердце, необходимо глубокое изучение данной патологии, ее диагностики и лечения.
Терапевтические мероприятия
Консервативное лечение предполагает назначение пациенту препаратов нескольких групп. Антиангинальные средства купируют симптомы стенокардии. При острых приступах, сопровождающихся интенсивными болями, выполняется внутривенное вливание обезболивающих препаратов.
Тромболитические средства снижают вероятность образования тромбов. Аналогичная цель преследуется при назначении пациенту прямых антикоагулянтов.
Неотъемлемой составляющей при медикаментозном лечении нестабильной стенокардии остаются гиполипидемические препараты. Они способствуют нормализации уровня холестерина в крови пациента. Постоянный прием подобных средств снижает вероятность развития осложнений и возникновения повторных приступов.
При низкой эффективности консервативного лечения пациенту назначается операция. Тип хирургического вмешательства определяется кардиологом на основании данных коронароангиографии. Визуализация позволят понять объем поражения коронарных артерий. Наиболее распространенными методами хирургического лечения стенокардии остаются коронарное шунтирование и коронарная ангиопластика.
Место МВС в структуре ИБС
Сердечно-сосудистые заболевания (ССЗ) по-прежнему сохраняют лидирующие позиции в структуре смертности по всему миру [4, 5]. Так, по данным Росстата за 2022 г., смертность от ССЗ составила 633 случая на 100 тыс. населения. Годом ранее этот показатель составлял 622,1 случая на 100 тыс. населения. Ежегодная смертность от ишемической болезни сердца (ИБС) среди населения России составляет 27%. При этом только 40–50% больных ИБС знают о своем заболевании и получают комплексное лечение. Более чем у половины госпитализированных больных с диагнозом «острый коронарный синдром» при проведении коронароангиографии обнаруживаются неизмененные коронарные артерии, что указывает на иное происхождение ангинозных болей, не исключая МВС [6]. В настоящее время широко признано, что обструктивное поражение эпикардиальных артерий не является единственной причиной ишемии миокарда [7, 8]. В ретроспективном анализе реестра NCDR Cath только у 37,6% пациентов было диагностировано обструктивное поражение эпикардиальных артерий, в то время как у 69% пациентов была подтверждена преходящая ишемия миокарда при проведении неинвазивных диагностических тестов [9]. Следует отметить, что боли в груди при неизмененных коронарных артериях не всегда являются следствием МВС, поэтому для диагностики требуется применение оптических систем с высокой разрешающей способностью.