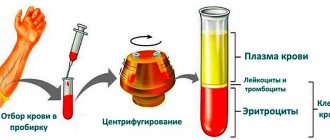
Тромбофлебит (ТФ) представляет собой воспалительный процесс, который оказывает поражающие действие на стенку венозных сосудов, в результате чего в них образуются тромбы. В зависимости от стадии развития выделяют несколько видов заболевания.
Признаками развития патологии является повышение температуры тела, покраснение т уплотнение в области поражённой вены, боли и прочее. Данные симптомы должны служить поводом обязательного обращения к специалисту, который проведёт осмотр и выявит причину указанных симптомов.
Медицинский предлагает своим клиентам качественную и профессиональную помощь флеболога при диагностике, лечении и профилактике болезней вен, включая ТФ. В клинике, оборудованной современным оборудованием и аппаратурой, можно получить высококлассные услуги опытных врачей по приемлемым ценам.
Что такое тромбофлебит вен?
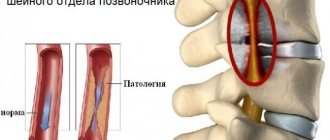
Болезнь представляет собой воспалительный процесс, имеющий место в венозной стенке, и сопровождающийся формированием кровяных сгустков (тромбов), которые имеют разную плотность и закрывают просвет вены. В результате происходит частичная или полная закупорка кровеносных сосудов.
Патология имеет острую и хроническую форму, и может протекать в поверхностных и глубоких венах. Чаще всего диагностируется ТФ нижних конечностей, однако он может поражать также венозные сосуды любых других частей тела. Не проведённая грамотно и вовремя терапия может стать причиной нежелательных последствий, среди которых:
- гнойный абсцесс;
- отрыв тромба;
- заражение крови.
Тромбофлебит поверхностных вен имеет более выраженную симптоматику по сравнению с заболеванием, поражающим глубокие вены. Однако в обоих случаях очень важна своевременная диагностика, которая позволит приступить к лечению, не теряя времени, и тем самым избежать усугубления ситуации.
Лечение тромбоза
После постановки врачом-флебологом диагноза «тромбоз» лечение необходимо начать незамедлительно. Оно проводится амбулаторно или в стационаре в зависимости от уровня, стадии и тяжести заболевания.
При помощи хирургического вмешательства лечат эмбологенные тромбозы — с флотирующей головкой тромба. Вид операции (удаление тромба, прошивание или перевязка вены, установка кава-фильтра) зависит от локализации тромбоза.
Окклюзионные тромбозы лечат консервативно — врач назначает антикоагулянты, которые снижают свертываемость крови и делают ниже вероятность образования тромбов. Основным лекарственным препаратом является гепарин и его производные. Существует также тромболизис — процедура растворения тромбов, которая проводится только сосудистым хирургом. В закупоренный тромбом сосуд вводится катетер, по которому поступает вещество, растворяющее тромб. Но в этом случае велика вероятность развития кровотечения, поэтому тромболизис назначают в редких и тяжёлых случаях. В то же время его преимуществом по сравнению с другими медикаментозными методами, является возможность растворения тромбов крупных размеров.
У всех пациентов исходом тромбоза глубоких вен является посттромбофлебитический синдром, который без соответствующего лечения может привести к тяжелой хронической венозной недостаточности, трофическим язвам.
Виды тромбофлебита нижних конечностей
В зависимости от зоны поражения, выделяют следующие виды тромбофлебита нижних конечностей:
- ТФ поверхностных вен начинается с появления слабых болей в кожных покровах, расположенных по ходу подкожных вен. Кожа меняет свой оттенок на красный и воспаляется, ее температура повышается. Также в некоторых случаях отмечается незначительное повышение температуры всего тела, которая остаётся повышенной на протяжении примерно 6 дней. К симптомам этого вида патологии относится отёк конечности, в которой образовался тромб. На ней могут появляться различные по площади уплотненные участки, которые хорошо прощупываются. Во время ходьбы появляются болезненные ощущения.
- ТФ глубоких вен, проявления которого возникают только при увеличении тромба. Если сгусток крови отрывается, то имеет место боль в грудной клетке, одышка, отхаркивание крови. О развитии патологии свидетельствуют отеки, боли во время движения, смена оттенка кожных покровов на синюшный.
Степень выраженности болезни определяется размером пломба и местом его расположения в организме. Симптоматика полностью отсутствует при не возникновении закупорки сосуда. Это значительно затрудняет своевременное выявление проблемы.
Выделяют также септический тромбофлебит вен. Он возникает по причине гнойного расплавления тромба и перенос инфекции с кровотоком.
По такому признаку, как расположение поражённого участка, выделают ТФ:
- верхних и нижних конечностей;
- сосудов внутренних органов.
Рейтинг топ-10 эффективных средств по версии КП
К флеботоникам относятся:
Троксевазин
Троксевазин гель. Фото: Balkanpharma
Один из самых популярных препаратов при тромбофлебите нижних конечностей. Действующее вещество — троксерутин — обладает укрепляющим стенки сосудов свойством и повышает тонус вен.
Производитель отмечает, что препарат способен уменьшать воспаление в сосудистой стенке, ограничивая прилипание тромбоцитов к ее поверхности. В показания к применению помимо тромбофлебита входят варикоз, хроническая венозная недостаточность и варикозный дерматит.
Троксевазин в форме геля не применяют, если есть нарушения кожных покровов (раны, царапины).
Показать еще
Детралекс
Детралекс. Фото: Serdix
Это средство обладает венопротекторными и венотонизирующими свойствами. Повышает венозный тонус, уменьшает растяжимость вен и венозный застой, тем самым помогая побороть тромбофлебит вен нижних конечностей.
Препарат показан для терапии симптомов хронических заболеваний вен.
Противопоказан в период беременности, лактации и детям до 18 лет, ввиду отсутствия исследований в данных группах.
Показать еще
К ангиопротекторам относятся:
Флебодия 600
Флебодия 600. Фото: Innothera
Диосмин в составе препарата улучшает микроциркуляцию крови и оказывает противоотечное действие. Средство показано при лимфовенозной недостаточности нижних конечностей, при ощущениях тяжести, усталости и распирания в ногах, боли и отеках.
Из-за ограниченного опыта применения препарат не используют в период беременности.
Противопоказано применение средства до 18 лет.
Показать еще
Ангионорм
Ангионорм. Фото: ФармВИЛАР
Препарат используется в составе комплексной терапии сосудистых нарушений, помогает улучшить микроциркуляцию. Показан при тромбофлебитах, тромбозах, тромбоэмболии, варикозном расширении вен и посттромботическом синдроме.
В составе средства — лекарственное растительное сырье: боярышник, шиповник, конский каштан.
Не рекомендуется детям младше 18 лет в связи с отсутствием данных о безопасности клинического применения. Препарат не применяют лица с тяжелыми хроническими заболеваниями печени.
Показать еще
Троксерутин
Троксерутин. Фото: ОЗОН
Препарат действует сразу в нескольких направлениях: помогает улучшить микроциркуляцию и укрепить стенки вен. Используется при поверхностном тромбофлебите и венозной недостаточности, варикозном расширении вен и посттромботическом синдроме.
Не применяется для лиц младше 18 лет. При этом в грудное молоко не всасывается, поэтому разрешен в период грудного вскармливания.
Показать еще
К кроворазжижающим препаратам (антикоагулянтам) относятся:
Гепатромбин
Гепатромбин. Фото: Hemofarm
Содержит Гепарин — антикоагулянт прямого действия. Гель при местном применении препятствует образованию тромбов и улучшает кровоток. Гепатромбин показан при тромбофлебите, тромбозах, варикозном расширении вен и спортивных травмах.
Препарат нельзя наносить на раны. Также противопоказанием является повышенная чувствительность к компонентам препарата.
Показать еще
Эликвис
Эликвис. Фото: Bristol-Myers Squibb
Действующее вещество — Апиксабан. Назначается для профилактики и лечения тромбоза.
Показания препарата – тромбоз глубоких вен, тромбоэмболия легочной артерии и другие заболевания вен и сосудов.
Средство может использоваться после курса инъекций гепарина. Имеются противопоказания, поэтому препарат назначает исключительно врач. Эликвис в аптеке можно купить только по рецепту.
Ксарелто
Ксарелто. Фото: Bayer
Препарат с ривароксабаном в составе помогает предотвратить образование тромбов. Применяется в лечении тромбофлебита, тромбоза и тромбоэмболии легочной артерии и для профилактики инсульта и системной тромбоэмболии.
Ривароксабан противопоказан пациентам с заболеваниями печени. Применение у детей не изучено. Препарат отпускается из аптек по рецепту врача.
Эноксапарин
Эноксапарин. Фото: Фармстандарт-УфаВИТА
Эноксапарин натрия — препарат в виде раствора для инъекций. Применяется для профилактики венозных тромбозов.
Все пациенты, которые принимают антикоагулянты, в том числе беременные, подвержены риску развития кровотечения, поэтому препарат назначает врач совместно с контрольными анализами показателей свертываемости крови. Продается в аптеках по рецепту.
Варфарин
Варфарин. Фото: ОЗОН
Кроверазжижающий препарат для лечения и профилактики тромбозов и эмболии кровеносных сосудов.
Препарат имеет обширный список противопоказаний. Так, его прием не рекомендуется при болезнях печени и беременности, а также людям с тяжелыми заболевания печени или почек.
При применении Варфарина особое наблюдение необходимо пожилым пациентам. Препарат продают в аптеке только по рецепту.
В тему
Врачи назвали 5 симптомов тромбоза глубоких вен нижних конечностей
Противовоспалительным средством в борьбе с тромбофлебитом является Венолайф, его применяют при остром и хроническом тромбофлебите.
Причины образования
Тромбы слипаются гораздо быстрее на участке, где произошло патологическое поражение. Это провоцирует более быстрое сужение просвета и нарушение питания тканей. К ключевым факторам, способствующим развитию заболевания, относятся:
- лишний вес;
- травмы нижних конечностей;
- варикоз;
- некорректно введенная инъекция;
- наличие опухолей в системе пищеварения;
- низкий уровень физической активности;
- перенесённые ранее операции;
- беременность;
- продолжительное нахождение в неудобном положении;
- злоупотребление алкогольными напитками и курение;
- гормональное лечение и контрацепция;
- аутоиммунные процессы.
Женщины подвержены более высокому риску развития патологии по причине высокого уровня эстрогенов. Также доказано, что КОВИД-19 в 70% случаев вызывает чрезмерную реакцию иммунной системы, из-за чего формируется большое количество тромбов.
Симптомы и признаки тромбофлебита
Симптоматическое признаки ТФ различаются в зависимости от формы его течения. В случае острой патологии ее симптомы проявляются в течение уже первых двух недель. Для подострой формы характерно проявление признаков в течение месяца.
Если речь идет о ТФ поверхностных вен, то его признаками являются болезненные ощущения при ощупывании, покраснение кожи в поражённой области, проявление чёткого венозного рисунка. Для ТФ глубоких вен характерна отёчность. Среди симптомов также наблюдается:
- разница в температуре между здоровой и поражённой областями;
- боли, увеличивающиеся при нагрузках;
- напряжение тканей;
- озноб и т.д.
Среди симптомов болезни существуют также и те, которые возможно обнаружить исключительно в ходе врачебной диагностики. Это:
- снижение скорости кровообращения;
- утолщение сосудистых стенок;
- окклюзия;
- дисфункция клапанов;
- повышенная вязкость крови.
Тромбофлебит, симптомы которого описаны выше, требует неотложного врачебного вмешательства, если отёчность и боли носят ярко выраженный характер, а также имеет место лихорадка или одышка, сопровождающаяся приступами кашля и спазмами в грудной клетке. Данные симптомы говорят о повышенной угрозе отрыва тромбов и его последующего попадания в лёгкие, что повлечёт смертельный исход.
Диагностика
Для диагностики заболевания следует обратиться к квалифицированному специалисту. Он проведёт обследование и назначит дополнительные меры для изучения состояния пациента, среди которых:
- УЗИ;
- флебосцинтиграфия;
- ангиография;
- флебография.
У любого опытного флеболога возникнут подозрения на ТФ уже во время визуального осмотра, при котором он обнаружит плотные и болезненные узлы, расположенные под кожей красного оттенка. Однако для точного подтверждения диагноза следует обязательно провести УЗ исследование вен на ногах. Данный метод позволит врачу рассмотреть тромботические массы в просвете вене и оценить степень и характер тромбоза.
После проведенного обследования пациента флеболог получает данные, которые помогут не ему назначить подходящую терапию. Специалисты МЦ «Южный» проводят исследования с применением современного оборудования от проверенных производителей, что в комплексе с их квалификацией позволяет точно выявить заболевание и приступить к его лечению.
К какому врачу обращаться
При наличии явных признаков развития ТФ или иных сосудистых болезней (варикозное расширение, гангрена, тромбоз, тропические язвы и т.п.) необходимо обратиться за консультацией к врачу-флебологу. В его компетенцию входит осмотр пациента с целью постановки диагноза и последующего назначения лечения. К специалисту данного профиля можно обращаться также для получения разъяснений по поводу профилактических мер.
Записаться на прием к флебологу можно в медицинском , где работают опытные специалисты, подтвердившие свою квалификацию многолетним стажем успешной деятельности по выявлению и устранению заболеваний венозной системы. Клиника оборудована по последнему слову техники, что позволяет еще эффективнее и оперативнее ставить диагнозы и проводить лечение.
Результаты
Женщина 42 лет обратилась на консультацию к сосудистому хирургу с жалобами на отек правой голени и тяжесть в конечности. Из анамнеза известно, что за две недели до обращения в плановом порядке на базе одной из частных клиник Саратовской области пациентке была проведена пенная склеротерапия подкожных вен правой подколенной области и верхней трети голени под ультразвуковым контролем.
При осмотре обращает на себя внимание невыраженная отечность правой голени на уровне средней и нижней трети, заметная лишь при измерении окружности сантиметровой лентой (разница 3 см). Симптомы Мозеса и Хоманса отрицательные с обеих сторон. Пульсация отчетливая на всех уровнях, симметричная с обеих сторон. Температура кожных покровов на ощупь одинаковая.
При выполнении ультразвукового ангиосканирования вен нижних конечностей отчетливо лоцируются склерозированные подкожные вены в правой подколенной области, а также на уровне верхней трети голени (явление так называемого склерофлебита).
Также обращает на себя внимание окклюзивно-тромбированные массами неуточненного срока давности две медиальные суральные вены (уровень верхней трети голени в 35,0 мм от соустья с подколенной веной). Верхушка тромба лоцируется отчетливо, без признаков флотации. Суммарная протяженность тромба 6 см и 4,5 см в двух визуализируемых суральных венах.
При ультразвуковом исследовании не было обнаружено перфорантных вен, соединяющих склерозированные подкожные вены с тромбированными глубокими медиальными суральными венами правой голени. При осмотре вен левой нижней конечности ультразвуковых признаков патологии выявлено не было.
Пациентке даны рекомендации ангиохирурга (эластическая компрессия 2 класса на правую нижнюю конечность, таб. Варфарин 5 мг 1 раз в сутки утром под контролем МНО каждые две недели в диапазаоне 2,0-3,0, а также таб. Детралекс 500 мг по 1 таб. 2 раза в сутки в течении 2 месяцев).
При плановом осмотре через три месяца выявлена удовлетворительная степень реканализации суральных вен справа (проходимость не менее 70%). При контрольном сканировании еще через два месяца ультразвуковых признаков тромбоза в суральных венах не выявлено, но обращает на себя внимание эктазия ранее тромбированных вен до 6,0 мм (на котрлатеральной стороне не более 2,0 мм).
Пациентка отмечает значительное улучшение состояния, отеки беспокоят лишь в теплое время года к концу дня. Антикоагулянтная терапия отменена с рекомендациями контроля коагулограммы и приема таб. Кардиомагнил 75 мг в сутки после обеда с последующим динамическим контролем ультразвукового сканирования 1 раз в 6 месяцев.
Лечение тромбофлебита
Схема лечения тромбофлебита определяется врачом на основании результатов осмотра пациента и стадии развития заболевания. Сегодня для борьбы с патологией применяется как консервативное лечение, так и хирургическое вмешательство. Только лечащий врач обладает полномочиями по назначению того или иного терапевтического метода.
На современном этапе развития медицины терапия патологии не обязательно предполагает сложную хирургическую операцию. В ряде случаев возможно амбулаторное лечение человека путем приёма назначенных флебологом лекарственных средств. При этом важно избегать какой-либо самодеятельности в назначении препаратов, для того чтобы избежать усугубления симптоматики.
Некоторым пациентам может быть показано ношение компрессионных чулок и эластичных бинтов, если общее состояние организма позволяет это делать. Медикаментозное лечение иногда включает антикоагулянты и противовоспалительные средства.
Операция
Операция при ТФ показана в следующих случаях:
- наличие признаков болезни в проксимальной части вен;
- комбинация патологии с поражением поверхностной сети сосудов;
- локализация заболевания в дистальной части сосудов (не требует срочного хирургического вмешательства, проводится плановая операция);
- тромбофлебит глубоких вен нижних конечностей. В этом случае операция назначается с учётом особенностей организма конкретного человека.
В современной хирургической практике применяется несколько видов операций, направленных на устранение ТФ. Несмотря на их отличия между собой, каждый вид гарантирует хороший результат. Среди популярных методик следует назвать:
- Кроссэктомию. В ходе операции данного типа происходит пересечение патологических участков сосудов в зоне сафено-феморального соустья.
- Прошивание полой вены нижней конечности, которое проводится с целью сужения ее просвета. Это не будет препятствовать нормальной циркуляции крови, но позволит предотвратить перенос ею большого тромба.
- Установку в вену, которая питает ногу, кава-фильтра. Он является конструкцией, предназначением которой является удерживание тромбов больших размеров с целью недопущения их попадания в общий кровоток.
- Эндоваскулярный метод катетерной тромбэктомии. Проводится для полного удаления сгустков с просвета глубоких вен и регенерации их проходимости. Это приводит к улучшению кровообращения и снижению риска прогрессирования тромбоэмболии лёгочной артерии.
Лечение лазером
Болезнь успешно лечится на протяжении многих лет при помощи лазера. Эта методика, позволяющая снять воспаление, боль и отеки, проводится через сутки-двое после утихания обострения и является одной из самых распространённых сегодня.
Лечение заболевания лазером предполагает ввод специального аппарата в вену. Он производит температурное воздействие, которое приводит к запечатыванию повреждённой вены и останавливает процесс формирования в ней тромбов. Основное преимущество манипуляции заключается в возможности ее амбулаторного проведения и отказ от произведения хирургических разрезов на кожных покровах.
Консервативное
Консервативная терапия ТФ способна только облегчить симптоматику течения заболевания. Однако она не эффективна при полном устранении угрозы опасных осложнений ввиду ее неспособности радикально решить проблему.
Данное лечение включает:
- Потребление нестероидных медикаментов, обладающих противовоспалительным эффектом и купирующих боль.
- Обязательную эластичную компрессию. Рекомендуется отдавать предпочтение чулкам, а не бинтам.
- Локальную терапию, к которой относятся мази и крема, в состав которых входят нестероидные противовоспалительные компоненты.
- Антикоагулянтное лечение, подразумевающее прием лекарств, которые разжижают кровь, и копируют воспаление.
Физиотерапия
Тромбофлебит, после снятия острого воспалительного процесса которого, также подлежит лечению физиотерапевтическими методиками. Физиотерапия как метод борьбы с тромбофлебитом назначается с целью:
- подавления свёртываемости крови;
- замедления развития процесса склерозирования вен;
- устранения воспалений;
- регенерации гемодинамики;
- снижения болевых ощущений.
К основным физиотерапевтическим методикам относят:
- УВЧ-лечение;
- инфракрасную лазеротерапию;
- ЧУФ-облучение эритемными дозами;
- высокочастотную магнитотерапию;
- электрофорез с применением медикаментов, обладающих противовоспалительным действием;
- аппликации парафина и озокерита.
Противопоказаниями к проведению физиотерапии при лечении острого тромбофлебита являются:
- Повышение температуры тела пациента выше 38 градусов.
- Гнойные процессы в организме.
- Ишемический тромбофлебит.
Для того чтобы исключить вероятность развития тромбоэмболии запрещено использовать в терапии ТФ:
- Магнитотерапию “бегущим” магнитным полем.
- Вибротерапию.
- Низкочастотную электротерапию.
- Импульсную магнитотерапию.
Прививки
Людям с острой формой ТФ следует воздержаться от вакцинирования от коронавирусной инфекции. Если же на момент прививки у человека отсутствует обострение хронической формы заболевания, то не стоит опасаться формирования тромбов под воздействием вакцинации.
Стоит учесть, что заражение КОВИД-19 увеличивает угрозу образования тромбов и крайне нежелательного исхода. В связи с этим пациентам, страдающим ТФ, рекомендовано пройти вакцинацию от коронавируса.
Сегодня известны редкие случаи возникновения осложнений после перенесённой прививки в виде образовавшихся тромбов. Однако как в отечественных, так и в зарубежных рекомендациях по применению вакцин среди противопоказаний не указана склонность к тромбообразованию. Поэтому уместно говорить о том, что риски при заражении COVID-19 гораздо более высокие по сравнению с редкими осложнениями, возникающими в поствакцинационный период.
Народные методы
Терапия заболевания народными средствами должна носить вспомогательный характер и применяться только с одобрения лечащего врача. Она может дать положительные результаты только на начальном этапе развития патологии, но при этом не эффективна в при ее запущенной форме. Народные средства показаны для профилактики развития и возможных осложнений ТФ.
Обсуждение народных методов лечения с врачом носит обязательный характер, если человек не хочет усугубить ситуацию. Дело в том, что некоторые рецепты альтернативной медицины включают растения, которые стимулируют функционирование надпочечников и противопоказаны пациентам, страдающим гипертонией.
Лечебная тактика при тромбозе глубоких вен нижних конечностей
Общие подходык лечению тробоза глубоких вен нижних конечностей • Амбулаторное лечение возможно в случаях неэмбо-лоопасного тромбоза с локализацией не выше паховой складки у пациентов без тяжелой сопутствующей патоло-гии, социально благополучных при условии проведения им адекватной антикоагулянтной терапии и наличии воз-можностей динамического врачебного, инструменталь-ного и лабораторного контроля. • Доказана необходимость адекватной антикоагу-лянтной терапии как основы лечения больных с ТГВ (в том числе бессимптомного). • Антикоагулянтная терапия при обоснованном по-дозрении на ТГВ должна быть начата до инструменталь-ной верификации диагноза. • Подходы к использованию антикоагулянтов при ТГВ нижних и верхних конечностей одинаковы. • Всем больным с ТГВ нижних конечностей показана эластичная компрессия. • Эксперты считают неоправданным рутинное ис-пользование мер хирургической профилактики ТЭЛА, в том числе имплантации кава-фильтра. Они могут быть рассмотрены при невозможности применения адекват-ных доз антикоагулянтов из-за высокого риска геморра-гических осложнений, возникновении ВТЭО на фоне адекватного лечения антикоагулянтами, распространен-ном эмболоопасном тромбозе бедренного и/или илиока-вального сегментов, рецидивирующей массивной ТЭЛА со значительным остаточным перфузионным дефицитом. • Российские эксперты не рекомендуют широкое ис-пользование регионарной тромболитической терапии. Исключением является проведение тромболитической терапии при первичном тромбозе подключичной вены (болезнь Педжета—Шреттера). Консервативное лечение Режим. До инструментального обследования больным с ТГВ должен быть предписан строгий постельный режим для снижения риска ТЭЛА. После обследования пациенты с окклюзивными и пристеночными формами венозного тромбоза сразу могут быть активизированы. Эластичная компрессия. Пациентам с ТГВ показано ношение компрессионного трикотажа 2–3-го класса. Когда отек нестабилен (т. е. объем конечности имеет зна-чительную суточную динамику), допустимо использова-ние эластичных бинтов длинной растяжимости. Эластич-ная компрессия противопоказана при хронических обли-терирующих заболеваниях артерий нижних конечностей, когда систолическое давление на задней большеберцовой артерии ниже 80 мм рт. ст. , дерматите и экземе различного происхождения. Антикоагулянтная терапия показана всем больным с ТГВ при отсутствии противопоказаний. Лечение должно осуществляться терапевтическими дозами НФГ, НМГ, фондапаринукса натрия, АВК, НОАК (апиксабана, даби-гатрана этексилата, ривароксабана). Первоначально возможно парентеральное введение лечебных доз НФГ, НМГ или фондапаринукса натрия. В большинстве случаев следует предпочесть НМГ или фондапаринукс натрия. Внутривенную инфузию НФГ не-обходимо применять, когда предполагается проведение тромболитической терапии или хирургического лечения, при тяжелой почечной недостаточности (клиренс креати-нина ниже 30 мл/мин) и других свидетельствах высокого риска серьезных кровотечений, а также у больных с вы-раженным ожирением. Контроль адекватности антикоа-гулянтной терапии осуществляется с помощью монито-рирования АЧТВ (для НФГ), в ряде случаев анти-Ха-активности при использовании НМГ (у беременных, лиц с малой и избыточной массой тела, с почечной недоста-точностью). Изучаются возможности теста на тромбоди-намику. Косвенным нструментальным подтверждением эффективности антикоагулянтной терапии может слу-жить ультразвуковое ангиосканирование (отсутствие рас-пространения тромбоза).
В последующем для длительного лечения следует выбрать один из следующих режимов антикоагуляции: — Переход с парентерального введения лечебных доз антикоагулянтов на АВК при целевом МНО 2, 0—3, 0. При этом длительность совместного применения АВК и парентеральных антикоагулянтов должна составлять как минимум 5 сут. Парентеральное введение лечебных доз антикоагулянтов может быть прекращено, когда при двух последовательных определениях с интервалом 1 сут МНО будет находиться как минимум на нижней границе терапевтического диапазона (не менее 2, 0). — Переход на пероральный прием лечебной дозы да-бигатрана этексилата (150 мг 2 раза в сутки) как минимум после 5-дневного парентерального введения антикоагулянтов. Альтернативой парентеральным антикоагулянтам служит пероральный прием лечебных доз апиксабана (10 мг 2 раза в сутки 7 дней, затем 5 мг 2 раза в сутки) или ривароксабана (15 мг 2 раза в сутки в течение 3 нед с пере-ходом на однократный прием 20 мг в сутки) с первого дня лечения ТГВ или переход на эти лекарственные средства в первые 2 сут после начатого введения парентеральных антикоагулянтов.
НОАК сопоставимы по эффективности с подходом, когда первоначально парентерально вводятся антикоагу-лянты и затем переходят на пероральный прием антагони-ста витамина К. При этом применение НОАК сопряжено с меньшим риском клинически значимых кровотечений. НОАК противопоказаны при тяжелой почечной недоста-точности и не изучены при использовании тромболитиче-ской терапии, хирургическом лечении ВТЭО, установке кава-фильтра. Продленное использование НМГ (подкожное введе-ние лечебной дозы в первый месяц с возможностью по-следующего снижения до 75% от лечебной) рекомендует-ся предпочесть у беременных, а также у больных со злока-чественными новообразованиями (по крайней мере, в ближайшие 3—6 мес после развития тромбоза). Общая продолжительность лечения антикоагулянта-ми зависит от наличия и характера факторов, предраспо-лагающих к рецидиву заболевания, наличия ВТЭО в анам-незе, распространенности тромбоза и ряда других обстоя-тельств (табл. 5). Она должна составлять не менее 3—6 мес. В случае индивидуальной непереносимости всех ан-тикоагулянтов, а также если больной отказывается про-должать антикоагулянтную терапию, вместо прекраще-ния антитромботической терапии для длительной вто-ричной профилактики ВТЭО можно рассмотреть прием ацетилсалициловой кислоты в дозе 100 мг 1 раз в сутки. Нецелесообразно использование в комплексном ле-чении ТГВ антибактериальных препаратов при отсут-ствии признаков системной воспалительной реакции.
Длительность лечения антикоагулянтами после эпизода ТГВ/ТЭЛА Первый эпизод, сопряженный с обратимым фактором риска (травма, операция, острое нехирургическое заболевание) ТГВ: 3 мес при дистальной локализации тромбоза (голень) ; при обширном проксимальном тромбозе желательно продлить до 6 мес.
ТЭЛА: не менее 3 мес
Впервые возникший неспровоцированный эпизод Не менее 3 мес; продление на неопределенно долгий срок при проксимальном ТГВ и/или ТЭЛА, низком риске кровотечения и возможности поддерживать стабильный уровень антикоагуляции*
Рецидивирующий ТГВ/ТЭЛА Неопределенно долго Имплантация кава-фильтра Неопределенно долго Злокачественное новообразование НМГ на 3–6 мес; в дальнейшем продление использования антико-агулянтов на неопределенно долгий срок или по крайней мере до излечения онкологического заболевания Примечание. * — основания для продления антикоагулянтной терапии после впервые возникшего неспровоцированного эпизода проксимального ТГВ/ТЭЛА: — тромбофилии, сопряженные с наиболее высоким риском рецидива ВТЭО (антифосфолипидный синдром, дефицит антикоагулянт-ных протеинов C или S, мутации фактора V Лейдена или протромбина G20210A) ; — плохая реканализация проксимальных сегментов глубокого венозного русла по данным компрессионной ультрасонографии через 3 мес от начала лечения (данный фактор через 6 мес можно не учитывать) ; — сохранение дисфункции правого желудочка по данным ЭхоКГ при выписке из стационара; — повышенный уровень D-димера на фоне использования антикоагулянтов или его повышение через 1 мес после отмены антикоагулянтов.
Кто в группе риска?
К группе риска развития заболевания относятся следующие категории:
- Беременные, женщины после родов и на заместительной гормональной терапии.
- Пациенты со злокачественной опухолью.
- Женщины, на протяжении длительного времени применяющие противозачаточные препараты.
- Больные с чрезмерно ограниченной физической активностью.
- Пациенты с патологиями венозной системы.
Вероятность развития заболевания также высока для людей:
- В возрасте старше 60 лет.
- С перенесённым ранее инсультом и эпизодами ТФ.
- Злоупотребляющих курением.
- Страдающих от ожирения.
Стоит помнить о том, что регулярная физическая активность и отказ от вредных привычек стимулируют нормальную циркуляцию крови, что позволит избежать образования ее сгустков. Людям, которые входят в одну из вышеперечисленных групп риска, следует обратиться к флебологу для проведения осмотра и получения рекомендаций в отношении профилактических мер.
Осложнения при тромбофлебите
Тромбофлебит, лечение которого игнорируется или проводится некорректно, может стать причиной ряда осложнений. Если речь идет о патологическом поражении поверхностных вен, то серьёзные осложнения являются редкостью. Но их нельзя игнорировать из-за ущерба, который они могут нанести здоровью:
- Сепсис.
- Стрептококковый лимфангиит.
- Распространение инфекции в подкожной клетчатке.
- Изменение цвета кожи над пораженным сосудом.
- Тромбоэмолия лёгочной артерии.
- Тромбоз глубоких вен.
Ситуация более серьёзная при развитии заболевания глубоких вен. В этом случае возможны следующие осложнения:
- Инсульт или сердечный приступ для пациентов с врождённым пороком сердца.
- Тромбоэмболия лёгочной артерии. Часть тромба, оторвавшегося в глубокой вене, переносится кровотоком в лёгкие. Она может заблокировать артерии и спровоцировать ситуацию, являющуюся крайне опасной для жизни.
- Закупорка вен тромбами, в итоге чего имеет место полная блокировка кровотока в вене.
Диета
Людям, страдающим ТФ или находящимся в группе риска развития этого заболевания, нужно употреблять в пищу как можно меньше продуктов, содержащих витамин К, стимулирующий свёртываемость крови. К таким продуктам относятся:
- Бананы;
- Капуста;
- Свиная печень;
- Черная смородина;
- Соя;
- Бобы и т.п.
Также следует с осторожностью относится к пище, которая задействована в процессе образования тромбов:
- Кондитерские изделия и выпечка.
- Жирное мясо.
- Консервы.
- Колбасные изделия.
- Грецкие орехи.
Рекомендовано ограничить потребление соли, сахара, сметаны и сливочного масла, и включить в рацион больше растительных продуктов, среди которых зелень, свежие фрукты и овощи, злаки. Разрешено потребление нежирного мяса и морепродуктов.
Людям, болеющим ТФ, следует есть говяжью печень, укрепляющие стенки сосудов, а также гречку, дыню, овсянку, корицу, имбирь, лук, цитрусовые, кисломолочные продукты и т.п. Готовить лучше всего на пару, либо варить или тушить продукты. Исключению подлежит жареная, солёная и копчёная пища. Ежедневный объем потребляемой жидкости не должен быть ниже 2,5 литров, не считая крепкого чая, газированных напитков и кофе.
Популярные вопросы и ответы
Чем опасен тромбофлебит нижних конечностей?
Главная опасность варикоза, тромбофлебита и других проблем с венами — тромбоэмболия легочной артерии. Это угрожающее жизни состояние, вызванное смещением тромба. Вовремя не оказанная медицинская помощь может привести к остановке сердца.
Помогает ли диета при тромбофлебите нижних конечностей?
Врачи рекомендуют пациентам с тромбофлебитом придерживаться определенной диеты: есть говяжью печень для укрепления стенок сосудов, добавить в рацион овощи, злаки и зелень. Мясу лучше предпочесть морепродукты. Вылечить тромбофлебит диетой нельзя, но помочь своему организму, следуя предписаниям врача о правильном питании, можно.
Можно ли лечить тромбофлебит нижних конечностей народными средствами?
Самолечение с применением средств с недоказанной эффективностью способно усугубить течение тромбофлебита. Своевременное обращение к врачу поможет начать адекватное лечение и не допустить развития необратимых последствий.
Когда применяются антибиотики при тромбофлебите нижних конечностей?
После того как будет диагностирована инфекция, вызвавшая тромбоз, врач может назначить антибиотики для лечения, но подбор всех лекарственных средств для борьбы с тромбофлебитом лучше доверить специалисту.
Профилактика тромбофлебита
С вопросом о том, как лечить тромбофлебит и каковы меры его профилактики, стоит обратиться к грамотному флебологу. Он даст точные рекомендации относительно мероприятий, которые снизят вероятность развития заболевания. На прием к специалисту обязательно нужно попасть людям с двумя и более факторами риска. Профилактика, проведённая вовремя, поможет исключить воспалительный процесс и формирование тромбов в венах. Профилактика заболевания также проводится с целью предотвращения его осложнений. Профилактические мероприятия включают:
- Массаж.
- Здоровый образ жизни.
- Правильное питание.
- Выбор правильной одежды и обуви.
- Забота о гигиене.
- Постоянная физическая активность.
- Своевременное устранение простуды и инфекций.
На состоянии здоровья положительно скажутся прогулки пешком, а также занятия плаванием, велосипедным спортом и танцами. Закаливающие процедуры помогут укрепить стенки сосудов.
Что можно делать при тромбофлебите?
Больным с тромбофлебитом ног рекомендована регулярная физическая активность умеренного характера, а также ношение компрессионного трикотажа в дневное время на постоянной основе. Ежедневные пешие прогулки в удобной обуви также будут способствовать улучшению состояния человека, страдающего ТФ. Физические нагрузки разрешены, но степень их интенсивности должна быть определена совместно с лечащим врачом на основании стадии развития и вида патологии, а также индивидуальных особенностей организма пациента.
Лечение заболевания
Существует множество причин возникновения патологии: сидячий образ жизни, малая физическая активность, инфекции, травмы сосудов, изменение в кровяном составе, а также высокая свертываемость крови, наследственная склонность к образованию тромбов. Все эти факторы требуют особого контроля со стороны пациента и врача, назначающего терапию.
Принципами лечебных мероприятий, направленных на устранение патологии, являются:
- прием противовоспалительных препаратов;
- возвышенное положение поврежденных конечностей;
- назначение мазей, улучшающих кровоток;
- теплые компрессы на пораженные участки;
- эластичное бинтование ног.
Заниматься лечебной гимнастикой при тромбофлебите ног нужно обязательно, лечебная физкультура является одним из основных этапов терапии болезни, приводящих к улучшению состояния пациента, позволяющая избежать образования новых очагов.
Лечебная физкультура при данной болезни является важной составляющей, которая играет большую роль в полноценном выздоровлении организма человека:
- препятствует возникновению повторных очагов болезни:
- помогает предотвратить возникновение тромбоэмболии легочной артерии;
- способствует улучшению кровяного тока в пораженной части;
- помогает предотвратить возникновение посттромбофлебического синдрома;
- снижение риска возникновения серьезных осложнений.
Что запрещено при тромбофлебите?
В случае развития у человека заболевания ему строго запрещается:
- Носить неудобную обувь на высоком каблуке.
- Поднимать тяжёлые предметы.
- Заниматься спортом, предусматривающим интенсивную нагрузку на конечности.
ТФ глубоких вен является ограничением для посещения сауны, поилки и бани. Это связано с тем, что высокие температуры в значительной степени ускоряют кровообращение, это крайне негативно сказывается на течении болезни.
Категорически запрещено набирать лишние килограммы, в связи с чем человек должен уделять особое внимание правильному питанию. Следует исключить из рациона животные жиры, которые можно заменить растительными маслами. Количество потребляемой соли нужно свести к минимуму, для того чтобы устранить отёчность. Отказ от алкоголя и курения носит обязательный характер при ТФ.
Отличие тромбофлебита от варикоза
ТФ и варикоз имеют похожие симптомы. Однако их природа различна. В случае варикозного поражения сосуды находятся в расширенном состоянии, а их стенки истончены. В результате имеет место нарушенный кровоток и образование узлов. В случае тромбофлебита происходит воспаление венозной стенок и тромбообразование. Тромб закупоривает просвет сосуда, что приводит к нарушению кровотока и набуханию поражённого сосуда.
Ключевое отличие между заболеваниями заключается в патологических механизмах, лежащих в основе каждого из них. Нарушение функций клапанного венозного аппарата и чрезмерное расширение их просвета наступает как следствие деструктивных изменений в сосудах, формирующихся под воздействием вредных факторов. Но патология протекает только с нарушением кровообращения в венозной магистрали и трофикой мягких тканей, находящихся вокруг поражённого сосуда. Осложнением варикозного расширения, которое не подлежит лечению, является тромбофлебит.
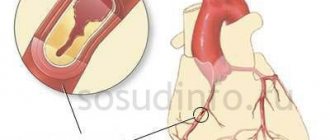
Причины окклюзивного тромбоза
Причиной окклюзивного тромбоза является закупорка просвета сосуда или артерии тромбом. Он может быть представлен не только сгустком крови, но и жировыми, а также тканевыми, микробными или опухолевыми фракциями.
Заболевания, на фоне которых может развиваться окклюзивный тромбоз, являются:
- Болезни сердца: ИБС, инфаркт миокарда, порок сердца, аритмия, гипертония, атеросклероз, аневризма аорты и сердца, воспаление сердечной мышцы, дилатационная кардиомиопатия.
- Опухолевое новообразование в организме: опухоль сердца, опухоль легких.
- Врожденные пороки развития сердца: открытое овальное окно, открытый артериальный проток, дефекты сердечной перегородки.
- Заболевания системы крови: лейкозы, полицитемия.
- Иные патологии: болезнь Такаясу, узелковый периартериит
Факторами риска, которые способны привести к окклюзивному тромбозу являются:
- Перенесенные операции на артериях с их повреждением.
- Обморожение участков тела.
- Спазм сосудов.
- Экстравазальная компрессия.
- Нарушения сердечного ритма.
- Скачки артериального давления.
- Чрезмерное физическое или психоэмоциональное перенапряжение.
- Прием лекарственных препаратов.
- Гиподинамия.
- Вынужденное сидячее положение на протяжении длительного отрезка времени, в том числе, связанное с работой.
Иногда врачам так и не удается установить причину закупорки сосудов. Резкое ослабление кровообращения на том участке тела, который получает питание из артерий подвергшихся окклюзии, обуславливается не только наличием самого тромба, но и спазмом сосуда. Дело в том, что при ослаблении скорости течения крови по закупоренным венам, она начинает наращивать свои коагуляционный потенциал, а стенки артерии продолжают сжиматься. Это приводит к тому, что обходные пути кровотока тоже будут со временем перекрыты. В результате, состояние больного только ухудшится, а ишемические поражения усугубятся.
С другой стороны, клиническую симптоматику усиливает отек мышц, который нарастает на фоне гибели клеток, страдающих от кислородного голодания. Сам поврежденный сосуд теряет свою плотность, повышается его проницаемость, что также приводит к более выраженному отеку пораженного участка тела.
Итак, измененная травмами, инъекциями или инфекционными процессами структура вен, повышенная свертываемость крови и замедление кровотока – вот три фактора, которые будут способствовать нарастанию симптомов патологии.