Пароксизмальная наджелудочковая тахикардия, сокращенно ПНТ – вид аритмии. Сопровождается частотой сердечных сокращений (ЧСС) от 140 до 220 и более ударов в минуту. Возникает спонтанно и неожиданно заканчивается. Длительность ПНТ составляет минимум три сердечных цикла, при этом сохраняется регулярный сердечный ритм. Сам приступ может длиться от нескольких секунд до нескольких дней.
ПНТ возникает из-за нарушения нервной регуляции сердечной деятельности или повреждения других органов.
В первом случае избыточная нервная стимуляция приводит к учащению ЧСС.
ПНТ может возникнуть и у здоровых людей под влиянием определенных факторов:
- продолжительные физические нагрузки;
- стресс;
- употребление энергетических и стимулирующих напитков;
- вредные привычки.
В случае с органическими повреждениями вызвать пароксизмальную наджелудочковую тахикардию могут:
- повреждения сердечной мышцы вследствие ишемии, воспалений, интоксикации;
- инфаркт миокарда;
- порок сердца;
- патология проводящей системы сердца.
Помимо заболеваний сердца, на пароксизмальную наджелудочковую тахикардию могут влиять другие органы. Стоит проверить работу почек, легких и ЖКТ, особенно если имеются хронические или острые заболевания.
Симптомы пароксизмальной наджелудочковой тахикардии
Пароксизмальная тахикардия всегда имеет внезапное отчетливое начало. Пациент чувствует толчок или сжатие, а иногда и укол, в области сердца.
Приступ может сопровождаться симптомами:
- головокружением;
- шумом в голове;
- предобморочным состоянием или обмороком;
- потливостью;
- тошнотой;
- дрожью в теле.
Чтобы верно диагностировать тахикардию, важно провести тщательный опрос и осмотр пациента. Высококвалифицированные врачи Кардиологического центра ФНКЦ ФМБА смогут быстро определить недуг.
Характерные симптомы
Как правило, процесс течет волнообразно, в форме приступов. Начало острое, резко нарастает число сердечных сокращений. Без видимых причин на первый взгляд.
Примерная клиническая картина такова:
- Ощущение ударов в груди. В норме человек их не чувствует, это уже указание на неполадки в работе органа.
- Одышка. Нарастающая. Сначала на фоне выраженных физических нагрузок, потом в полном покое. Обуславливается нарушением газообмена и гипоксией.
- Перебои в работе сердца. Сокращения пропускаются, отклоняется ритм. Частота повышается до 150 и более ударов в минуту.
- Потливость, гипергидроз.
- Бледность кожных покровов.
- Цианоз носогубного треугольника.
- Ощущение бегания мурашек по телу или же озноб.
- Тремор.
- Отечность нижних конечностей.
После приступа возникает полиурия: обильное мочеиспускание. Продолжается оно несколько часов.
Симптомы наджелудочковой тахикардии появляются в 70% ситуаций.
Но на фоне длительно текущего отклонения клиническая картина смазывается, пациент перестает чувствовать проблему. Это усложняет раннее выявление состояния.
Диагностика
Тахикардия бывает синусовой и пароксизмальной, различаются они от места возникновения электроимпульса, который заставляет сердце сокращаться. Для постановки диагноза врач ФНКЦ ФМБА проводит физикальный осмотр, собирает анамнез и назначает анализы.
Физикальный осмотр включает в себя:
- внешний осмотр пациента;
- измерение частоты сердечных ударов;
- измерение артериального давления.
Инструментальное исследование:
- ЭКГ;
- ЭКГ при дополнительной нагрузке на организм;
- суточный мониторинг ЭКГ;
- ЭХО;
- стресс-эхокардиография;
- МРТ;
- КТ-кардиография.
Осложнения и прогноз
Вероятные последствия течения наджелудочковой тахикардии:
- Остановка сердца. Внезапная или на фоне приступа. Каждый пароксизм повышает риски.
- Инфаркт.
- Инсульт.
- Недостаточность, дисфункциональные расстройства.
- Когнитивные нарушения вплоть до сосудистой деменции, которая по симптомам напоминает болезнь Альцгеймера и плохо поддается коррекции.
Прогнозы отличаются и зависят от основного диагноза. На фоне органических расстройств всегда неблагоприятные. После проведения хирургического лечения несколько лучше.
В отсутствии данных за изменения со стороны самих кардиальных структур положительны. Риск возникновения описанных выше осложнений и внезапной смерти составляет, примерно, 20-50% в перспективе 5-ти лет.
Профилактика
Профилактика заключается в ранней диагностике. Зачастую успех напрямую зависит от пациента и его отношения к своему здоровью. Основные рекомендации, которые следует выполнять при профилактике:
- умеренные регулярные физические нагрузки;
- правильное питание;
- отказ от вредных привычек;
- избегание ситуаций, приводящих к стрессу, вызывающих тревожность;
- соблюдение предписаний лечащего врача.
Главное своевременно диагностировать тахикардию, чтобы вовремя перейти к профилактике. Ознакомиться с программами нашего центра можно по ссылке.
Механизм развития патологического процесса
Понимание путей формирования НЖТ играет большую роль в деле выявления способов устранения ускоренного ритма и восстановления адекватной работоспособности всего организма в целом.
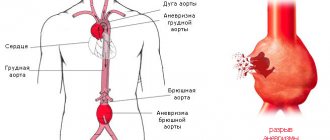
Наджелудочковая (суправентрикулярная) тахикардия — результат возникновения дополнительного (эктопического) очага электрического сигнала в кардиальных структурах.
Краткая анатомическая справка
При нормальном положении вещей, сердце работает автономно. Его ткани, представленные клетками кардиомиоцитами способны к спонтанному возбуждению, без сторонних стимулов.
Исходя из этого, можно понять, почему орган продолжает работать у казалось бы мертвых пациентов.
За нормальную генерацию импульса отвечает синусовый узел или естественный водитель ритма. Это скопление наиболее активных структур.
Но, на фоне работы названного образования, возможно формирование сторонних очагов сигналов. Обычно они появляются в предсердиях или же атриовентрикулярном узле.
Оба варианта опасны, но в меньшей степени, если сравнивать с желудочковой разновидностью тахикардии.
Тем самым, лечение заключается в устранении атипично измененного участка и восстановлении адекватной проводимости кардиальных структур.
Как лечить пароксизмальную наджелудочковую тахикардию
В центре ФНКЦ ФМБА есть несколько вариантов лечения. В зависимости от степени недуга, лечащий врач может разместить вас в терапевтическом отделении. Вы будете находиться под постоянным присмотром профессионалов и получать своевременную медицинскую помощь. Обычно это медикаментозная терапия. Если симптомы стандартной терапии недостаточно, то вам могут предложить проведение катетерной абляции аритмии. При этом, пункционным доступом под местным обезболиванием, под контролем рентгена с помощью катетера производят точную диагностику очага аритмии и, точечно воздействуя на нее радиочастотным импульсом или холодом, устраняют причину пароксизмальной тахикардии.
Причины возникновения
Множество причин, способствующих возникновению наджелудочковых тахикардий, можно разделить на 2 группы:
- Внесердечные — внешние факторы, заболевания или состояния, не связанные с сердцем, которые могут запустить аритмию:
- эмоциональный стресс или физическая нагрузка;
- употребление никотина, алкоголя, кофеина, лекарственных средств (сердечные гликозиды, антидепрессанты, мочегонные препараты);
- эндокринологические заболевания — например, гиперфункция щитовидной железы (тиреотоксикоз) или опухоль надпочечников, продуцирующая адреналин и норадреналин (феохромоцитома);
- лихорадка;
- анемия;
- электролитные нарушения — избыток или, наоборот, недостаток некоторых минеральных веществ в крови (калия, натрия, магния, кальция);
- сдвиг кислотно-щелочного баланса (рН крови).
- Внутрисердечные — сюда относятся органические заболевания сердца:
- ишемическая болезнь сердца (ИБС);
- хроническая сердечная недостаточность (ХСН);
- врожденные и приобретенные пороки сердца;
- кардиомиопатии;
- перикардиты;
- постинфарктный кардиосклероз;
- хроническое легочное сердце
Клинический случай
Ко мне на прием в поликлинику пришла женщина 34 лет с жалобами на приступы учащенного сердцебиения, сопровождающиеся ощущением дурноты и небольшим головокружением. Данные симптомы стали беспокоить больную около 2 месяцев назад. Также женщина отметила, что в последнее время стала раздражительной, ухудшился сон. При общем осмотре были обнаружены нерегулярный пульс и увеличение щитовидной железы.
Пациентке выполнена ЭКГ, на которой не было зафиксировано патологических изменений. Пациентка направлена на консультацию к кардиологу и эндокринологу. Кардиолог провел холтеровское мониторирование ЭКГ, на котором обнаружились пароксизмы мономорфной предсердной тахикардии с ЧСС до 160/мин. Назначенные эндокринологом УЗИ и гормоны щитовидной железы показали признаки аутоиммунного тиреоидита — диффузное увеличение ЩЖ, снижение уровня ТТГ, высокие концентрации Т4 и антител к ТПО.
Выставлен диагноз «тиреоидит Хашимото, тиреотоксическая фаза, пароксизмальная ПТ». Выписаны бета-блокаторы для урежения ЧСС, показано дальнейшее наблюдение у эндокринолога для контроля гормонального фона и заместительной терапии.
Советы специалиста
В профилактике приступов НЖТ важную роль играет устранение причины. Поэтому я настоятельно рекомендую своим пациентам бросить курить, ограничить употребление кофе, алкоголя, избегать сильного стресса и чрезмерных физических нагрузок. Также необходимо провести обследование на предмет выявления заболевания, которое могло спровоцировать развитие аритмии, и его грамотное лечение (ИБС, ХСН, диффузный токсический зоб и т. д.). Важно помнить, что тахикардия является либо нормальной реакцией организма на стресс, либо симптомом поражения сердца. Для этого важен факт наблюдения за собой и своим ритмом. Если вы замечаете повышение частоты приступов, запишитесь на консультацию к врачу, предварительно для себя отметив, в каких состояниях появляется тахикардия.
В тех случаях, когда очевидной связи нет, доктор порекомендует вам пройти обследования. Первоочередным шагом в решении проблемы патологической тахикардии будет избавление от любых факторов, способных вызвать ее у здорового человека, то есть, стрессов. Сохраняйте спокойствие и берегите себя – важный совет в лечении нарушений ритма.
Предсердная тахикардия
NB. Ознакомьтесь с содержанием урока и составьте общее представление о теме. Не стремитесь сразу запомнить все подробности. Это удобнее будет сделать при дальнейшем пошаговом выполнении упражнений к уроку. Переход к упражнениям находится в нижней части страницы.
Предсердная тахикардия — увеличение частоты возбуждений и сокращений предсердий более 100 в минуту. Источник возбуждения сердца при предсердной тахикардии находится в предсердиях, а не в синусовом узле. На ЭКГ регистрируются предсердные зубцы P, которые отличаются по форме от зубцов P синусового происхождения. Зубцы P расположены перед желудочковыми комплексами QRS.
В большинстве случаев предсердная тахикардия имеет пароксизмальный характер, т.е. эпизод учащения сокращений предсердий внезапно начинается и так же внезапно заканчивается. Непароксизмальная предсердная тахикардия встречается значительно реже и имеет длительный или часто рецидивирующий характер.
Посмотрите пример предсердной тахикардии на ЭКГ 1.
ЭКГ 1. Эпизод пароксизмальной предсердной тахикардии
Источник ЭКГ.
На ЭКГ 1 синим цветом отмечен участок, на котором зарегистрирован короткий эпизод пароксизмальной предсердной тахикардии. Внезапность начала и окончания — одно из отличий данного варианта аритмии от синусовой тахикардии. Видно также, что зубцы P во время пароксизма предсердной тахикардии (синий цвет) морофологически отличаются от зубцов P синусового происхождения (красный цвет).
Посмотрите на схему 1.
Схема 1. Источник возбуждения сердца в предсердиях
Источник схемы.
На схеме 1 показана ситуация, когда источник импульса находится в предсердиях. Видно, что путь распространения возбуждения зависит от того места в предсердиях, в котором возникает импульс. Поэтому форма зубца P на ЭКГ может быть разной: зубец P может быть более узким, зазубренным и даже отрицательным.
Если источник предсердной аритмии расположен в верхних участках предсердия (ближе к синусовому узлу), то зубцы P во II отведении положительные, а при локализации источника аритмии в нижних отделах предсердия — отрицательные, как это показано на ЭКГ 2 ниже.
ЭКГ 2. Предсердная тахикардия
Источник ЭКГ.
На ЭКГ 2 зарегистрирована предсердная тахикардия. Синим цветом отмечены отрицательные зубцы P перед комплексами QRS.
При высокой частоте возбуждения и сокращения предсердий не все импульсы могут проводиться к желудочкам. В этом случае возникает функциональная блокада атриовентрикулярного соединения. На ЭКГ в таких случаях регистрируют меньшее число желудочковых комплексов QRS, чем предсердных зубцов P, как это показано на ЭКГ 3.
ЭКГ 3. Предсердная тахикардия с блокадой атриовентрикулярного проведения
Источник ЭКГ.
На ЭКГ 3 предсердная тахикардия с частотой предсердных сокращений около 300 в минуту. Многие зубцы P сливаются с зубцами T предшествующих сердечных циклов. На нескольких участках зубцы P отмечены синими стрелками. Если бы при таком предсердном ритме все импульсы из предсердий проводились к желудочкам, то возник бы риск развития желудочковой тахикардии с возможным переходом в фибрилляцию желудочков.
Если импульсы возбуждения возникают в нескольких участках предсердий, то развивается многофокусная (или мультифокальная) предсердная тахикардия. На ЭКГ регистрируют зубцы Р, возникающие с непрерывно меняющейся частотой (от 100 до 250 в мин.), постоянно изменяющими свою форму (не менее 3 различных морфологических вариантов зубцов Р), отделенными друг от друга отрезками изолинии. Пример мультифокальной предсердной тахикардии приведен на ЭКГ 4.
ЭКГ 4. Мультифокальная предсердная тахикардия
Источник ЭКГ.
Основные признаки предсердной тахикардии:
- Частота предсердных сокращений больше 100 в минуту.
- Форма зубцов P при предсердной тахикардии отличается от зубцов P при синусовом ритме.
- Зубцы P могут быть отрицательными в отведениях II, III, aVF.
- Зубцы P предшествуют комплексу QRS. Вместе с тем возможно развитие функциональной атриовентрикулярной блокады, при которой число комплексов QRS меньше числа зубцов P.
- Комплекс QRS, как правило, не изменен по сравнению с синусовым ритмом.
- В большинстве случаев предсердная тахикардия имеет пароксизмальный характер с внезапным началом и внезапным окончанием.
- При мультифокальной предсердной тахикардии регистрируют зубцы P с постоянно меняющейся частотой и с разной формой.
Перейти к упражнениям
Общее описание
Суправентрикулярная тахикардия
– это распространенная разновидность аритмии, берущая начало в зоне, располагающейся выше желудочков сердца. Основными особенностями этого вида аритмии являются резкое увеличение частоты сердечных сокращений и сохранение патологического ритма на протяжении некоторого периода времени. В настоящее время это нарушение работы сердца встречается очень часто у людей старше 20 лет.
Существует пять основных типов суправентрикулярных аритмии, различных по этиологии и патофизиологии : атриовентрикулярная узловая тахикардия, атриовентрикулярная тахикардия, предсердная тахикардия, внутрипредсердная тахикардия, синоатриальная реципрокная тахикардия (следует отметить, что такие виды суправентрикулярных аритмии, как фибрилляция предсердий и трепетание предсердий, как правило, стоят обособленно от этой группы).
В зоне риска:
мужчины и женщины вне зависимости от возраста