Причины
Точный процент распространенности спазма коронарных сосудов, иначе именуемого, как стенокардия Принцметала, среди населения установить пока не удается. Это указывает на то, что пациентов с подобным диагнозом не так много. Однако из-за сходства клинической картины с другими формами ИБС вы всегда должны помнить о возможности появления данной проблемы.
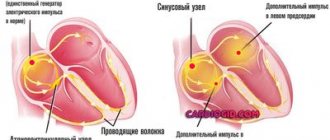
В основе возникновения сердечного спазма лежат два ключевых фактора:
- Наличие атеросклеротических бляшек внутри сосуда. Это выглядит, как скопления жировых и воспалительных клеток, которые откладываются во внутренней стенке венечных (коронарных) артерий.
- Спазм. Когда вы испытываете стресс, много курите или занимаетесь неподъемным физическим трудом, происходит сужение просвета сосудов, питающих кровью ваш главный «двигатель» в организме. Учитывая наличие в артериях бляшек, резко снижается поступления кислорода к мышечным волокнам сердца, что провоцирует начало приступа.
Указанные два фактора остаются ключевыми в процессе развития заболевания.
Помните, что спазм редко длится дольше 5-10 минут. Этого времени недостаточно для возникновения некроза (инфаркта, отмирания) отдельных мышечных волокон, поэтому паниковать не стоит. Однако развивается нехватка питания клеток с присоединением характерных симптомов.
Теперь я перечислю факторы, которые провоцируют спазм сосудов сердца:
- Возраст. Традиционно от вариантной стенокардии страдают пациенты после 45-50 лет.
- Пол. Мужчины более подвержены различным вариантам ИБС.
- Атеросклеротическое поражение сосудов сердца и всего организма. Чем больше бляшки в артериях (и чем они толще), тем выше шанс появления типичных признаков болезни.
- Курение. Никотин – вещество, которое стимулирует спазм артерий во всем теле пациента. На фоне наличия бляшек в сосудах приступ может возникать фактически после каждой выкуренной сигареты. Все зависит от выраженности атеросклеротического процесса.
- Стресс. Под воздействием эмоционального напряжения мышечная оболочка сосудов сокращается, уменьшая доставку кислорода и питательных веществ в клетки сердца.
Симптомы
Некоторые пациенты, с которыми мне приходилось работать, считали, что симптомы одинаковы для всех. Именно поэтому мне приходилось им разъяснять, что проявления могут варьироваться в зависимости от индивидуальных особенностей организма. Разумеется, при этом все же можно выделить ряд общих моментов.
Клиническая картина вариантной стенокардии, причиной которой является именно резкое уменьшение диаметра коронарных сосудов, во многом напоминает традиционную стенокардию напряжения. Большинство форм ИБС сходны между собой. Моей задачей, как врача, остается дифференциальная диагностика патологических состояний. От этого напрямую зависит подход к лечению.
Жалобы, с которыми ко мне или к другому кардиологу обращаются за помощью:
- Давящая боль в области сердца, которая может распространяться на левую руку, шею, челюсть. Я часто слышу, как ее сравнивают с ощущением скручивания, судорогой в груди. Иногда больные указывают на жжение, которое самостоятельно может пройти в течение 5-10 минут.
- Ускорение сердцебиения. На фоне болевого синдрома происходит учащение пульса. Недавно женщина рассказывала, что, кроме дискомфорта в груди, у нее «сердце хотело выскочить через рот». Согласитесь, это очень красноречивое описание.
- Одышка. Признак, который иногда может являться единственным клиническим проявлением патологии.
- Холодный пот. Признак возникает при тяжелых формах заболевания.
- Тошнота, рвота, спутанность сознания – редкие, но встречаемые спутники вариантной стенокардии.
Вам будет полезно знать, что вариантная стенокардия не связана с физической нагрузкой. Для большинства форм ИБС характерно нарастание болевого синдрома при активной ходьбе, подъеме тяжестей и тому подобное. При стенокардии Принцметала ощущения возникают спонтанно, часто в одно и то же время суток. 55-65% случаев приступов припадают на предутренние часы.
Интраваскулярный ультразвук
Еще одним инструментом кардиолога является метод интраваскулярного ультразвука (IVUS). В сосуд вводят ультразвуковой зонд. Порядок манипуляций напоминает таковой при ПТКА: после позиционирования проводника зонд проводят к месту стеноза. Ультразвук позволяет просмотреть 1 мм тканей на расстоянии от излучателя. Всего на верхушке катетера используется 64 таких кристалла (пьезоэлемента). С помощью этого метода возможно определить состав бляшек и их фибринные, липидные и кальциевые составляющие. Чаще всего к ультразвуку прибегают при неоднозначности ангиографической картины, используя как дополнительный метод обследования.
Всех нас на физиологии мучили графиками давления в сосудах. Мало кто на младших курсах мог подумать, что эти данные действительно используются в диагностике. При каждой коронароангиографии исследуют давление в коронарных артериях и его изменения в зависимости от наличия стенозированных участков. Для этого к исследуемому участку подводят детектор диаметром 0,014 дюймов. Этот катетер продвигают до самого конца коронарной артерии. Потом его тянут обратно. Таким образом фиксируется давление на всем протяжении артерии. На мониторе врачи наблюдают изменение давления; в месте наибольшего его перепада чаще всего и оказывается самый стенозированный участок. Постепенное изменение давления является свидетельством диффузного заболевания сосудов. Важно откалибровать детектор до самого исследования. После аппликации аденозина наблюдается гиперемия, то есть увеличение циркуляции крови, что симулирует состояние нагрузки. После этого давление на протяжении сосуда измеряется еще раз, что позволяет определить, являются ли места стенозирования важными, вызывают ли именно они боли у пациента при физических нагрузках. Аденозиновый тест не является безопасным: возможно развитие нарушений сердечного ритма, однако из-за короткого периода полувыведения аденозина лишь кратковременно.
Методы диагностики
Для диагностики вариантной стенокардии я, согласно современным рекомендациям и протоколам, использую комплексный подход к оценке состояния пациента. Многое в процессе выявления основного заболевания зависит от качества первой беседы с больным.
Ключевыми особенностями, которые позволяют мне диагностировать именно спазм коронарных артерий, являются:
- Эпизодичность симптоматики, которая не связана с физической нагрузкой. Больные утром могут страдать от боли в груди, но после обеда идти в тренажерный зал и выполнять полный комплекс упражнений.
- Появление дискомфортных ощущений примерно в одно и то же время дня.
- Непродолжительность приступа, который проходит самостоятельно с дальнейшей нормализацией состояния человека.
Для подтверждения соответствующего диагноза я всегда дополнительно назначаю ряд инструментальных и лабораторных исследований.
Инструментальные
Традиционно первым делом проводится регистрация ЭКГ. Данный метод позволяет оценить электрическую функцию сердца, которая на фоне различных форм ИБС меняется. Важно отметить, что каких-либо отклонений на ЭКГ вне приступа может и не быть вовсе. Это говорит в пользу именно спазма коронарных артерий. Однако для достоверности исследования необходимо «поймать» пациента в период болевого синдрома, что порой бывает крайне трудно, учитывая ночные приступы. На пленке будет регистрироваться подъем сегмента ST, что является типичным для уменьшения кровоснабжения миокарда.
Для удобства пациента и упрощения себе задачи я использую холтеровское мониторирование. Методика предусматривает круглосуточную регистрацию ЭКГ у конкретного больного с дальнейшей расшифровкой результатов. С помощью данного исследования я легко устанавливаю время эпизода спазма коронарных артерий.
Дополнительные методы
Для полноценной оценки состояния больного также используются следующие процедуры:
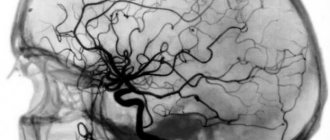
- Ангиография сосудов сердца. Суть метода заключается в визуализации коронарных артерий пациента на мониторе после введения контрастного вещества в кровеносное русло. Это позволяет мне точно установить место спазма. Однако опять же нужно «ловить» больного в момент приступа.
- Эхокардиография. Методика базируется на ультразвуковом исследовании сердца. На экране вы можете увидеть полости органа, а я оцениваю его функциональную активность. При стенокардии Принцметала особых патологических изменений не возникает.
- Проба с дозированной нагрузкой. Вам предлагают в контролированной обстановке выполнять упражнения на велотренажере или беговой дорожке. В это время происходит регистрация ЭКГ, измеряется давление и оценивается общее состояние. При возникновении болей в сердце процедура останавливается. Однако при вариантной стенокардии больные традиционно хорошо переносят нагрузку.
На основе результатов диагностических процедур подбирается индивидуальное лечение.
Спазмы коронарных сосудов и ацетилхолиновый тест
Спазмы коронарных артерий часто являются причиной болей за грудиной в ночное время суток у пациентов без видимых изменений коронарных сосудов. Таким пациентам также назначают коронароангиографию и проводят вышеуказанный провокационный тест, чтобы исключить психогенные или некардиальные причины таких симптомов. Сейчас у каждого человека, уже сдавшего физиологию, должна промелькнуть мысль: «Почему ацетилхолин?». Если вы не находите ответа, возможно, придется снова открыть учебник. Дело в том, что эндотелий сердца при аппликации ацетилхолина вырабатывает NO, что приводит к расширению сосудов. Ацетилхолин оказывает вазоконстрикторное действие на гладкомышечные клетки сосудов в результате прямой их стимуляции, если эндотелий поврежден. Таким образом можно отличить здоровый эндотелий от поврежденного. Здоровые сосуды реагируют на ацетилхолин расширением, поврежденные же сужаются. При сужении сосудов более чем на 75 % по сравнению с аппликацией нитроглицерина внутрикоронарно говорят о коронарном спазме.
Источники:
- М. Winkhardt. Das Herzkatheterlabor (Einführung in die Aufgabenbereiche des kardiologischen Assistenzpersonals). Steinkopff Verlag Darmstadt, 2005.
- Byrne R. A. et al. Coronary balloon angioplasty, stents, and scaffolds //The Lancet. – 2022. – Т. 390. – №. 10096. – С. 781-792.
Насколько это опасно?
Прогноз для пациентов со спазмом коронарных сосудов относительно благоприятен. Патология не вызывает критического повреждения миокарда, но при отсутствии адекватного лечения сохраняется риск развития нарушений ритмической деятельности сердца. Такая проблема может стать причиной существенного ухудшения состояния больного или даже смерти.
Поэтому важно вовремя обратиться к врачу. Соблюдение его рекомендаций в 90% случаев способствует полному устранению клинической картины и стабилизации самочувствия человека с возвращением к обычной жизни.
Совет специалиста
Наиболее простым и эффективным советом, который я даю всем больным, остается отказ от курения. Никотин вызывает резкий сосудистый спазм, провоцируя усугубление болезни. В некоторых случаях исключение табака может быть достаточной мерой для минимизации симптомов. Важно понимать, что чем больше негативных факторов одновременно на вас влияет, тем выше шанс развития спазма сердца. Пол и возраст вам не изменить. Однако элементарное желание бросить курить и начало адекватной терапии способствует полному устранению неприятных симптомов данного заболевания.
Клинический случай
К нам в клинику обратился мужчина 46 лет с жалобами на давящую боль в груди, которая возникала в покое преимущественно в ночное время и распространялась на левую руку. Больной страдает от проблемы в течение 3 месяцев. Днем симптомы пропадают. Занятия в тренажерном зале не отягощают состояние пациента. Болезнь связывает с перенесенным стрессом.
Мужчина курит 1,5 пачки сигарет в день, страдает от гипертензии (160/100 мм рт.ст.). ЭКГ в покое без отклонений. Мы решили использовать холтеровское мониторирование. В три часа ночи был зафиксирован приступ ишемии длительностью 4 минуты.
Утром при повторной регистрации ЭКГ патологических изменений не было обнаружено. Остальные лабораторные и инструментальные тесты в норме. Больному был установлен диагноз ИБС. Вазоспастическая стенокардия, атеросклероз коронарных артерий. Артериальная гипертензия II стадии, 2 степень, риск. Мною назначен «Амлодипин» (10 мг 1 раз на день внутрь), «Нитроглицерин» (1 таблетка под язык во время приступа), «Аспирин» (75 мг 1 раз в сутки), «Розувастатин» (20 мг в сутки), коррекция образа жизни – отказ от курения, минимизация стресса. При повторном осмотре через 2 недели пациент отметил полное отсутствие новых приступов боли в груди. Чувствует себя хорошо, толерантность к физическим нагрузкам без ограничений.
Буду рад, если эта статья оказалась полезной. Делитесь своим опытом о пережитых эпизодах сдавливающей боли в сердце в комментариях: чем спасались и что лучше помогает. Наши эксперты помогут Вам разобраться в ситуации.
Ишемическая болезнь сердца (ИБС)
Ишемическая болезнь сердца (ИБС) — это тип сердечного заболевания, которое развивается, когда артерии сердца не могут доставить достаточное количество богатой кислородом крови к сердцу. Это основная причина смерти в России, и по всему миру.
Симптомы
Острое коронарное событие, такое как сердечный приступ, может вызвать следующие симптомы:
Стенокардия, которая может ощущаться как давление, сдавливание, жжение или стеснение во время физической активности. Боль или дискомфорт обычно начинаются за грудиной, но они также могут возникать в руках, плечах, челюсти, горле или спине. Боль может ощущаться как расстройство желудка, а также:
- Холодный пот
- Головокружение
- Тошнота или чувство несварения желудка
- Боль в шее
- Одышка, особенно при активной деятельности
- Нарушения сна
- Слабость
Женщины несколько реже, чем мужчины, испытывают боль в груди. Вместо этого они с большей вероятностью испытают:
- Головокружение
- Усталость
- Тошнота
- Давление или стеснение в груди
- Боль в животе
У женщин также чаще, чем у мужчин, отсутствуют симптомы ишемической болезни сердца.
Но не у всех одинаковые симптомы, и у некоторых людей их может не быть до того, как будет диагностирована ишемическая болезнь сердца.
Факторы риска
Существует множество факторов риска развития ишемической болезни сердца. Ваш риск ишемической болезни сердца возрастает вместе с количеством имеющихся у вас факторов риска и их серьезностью. Некоторые факторы риска, такие как высокое кровяное давление и высокий уровень холестерина в крови, могут быть изменены путем изменения здорового образа жизни. Другие факторы риска, такие как пол, пожилой возраст, семейная история и генетика, раса и этническая принадлежность, не могут быть изменены.
Причины
Существует три основных типа ишемической болезни сердца: обструктивная болезнь коронарных артерий, необструктивная болезнь коронарных артерий и коронарная микрососудистая болезнь.
Ишемическая болезнь сердца поражает крупные артерии на поверхности сердца. У многих людей есть как обструктивные, так и необструктивные формы этого заболевания. Коронарное микрососудистое заболевание поражает крошечные артерии в сердечной мышце.
Проблемы с работой кровеносных сосудов сердца могут вызвать ишемическую болезнь сердца.
Например, кровеносные сосуды могут не реагировать на сигналы о том, что сердцу требуется больше богатой кислородом крови. Обычно кровеносные сосуды расширяются, чтобы обеспечить больший приток крови, когда человек физически активен или находится в состоянии стресса. Но если у вас ишемическая болезнь сердца, размер этих кровеносных сосудов может не измениться, или кровеносные сосуды могут даже сузиться.
Причина этих проблем не до конца ясна. Но это может включать в себя:
- Повреждение или повреждение стенок артерий или крошечных кровеносных сосудов в результате хронического воспаления, высокого кровяного давления или диабета.
- Молекулярные изменения, которые являются частью нормального процесса старения. Молекулярные изменения влияют на то, как гены и белки контролируются внутри клеток.
При необструктивной ишемической болезни сердца повреждение внутренних стенок коронарных артерий может вызвать их спазм (внезапное сжатие). Это называется спазмом сосудов. Спазм заставляет артерии временно сужаться и блокирует приток крови к сердцу.
Со временем стенки ваших артерий могут покрыться жировыми отложениями. Этот процесс известен как атеросклероз, а жировые отложения называются атеромой. Атеросклероз может быть вызван факторами образа жизни, такими как курение и регулярное употребление чрезмерного количества алкоголя.
Диагностика
Если врач считает, что вы подвержены риску ишемической болезни сердца, он может провести оценку риска, также вас спросят о вашей медицинской и семейной истории, вашем образе жизни, а также возьмут анализ крови
Для подтверждения ишемической болезни сердца могут потребоваться дополнительные тесты, в том числе:
- тест на беговой дорожке
- радионуклидное сканирование
- компьютерная
- томография
- МРТ
- коронарная ангиография
Лечение и профилактика
Ваш план лечения зависит от того, насколько серьезна ваша болезнь, серьезности ваших симптомов и любых других состояний здоровья, которые у вас могут быть. Возможные методы лечения ишемической болезни сердца включают изменения здорового образа жизни, лекарства или процедуры, такие как аортокоронарное шунтирование или чрескожное коронарное вмешательство.
Ваш врач может порекомендовать вам на протяжении всей жизни вносить изменения в здоровый образ жизни, в том числе:
- Стремясь к здоровому весу. Потеря всего 3-5 % от вашего текущего веса может помочь вам справиться с некоторыми факторами риска ишемической болезни сердца, такими как высокий уровень холестерина в крови и диабет. Большая потеря веса также может улучшить показатели артериального давления.
- Быть физически активным. Обычная физическая активность может помочь справиться с факторами риска ишемической болезни сердца, такими как высокий уровень холестерина в крови, высокое кровяное давление или избыточный вес и ожирение. Перед началом любой программы упражнений спросите своего врача, какой уровень физической активности подходит вам.
- Здоровое питание для сердца, такое как план питания DASH (Диетические подходы к прекращению гипертонии). План здорового питания для сердца включает фрукты, овощи и цельные злаки и ограничивает потребление насыщенных жиров, трансжиров, натрия (соли), добавленных сахаров и алкоголя.
- Управление стрессом. Изучение того, как справляться со стрессом, расслабляться и справляться с проблемами, может улучшить ваше эмоциональное и физическое здоровье.
- Бросить курить. Существуют научные доказательства того, что никотин и ароматизаторы, содержащиеся в продуктах для вейпинга, могут повредить вашему сердцу и легким.
- Получите достаточно хорошего качественного сна. Рекомендуемое количество сна для взрослых составляет от 7 до 9 часов в день.
Ваш врач может рекомендовать лекарства для лечения ваших факторов риска или лечения основных причин ишемической болезни сердца. Некоторые лекарства могут уменьшить или предотвратить боль в груди и справиться с другими заболеваниями, которые могут способствовать развитию ишемической болезни сердца.
- Ингибиторы АПФ и бета-блокаторы помогают снизить кровяное давление и уменьшить нагрузку на сердце.
- Блокаторы кальциевых каналов снижают кровяное давление, позволяя кровеносным сосудам расслабиться
- Лекарства для контроля уровня сахара в крови, такие как эмпаглифлозин, канаглифлозин и лираглутид, помогают снизить риск осложнений при ишемической болезни сердца и диабете.
- Нитраты, такие как нитроглицерин, расширяют ваши коронарные артерии и облегчают или предотвращают боль в груди от стенокардии.
- Статины и/или нестатиновая терапия для контроля высокого уровня холестерина в крови. Ваш врач может рекомендовать терапию статинами, если у вас повышенный риск развития ишемической болезни сердца или инсульта или если у вас диабет и вы в возрасте от 40 до 75 лет.
Вам может потребоваться процедура или операция на сердце для лечения более запущенной ишемической болезни сердца.
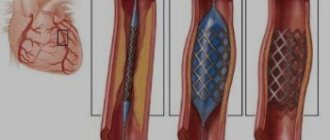
- Чрескожное коронарное вмешательство (ЧКВ) для открытия коронарных артерий, которые сужены или заблокированы накоплением атеросклеротической бляшки. Небольшая сетчатая трубка, называемая стентом, обычно имплантируется после ЧКВ, чтобы предотвратить повторное сужение артерии.
- Аортокоронарное шунтирование (АКШ) для улучшения притока крови к сердцу путем использования нормальных артерий от грудной стенки и вен от ног для обхода заблокированных артерий. Хирурги обычно используют АКШ для лечения людей с тяжелой обструктивной болезнью коронарных артерий в нескольких коронарных артериях.
- Трансмиокардиальная лазерная реваскуляризация или коронарная эндартерэктомия для лечения тяжелой стенокардии, связанной с ишемической болезнью сердца, когда другие методы лечения слишком рискованны или не работают.
Источники
«Coronary heart disease», Национальная служба здравоохранения Великобритании,
https://www.nhs.uk/conditions/coronary-heart-disease/
«Coronary heart disease», The National Heart, Lung, and Blood Institute (NHLBI),
https://www.nhlbi.nih.gov/health-topics/coronary-heart-disease
«Overview of Coronary Artery Disease», Всемирный медицинский справочник «The Merck Manuals»,
https://www.msdmanuals.com/professional/cardiovascular-disorders/coronary-artery-disease/overview-of-coronary-artery-disease?query=coronary%20heart%20disease