Статья на конкурс «био/мол/текст»: Клетки иммунной системы путешествуют по лимфе и кровотоку в поисках антигена, который можно распознать и начать защитную иммунную реакцию. Но значительная часть Т-лимфоцитов находится не в крови и не в лимфоузлах, а в органах, не относящихся к иммунной системе. Эта статья рассказывает, чем заняты резидентные Т-клетки тканей, как они туда попадают и какие преимущества для медицины может дать их изучение.
Обратите внимание!
Эта работа заняла первое место в номинации «Лучшая статья по иммунологии» конкурса «био/мол/текст»-2015.
Спонсором номинации «Лучшая статья о механизмах старения и долголетия» является фонд «Наука за продление жизни». Спонсором приза зрительских симпатий выступила фирма Helicon.
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Адекватная защитная реакция при заражении патогенным вирусом — уничтожить зараженные клетки, не допустив распространения инфекции по организму и гибели большего числа клеток. Зараженная вирусом клетка может заметить в себе вирус и начать аутофагию либо апоптоз — или получить инструкцию для программируемой клеточной гибели от Т-киллера.
Цитотоксический Т-лимфоцит, или Т-киллер — вершина эволюции адаптивного иммунитета, ведь для распознавания фрагмента вируса (антигена) на зараженной клетке он использует Т-клеточный рецептор, случайно и независимо собирающийся на каждой Т-клетке в тимусе. Не имеющий аналогов вне адаптивной иммунной системы позвоночных механизм сборки Т-клеточного рецептора использует преимущества, полученные позвоночными при дупликациях генома в процессе эволюции и протекает с участием особых белков-рекомбиназ, когда-то заимствованных у ДНК-транспозонов (см. подробнее в статье Чудакова «Анализ индивидуальных репертуаров Т-клеточных рецепторов»).
Классическая иммунология человека построена на изучении иммунных клеток крови просто в силу того, что анализ крови можно взять у любого пациента, исследовать в норме и в патологии. Именно на клетках крови была выстроена классификация Т-лимфоцитов: деление на Т-киллеры и Т-хелперы, которые проверяют антигенную специфичность Т-киллеров, выдают им «лицензию на убийство» и способны управлять всем ходом иммунного ответа через сигнальные растворимые молекулы — цитокины. А также более позднее выделение из ветви Т-хелперов группы регуляторных Т-клеток, подавляющих избыточный адаптивный иммунитет.
Но как нам напоминает реклама йогурта, значительная часть клеток иммунной системы сосредоточена вокруг слизистой оболочки пищеварительного тракта и в других тканях. В то время как в 5–6 литрах крови взрослого человека находится около 6–15 миллиардов лимфоцитов, то число Т-клеток, находящихся в эпидермисе и коже, оценивают в 20 млрд [1], в печени взрослого мужчины — еще 4 млрд [2]. Достаточно ли изучения клеток крови для полного описания функций Т-клеток, если в периферических органах Т-клеток больше, чем в кровотоке? И достаточно ли классических субпопуляций, чтобы описать все типы Т-клеток, находящихся в организме человека?
Жизненный цикл Т-лимфоцита
Каждая Т-клетка после сборки Т-клеточного рецептора проходит тестирование на функциональность случайно собранного рецептора (положительная селекция) и отсутствие специфичности к собственным антигенам организма (отрицательная селекция), то есть на отсутствие очевидной аутоиммунной угрозы. Этапы селекции происходят в вилочковой железе, тимусе; при этом более 90% клеток-предшественников погибает, не сумев правильно собрать рецептор либо пройти селективный отбор. Выжившие Т-клетки пролиферируют и выходят из тимуса в кровоток — это наивные Т-лимфоциты, не встречавшиеся с антигеном. Наивная Т-клетка циркулирует по крови и периодически заходит в лимфоузлы, где в Т-клеточной зоне контактирует со специализированными антигенпрезентирующими клетками.
После встречи с антигеном в лимфоузле Т-клетка приобретает способность снова делиться — становится предшественницей Т-клеток памяти (TSCM, stem cell memory T cells). Cреди клона её потомков появляются клетки центральной памяти (TCM), короткоживущие эффекторные клетки, осуществляющие иммунную реакцию (SLEC или TEMRA-клетки), и эффекторные клетки-предшественники памяти TEM, в свою очередь при делении дающие TEMRA[3]. Все эти клетки выходят из лимфоузла и перемещаются по крови. Эффекторные клетки затем могут выйти из кровотока для осуществления иммунной реакции в периферической ткани органа, где находится патоген. Что потом — снова путешествие по крови и лимфоузлам?
Рисунок 1. Эмиграция эффекторной Т-клетки в ткань при вирусной инфекции. Сигналы воспаления от зараженных эпителиальных клеток при участии резидентных клеток передаются эндотелию сосудов, клетки эндотелия привлекают эффекторные Т-клетки хемокинами CXCL9, CXCL10. Роллинг: при движении по посткапиллярной венуле в ткани эффекторная клетка замедляется, образуя временные контакты между Е-селектинами и P-селектинами на клетках эндотелия. Остановка: эффекторная клетка плотно прикрепляется к эндотелию при взаимодействии LFA-1 и других альфа-интегринов с ICAM-1/VCAM-1/MAdCAM-1 (на эндотелии). Трансмиграция: эффекторная Т-клетка связывает эндотелиальный JAM-1 молекулами PECAM, CD99, LFA-1 и проникает через клетки эндотелия в подслизистую. Рисунок из [3].
Процесс трансмиграции лейкоцита.
Клетки стромы, то есть основы лимфоузла, выделяют сигнальные вещества для того, чтобы позвать Т-клетку в лимфоузел — хемокины. Распознают хемокины лимфоузлов рецепторы хоуминга CCR7 и CD62L. Но на эффекторных клетках отсутствуют оба этих рецептора. Из-за этого долгое время было загадкой, как эффекторные клетки могут попасть из периферической ткани обратно во вторичные лимфоидные органы — селезенку и лимфоузлы.
В то же время стали накапливаться данные о различиях в репертуарах мембранных маркеров и профилях транскрипции между Т-клетками памяти в крови (TEM) и Т-клетками памяти в других органах, которые никак не укладывались в концепцию постоянной миграции Т-клеток между тканями и кровью. Решено было выделить новую субпопуляцию: резидентные клетки памяти, которые населяют определенный орган и не рециркулируют — TRM-клетки [4].
Рисунок 2. Схема перехода потомков активированных Т-лимфоцитов между популяциями. Рисунок из [14].
Что происходит, когда Т-клетки созревают?
Другое важное событие происходит в тимусе, когда Т-клетки созревают. Тимус проходит процесс, известный как «отрицательный отбор», в котором Т-клеткам, которые могут вызывать аутоиммунные реакции, дают возможность отмирать. Это разработано, чтобы препятствовать тому, чтобы иммунная система напала на тело случайно. Иногда этот процесс нарушается, вызывая аутоиммунные заболевания, которые могут вызвать серьезные медицинские проблемы.
Т-клетка может делать все что угодно, в зависимости от ее типа. Некоторые связываются с клетками и убивают их, если клетки стали инфицированными, тогда как другие хранят память о специфических антигенах, чтобы организм мог быстро реагировать, если эти антигены идентифицированы. Т-клетки-помощники выявляют ситуации, в которых требуется ответ иммунной системы, и запускают передачу различных сигналов остальной части тела. Регуляторные Т-клетки вымываются после инфекции, стараясь удалить клетки, у которых развился аутоиммунный ответ.
Происхождение резидентных Т-клеток тканей
Откуда впервые появляются резидентные клетки ткани? Это потомки эффекторных клеток, которые потеряли способность рециркулировать. Некоторые периферические для иммунной системы ткани, например, слизистая тонкого кишечника, брюшная полость, — позволяют эффекторным Т-лимфоцитам проникать внутрь свободно; другие — очень ограниченно, большой поток эффекторных Т-клеток в эти ткани наблюдается только при реакции воспаления. К тканям второго типа относятся отделенные барьером от иммунной системы, к примеру, головной и спинной мозг, а также многие другие: периферические ганглии, слизистые половых органов, легкие, эпидермис, глаза. Разница между двумя типами тканей — в экспрессии дополнительных молекул хоуминга для эффекторных Т-клеток, например, молекулы адгезии для проникновения в эпителий MadCAM-1 [3].
Рисунок 3. «To home or not to home?» — сложный выбор эффекторной клетки. To home — процесс хоминга, или миграции Т-клеток, например, в наиболее привычное для наивных клеток место — лимфоузел. Альтернатива — не отправляться в путешествие по организму и превратиться в резидентную клетку ткани.
Как работают Т-клетки?
Когда вирус или другой захватчик попадает в систему человека, организм получает иммунологический ответ. У некоторых клеток есть рецепторы, которые могут идентифицировать атакующее вещество и могут активировать различные клетки в организме, чтобы найти и уничтожить вредных захватчиков.
Люди с сильной иммунной системой обычно имеют большое количество лейкоцитов и Т-клеток. Пациенты с аутоиммунными заболеваниями или страдающие от рака часто подвергаются подсчету клеток крови, которые могут сказать врачам, насколько хорошо эти и другие полезные клетки выживают и борются со своей болезнью.
Резидентные Т-клетки в старении тканей человека
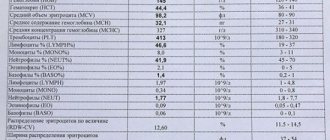
Карта соотношений присутствия отдельных субпопуляций Т-клеток в разных органах человека, как ни странно, была составлена только в 2014 году. Команда Донны Фарбер из медицинского центра Колумбийского Университета Нью-Йорка провела сравнение фенотипов Т-клеток, выделенных из крови и тканей доноров органов всех возрастных групп от 3 до 73 лет, всего по 56 донорам [5]. Анализ субпопуляций Т-клеток при помощи проточной цитофлуориметрии подтвердил многие данные, полученные методами с меньшим разрешением и меньшей статистикой, и некоторые черты описания иммунной системы, перенесенные с иммунологии мыши на человека, к примеру, снижение содержания наивных Т-лимфоцитов при старении во всех органах.
Уменьшение числа наивных Т-клеток с возрастом связано с быстрым старением тимуса (вилочковой железы), в котором будущие Т-клетки проходят этапы сборки Т-клеточного рецептора, проверку работоспособности рецептора и селекцию на отсутствие аутоиммунного потенциала. Важно не только снижение абсолютной численности наивных Т-клеток, но и уменьшение разнообразия репертуара Т-клеточных рецепторов, а значит, и возможности сформировать адаптивный иммунный ответ на ранее незнакомую инфекцию [6]. Для наивных Т-киллеров подтвердилось прогрессирующее падение численности в крови и лимфоузлах, хотя для наивных Т-хелперов отрицательная корреляция численности с возрастом в данном исследовании оказалась значительной только во вторичных лимфоидных органах, но не в крови.
Выделение Т-лимфоцитов памяти, эффекторных клеток памяти и короткоживущих эффекторных клеток из слизистых легких, тонкого и толстого кишечника, паховых и мезентериальных лимфоузлов доноров органов позволило впервые оценить динамику данных популяций в тканях человека при старении. Доля центральных клеток памяти ожидаемо растет с течением жизни, в соответствии с ростом числа инфекций, которые успели встретиться организму и попасть в библиотеку памяти иммунной системы. Растет и процент терминально дифференцированных эффекторных Т-киллеров (TEMRA), но только в лимфоузлах и в селезенке; в нелимфоидных тканях численность TEMRA падает. Эффекторные клетки памяти TEM стремительно заполняют нишу для Т-клеток в тканях ребенка, быстро, примерно к 12 годам вытесняя наивные Т-клетки. Короткоживущие терминально дифференцированные Т-киллеры чаще всего встречаются в крови, селезенке и слизистых легких в любом возрасте, а вот среди Т-хелперов эта субпопуляция представлена исчезающе малым числом клеток. Аналогично мало центральных клеток памяти среди Т-киллеров, преимущественно они находятся в слизистых двух барьерных тканей: легких и кишечника.
Широкими мазками карту распределения Т-лимфоцитов человека можно обрисовать так: наивные Т-клетки путешествуют по крови и периодически заходят во вторичные лимфоидные органы, киллеры-TEMRA находятся в крови, селезенке и легких. Для центральных клеток памяти, судя по всему, характерно более индивидуальное распределение по тканям, чем для других субпопуляций: во всяком случае, закономерностей динамики при старении разных тканей выявить не удалось. Эффекторные клетки памяти, включающие в себя и TRM субпопуляцию, доминируют среди Т-клеток слизистых барьерных тканей. В целом, при старении Т-клеточного иммунитета нелимфоидные ткани большую возрастную динамику типов Т-клеток [5]. Стабильность тканевых клеток проще объяснить, если разобраться, какие из эффекторных клеток TEM остаются в ткани, становятся резидентными TRM, и из каких событий состоит их жизнь после отказа от путешествий по организму.
Рисунок 4. Пути циркуляции Т-лимфоцитов различных субпопуляций. Tnaive — наивные Т-клетки, вместе с субпопуляцией TCM перемещаются по крови и заходят в Т-клеточную зону различных лимфоузлов, в капиллярах тканей встречаются, но в ткань не выходят (красная траектория). Эффекторные Т-клетки (голубой цвет) перемещаются по лимфе и кровотоку, при попадании в лимфоузел не заходят в Т-клеточные зоны (центр лимфоузла) — траектория лилового цвета. Резидентные Т-клетки тканей (показаны зеленым в коже и различными цветами в слизистых) перемещаются только внутри ткани — траектория зеленого цвета. Рисунок из [9], с изменениями.
Каковы типы Т-клеток?
В организме есть несколько различных типов Т-клеток, каждый из которых имеет определенную функцию. Т-хелперные клетки способны быстро делиться и помогать иммунному ответу всего организма на атаку, создавая полезный белок под названием цитокин. Другой тип, часто называемый ячейкой памяти, помогает организму бороться с повторными инфекциями, не давая человеку подхватить одну и ту же болезнь более одного раза.
Один из наиболее полезных типов этих ячеек также имеет огромный недостаток. Цитотоксические клетки разрушают опухоли или видоизмененные клетки, подобно солдатам, отражающим захватчиков. К сожалению, при трансплантации этот тип клеток может неправильно идентифицировать пересаженный орган как угрозу и атаковать его. Цитотоксические клетки считаются одним из основных факторов отторжения трансплантата.
Как отличить резидентные клетки тканей от примесей клеток крови?
Резидентные Т-клетки корректно, но неудобно каждый раз определять по способности индивидуальной клетки мигрировать в лимфоузлы, поэтому необходимо составить список характерных признаков, по которым можно определить принадлежность к этой субпопуляции. Резидентные Т-лимфоциты в тканях-естественных барьерах организма (например, в легких и слизистой тонкого кишечника) немного похожи на классические эффекторные клетки крови: экспрессируют маркер активированных клеток CD69, причем экспрессия стабильна в течении жизни при взрослении и старении и характерна для всех нелимфоидных тканей. Но вдобавок CD69 колокализуется с маркером CD103, который обозначает группу молекул адгезии — интегринов, способствующих прикреплению резидентной Т-клетки к эпителию и к фибробластам в подслизистой выбранного органа. Для эффекторных Т-клеток во вторичных лимфоидных органах экспрессия CD103-интегринов совершенно нехарактерна: TEM клетки постоянно сохраняют подвижный фенотип.
У карты, составленной коллективом Донны Фарбер, есть крупный недочет: неясно, насколько чисто удается выделить Т-лимфоциты из органа, какую долю анализируемых клеток на самом деле составляют Т-лимфоциты крови из капилляров внутри органа.
Особенно остро вопрос загрязнения клетками крови стоит для легких, не случайно субпопуляционный состав Т-клеток легких неожиданно похож на Т-клетки крови и лимфоузлов. Вопрос загрязнения клетками крови был изящно решен для Т-лимфоцитов мыши: подопытных мышей заражали вирусом лимфоцитарного хориоменингита после пересадки трансгенного клона Т-клеток P14, специфичного к данному вирусу. В результате при инфекции большая часть циркулирующих клеток была представлена вирус-специфичным клоном P14, и его присутствие в тканях можно было отследить иммунофлуоресценцией по P14-специфичному антителу. Перед тем, как мышей убивали, им в кровь вводили антитело к маркеру Т-киллерных клеток анти-CD8, оно быстро распространялось по кровотоку и связывалось со всеми Т-киллерами в крови (но не в тканях). При микроскопии срезов органов легко было отличить резидентные киллерные TRM от только недавно вышедших из крови в орган клеток, помеченных анти-CD8 антителом [7]. Численность резидентных клеток, подсчитанная этим методом, превышала в 70 раз определенные методом проточной цитометрии числа; разница меньше, чем в два раза, наблюдалась только для резидентных клеток лимфоузлов и селезенки: получается, стандартные методики выделения лимфоцитов из органов плохо подходят для анализа киллерных резидентных клеток и существенно занижают размеры популяции.
В каких процессах участвуют Т-клетки?
Т-клетка — это тип лимфоцитов или лейкоцитов, который участвует в функции иммунной системы. Т-клетки могут связываться с различными клетками организма, убивая инфицированные клетки и атакуя антигены, которые могут вызвать заболевание. Снижение уровня Т-клеток может указывать на то, что кто-то страдает от заболевания, которое вызывает иммунную супрессию, или что кто-то принимает лекарства, которые подавляют функции иммунной системы, как это делается для подготовки к пересадке органов.
Работа резидентных Т-клеток: не стоит путать туризм с эмиграцией
Мышиные резидентные клетки тканей в нормальной ситуации почти не перемещаются внутри нелимфоидной ткани и достаточно прочно прикреплены молекулами адгезии к строме органа. Когда резидентные макрофаги той же ткани секрецией цитокинов инициируют реакцию воспаления, ТRM приобретают большую подвижность и патрулируют близлежащий эпителий в поисках зараженных клеток.
Если воспалительная реакция усиливается, то клетки понимают это как сигнал о подкреплении: к работе патрульных TRM подключаются вновь прибывающие из крови TCM и TEM -клетки. Эти клетки крови куда более подвижны и лучше перемещаются в эпителии: значит ли это, что именно в крови находятся готовые действовать Т-киллеры среди TEM , а CD8+ TRM выполняют в ткани хелперные и регуляторные функции?
C одной стороны, Т-хелперы по спектру Т-клеточных рецепторов более тканеспецифичны, то есть пересечений между репертуарами Т-клеточных рецепторов клеток, взятых из разных тканей, совсем мало, тогда как клетки одного клона Т-киллера встречаются в разных тканях среди TEM[5]. Спектр функций и репертуар антигенной специфичности TRM еще предстоит исследовать, но способности к уничтожению зараженных клеток тканей у TRM -киллеров точно есть. Более того, афинность вирус-специфичных Т-клеточных рецепторов (ТКР) резидентных киллерных клеток выше, чем у вирус-специфичных клеток центральной памяти в модели мышиной инфекции полиомавирусом, протекающей в ткани головного мозга [8].
Однако размер популяции Т-клеток зависит не только от специфичности Т-клеточных рецепторов к инфекциям, которые раньше протекали в данном органе, но и от гомеостатической пролиферации Т-клеток — размножения более удачливых клеток для заполнения емкости органа по числу Т-лимфоцитов. По маркерам CD28 и CD127 на поверхности клеток можно отличить недавно и давно активированные через Т-клеточный рецептор клетки от тех, которые получили только гомеостатический сигнал к пролиферации от фактора роста IL-7. При старении ткани гомеостатическое размножение клеток начинает преобладать над пролиферацией активированных через ТКР клеток.
Независимо от Т-клеточных рецепторов часто функционируют NKT-клетки, крупный тип резидентных клеток печени, встречающиеся и в других тканях. Они могут быть активированы NK-клеточными рецепторами через распознавание не индивидуальных антигенов, а общих молекулярных паттернов опасности и тканевого стресса. При активации CD8+ NKT-клетки выделяют цитотоксические гранулы и лизируют подозрительные клетки ткани, к примеру, единичные опухолевые клетки и зараженные вирусами клетки, экспрессирующие и выставляющие на внешней мембране MHC-подобные стрессорные молекулы. При старении тенденция TRM к активации без Т-клеточного рецептора через NK-клеточные рецепторы или цитокиновые сигналы может приводить к ошибочному лизису клеток ткани, недостаточному контролю над хронически зараженными или перерождающимися участками эпителия.
Патологические проявления, связанные с работой резидентных Т-клеток включают в себя органоспецифичные аутоиммунные синдромы и синдромы хронического воспаления в ткани. Примеры хронического воспаления, поддерживаемого резидентными Т-лимфоцитами — контактный дерматит и псориаз, а механизмом служит выделение воспалительных факторов IL-17 резидентными Т-киллерами и IL-22 резидентными Т-хелперами дермы. CD8+ эффекторные Т-киллеры, находящиеся в головном мозге, похожи по совокупности мембранных молекул-маркеров на TRM кожи, кишечника и легких и способны подталкивать развитие перемежающегося рассеянного склероза при периодических выбросах воспалительных цитокинов; неясно, однако, есть ли в норме в головном мозге TRM популяция или же это Т-лимфоциты, оставшиеся в ткани после нейротропной вирусной инфекции [9].
Функции резидентных клеток памяти в норме, при отсутствии инфекции или хронического воспаления, могут включать в себя cross-talk (взаимную регуляцию преимущественно через секрецию цитокинов и костимуляторные молекулы) с неклассическими малоизученными лимфоидными клетками, такими как ассоциированные со слизистыми гамма/дельта Т-клетки, несущие альтернативный вариант сборки Т-клеточного рецептора; или лимфоидные клетки врожденного иммунитета (innate lymphoid cells, ILC), которые делят с Т-и В-лимфоцитами общие черты эпигенетического ландштафта, но не имеют Т-/В- или NK-клеточных рецепторов [10, 11].
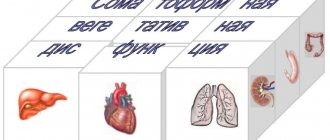
TRM клетки контактируют с антигенпрезентирующими клетками тканей — это дендритные клетки кожи и резидентные макрофаги тканей. Резидентные миелоидные клетки в разных тканях дифференцированы и слабо похожи друг на друга. К примеру, макрофаги маргинальной зоны селезенки, макрофаги печени и микроглия (макрофаги мозга) будут сильно отличаться и по морфологии, и по спектру функций. Кроме обнаружения антигенов в ткани, резидентные макрофаги заняты регуляцией процессов старения и самообновления тканей, в частности, выделяют факторы роста и цитокины, стимулирующие деление стволовых клеток тканей. В жировой ткани, к примеру, макрофаги стимулируют дифференцировку новых жировых клеток, но при переходе в активированное M1-состояние, запускают воспаление и вместо дифференцировки заставляют увеличиваться и набухать имеющиеся жировые клетки. Сопутствующие изменения метаболизма жировой ткани приводят к накоплению жировой массы и в последние годы связываются с механизмами развития ожирения и диабета II типа. В коже цитокины, выделяемые макрофагами и резидентными гамма/дельта Т-клетками стимулируют деление стволовых клеток при регенерации эпидермиса и стволовых клеток волосяных фолликулов [12, 13]. Можно предположить, что хелперные TRM клетки при патрулировании эпителия и образовании контактов с тканевыми макрофагами могут модулировать спектр и объем выделяемых последними факторов роста для стволовых клеток, воспалительных цитокинов и факторов ремоделирования эпителия, и тем самым участвовать в обновлении тканей.
Рисунок 5. Предполагаемые функции резидентных Т-лимфоцитов тканей. Часть функций может выполняться во взаимодействии с резидентными макрофагами (см. пояснения в тексте).
Роль регуляторных Т-клеток в патогенезе псориаза: обзор литературы
Введение
Псориаз является распространенным хроническим рецидивирующим воспалительным кожным заболеванием, связанным с аномальной пролиферацией кератиноцитов, гиперплазией сосудов и инфильтрацией дермы и эпидермиса воспалительными клетками [1], что приводит к значительному ухудшению качества жизни пациентов. Распространенность псориаза варьирует от 1 до 4% в популяции, генез заболевания определяется как многофакторный [2]. Было предложено несколько гипотез патогенеза псориаза. Ранее псориаз считался заболеванием, вызванным повышенной активностью кератиноцитов; однако недавние исследования указывают на ключевую роль лимфоцитов в патогенезе этого заболевания [3]. Элементы врожденного иммунитета, такие как дендритные клетки, естественные киллеры (NK), Т-клетки, нейтрофильные гранулоциты и макрофаги, а также Т-лимфоциты, CD8+ и CD4+ (Т-хелперы 1, (Th1), Th17), представляющие приобретенный иммунитет, в равной мере участвуют в иммунном ответе при псориазе [4, 5]. Не ясно, связано ли развитие заболевания с кератиноцитами или лимфоцитами, но эффективность иммунодепрессантов и иммуномодулирующих препаратов, таких как циклоспорин, метотрексат, и биологической терапии [6] свидетельствует о важной роли этих клеток и их цитокинов в патогенезе псориаза. В патофизиологии воспаления при этом заболевании ведущую роль играют лимфоциты Th1, Th17 и их цитокины [фактор некроза опухоли (ФНО) α, интерферон (ИФН) –γ, интерлейкин (ИЛ) -6, ИЛ-8, ИЛ-12, ИЛ-22 и ИЛ-23], а также взаимодействие между этими клетками, кератиноцитами и антигенпрезентирующими клетками (AПК), что способствует возникновению и поддержанию патологического эпидермального роста [7]. Активность этих клеток модулируется недавно описанными Т-лимфоцитами определенного типа – регуляторными Т-клетками (Treg-клетки). Treg-клетки способны ингибировать иммунологические ответы и поддерживать кожный иммунологический гомеостаз, предотвращая аутоиммунные реакции против аутоантигенов. Они играют роль при нескольких аутоиммунных заболеваниях, таких как рассеянный склероз (РС), аутоиммунный диабет 1-го типа, воспалительные заболевания кишечника (ВЗК), тяжелые формы аллергии (в т. ч. атопический дерматит), ревматоидный артрит, полигландулярный синдром (ПГС) 2-го типа, иммунная дисрегуляция, полиэндокринопатии, энтеропатии, Х-хромосомный синдром и псориаз [8]. В настоящем обзоре анализируется роль Treg-клеток в патогенезе псориаза.
Регуляторные Т-клетки
CD4+Foxp3+ регуляторные Т-лимфоциты (Treg-клетки) имеют важное значение для иммунного гомеостаза и представляют собой подкласс CD4+T-клеточных рецепторов (ТКР) αβ+. Отсутствие Treg-клеток или фактора транскрипции Foxp3, экспрессируемого ими, приводит к развитию молниеносного аутоиммунного полиорганного поражения, что было продемонстрировано на мышах, у которых отсутствовали или присутствовали в значительно меньшем количестве Treg-клетки, что привело к развитию аутоиммунного гастрита, тиреоидита, сахарного диабета и ВЗК [9, 10]. Несколько исследований на животных моделях продемонстрировали, что дефекты в CD4+CD25+Foxp3+Т-клетках ответственны за развитие аутоиммунных реакций, а восстановление Treg-клеток может обратить вспять эту реакцию [11]. Поддержание иммунного гомеостаза в организме человека играет особенно важную роль при тяжелых воспалительных и аутоиммунных процессах, возникающих у пациентов, которые страдают иммунной дисрегуляцией, полиэндокринопатией, энтеропатией и Х-сцепленным синдромом. На самом деле у этих пациентов развивается несколько аутоантител и аутоиммунных заболеваний, в связи с нарушенной регуляцией иммунной системы Treg-клетками, и без пересадки костного мозга они умирают в молодом возрасте [9]. В отличие от других CD4+Т-клеток, которые дифференцируются вне тимуса из обычных CD4+Т-клеток, Treg-клетки могут развиваться в качестве отдельной популяции в тимусе. По этой причине Treg-клетки часто рассматриваются в качестве отдельной клеточной линии. Тем не менее степень, в которой эти клетки являются независимыми от обычных Т-клеток, в настоящее время не до конца определена [12, 13]. Treg-клетки продемонстрировали высокую степень устойчивости к сохранению фенотипических и функциональных свойств и способность адаптироваться к окружающей среде. Циркулирующие Treg-клетки состоят из 2-х основных групп (популяций): 1) тимической, которая, как представляется, отвечает критериям клеточной линии, и 2) образующейся адаптивно и, по всей видимости, не обладающей специфическими характеристиками. Первая группа представлена естественными Treg-клетками (nTreg), которые формируются в тимусе на ранних стадиях развития плода (14-я неделя гестации). Клетки nTreg дифференцируются от тимоцитов, которые экспрессируют TCRs с повышенным сродством к главному комплексу гистосовместимости; там они дифференцируются и экспрессируют CD25, α-цепь рецептора ИЛ-2 и Foxp3. Вторая группа индуцируется внешними антигенами и экстратимическими сигналами, которые могут регулироваться Foxp3 в обычных Т–клетках, превращая их в индуцированные Treg-клетки (iTreg), CD4+CD25+клетки, которые переходят из предшественников CD25 в периферические лимфоидные органы [14, 15]. Клетки nTreg и iTreg имеют сходный фенотип и способны модулировать воспаление несколькими механизмами действия, которые еще не полностью изучены. iTreg, индуцированный ИЛ-2 и трансформирующий фактор роста β (TGF-β) имеют сходный фенотип, но они отличаются от nTreg, т. к. генерируются из наивных CD4+клеток (не имевших контакта с антигеном) и требуют дополнительной стимуляции для разработки маркеров памяти. CD4+CD45RA+CD25+клеток в наивных фракциях мало, однако они обладают самым высоким регенеративным потенциалом [16] и могут значительно повышать число клеток CD4+CD25, которые станут CD25+iTreg. Несмотря на то что ИЛ-2 и TGF-β требуются только для генерации iTreg-клеток, оба этих цитокина необходимы для поддержания Foxp3, экспрессируемого nTreg и iTreg-клетками [17]; экспрессия Foxp3 nTreg-клетками тем не менее более стабильна, чем экспрессия iTreg-клетками, возможно, потому, что эти клетки непрерывно стимулируются аутоантигенами. Foxp3 экспрессируется человеческими и мышиными iTreg-клетками[18, 19]. Действие Treg-клеток направлено главным образом против Т-клеток и/или дендритных клеток – эти клетки могут быть ингибированы 3-мя основными моделями регуляторных процессов: 1) цитокинами; 2) прямым ингибированием (от контакта клетки с клеткой); 3) конкуренцией за факторы роста. Рассмотрим подробнее примеры механизмов, с помощью которых Treg-клетки могут модулировать иммунную систему путем контактного ингибирования от клетки к клетке. ФНО-β вызывает прямой подавляющий эффект эффекторных Т-клеток, в то время как ИЛ-10 косвенно ингибирует созревание АПК [20]. Фибриногеноподобный белок-2 способен индуцировать апоптоз эффекторных Т-клеток и предотвращать созревание дендритных клеток [21]. Гранзим A/B и перфорин вызывают апоптоз эффекторных Т–клеток [22], а продукция аденозина CD39/73 – расщепление аденозинтрифосфата (АТФ), что приводит к остановке клеточного цикла в эффекторных Т-клетках и предотвращает их созревание. Кроме того, он уменьшает антигенпрезентирующую способность дендритных клеток путем связывания с A2A-рецепторами этих типов клеток [23]. Связывание галектина-1 с эффекторными Т-клетками и дендритными клетками может остановить клеточный цикл и/или вызвать апоптоз [24], CTLA-4 и CD80/86 связываются с дендритными клетками, в результате чего снижается костимуляция и презентация антигенов [25]; ген активации лимфоцитов-3 (CD223, гомолог CD4) предотвращает созревание и снижает способность представлять антиген в дендритных клетках, связанный с молекулой главного комплекса гистосовместимости II [26]; нейропилин-1, по всей видимости, уменьшает антигенную презентацию на дендритных клетках [27]. Treg-клетки также могут предотвращать контакт между растворимыми факторами и другими воспалительными клетками, такими как Т-клетки и дендритные клетки, путем связывания и депривации растворимых модуляторов, ведущих к ингибированию иммунной системы [28]. Таким образом, Treg-клетки обладают различными механизмами подавления иммунного ответа (табл. 1).
Клетки nTreg тимусного происхождения CD4+CD25+FOXP3+Т-клетки способны подавлять следующие типы клеток: CD4+Т-клетки, дендритные клетки, CD8+Т-клетки, NK Т-клетки, NK-клетки, моноциты/макрофаги, В-клетки, тучные клетки, базофилы, эозинофилы и остеобласты [29, 30]. Клетки iTreg разделены на два общих клеточных типа: Т–регуляторные клетки 1-го типа (Tr1) и клетки Th3Treg. Tr1–клетки способны продуцировать значительное количество ИЛ-10 и ФНО-β у человека и у мышей, а также секретировать в небольшом объеме ИЛ-2, ИЛ-5, IFN-γ и ИЛ–15, которые могут поддерживать Tr1-клеточную пролиферацию даже без активации ТКР [31, 32]. Ингибирующая активность Tr1 осуществляется посредством растворимых медиаторов, что может быть нивелировано в присутствии анти-ИЛ-10 антител in vitro [31, 32]. Th3-клетки секретируют в основном ФНО-β, который имеет основополагающее значение для трансформации их из CD4+наивных Т-клеток и для пролиферации. Они играют ключевую роль в оральной толерантности к чужеродным антигенам и аутоиммунных состояниях [33, 34]. Их регуляторная активность обусловлена главным образом производством цитокина (т. е. ФНО-β), также они взаимодействуют с Th17-клетками (рис. 1) [35].
Другие представленные популяции Т-клеток демонстрируют наличие регуляторной функции. В последнее время также были описаны определенные типы В-клеток с регуляторной функцией – регуляторные В-клетки [36]. Ключевую роль в развитии и функционировании Treg-клеток играет Foxp3 – транскрипционный фактор семейства Forkhead, молекулярный маркер и фактор спецификации последовательности клеточных поколений для Treg-клеток. Foxp3 имеет фундаментальное значение при дифференцировке nTreg-клеток в тимусе, а продукт его трансляции регулирует множество генов, необходимых для супрессорной активности, пролиферативной и метаболической функции Treg-клеток и вытесняет альтернативные пути Т-клеточной дифференцировки [10, 37]. Уровни Foxp3 увеличиваются под действием нескольких цитокинов, таких как ИЛ-2, ФНО-β, ретиноевая кислота, 17-β-эстрадиол, и путем передачи сигнала посредством сфингазина-1-фосфат рецептора 1 [38]. Отсутствие функциональных Treg-клеток у мышей с мутацией со сдвигом рамки гена Foxp3, ответственной за фенотип «scurfy», который является фатальным для гомозиготных самцов сразу после рождения из-за гиперпродукции CD4+Т-лимфоцитов и других типов клеток, приводит к неконтролируемой секреции цитокинов с обширной полиорганной инфильтрацией [39]. Treg-клетки впервые были выявлены при их экспрессии из CD25. Кроме того, CD25 также экспрессируют недавно активированные Т-клетки, что приводит к включению CD4+CD25+эффекторных Т-клеток в популяцию Treg-клеток. Иcпользование проточной цитометрии на основе анализа экспрессии Foxp3 в Т-клетках стало «золотым стандартом» для определения Treg-клеток после открытия того факта, что экспрессия Foxp3 играет ключевую роль в дифференцировке и поддержании Treg-клеток [40]. Тем не менее стало очевидным, что Foxp3 также может быть экспрессирован и эффекторными Т-клетками после активации [41], повышая вероятность того, что при любой оценке числа или функции Treg-клеток в анализ могут быть включены недавно активированные эффекторные Т-клетки в Treg-клеточной популяции. Кроме того, Foxp3 является ядерным белком и для оценки его экспрессии в Т-клетках необходима фиксация и пермебилизации клеток, что приводит к невозможности получения жизнеспособных клеток для проведения дальнейшего функционального анализа. Недостатки Т-клеточной супрессии
Изменение функции Treg-клеток приводит к невозможности подавления иммунного ответа при аутоиммунных заболеваниях, т. к. эти клетки являются основными в иммунном гомеостазе. Существует несколько механизмов, с помощью которых Treg-клетки влияют на активацию Т-клеток и дендритных клеток. Регулирование Treg-клетками при аутоиммунитете может быть осуществлено путем изменения количества Т–клеток, нарушения модели регуляторного процесса и механизмами, с помощью которых эффекторные Т-клетки противостоят Treg-клеткам. Доказательства того, что неадекватное количество Treg-клеток может способствовать развитию аутоиммунных заболеваний, были получены на модели у мышей «scurfy» с возникновением агрессивной аутоиммунной реакции, что косвенно может свидетельствовать о возможном успешном лечении аутоиммунных заболеваний у мышей посредством адаптивной передачи Treg-клеток дикого типа [9, 11]. Число Treg-клеток зависит от их развития, персистирования и пролиферации на периферии и их миграции в места воспаления. Генетические факторы, по всей видимости, играют важную роль для Treg-клеток тимического происхождения. Выход из тимуса и дальнейшее существование Treg-клеток регулируются факторами, которые увеличивают экспрессию Foxp3, связанную с CD28, ФНО-β, дендритными клетками и общим рецептором γ-цепи цитокина (ИЛ-2, ИЛ-4, ИЛ-7 и ИЛ-15) [42–44]. Дисфункцию Treg-клеток трудно проанализировать и продемонстрировать in vivo, в связи с чем необходимо создание моделей для оценки активности этих клеток при воспалении in vivo. Как уже упоминалось ранее, нарушенная активность Treg-клеток является результатом дефекта одного или нескольких из многочисленных механизмов действия этих клеток. Это может происходить в условиях, в которых имеется неадекватная экспрессия молекул клеточной поверхности, участвующих в ответе на действие ингибирующих цитокинов или межклеточных модуляций (например, CTLA-4, CD39, ген активации лимфоцитов 3, гранзим А и CD95, также известный как FAS), или в результате снижения способности продуцировать растворимые факторы (такие как ФНО-β, ИЛ-10 и ИЛ-35), которые участвуют в некоторых аспектах супрессии [45]. Генетические факторы также могут быть вовлечены в эти механизмы, а местные иммунные условия могут влиять на действие Treg-клеток. Другой механизм, с помощью которого происходит нарушение функции Treg-клеток, основан на резистентности эффекторных Т-клеток к сигналам ингибирования. Внутриклеточная резистентность к супрессии была показана в CD4+Т-клетках памяти и клетках Th17 [46]. ИЛ-2, ИЛ-4, ИЛ-7 и ИЛ-15, поддерживающие пролиферацию эффекторных Т-клеток, избегая ингибирующие сигналы Treg-клеток, приводят к тому, что эти цитокины в краткосрочной перспективе позволяют эффекторным Т-клеткам обойти супрессию Treg-клеток. Кроме того, несколько членов семейства рецепторов ФНО также вовлечены в этот процесс.
Treg-клетки и аутоиммунные заболевания
Нарушенная активность Treg-клеток наблюдается при нескольких аутоиммунных заболеваниях. При данной патологии обычно изменяется количество Treg-клеток или происходят изменения в системе ингибирования, при этом аутореактивные Т- и В-клетки способствуют иммунологической реакции против аутоантигенов и развитию аутоиммунных заболеваний. Нарушение функции Treg-клеток может быть связано с полиорганным иммунным ответом, что способствует чрезмерному повреждению тканей. Роль количества Treg-клеток при аутоиммунных расстройствах была продемонстрирована при нескольких иммуноопосредованных заболеваниях. Значимость функциональной активности этих клеток была показана в нескольких исследованиях, в которых иммуносупрессивная терапия увеличивала их количество. Нарушение функции Treg-клеток имеет значение при многих аутоиммунных заболеваниях, таких как: диабет 1-го типа, РС, системная красная волчанка (СКВ), ревматоидный артрит, ВЗК и некоторые кожные аутоиммунные заболевания. Сахарный диабет 1-го типа является аутоиммунным заболеванием, при котором происходит постепенная деструкция панкреатических островков поджелудочной железы. У NOD мышей (мыши с диабетом без ожирения) было показано, что количество Treg-клеток уменьшается по мере прогрессирования заболевания и что эффекторные Т-клетки становятся резистентными к супрессии, а введение Treg-клеток или лечение с помощью ИЛ-2 улучшает течение болезни [47–49]. Количество Treg-клеток у больных диабетом является предметом дискуссий. По результатам первоначальных исследований регистрировалось значительное уменьшение количества CD4+CD25+Treg-клеток при диабете [50], в то время как по результатам других исследований не выявлено каких-либо различий в количестве Treg-клеток[51, 52]. В работах было показано снижение способности Treg-клеток реагировать на ИЛ-2 (дефект сигнального рецептора ИЛ-2 на CD4+CD25+Т-клетках) [53] и недостаточное количество Treg-клеток в поджелудочной железе пациентов с диабетом 1-го типа [54]. Также было продемонстрировано, что имеется внутриклеточная резистентность эффекторных Т-клеток к подавлению Treg-клетками при диабете 1-го типа [55, 56]. РС является аутоиммунным заболеванием, которое характеризуется воспалительным поражением и дегенерацией центральной нервной системы. На модели РС у мышей было показано, что при отсутствии Treg-клеток их введение снижало частоту возникновения этого заболевания [40, 57]. В большинстве исследований не было обнаружено различий, касаемых количества Treg-клеток в крови пациентов, страдающих РС, и пациентов контрольной группы [58–60], однако было выявлено увеличение количества Treg-клеток в цереброспинальной жидкости [60]. В некоторых исследованиях было показано, что количество Treg-клеток при РС в процессе лечения с использованием IFN-β менялось [61–63]. В некоторых работах продемонстрировано нарушение супрессивной способности Treg-клеток, хотя корреляции между их функцией и активностью заболевания не выявлено [64, 65]. Кроме того, отмечается, что при РС способность Treg-клеток продуцировать ИЛ-10 нарушена [65], а эффекторные Т-клетки устойчивы к супрессии [64]. СКВ – аутоиммунное заболевание, которое характеризуется наличием аутоантител и иммунных комплексов, направленных против нескольких органов, в том числе кожи, суставов, почек и центральной нервной системы. Ряд исследований продемонстрировали, что у пациентов с СКВ процент CD4+CD25hi-клеток снижается и что это снижение обратно коррелирует с активностью болезни [66–68]. Несмотря на то что в исследованиях не обнаружено нарушение функции Treg–клеток [69], некоторые авторы показали снижение активности этих клеток [70]. Была изучена резистентность эффекторных Т-клеток к Treg-клеткам при СКВ, но полученные результаты носят противоречивый характер, поскольку некоторые исследования не обнаружили нарушений [71, 72], а два последних исследования продемонстрировали, что эффекторные Т-клетки могут избегать супрессии при СКВ [73, 74]. Ревматоидный артрит является аутоиммунным заболеванием, при котором в основном поражаются синовиальные оболочки. В нескольких исследованиях было показано, что Treg-клетки в периферической крови больных исследуемой группы не отличаются от таковых у пациентов контрольной группы [75–77], однако имеются данные о том, что процент Treg-клеток выше в синовиальной жидкости у пациентов с ревматоидным артритом, чем у пациентов контрольной группы [75–77]. Несмотря на результаты исследований, в которых не было выявлено различий в функции Treg-клеток у пациентов с ревматоидным артритом [76, 77], у них был выявлен фокальный дефект в продукции IFN-γ и ФНО [78] и в сигнальном рецепторе CTLA-4-опосредованного ингибирования Т-клеток [79]. У пациентов, получающих лечение анти-ФНО-α-терапией, было выявлено увеличение числа периферических Treg-клеток [78]. ВЗК относятся к группе воспалительных заболеваний толстой и тонкой кишки. Два основных типа ВЗК – это неспецифический язвенный колит и болезнь Крона. В исследованиях описано увеличение количества CD4+CD25+Foxp3+Т-клеток у лиц с болезнью Крона [80, 81], в то время как, по данным других авторов, было показано, что число CD4+CD25hiFoxp3+Т-клеток было ниже у больных с активными формами ВЗК [82–84]. Исследования кишечника продемонстрировали увеличение количества Treg-клеток в собственной пластинке слизистой оболочки и в брыжеечных лимфатических узлах, особенно при наличии воспалительной реакции [82, 83]. Функциональные исследования Treg-клеток и реакции эффекторных Т-клеток на супрессию показали результаты, аналогичные таковым в контрольной группе [85–87]. В нескольких исследованиях была проанализирована роль Treg-клеток при кожных заболеваниях, предполагалось, что они могут быть вовлечены в патогенез воспаления кожи при аутоиммунных поражениях. Quaglino и соавт. [88] продемонстрировали, что абсолютные значения и доля CD4+CD25brightFoxp3+клеток значительно снижаются при буллезном пемфигоиде по сравнению со здоровой группой контроля, а также показали снижение ФНО-β и ИЛ-10 в сыворотке крови и уменьшение циркулирующих CD4+CD25brightFoxp3+клеток у пациентов с системной и локализованной склеродермией, по сравнению с контрольной группой. Уменьшение количества Treg-клеток, ФНО-β и ИЛ-10 в сыворотке крови может быть причиной снижения толерантности и регистрируется как при системной, так и при локализованной склеродермии [89]. Дерматомиозит (ДМ) – аутоиммунное заболевание, этиопатогенез которого до сих пор неизвестен. При данном заболевании поражаются в первую очередь кожа и мышцы; однако в патологический процесс могут вовлекаться и другие органы, в том числе сердце и легкие. В исследованиях было изучено и охарактеризовано количество Treg-клеток в периферической крови пациентов с ДМ, и полученный результат сравнили с количеством этих клеток при других заболеваниях соединительной ткани, таких как СКВ, системная склеродермия, синдром Шегрена, а также у здоровых добровольцев. Было выявлено уменьшение доли Treg-клеток в периферической крови у больных по сравнению с контролем, независимо от конкретного заболевания соединительной ткани [90]. В работе Antiga и соавт. [91] было исследовано количество CD4+CD25+Treg-клеток в периферической крови, их основных эффекторных цитокинов в повреждениях кожи и в сыворотке у больных ДМ, полученные результаты сравнили с результатами при СКВ, псориазе, атопическом дерматите и у здоровых добровольцев. В результате было продемонстрировано, что количество CD4+CD25+Foxp3+Treg-клеток в периферической крови пациентов с ДМ было значительно меньше по сравнению с таковыми у здоровых людей, в то время как в других клеточных популяциях значимых различий не выявлено. Уровень ФНО-β и ИЛ-10 в сыворотке крови был значительно ниже у пациентов с ДМ по сравнению с таковым у здоровых добровольцев в контрольной группе [91].
Treg-клетки и псориаз
В литературе представлено лишь небольшое количество данных, посвященных роли Treg-клеток в патогенезе псориаза. Анализируя роль приобретенного иммунитета и активности эффекторных Т-клеток при данном заболевании, можно сделать вывод, что нарушенная активность и/или сниженное количество Treg-клеток могут иметь значение в патогенезе этого заболевания, нарушая гомеостаз кожи и регуляцию иммунного ответа. У предрасположенных лиц некоторые воспалительные триггеры, возможно, не могут в должной степени нивелироваться Treg-клетками, что благоприятствует развитию воспаления и, следовательно, формированию псориатических бляшек. Цитокины производятся различными иммунными клетками кожи, в том числе дендритными клетками и макрофагами, они могут быть ответственны за разные виды Т-клеток (в коже и циркулирующих), таких как Th17-клетки, которые синтезируют ИЛ-17 и ФНО-α, и Th22-клетки, которые, в свою очередь, синтезируют ИЛ-22 [92]; в псориатических бляшках в дополнение к вовлечению воспалительных видов Т-клеток, было выявлено увеличение количества Foxp3+клеточной инфильтрации. Было показано, что повышение их уровня коррелирует с тяжестью заболевания (рис. 2) [93]. В этом же исследовании продемонстрировано, что в дополнение к повышенному уровню Treg-клеток имеется также увеличение отношения Th17/Treg, которое, как было установлено, коррелирует с тяжестью заболевания, что свидетельствует о том, что дисбаланс этих видов Т-клеток может лимитировать эффективность Treg-клеток [93].
Выявлено, что секреция ИЛ-17 CD4+Т-клетками не регулируется Treg-клетками, несмотря на то, что они ответственны за значимое ингибирование пролиферации CD4+T-клеток и продукцию IFN-γ [93]. Эти результаты открывают новую информацию о связи между Th17- и Treg-клетками, понимание которой будет способствовать дальнейшему осознанию патогенеза псориаза. Zhang и соавт. [94] продемонстрировали, что CD4+CD25+Т-клетки, дифференцированные in vitro из гематопоэтических клеток пациентов с псориазом, обладали регуляторной дисфункцией. Дисфункция CD4+CD25+Т-клеток при псориазе может быть вызвана внутриклеточной генетической программой, переданной из гемопоэтических клеток костномозгового происхождения [94]. В отличие от результатов приведенного выше исследования, в 2-х других работах не выявлено статистически значимых различий между количеством CD4+CD25+Treg-клеток в периферической крови у пациентов с псориазом по сравнению с таковым в контрольной группе [93] и даже показано увеличение числа Treg-клеток в псориатических поражениях кожи и в периферической крови [95]. Вполне возможно, что фаза псориаза (активное распространение заболевания по сравнению со стабилизацией процесса), тяжесть клинической картины (легкая, средняя, тяжелая) и место биопсии (центр или края бляшки) связаны с полученными несоответствиями [96]. Treg-клетки были обнаружены преимущественно в верхних слоях дермы и эпидермиса, и было показано, что экспрессия этих клеток при псориазе такая же или несколько меньше, чем при экземе [97, 98]. Treg-клетки были изучены в периферической крови и в измененной коже пациентов с псориазом. В ряде исследований получены различные данные о количестве этих клеток в крови. Yan et al. [98] показали, что количество Treg-клеток в периферической крови увеличивается при псориазе и что их уровень положительно коррелирует с тяжестью болезни. Chen et al. [99] обнаружили, что относительный дисбаланс в пользу эффекторных Т-клеток присутствует как в периферической крови, так и в псориатически пораженной коже. По результатам выполненных нами исследований выявлено, что число Treg-клеток в периферической крови пациентов, страдающих псориазом, уменьшается, а на фоне анти-ФНО-α лечения их количество увеличивается [100]. Результаты исследований Treg-клеток у пациентов, получающих инфликсимаб, показали, что их количество увеличивается [101]. Quaglino et al. [101] проанализировали экспрессию нескольких генов, связанных с различным Т-клеточным иммунным ответом (Th1, Th2, Th17 и Treg), и сопоставили их с клиническим течением заболевания. Исходно они обнаружили повышение клеток Th1 и Th17 вместе с понижением Treg-клеток, в то время как после лечения этанерцептом существенно уменьшилось отношение Th1/Th17 [102]. Эти данные, а также результаты, полученные in vitro, демонстрируют, что ФНО-α значимо ингибирует подавляющую функцию CD4+CD25 клеток. Chen et al. [99], проанализировав уровни Treg-клеток периферической крови и кожи, выявили их более высокий уровень в стабильных или регрессирующих поражениях и в редуцирующихся или стабильных бляшках. В настоящее время не существует общепринятого мнения о влиянии циклоспорина на Treg-клетки при псориазе, однако мы располагаем результатами 3-х наблюдений, в которых регистрировалось снижение количества этих клеток в периферической крови, что обратно коррелировало с тяжестью заболевания. Данный факт можно объяснить механизмом действия самого циклоспорина на Т-клетки. Этот препарат не является селективным и действует не только на Treg-клетки, но и на Th1 и Th17, ингибируя Т-клеточный ответ и приводя к клиническому улучшению псориатических поражений [103]. Кроме того, циклоспорин уменьшает выработку ИЛ-2, а также может предотвращать экспрессию рецептора ИЛ-2 на предшественник Т-лимфоцита [104]. В результате применения узкополосной ультрафиолетовой терапии и ванн с псораленами + ультрафиолет А было продемонстрировано увеличение локальных уровней CD4+CD25brightFoxp3+клеток, что способствовало модуляции воспаления и улучшению клинического течения псориаза [105, 106]. Sugiyama et al. [107] продемонстрировали, что пролиферативная способность эффекторных Т-клеток у пациентов с псориазом возрастает по сравнению с таковой у пациентов контрольной группы и может способствовать резистентности Т-лимфоцитов к ингибированию Treg-клеток. Эффекторные Т-клетки и популяции Treg-клеток в поврежденной коже обладают повышенной экспрессией рецептора ИЛ-6 на клеточной поверхности, при этом уровень этого цитокина увеличивается в псориатических бляшках, что свидетельствует о том, что нарушение регуляции воспаления может быть связано с ИЛ-6 [108]. Данное предположение подтверждено исследованием совместной культуры Treg и эффекторных Т-клеток от пациентов, страдающих псориазом, с антителами против ИЛ-6 [109]. Можно сделать вывод, что этот цитокин способен усилить резистентность эффекторных Т-клеток к супрессии опосредованной Treg-клетками, возможно, также ингибируя функцию Treg-клеток. Таким образом, можно обозначить 2 основные причины нарушения супрессии Treg-клетками при псориазе: нарушение функции Treg-клеток и резистентность эффекторных Т-клеток к супрессии. Последние данные указывают на возможность того, что Treg-клетки пациентов, страдающих псориазом, могут дифференцироваться in vivo в Th17-клетки в провоспалительных условиях. ИЛ-23 значимо повышает клеточную дифференцировку Treg-клеток у пациентов, страдающих псориазом, что связано со снижением уровня Foxp3 [110]. Эти данные позволяют предположить, что Treg-клетки пациентов с тяжелыми формами псориаза особенно склонны к дифференцировке в ИЛ-17A-продуцирующие клетки, что может быть использовано для создания новых методов иммунотерапии.
Заключение
Псориаз – кожное хроническое воспалительное заболевание. Новые аспекты патогенеза псориаза заключаются в открытии важной роли Treg-клеток в развитии этого заболевания, что коррелирует с уменьшением ингибирующей активности этих клеток. Они естественным образом образуются в тимусе и содержат около 5–10% зрелых CD4+Т-хелперов, что было выявлено как у мышей, так и у людей. Treg-клетки играют фундаментальную роль в иммунном гомеостазе и в патогенезе нескольких аутоиммунных заболеваний, таких как диабет 1-го типа, РС, СКВ, ревматоидный артрит, ВЗК и псориаз. Имеется лишь небольшое количество противоречивых данных о роли Treg-клеток при псориазе. Уменьшение количества этих клеток с понижением способности продуцировать подавляющие цитокины, по всей видимости, вносит свой вклад в формирование псориатических поражений, также возможно наличие «резистентных» эффекторных Т-клеток к ингибированию Treg-клетками. На животных моделях продемонстрировано, что увеличение числа Treg-клеток в месте воспаления, вероятно, является терапевтическим при аутоиммунном ответе. Это может быть достигнуто в организме человека путем адаптивного переноса in vitro аутологичных Treg-клеток или путем использования агентов, которые способствуют пролиферации Тreg-клеток, их выживанию и индукции. В настоящее время отсутствует согласованное мнение о роли этих клеток в патогенезе псориаза. Важно понимать, каким образом они вносят свой вклад в развитие этого заболевания. Вот почему необходимо проведение дальнейших исследований, которые будут направлены на определение роли Treg-клеток в индуцировании псориаза, изменении гомеостаза кожи или возможности подавления воспалительных реакций. Будущие исследования крайне важны для формирования возможности разработать таргетную терапию псориаза, способствующую улучшению функции Treg-клеток и поддерживающую гомеостаз кожи. Создание такой терапии, возможно, помогло бы предотвратить развитие псориаза и других воспалительных кожных поражений, улучшить клиническое течение и уменьшить прогрессирование заболевания.
Реферат подготовлен по материалам статьи Carlo Mattozzi, Monica Salvi Sara, D’Epiro Simona, Giancristoforo Laura, Macaluso Cecilia, Luci Karan, Lal Stefano, Calvieri Antonio, Giovanni Richetta. Dermatology. 2013. Vol. 227. P. 134–145. DOI: 10.1159/000353398
Что изучение Trm может дать медицине?
Понимание принципов работы резидентных Т-клеток абсолютно необходимо для борьбы с инфекциями, которые не поступают сразу в кровь, а проникают в организм через барьерные ткани — то есть, для подавляющего большинства инфекций. Рациональный дизайн вакцин для защиты от этой группы инфекций может быть направлен именно на усиление первого этапа защиты с помощью резидентных клеток: ситуация, при которой оптимально активированные специфичные к антигену клетки элиминируют патоген в барьерной ткани куда выгоднее, чем запуск острого воспаления для вызова Т-лимфоцитов из крови, поскольку меньше повреждается ткань.
Репертуар Т-клеточных рецепторов клеток, ассоциированных со слизистыми барьерных тканей, считается частично вырожденным и публичным, то есть идентичным для многих людей в популяции. Тем не менее, искажения при выделении Т-клеток из органов, перекос данных в результате отбора только определенных европеиодных доноров в когорты и общее небольшое количество накопленных данных секвенирования не дают уверенности в публичности репертуаров Т-клеточных рецепторов TRM-клеток. Хотя это было бы удобно, дизайн вакцин мог бы сводиться к поиску и модификации наиболее аффинных и иммуногенных пептидов из патогена, взаимодействующих с одним из публичных вариантов ТКР в барьерной для этого патогена ткани.
Конечно, представления о том, какие Т-клеточные рецепторы несут на своей поверхности TRM-клетки недостаточно для того, чтобы эффективно манипулировать иммунными реакциями в ткани. Предстоит детально изучить факторы, влияющие на заселение тканей определенными клонами Т-клеток и разобраться в механизмах активации местного тканевого иммунитета и индукции толерантности TRM. Как заселяются ниши Т-лимфоцитов в слизистых у ребенка до встречи с большим числом патогенов и, соответственно, до формирования значительного пула эффекторных Т-клеток памяти — предшественников резидентных клеток и клеток центральной памяти? Почему и как вместо классической активации лимфоцитов формируется игнорирование, реакция толерантности к микробам непатогенной флоры слизистых? Эти вопросы стоят на повестке дня в изучении резидентных клеток иммунной системы.
Определение закономерностей хоуминга Т-лимфоцитов в определенные ткани может дать преимущество в клеточной иммунотерапии опухолевых заболеваний. Теоретически, киллерные Т-клетки нужной специфичности к опухолевому антигену, активированные in vitro, должны убивать опухолевые клетки пациента. На практике подобная иммунотерапия осложняется тем, что опухолевые клетки способны подавлять иммунные реакции и приводить в неактивное состояние анергии приближающиеся к опухоли Т-киллеры. Зачастую в массе растущей опухоли и вокруг неё накапливаются анергичные Т-лимфоциты, в первую очередь, TRM данной ткани. Из множества инъецированных пациенту активных опухолеспецифичных Т-клеток до цели дойдут немногие, и даже они могут оказаться практически бесполезными в иммуносупрессивном микроокружении опухоли.
Расшифровка механизмов, которые обеспечивают попадание конкретных клонов Т-клеток в определенные ткани, может позволить более эффективно направлять к опухоли сконструированные в лаборатории Т-лимфоциты и приблизить эру доступной персонализированной иммунотерапии.
Т-клетки считаются чрезвычайно важными в борьбе с аутоиммунными заболеваниями
Т-клетки считаются чрезвычайно важными в борьбе с аутоиммунными заболеваниями, особенно в случаях вируса иммунодефицита человека (ВИЧ) и синдрома приобретенного иммунодефицита (СПИД). Многие из методов лечения этих вирусов, используемых в настоящее время, включают стимуляцию производства этих клеток и их реакцию для борьбы с вредными последствиями этих состояний. Встречающиеся в природе «убийственные» Т-клетки не способны эффективно бороться с ВИЧ, поэтому ученые разработали множество методов, чтобы улучшить клетки и сделать рецепторы клеток более чувствительными к этому смертельному вирусу.
Поскольку изучение клеточных функций все еще является относительно новым, до сих пор многие ученые не понимают, что такое Т-клетки и как они работают. По мере того, как исследователи продолжают изучать эти полезные клетки, многие полагают, что станет возможным уменьшить клеточный отторжение трансплантата и улучшить лечение аутоиммунных заболеваний.
Литература
- Clark R.A. (2010). Skin resident T cells: the ups and downs of on site immunity. J. Invest. Dermatol. 130 (2), 362–370;
- Муж и жена — одна сатана?;
- Iijima N. and Iwasaki A. (2015). Tissue instruction for migration and retention of TRM cells. Trends Immunol. 36, 556–564;
- Schenkel J.M. and Masopust D. (2014). Tissue-resident memory T cells. Immunity. 41, 885–897;
- Thome J.J., Yudanin N., Ohmura Y., Kubota M., Grinshpun B., Sathaliyawala T. et al. (2014). Spatial map of human T cell compartmentalization and maintenance over decades of life. Cell. 159, 814–828;
- Откуда пошло зрение;
- Steinert E.M., Schenkel J.M., Fraser K.A., Beura L.K., Manlove L.S., Igyártó B.Z. et al. (2015). Quantifying memory CD8 T cells reveals regionalization of immunosurveillance. Cell. 161, 737–749;
- Frost E.L., Kersh A.E., Evavold B.D., Lukacher A.E. (2015). Cutting edge: resident memory CD8 T cells express high-affinity TCRs. J. Immunol. 195, 3520–3524;
- Park C.O. and Kupper T.S. (2015). The emerging role of resident memory T cells in protective immunity and inflammatory disease. Nat. Med. 21, 688–697;
- Schluns K.S. and Klonowski K. Diverse functions of mucosal resident memory T cells. E-book, 2015;
- Godfrey D.I., Uldrich A.P., McCluskey J., Rossjohn J., Moody D.B. (2015). The burgeoning family of unconventional T cells. Nat. Immunol. 16, 1114–1123;
- Castellana D., Paus R., Perez-Moreno M. (2014). Macrophages contribute to the cyclic activation of adult hair follicle stem cells. PLoS Biol. 12, e1002002;
- Rodero M.P. and Khosrotehrani K. (2010). Skin wound healing modulation by macrophages. Int. J. Clin. Exp. Pathol. 3 (7), 643–653;
- Farber D., Yudanin N., Restifo N.P. (2014). Human memory T cells: generation, compartmentalization and homeostasis. Nat. Rev. Immunol. 14, 24–35..
Прогноз
Если человеку вовремя ставят диагноз ВИЧ и быстро начинают АРТ, маловероятно, что его состояние будет прогрессировать до СПИДа. Прием АРТ не только поддерживает высокий объем Т-хелперов, но и снижает вирусную нагрузку (количество вируса в организме).
Если у человека снижается вирусная нагрузка, то вирусы могут не обнаруживаться. Это означает, что если человек продолжает лечение своего состояния, вирус не может передаваться. Наличие неопределяемой вирусной нагрузки также снижает передачу ВИЧ во время родов.