Классификация шумов и основные причины возникновения
- Функциональные – появляются при анемии, высокой температуре, беременности, заболеваниях щитовидной железы.
- Акцидентальные (безвредные).
- Органические – последствия анатомических изменений клапанов и перегородок.
По характеру локализации:
- интракардиальные;
- экстракардиальные;
- сосудистые.
Органические делятся на:
- плеврокардиальный – обусловлен спайками между перикардом и плеврой;
- шум трения перикарда – наблюдают при перикардиальном выпоте и сухом перикардите.
Функциональные:
- кардиопульмональный («систолическое дыхание») – возникает, когда во время систолы расправляются участки легочной ткани, прежде сжатые сердечной мышцей;
- хордальные;
- мышечные;
- клапанные.
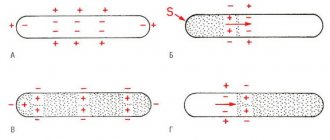
По отношению к фазе сердечного цикла:
- систолические (часто встречаются при инфаркте миокарда, недостаточности митрального клапана);
- диастолические (при ревматизме).
По интенсивности (оценивают по шестибальной шкале):
- 1/6: выслушивают при максимальной концентрации внимания;
- 2/6: шум негромкий, но достаточно звучный, чтобы его уловить сразу же;
- 3/6: громкий и различимый;
- 4/6: громкий и сопровождается дрожанием при пальпации;
- 5/6: слышен при прикладывании края фонендоскопа;
- 6/6: выслушивается, когда мембрана фонендоскопа только приближается к месту аускультации.
Сердечные шумы: что они собой представляют
Шумы в сердце — это акустические явления (свист, скрип), которые слышны при прослушивании стетоскопом и появляются во время сокращения сердечной мышцы, между ударами.
В медицинской практике их принято разделять на:
- органические;
- функциональные (их иначе называют «невинными шумами»).
Как приехать на лечение
Если говорить об органических шумах, то именно они свидетельствуют о том, что в работе миокарда появились проблемы и имеет место патология, т.е. они могут быть приобретенными и врожденными, а также сопровождать заболевание, возникшее в сердечной области.
По характеру, звук, соответствующий органическим шумам в миокарде, грубый, жесткий, интенсивный и громкий, по продолжительности – длинный. Для него свойственна отдача под лопатку или в подмышечную область и усиление после физической активности. Такой вид звука связан с тонами сердца, при этом не зависит и не изменяется от того, в каком положении находится тело (слышимость в любом случае одинакова).
Функциональным видам свойственно то, что эти шумы не связаны с пороками могут выслушиваться на фоне другого заболевания сердца. Они отличаются мягким, можно сказать «музыкальным» тембром, не слишком интенсивны. По продолжительности – короткие. После физических нагрузок, в отличие от органических, им свойственно ослабевание. С тонами миокарда они не связаны. Они непостоянны и меняются при изменении положения тела.
Принято разделение шумов на три основных типа оно основано на фазе сердечного цикла.
Систолические. Они проявляются в тот момент, когда происходит сокращение желудочка, и в свою очередь подразделяются на:
- голосистолический;
- ранний систолический шум на верхушке сердца;
- среднесистолический;
- средне-позднесистолический.
Диастолические. Они проявляются в тот момент, когда кровь поступает в желудочек, и в свою очередь подразделяются на:
- ранний высокочастотный;
- среднедиастолический;
- пресистолический.
Систолодиастолические (это непрерывные звуки).
К сведению! Систолические колебания почти во всех случаях говорят о митральной недостаточности, а она является следствием того, что полости левой части миокарда не полностью разъединяются во время систолы (состояния сердечной мышцы во время выброса крови: из левого желудочка — в аорту, из правого — в легочный ствол).
Записаться на консультацию
Какие обследования делать
Терапевт, услышав шумы в сердце у взрослого человека, предварительно предполагает диагноз, но обязательно направляет такого пациента на консультацию к кардиологу. После проведения осмотра, в зависимости от каждого конкретного случая и услышанных особенностей во время аускультации, врач назначает дополнительные методы диагностики для верификации диагноза. Среди них обязательна кардиограмма, поскольку это обследование проводят для всех больных с сердечной патологией, а «золотой стандарт» в мониторинге – УЗИ сердца.
Также назначают:
- общий анализ крови;
- биохимию крови;
- ревматологические пробы;
- анализ гормонов щитовидной железы;
- фонокардиографию;
- рентген ОГК;
- катетеризацию сердца.
Лечение
Получив результаты дополнительных методов обследования, врач проводит дифференциальную диагностику и назначает лечение. В первую очередь выполняют устранение состояния, которое привело к появлению звуковых дефектов, поскольку причины шумов в сердце у взрослого самые разнообразные. Так, при анемии назначают препараты железа. По мере восстановления уровня гемоглобина уменьшается и сила шума.
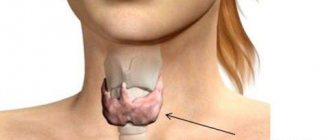
При нарушениях эндокринной системы нужна консультация эндокринолога. С помощью коррекции состояния и назначения медикаментозной терапии, хирургического вмешательства (как в случае с определением феохромацитомы) устраняется шум, вызванный диагностированной патологией.
При беременности, если, конечно, она не сопровождается осложнениями, шумы проходят сразу же после родов.
Существует также вариант определения систолического шума при незначительных аномалиях сердечной мышцы. Поскольку клинически они не проявляются и не мешают жизни пациента, лечение в подобных случаях не назначают. Такой категории больных необходимы консультация кардиолога и УЗИ сердца минимум раз в год. Когда имеют дело с органическим поражением органа, промедление с началом терапии недопустимо.
Препараты, назначаемые для лечения больных с отклонениями при аускультации:
- Антикоагулянты. Механизм действия направлен на уменьшение вязкости крови и препятствование образованию тромбов («Дикумарин», «Варфарин», «Гепарин»).
- Мочегонные лекарства выводят жидкость из организма, уменьшают отечность и нагрузку на сердце («Фуросемид», «Верошпирон», «Гидрохлортиазид»).
- Бета-блокаторы уменьшают число сердечных сокращений («Анаприлин», «Бисопролол»).
- Статины снижают уровень холестерина в крови, что улучшает ее циркуляцию по сосудах («Аторвастатин», «Ловастатин»).
Варианты оперативных вмешательств:
- Баллонная вальвулопластика. Суть операции в возобновлении нормального диаметра клапана. Катетер с небольшим баллоном вводят в сердце через доступ в бедренной артерии.
Его положение регулирует рентгеновский аппарат. После достижения проблемного участка врач надувает баллон, и клапан расправляется. После этого систему сдувают и катетер вынимают. Контролируют успешность операции с помощью рентгеноскопического оборудования. - Аннулопластика. Вмешательство относят к клапаносохраняющим. Его цель – создание дополнительной поддержки для фиброзного клапанного кольца с помощью специальных имплантируемых элементов.
- Комиссуротомия. Хирургическая манипуляция, которая заключается в разделении спаек клапана. Показание для проведения – стеноз клапана.
- Замена клапанов. Эта операция целесообразна, когда хирург не может восстановить поврежденный клапан более щадящими методами. В ходе интервенции изношенный клапан меняют на механический или биологический имплант.
Современная эхокардиография, шумы в сердце, беременные женщины и дайвинг
УЗИ сканер HS60
Профессиональные диагностические инструменты.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Опыт работы в лечебно-диагностическом позволяет разделить пациентов, которые приходят на эхокардиографию, на определенные группы, в зависимости от причин их обращения.
Первую категорию составят беременные женщины
, поскольку эхокардиографическое исследование считается обязательным и входит в план обследования. Вторую, многочисленную категорию, составят
люди молодого возраста
с кардиалгиями. Третью группу составят
больные с хронической патологией сердца
, нуждающиеся в динамическом наблюдении (врожденные и приобретенные пороки и т.д.) или в уточнении диагноза.
Четвертую группу составят больные с впервые возникшими жалобами на боли в области сердца
, одышку, проявления сердечной недостаточности. Данная группа пациентов наиболее серьезная, т.к. среди них можно встретить «острую» патологию (аневризма грудной восходящей аорты, тромбоэмболия в систему легочной артерии, развитее аневризмы левого желудочка и т.д.). Пятую группу составят
пациенты с шумом в области сердца
. Попытаемся объяснить возможности эхокардиографии в диагностике патологии сердца и дифференциальной диагностике. Для этого попытаемся проанализировать вышеперечисленные группы пациентов.
Эхокардиография при беременности
Во время беременности у здоровой женщины можно наблюдать незначительные изменения размеров полостей сердца и изменения со стороны гемодинамики по сравнению с исходными. Систолическое давление в легочной артерии может увеличивается до 40 мм рт. ст. На 2 — 3 мм может увеличиться диаметр корня аорты,левого предсердия и левого желудочка. Частота сердечных сокращений возрастает на 25 — 30 %, уже в первом триместре беременности увеличивается минутный объем кровотока и ударный объем. Артериальное давление не изменяется. Увеличивается степень клапанной регургитации (на трикуспидальном клапане и клапане легочно артерии до 3 степени, на митральном клапане до 2 степени). В редких случаях можно наблюдать реакцию листков перикарда — наличие незначительного количества жидкости в перикарде. Жидкость исчезает спустя 1 — 3 месяца после родов в отсутствии лечения.
Одной из особенностей у беременных женщин является динамический стеноз нижней полой вены. Данное явление может сопровождаться аускультативной картиной — шумом при аускультации и синкопальными состояниями, возникающими при перемене положения тела в пространстве. В ряде случаев на фоне беременности открывается овальное окно и отмечается небольшое шунтирование крови слева направо. Все вышеперечисленные изменения как правило ичезают после родов. Динамику лучше проводить через 1 — 3 месяца после родов.
Причины кардиалгии — болей, симулирующих боли в сердце
Наиболее частой причиной кардиалгии у людей молодого возраста является переутомление, стресс и гипокалиемия (недостаток калия). Иногда у данной категории больных можно наблюдать незначительное пролабирование онования передней створки митрального клапана в полость левого предсердия, что является вариантом норы для молодых людей и детей (рис. 1). Данный пролапс нельзя путать с патологическим, когда имеются органические изменения створок (например, при миксоматозной дегенерации — рис. 2).
Рис. 1.
Незначительный пролапс передней створки митрального клапана (вариант нормы).
Рис. 2.
Миксоматозная дегенерация створок митрального клапана.
Провести дифференциальный диагноз можно на приеме у кардиолога или терапевта. Как правило, после беседы с пациентом и аускультации доктор назначает ЭКГ и ЭхоКГ исследование. При подозрении на нарушение электролитного баланса рекомендуется биохимическое исследование крови.
У больных с хронической патологией сердца
, например, ревматическим пороком сердца, врожденным пороком сердца, протезированным клапаном сердца и т.д. эхокардиография проводится 1 раз в год или 1 раз в 2 года. Эхокардиография позволяет оценить состояние и структуру клапанов сердца, степень порока, состояние протеза, систолическую функцию желудочков сердца, состояние стенок аорты, степень легочной гипертензии, состояние плевральных полостей и перикарда и т.д. (рис. 3 и 4). В ряде случаев больные обращаются с целью уточнения степени или характера порока.
Рис. 3.
Ревматический порок сердца — стеноз митрального клапана.
Рис. 4.
Врожденный порок сердца — дефект межпредсердной перегородки. Дилатация правых камер сердца, шунтирование крови через дефект в режиме цветового допплера.
Пациенты с впервые возникшими жалобами на боли в области сердца и с клиническими проявлениями сердечной недостаточности
являются наиболее серьезной группой обследованных и зачастую требуют более детального обследования (например — коронароангиографию) или консультацию кардиохирурга или сосудистого хирурга (рис. 5).
Рис. 5.
Аневризма восходящего отдела аорты.
Причины развития сердечной недостаточности разнообразные. Методика эхокардиографии позволяет приблизить верификацию диагноза, а в ряде случаев и установить точный диагноз.
Шумы в области сердца
Одна из наиболее частых причин направления на эхокардиографическое исследование — наличие шума в области сердца.
В «доэхокардиографическую» эру было в ряде случаев сложно отличить нормальный функциональный шум от патологического. Попытаемся перечислить причины наиболее часто встречающихся нормальных функциональных шумов в области сердца. Особенно хорошо они прослушиваются у детей, подростков и худых людей.
Дополнительная хорда в полостях желудочков (фальш — хорда или ложная хорда)
— нитчатая структура, распологающаяся в полости левого или правого желудочка. Располагается между межжелудочковой перегородкой (МЖП) и стенкой сердца, головкой папиллярной мышцы и стенкой и т.д. Основание дополнительной хорды не утолщается в систолу. Число хорд может быть различным. Встречается в 98% случаев (рис. 6).
Рис. 6.
Малая аномалия развития — дополнительная хорда в полости левого желудочка (вариант нормы).
Дополнительная мышечная трабекула в полости желудочков (фальш — трабекула)
— мышечная структура, распологающаяся в полости левого или правого желудочка. Часто расположена параллельно межжелудочковой перегородке или поперечно между стенками желудочка. Основание дополнительной мышечной трабекулы утолщается в систолу. Встречается в 85% случаев (рис. 7).
Рис. 7.
Малая аномалия развития — дополнительная мышечная трабекула в полости левого желудочка и две дополнительные хорды (вариант нормы).
Евстахиев клапан нижней полой вены
— рудиментарный клапан. Не играет никакой роли в гемодинамике сердца. Встречается в 20% случаев.
Сеть Хиари
— рудимент, продолжение Евстахиева клапана нижней полой вены в коронарный синус. Встречается в 2% случаев.
Аневризма межпредсердной перегородки
Аневризма межпредсердной перегородки (МПП)
— врожденная особенность развития межпредсердной перегородки. Мембрана овальной ямки удлинена и выбухает в сторону (рис. 8). Существует ряд типов аневризмы межпредсердной перегородки:
- тип L — выбухание мембраны овальной ямки в сторону левого предсердия.
- тип R — выбухание в сторону правого предсердия (рис. 9).
- Тип R — L — выбухание вправо и затем влево.
- Тип L — R — выбухание влево и затем вправо — встречается в 5% случаев.
Рис. 8.
Аневризма межпредсердной перегородки.
Рис. 9.
Аневризма межпредсердной перегородки — тип R.
В случае, если аневризма имеет очень большие размеры и значительно вдается в полость предсердия, она может расцениваться как врожденный порок межпредсердной перегородки (крайне редко встречается). При наличии дефекта межпредсердной перегородки в области аневризмы межпредсердной перегородки ситуация расценивается как врожденный порок сердца.
Аневризма мембранозной части межжелудочковой перегородки
— встречается редко (0,5 — 1 % случаев).
Добавочные головки папиллярных мышц
— число их может быть различно и по данным анатомов может достигать 16, размеры головок также различные. Чем больше папиллярных мышц в полости желудочка, тем больше хорд от них отходит.
Незаращение овального окна
— вариант развития мембраны овальной ямки, встречается у 25 % людей. Клапан мембраны овальной ямки прикрывает овальное окно. Шунтирование крови отсутствует но может возникнуть в ряде ситуаций (например, при резком повышении давления в полости левого или правого предсердий).
Открытое овальное окно
— встречается реже (1 — 2 % людей). В настоящее время
в педиатрической практике
происходит гипердиагностика открытого овального окна. Шунтирование крови при этом происходит слева направо, носит непостоянный характер, объем шунта небольшой. Отсутствует легочная гипертензия и дилатация правых камер. Цветовой допплер позволяет уточнить наличие или отсутствие открытого овального окна. Данные пациенты требуют наблюдения 1 раз в 2 -3 года.
Противопоказания для дайвинга
Единственным противопоказанием для людей с открытым овальным окном является занятие дайвингом (подводным плаванием). В любом случае — собираететесь ли Вы в Египет или Таиланд и хотите окунуться в чарующий мир морского дна, или проводите время в городе, не поленитесь сходить к кардиологу и пройдите эхокардиографическе исследование. Это позволит избежать трагических последствий.
УЗИ сканер HS60
Профессиональные диагностические инструменты.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Выводы
Шумы в сердце всегда вызывают у врача настороженность и опасения. С помощью детекции своевременно диагностируют серьезное заболевание. Тогда назначают лечение. Иногда эти же шумы обусловлены функциональными изменениями, вследствие чего нужно всего лишь придерживаться здорового образа жизни и соблюдать такие правила:
- следить за уровнем холестерина;
- контролировать количество железа в крови;
- придерживаться принципов рационального питания;
- выполнять регулярные физические упражнения (если нет противопоказаний).