Что такое резус-фактор
К середине XX-го века ученые получили подтверждение, что совместимость людей по иммунологическим характеристикам крови не исчерпывается классическим разделением на четыре группы крови. Был обнаружен белок, присутствующий в крови примерно 85% людей. Соответственно, приблизительно у 15% людей он отсутствует. При переливании крови от первых ко вторым, организм реципиента начинает вырабатывать антитела к этому белку, то есть это вещество является антигеном. В медицине данный белок обозначается латинской буквой D. Если белок D в Вашей крови, то значит, у Вас резус-фактор положительный (Rh+)
, и Вы принадлежите к большинству (85%). Если данного антигена в Вашей крови нет, Ваш
резус-фактор отрицательный (Rh-)
. Резус-фактор в течение жизни не изменяется.
Что происходит?
Когда в кровь матери с отрицательным резусом попадают эритроциты плода, несущие на себе белки системы резус, они воспринимаются ее иммунной системой как чужеродные. Организм начинает вырабатывать антитела для уничтожения эритроцитов ребенка. При этом в его крови появляется большое количество вещества, называемого билирубином, которое может повредить его мозг. Поскольку эритроциты плода непрерывно уничтожаются, его печень и селезенка стараются ускорить выработку новых эритроцитов, увеличиваясь при этом в размерах. В конце концов, и они не справляются с восполнением убыли эритроцитов. Наступает сильное кислородное голодание, раскручивается новый виток серьезных нарушений. В самых тяжелых случаях это может привести к гибели плода.
Почему резус-фактор важен при переливании крови
При переливании крови от человека с Rh+ к человеку с Rh- происходит конфликт по резус-фактору
. Но если при конфликте по группе крови разрушение эритроцитов (гемолиз) начинается сразу, то при конфликте по резус-фактору при первом переливании гемолиза не бывает. Первый контакт с антигеном D приводит лишь к сенсибилизации реципиента, то есть его организм вырабатывает специфические антитела, чувствительность к антигену повышается. А вот если антиген попадает в кровь человека с отрицательным резус-фактором повторно, организм начинает реагировать на проникновение чужеродного агента: эритроциты начинают слипаться внутри сосудов и разрушаться. Человек чувствует стеснение в груди, затрудненность дыхания, боли в области поясницы. Понижается артериальное давление, развивается острая почечная недостаточность. Подобный комплекс симптомов называется гемолитическим шоком.
В настоящее время гемолитический шок при переливании крови практически исключен. В сегодняшней медицинской практике для переливания используется кровь, совпадающая по группе и по резус-фактору с кровью реципиента. Для того чтобы исключить ошибку, перед проведением любой операции анализ на определение группы крови и резус-фактора делается заново.
Причины
Резус-фактор — это антиген (белок), который находится на поверхности красных кровяных телец — эритроцитов. Он может присутствовать (положительный резус), или отсутствовать (резус отрицательный). Согласно медицинской статистике, около 85% людей являются резус-положительными, остальные 15% — резус-отрицательными.
Резус-конфликт возникает либо при переливании резус-несовместимой крови, либо при беременности женщины с отрицательным резусом, если кровь у плода — резус-положительная.
Резус-фактор при планировании беременности
Резус-фактор также имеет значение при планировании беременности. Если у мужчины резус-фактор положительный, а у женщины – отрицательный, то у их ребенка в большинстве случаев окажется положительный резус-фактор. То есть возникает ситуация, когда у матери Rh-, а у плода – Rh+. В этом случае существует риск конфликта по резус-фактору при беременности. Такая ситуация требует особого внимания при ведении беременности. Необходимо будет сдавать анализы на определения титра и класса антирезусных антител в крови.
В норме кровь матери и кровь ребенка в процессе вынашивания не смешиваются, так как существует плацентарный барьер. Поэтому антиген D в кровь матери не попадает, и антитела к нему не вырабатываются. Поэтому первая беременность с конфликтом по резус-фактору, как правило, протекает без осложнений. Однако во время родов половые пути травмируются, при этом могут пострадать и кожные покровы ребенка, а значит, велика вероятность попадания антигена в кровь матери. Происходит сенсибилизация организма матери, и теперь следующая беременность может быть осложнена. Особенно велик риск сенсибилизации при родах с помощью кесарева сечения. Если первая беременность была искусственно прервана (аборт) или закончилась выкидышем, то риск сенсибилизации матери также возрастает.
В некоторых случаях – при сахарном диабете, гестозе, гриппе или ОРВИ, перенесенных во время беременности – защита плода оказывается ослабленной, и процесс выработки антител начинается еще в период вынашивания.
Если антитела в крови матери уже присутствуют, при новой беременности они могут проникнуть сквозь плацентарный барьер и губительно сказаться на состоянии плода (гемолитическая болезнь плода). Под воздействием антител эритроциты ребенка начинают разрушаться, что приводит к поражениям печени, почек, головного мозга. Возрастает вероятность выкидыша.
Своевременное лечение при резус-конфликте позволяет значительно снизить риск развития наиболее тяжелых осложнений гемолитической болезни.
Риск возникновения конфликта по резус-фактору не является противопоказанием для беременности и не может быть основанием для её прерывания.
Профилактика
В женской консультации беременную обязательно проверяют на резус-фактор. Если он отрицательный, необходимо определить резусную принадлежность отца. При риске резус-конфликта (у отца — положительный резус-фактор) кровь женщины неоднократно исследуется на наличие в ней антител к эритроцитам плода и их количество. До 32-й недели беременности этот анализ проводят один раз в месяц, с 32-й до 35-й — дважды в месяц, а затем вплоть до родов еженедельно.
По уровню антител в крови будущей матери врач может определить возможное начало резус-конфликта и сделать выводы о предполагаемом резус-факторе у ребенка.
Кроме того, сразу после родов определяют резус-фактор у младенца. Если он положительный, то не позднее 72 часов после родов матери вводят антирезусную сыворотку (антирезусный иммуноглобулин), которая предупредит развитие резус-конфликта при следующей беременности.
Такую же профилактику антирезусной сывороткой резус-отрицательные женщины должны проводить в течение 72 часов после внематочной беременности, аборта, выкидыша, переливания резус-положительной крови, переливания тромбоцитарной массы, отслойки плаценты, травмы у беременной, а также амниоцентеза и биопсии хориона (манипуляции на плодных оболочках).
Меняется ли группа крови и резус-фактор у человека в течение жизни во время или после болезни?
Неединичные случаи, когда меняется группа крови или резус-фактор у многих пациентов при тяжелых заболеваниях иммунной или кровеносной системы, а также при отдельных видах рака!
Чаще вызывают смену:
- Лейкемия
- Гематосаркома
- Злокачественные опухоли и новообразования
- Талассемия
- Инфекции, что поражают костный мозг
- Анемия Кули и т.п.
В таких случаях лаборанты не могут определить тип агглютининов, что повлечет за собой ложную смену группы крови. А некоторые бактерицидные ферменты могут трансформировать структуру агглютинина А подобно антителам В. Это меняет определяемый уровень белков, который и задает группировку крови.
Почему может измениться?
Группа определяется по склеиванию эритроцитов. Для этого на специальную тарелку капают сыворотки, содержащие антитела (агглютинины) α, β, α и β. Затем в каждую добавляют каплю крови, при этом сыворотки должно быть примерно в десять раз больше. После этого наблюдают под микроскопом за реакцией агглютинации (слипания) эритроцитов в течение пяти минут. По результатам этой реакции и определяется тип крови:
- если склеивания не произошло ни в одной сыворотке, то это I;
- если реакция положительная с сыворотками, содержащими антитела α и α+β, то это II;
- если агглютинация произошла в сыворотке с антителами β и α+β, то это III;
- если все сыворотки дали положительные результаты, то это значит, что кровь содержит оба антитела и принадлежит к IV типу.
Определение группы крови
Почему может меняться группа? Для этого необходимо, чтобы антигены эритроцитов перестали вырабатываться или их производство было сильно ослаблено. Есть мнение, что это может произойти при инфекционных заболеваниях, при беременности, при опухолях, некоторых болезнях, связанных с повышенной выработкой красных клеток. В связи с этим при лабораторных исследованиях антитела не могут обнаружить такое малое количество антигенов или реакция настолько слабая, что ее не видно. Таким образом, при определенных условиях возможно временное изменение результатов анализов, но не смена групповой принадлежности.
Конфликтный резус и зачатие
Что нужно иметь в виду женщинам с отрицательным резус-фактором крови при планировании беременности? На вопросы читательниц отвечает врач-гинеколог НИИ акушерства и гинекологии им. Д.О. Отта РАМН в г. Санкт-Петербурге Марина Владиславовна БОНДАРЕНКО.
Рекомендуем вам прочитать статью на нашем сайте : «Зачатие с отрицательным резус-фактором»
Что нужно иметь в виду женщинам с отрицательным резус-фактором крови при планировании беременности? На вопросы читательниц отвечает врач-гинеколог НИИ акушерства и гинекологии им. Д.О. Отта РАМН в г. Санкт-Петербурге Марина Владиславовна БОНДАРЕНКО.
«У меня отрицательный резус крови, а у мужа — положительный. Угрожает ли нашему будущему ребенку резус-конфликт?«Лидия К,, г. Пятигорск
— Конфликт может возникнуть, если только мать имеет отрицательный резус-фактор, отец — положительный, а малыш унаследовал положительный резус от отца. И если во время беременности эритроциты плода попадают в кровь матери, то ее иммунная система уничтожает их как «чужеродные». Такое попадание может произойти во время родов, аборта или выкидыша. Так что женщинам с отрицательным резусом нужно еще до зачатия сделать соответствующий анализ крови. И исходя из его результатов заниматься планированием семьи.
Если у вас первая беременность, надо регулярно проверять кровь на резус-антитела. Для этого разработаны стандартные сроки. В первой половине беременности определение антител нужно проводить 1 раз в месяц. Во второй половине — 2 раза в месяц. После 36 недель беременности антитела в крови определяют 1 раз в неделю, а непосредственно перед родами — 1 раз в 3 дня. Это позволяет вовремя понять, грозит ли вашему будущему ребенку резус-конфликт, и принять меры.
«Можно ли проводить во время беременности какую-то профилактику, чтобы резус-конфликт не развился, и на каком сроке? Что влияет на образование антиген?»Наталья, г. Череповец
— Спровоцировать выработку резус-антител могут различные осложнения во время беременности. Например, отслойка плаценты и любое другое нарушение ее целостности, гестоз, инфекции или травмы живота. Во всех этих случаях эритроциты плода тоже могут проникнуть в кровь матери и вызвать ответ ее иммунной системы. Антитела способны появиться, если женщине в прошлом переливали несовместимую по резус-фактору кровь.
Повышает риск конфликтной ситуации и кесарево сечение. Даже если в вашей крови не обнаружены антитела, профилактику резус-конфликта провести все равно стоит. Так вы защитите себя и своего малыша на случай, если еще раз захотите стать матерью. Ее проводят три раза: в 10-12,24-25 и 32-33 недели беременности. Существует несколько схем лекарственных препаратов, использующихся с этой целью. Наиболее эффективны комбинации аскорбиновой кислоты с глюкозой, сигетином, метионином, глюконатом кальция, рутином. В другую схему входят витамин Е, витамин Bis и рутин. А на ночь рекомендуется принимать димедрол.
«Слышала, что резус-конфликт может привести к гемолитической болезни у ребенка. Что это такое?«Анна Громова, г. Архангельск
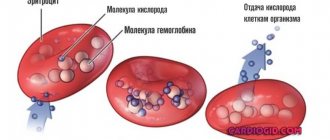
— При гемолитической болезни через кровь к ребенку попадает билирубин — тканевый яд. Он нарушает доставку кислорода, повреждает мозг плода, приводит к нарушению слуха, речи и окрашивает кожу малыша в желтый цвет. Возникают такие нарушения, от которых ребенок может погибнуть.
В настоящее время гемолитическую болезнь можно диагностировать еще внутриутробно. В частности, на основании ультразвукового исследования. Оно показывает увеличение печени плода, утолщение плаценты, многоводие. Диагноз можно поставить, взяв на анализ кровь из пуповины. В ней определяется уровень билирубина и гемоглобина у плода, которые показывают, как далеко зашел процесс. Билирубин также исследуют и в околоплодных водах. Чем выше этот показатель, тем тяжелее протекает заболевание. Основной метод лечения — внутриутробное переливание крови ребенку. При этом «зараженную» кровь заменяют на здоровую. Обязательным компонентом успешного лечения являются витамины.
«Во время первой беременности антител в крови не нашли. Хотела бы еще два раза стать матерью. Насколько это реально? Скольких детей может родить женщина с резус-несовместимостью, не рискуя их здоровьем? С какой периодичностью лучше рожать?«Г. Волкова, г. Санкт-Петербург
— Однозначного ответа на первые два вопроса не существует, потому что нельзя предсказать, резус-фактор кого из родителей унаследует их очередной ребенок. Известны лишь общие закономерности. При первой беременности уровень резус-антител, если они появляются, обычно не слишком высок. Это связано с тем, что иммунная система женщины впервые сталкивается с «чужеродными» клетками.
В последующих беременностях, благодаря ’клеточной памяти», иммунная система женщины вырабатывает антитела намного быстрее и в гораздо большем количестве. Именно поэтому резус-отрицательным женщинам рекомендуют избегать прерывания первой беременности.
Имейте в виду: если резус-антитела образовались, то раз и навсегда избавиться от них уже не удастся. Поэтому периодичность родов не играет большой роли. Если антитела уже есть, в промежутках между родами их количество не изменится. Единственное правило — к рождению каждого очередного ребенка надо подходить ответственно и стараться исключить возможные осложнения беременности.
«Я слышала, что резус-отрицательной женщине после каждых родов или аборта должны делать вакцинацию антирезусного гамма-глобулина. Только тогда ее последующие дети защищены от последствий резус-конфликта. Я собираюсь иметь не одного ребенка. Как быть, если во время следующей беременности антитела в крови все-таки обнаружат?»Мария Меньшова, г. Пермь
— Антирезусный гамма-глобулин необходимо вводить женщине после любых манипуляций на матке. Инъекция этого препарата надежно защищает от резус-конфликта в последующих беременностях. Вводить его можно в 28 недель беременности или после родов. Но делать это нужно в течение 72 часов. Позже не имеет смысла.
Заранее поинтересуйтесь в родильном доме, в котором вы будете рожать, есть ли он в наличии. Если нет, то купите гамма-глобулин на одной из городских станций переливания крови.
«Шесть лет назад у меня родилась дочь, после этого было еще три беременности, которые закончились выкидышем на ранних сроках. Может ли это быть связано с тем, что у меня отрицательный резус? Удастся ли мне родить еще ребенка?«Гульнара В., 30 лет
— Дать ответ на этот вопрос поможет анализ на резус-антитела. Его делают в любой поликлинике. Если их обнаружат, не исключено, что именно они стали причиной выкидыша. В зависимости от количества антител в крови врач может предложить понизить их уровень с помощью плазмафереза. Во время этой процедуры производят очищение плазмы, и таким образом снижается риск развития резус-конфликта при последующих беременностях. Эта процедура проводится до зачатия.
Однако к выкидышу может приводить не только резус-конфликт. Поэтому на этапе планирования беременности необходимо пройти полное обследование.
Елена ДОПГАНОВА Источник: «Женское здоровье» Сделайте первый шаг — запишитесь на прием!
или позвоните 8 800 550-05-33
бесплатный телефон по России
Из-за чего группа крови может поменяться?
Наличие или отсутствие в организме тех или иных белковых веществ, влияющих на определение ее группы, зависит от генотипа, то есть ДНК. А это характеристика врожденная и неспособная изменяться в течение жизни. Поэтому спонтанные или самопроизвольные изменения группы крови считаются невозможными.
Единственный случай, когда теоретически состав антител в плазме может измениться, это пересадка костного мозга. И только при условии, что «родной» костный мозг реципиента погиб. Костный мозг – это главный кроветворный орган в человеческом теле. Именно он производит эритроциты с определенными антигенами. Поэтому, в теории, если пациенту пересадили костный мозг, который продуцирует эритроциты, отличающиеся от тех, которые вырабатывал «родной» орган, то и группа крови измениться. Но все это – только теория. На практике для трансплантации всегда выбирается орган с такими же характеристиками, что и «родной». То есть группа крови у донора должна быть та же. В противном случае организм воспримет пересаженные ткани как чужеродные и запустит процесс отторжения.
Генетические особенности резус-фактора и возможности диагностики
В составе системы группы крови Резус (Rhesus, Rh) выделяют 5 антигенов с наибольшим значением для клинической практики: D (резус-фактор), C, с, E и е. Белки, формирующие эти антигены, кодируются 2 генами: RHD (антиген D) и RHCE (антигены C, с, E и е). Эти гены и получающиеся с них белки очень похожи. Такое сходство осложняет генотипирование по этим генам. Дело в том, что для оценки риска развития резус-конфликта нужно знать вероятность появления Rh+ эмбриона у каждой пары, планирующей беременность. Для расчета этой вероятности необходимо установить генотип отца и матери по гену RHD.
В первую очередь в группу риска попадают женщины с отрицательным резус-фактором. Если партнер тоже имеет резус-отрицательный статус, то беременность точно будет протекать без развития резус-конфликта и дополнительные обследования такой паре не нужны. В первую очередь в группу риска попадают женщины с отрицательным резус-фактором. Если партнер тоже имеет резус-отрицательный статус, то беременность точно будет протекать без развития резус-конфликта и дополнительные обследования такой паре не нужны.
Если отец является гомозиготой, то есть обе гомологичные хромосомы несут полноценный ген RHD, то вероятность получения Rh+ эмбриона в такой паре равна 100%, так как для положительного резус-фактора нужна хотя бы одна хромосома с этим геном, которая обязательно придет от гомозиготного Rh+ отца. В этом случае врач-генетик ничего не сможет предложить в качестве способа предотвращения резус-конфликта и паре следует обратиться к врачу, ведущему беременность. Врач составит индивидуальный план профилактики резус-конфликта.
Если же у мужчины на одной из хромосом отсутствует ген RHD, то существует 50% вероятность того, что среди эмбрионов будут резус-отрицательные, с которыми беременность будет протекать без осложнений со стороны резус-фактора.
Однако большое сходство последовательностей генов RHD и RhCE усложняет не только диагностику по этим генам и группе крови Rhesus, но и оценку рисков по развитию резус-конфликта. У других млекопитающих есть только один ген, который больше похож на человеческий RhCE. Предположительно у человека ген RHD появился в качестве дубликата RhCE и со временем немного изменился, найдя свою функцию в организме. Таким образом, одной из главных особенностей генетической диагностики резус-фактора является анализ нескольких локусов этого гена. Дело в том, что из-за схожести генов анализ одного локуса с большой для диагностического теста вероятностью может дать ложноположительный ответ, то есть вместо гетерозиготы по делеции RHD гена мы увидим гомозиготу с двумя копиями RHD из-за того, что в анализ сделает ложный вклад ген RhCE. Для точной диагностики в нашей лаборатории используется современная методика MLPA, основанная на анализе сразу большого количества точек в этих генах, что позволяет не только точно диагностировать отсутствие/наличие гена RHD, но и выявить его другие особенности, о которых расскажем дальше в следующей статье на нашем сайте. С помощью этого метода можно с высокой точностью генотипировать будущих родителей и проводить инвазивную пренатальную диагностику при естественной беременности для того, чтобы вовремя приступить к профилактическим мерам по устранению развития резус-конфликта.
При преимплантационной диагностике эмбрионов (ПГД) для еще большей уверенности мы проводим анализ двумя различными способами. В первую очередь, с помощью разработанной в нашей лаборатории тест-системы для прямого анализа мутации: мы генотипируем именно наличие/отсутствие делеции гена RHD. Однако при ПГД используется очень маленькое количество биоматериала, что может привести к ложным результатам, поэтому результаты прямого анализа мутации в нашей лаборатории всегда дополняются проверкой групп сцепления. Дело в том, что в геноме человека есть такие последовательности, короткие повторы нуклеотидов, длина которых очень отличается у разных людей. Поэтому если узнать длину нескольких таких повторов у одного человека, его с высокой вероятностью можно будет отличить от всех других людей на Земле по набору длин этих участков. Причем по длинам этих участков мы можем различать не только людей, но и гомологичные хромосомы одного человека. Поэтому мы подбираем такие вариабельные участки, которые наиболее близко расположены к гену, чтобы избежать эффектов рекомбинации, узнаем длины этих участков у родителей и получаем четыре набора длин, описывающих каждую из четырёх родительских хромосом – две маминых и две папиных. Это такая характеристика каждой хромосомы. При этом мы уточняем, на какой из отцовских хромосом находится опасный для беременности резус-отрицательной женщины ген RhD. Косвенная диагностика заключается в том, чтобы посмотреть, какие хромосомы получил эмбрион от родителей и вычислить, получил ли он ту отцовскую хромосому, на которой находится ненужный нам ген, или нет. Соответственно, если женщина резус-отрицательна, а ее партнер гетерозиготный резус-положительный носитель гена RHD, то для профилактики резус-конфликта мы отбираем такие эмбрионы, у которых нет гена RHD ни на одной из хромосом. Двойная проверка результата двумя независимыми тест-системами, основанными на разных принципах, позволяет получить высокоточный достоверный результат даже на малых количествах биоматериала, с которыми приходиться работать в рамках ПГД.
О редких вариантах гена RHD и точности биохимического и генетического анализа статуса по резус-фактору, а также о том, как обезопасить себя и свою семью в таких случаях, мы расскажем в следующей статье на нашем сайте.
Предыдущая статья по теме: Резус-фактор и беременность
Следующая статья по теме: Необычные варианты гена RHD и в чем их опасность при беременности
Автор: Жикривецкая Светлана
биолог-исследователь
Меняется ли группа крови и резус-фактор: что делать, если она изменилась?
Ложные показатели
Первое, что от вас требуется – это перестать паниковать. На практике неоднократно были зарегистрированы случаи, когда менялась группа крови после нескольких десятилетий своей жизни. Чаще всего этому подвержены женщины, особенно после рождения ребенка. Поэтому многие с этим и связывают такую смену.
- Но основной причиной все же остается неправильный забор материала, его несоответствие нормам и любые нарушения в организме, которые могут показать ложный результат.
- Еще одной причиной может быть человеческая ошибка при обработке вашего образца, на этот раз или в предыдущем случае. Это может произойти, потому что лаборатория обрабатывает большое количество образцов в течение всего дня. Таким образом, не всегда можно избежать путаницы, например, неправильной пометки или опечатки в отчете.
Все эти случаи не несут ничего серьезного и не требуют обращения в больницу. Разве только повторного анализа для подтверждения.
- Но если же вы пережили пересадку костного мозга, внутренних органов, серьезную болезнь или любой другой фактор повлиял на вашу кровь, то вам следует обратиться к лечащему врачу. Во всех случаях лучше повторить тест в известной лаборатории и проконсультироваться с гематологом, если у вас возникнут сомнения.
Меняется ли группа крови в течение жизни – это до сих пор спорный вопрос. Мы уже с вами выяснили, что встречаются единичные случаи, когда произошла смена группы или резуса, но это все в порядке исключения! Внешние факторы не могут изменить тип нашей крови, а любые нарушения организма больше маскируют результат под ложные показатели.
Меняется ли группа крови и резус-фактор у человека после переливания крови: причины смены группы
В принципе, ответ остается прежним – в большинстве случае не может меняться группа крови или ее резус-фактор при переливании. Но на практике в последнее время нередко регистрировались обратные случаи. Хотя многие врачи все же делают акцент на частом неправильном определении.
Интересно: Отмечено, что чаще всего ошибки в проведении лабораторных исследований крови были зафиксированы в ночные смены или праздничные дни. А это еще раз подтверждает возможность неправильной постановки диагноза.
Но есть еще 3 исключения, которые могут действительно изменить группу крови пациента:
- Наличие заболеваний кровеносной системы. Например, после лечения апластической анемии повышаются антигенные свойства эритроцитов, которые глушила раньше болезнь.
- При гемотрансфузии было введено большое количество донорской крови. Но это временный показатель. Пока не погибнут новые эритроциты.
- Пересадка костного мозга с предварительным уничтожением старых клеток крови химиотерапией. Хотя во время такой операции учитываются все показатели совместимости, в том числе и на тип крови, но нередко в подобной ситуации были зарезервированы случаи, что подтверди – меняется группа крови при ее переливании. Причем может даже измениться генетическая структура клеток.
Важно: Смена резус-фактора происходит из-за сбоя в иммунной системе.
Развеем миф